血液净化SOP简版
- 格式:docx
- 大小:32.46 KB
- 文档页数:19



sop血液净化标准操作规程
SOP血液净化标准操作规程,是指一份标准化的操作规范,用于指导血液净化治疗的各个环节,以提高治疗效果和安全性,减少操作误差和不良事件发生。
SOP 血液净化标准操作规程应该包括以下内容:
1. 患者的适应症和禁忌症:详细列出患者进行血液净化治疗的适应症和禁忌症,以便医生准确判断患者是否适合进行血液净化治疗。
2. 操作前准备工作:包括设备和仪器的准备、消毒和检查,患者的准备和安全措施等。
3. 血液净化治疗过程:详细描述各个血液净化治疗过程中的操作规范和注意事项,例如:血管通路的建立、管路连接、透析液的配置和调节、透析过程中监测患者的生命体征等。
4. 操作后的处理和清洁:包括对设备、仪器、管路和房间的清洁、消毒和维护等。
5. 应急处理和不良事件的处理:列出各种可能发生的紧急情况和不良事件的处理方法和应对措施,以保证治疗过程的安全性和有效性。
6. 质量控制和质量保证:包括对血液净化治疗的质量控制和质量保证,例如对设备、仪器、管路和透析液的检测和监测等。
总之,SOP血液净化标准操作规程是一份非常重要的操作指南,对于血液净化治疗的医疗机构和医护人员来说具有非常重要的意义。

血液净化管理制度sop一、引言血液净化是一种重要的治疗手段,广泛应用于各种急性和慢性肾脏疾病、重症患者和急性中毒的治疗。
血液净化操作的规范性和安全性直接影响患者的治疗效果和生命安全。
为了规范操作流程,提高血液净化治疗的质量,保障患者的生命安全,制定和执行本制度。
二、适用范围本制度适用于医疗机构内所有进行血液净化治疗的临床科室和相关医护人员。
三、责任部门1. 医院管理部门:负责制定和审核相关政策、规范和制度,监督实施情况,并对血液净化设备和设施进行检查和维护。
2. 医疗科室:负责具体的血液净化临床操作,组织培训和考核相关医护人员。
3. 医护人员:负责按照相关规范和流程进行血液净化操作,保障患者的生命安全。
四、设备准备1. 确保血液净化设备的正常工作,并定期进行维护和保养。
2. 提前准备所需的血液净化滤器和透析液。
3. 检查透析机的运转情况,确保透析液温度、流速等参数符合要求。
五、患者准备1. 患者入院时需进行详细的病史询问和体格检查,评估患者是否适合血液净化治疗。
2. 根据患者的病情和透析方案,调整透析机的参数,确保透析过程的安全和有效。
3. 患者需按照医嘱进行透析前的准备工作,如饮食、水分控制等。
4. 患者需要在透析过程中配合医护人员的操作,保持配合,避免出现不必要的事故。
六、操作流程1. 术前准备(1)对患者进行详细的病史询问和体格检查,评估患者的透析指征。
(2)测量患者的体重、血压、体温等生理指标,记录在病历中。
(3)根据患者的情况和透析方案,调整透析滤器和透析液的参数。
(4)消毒透析机和相关设备,准备透析液和透析滤器。
2. 透析过程(1)患者卧床,并选择适当的透析通路,连接透析机。
(2)根据医嘱启动透析机,调整透析液流速和温度。
(3)监测患者的生理指标,包括血压、心率、体温等,随时记录。
(4)透析过程中密切观察患者的症状和体征,及时反应并处理异常情况。
(5)透析结束后,停机,拆除透析机的连接通路,对患者进行详细的观察。

血液透析sop操作规程2021摘要:1.血液透析患者管理标准操作规程(血液净化2021SOP)概述2.血液透析患者营养不良的常见病因3.血液透析中心的医疗质量管理4.结构质量管理5.透析病例登记及管理规范6.人员资质7.设施与装备8.库房管理9.污物处理室与洁具间的管理正文:一、血液透析患者管理标准操作规程(血液净化2021SOP)概述血液透析患者管理标准操作规程(血液净化2021SOP)旨在为血液透析患者提供规范化的管理和护理,提高治疗效果和生存质量。
相当一部分血液透析患者存在蛋白质- 能量消耗(protein-energy, wasting,PEW),加重了各种代谢紊乱,与患者死亡和住院事件风险增加密切相关。
营养治疗是改善血液透析患者微炎症状态、贫血、骨矿物质代谢异常等并发症的重要基础。
二、血液透析患者营养不良的常见病因血液透析患者营养不良常见的病因包括:摄食减少和厌食症、高分解代谢状态、炎症和共存疾病、胰岛素抵抗等。
这些因素可能导致患者出现营养不良,从而影响治疗效果和预后。
三、血液透析中心的医疗质量管理医疗质量管理分为三大部分——结构质量、过程质量和终末质量。
血液透析中心的医疗质量管理则是包括了这三大部分的全过程质量控制。
相比医疗机构所属的血液透析室,独立透析中心存在先天劣势,诊疗能力相对不足。
因此为保障独立透析中心的医疗质量,在进行医疗质量管理时,对独立透析中心的要求更为严格。
四、结构质量管理结构质量管理包括四大方面:硬件设施;规章制度、流程与预案;透析病例登记及管理规范;人员资质。
五、透析病例登记及管理规范透析病例登记及管理规范要求对患者的基本信息、透析治疗过程、并发症等进行详细记录,以便于评估治疗效果和预测患者预后。
六、人员资质血液透析中心的医护人员需要具备相关的专业知识和技能,以保证患者的治疗效果和安全。
医护人员应定期参加培训,提高自身的业务水平。
七、设施与装备血液透析中心的设施与装备应符合相关标准和规定,以保证患者的治疗效果和安全。
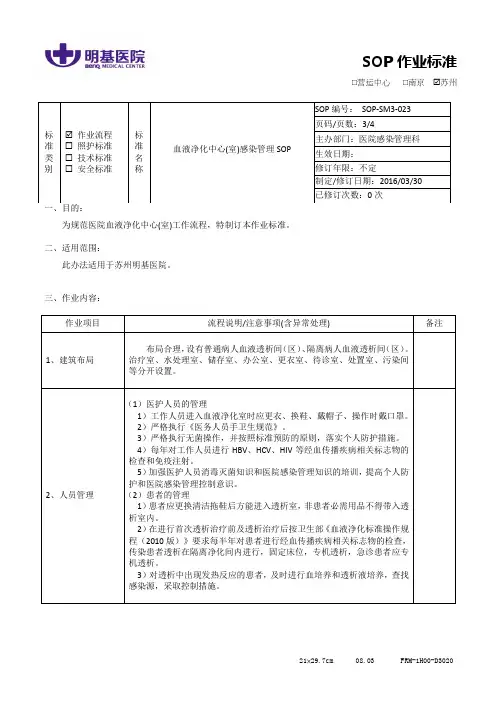
□营运中心□南京☑苏州SOP作业标准为规范医院血液净化中心(室)工作流程,特制订本作业标准。
二、适用范围:此办法适用于苏州明基医院。
三、作业内容:作业项目流程说明/注意事项(含异常处理) 备注1、建筑布局布局合理,设有普通病人血液透析间(区)、隔离病人血液透析间(区)。
治疗室、水处理室、储存室、办公室、更衣室、待诊室、处置室、污染间等分开设置。
2、人员管理(1)医护人员的管理1)工作人员进入血液净化室时应更衣、换鞋、戴帽子、操作时戴口罩。
2)严格执行《医务人员手卫生规范》。
3)严格执行无菌操作,并按照标准预防的原则,落实个人防护措施。
4)每年对工作人员进行HBV、HCV、HIV等经血传播疾病相关标志物的检查和免疫注射。
5)加强医护人员消毒灭菌知识和医院感染管理知识的培训,提高个人防护和医院感染管理控制意识。
(2)患者的管理1)患者应更换清洁拖鞋后方能进入透析室,非患者必需用品不得带入透析室内。
2)在进行首次透析治疗前及透析治疗后按卫生部《血液净化标准操作规程(2010版)》要求每半年对患者进行经血传播疾病相关标志物的检查,传染患者透析在隔离净化间内进行,固定床位,专机透析,急诊患者应专机透析。
3)对透析中出现发热反应的患者,及时进行血培养和透析液培养,查找感染源,采取控制措施。
标准类别☑作业流程☐照护标准☐技术标准☐安全标准标准名称血液净化中心(室)感染管理SOPSOP编号:SOP-SM3-023页码/页数:3/4主办部门:医院感染管理科生效日期:修订年限:不定制定/修订日期:2016/03/30已修订次数:0次四、流程图:无五、参考资料:《医院感染管理标准操作规程(试行)》2010 江苏省卫生厅六、备注说明:无。

血液净化标准操作规程Blood Purification Standard Operating Procedure(SOP)2010 版主编陈香美副主编(以姓氏笔画为序)丁小强刘伏友刘志红陈江华梅长林主编助理孙雪峰内容提要本书是在国家卫生部领导下,由中华医学会肾脏病学分会组织专家编写,旨在规范血液净化操作、保障医疗质量和安全的文件性规程。
全书分三篇,第一篇为血液净化室(中心)管理标准操作规程,分3章介绍了血液透析室(中心)和腹膜透析室(中心)的建立标准、资格认定、结构布局、人员资质标准以及感染控制的具体操作规程,重点强调了合并丙型病毒性肝炎的患者,必须分区分机治疗,并且透析器/ 血滤器不得复用;第二篇为血液净化透析液和设备维修、管理标准操作规程,分4 章阐述了透析用水、透析器和滤器复用、透析设备维护以及透析液配制的标准操作规程,对透析用水的质量、透析器和滤器复用标准、透析机消毒以及透析液配制中临床的一些模糊认识,进行了明确;第三篇为血液净化临床操作和标准操作规程,分11 章详细、具体地规范了血管通路建立、血液净化抗凝治疗、血液透析、血液滤过、血液透析滤过、持续性肾脏替代治疗、单纯超滤、血浆置换、血浆吸附、血液灌流以及腹膜透析的操作,突出了各种操作治疗前评估的重要性,强调了在规范化、标准化治疗基础上的个体化治疗。
为方便临床医护人员,本书设置了附录,详细提供了血液净化治疗过程中临床常用的计算公式、医疗文件样本和操作流程图。
责任编者(以姓氏笔画为序)丁小强马志芳王莉王力宁史伟付平邢昌赢向晶刘文虎刘伏友刘志红孙雪峰李英张宗久陈江华陈孟华陈香美林洪丽季大玺周军赵久阳姜埃利袁伟杰、贾强、倪兆慧、高光明、梅长林、章友康、解汝娟编委(以姓氏笔画为序)丁小强教授复旦大学附属中山医院丁国华教授武汉大学人民医院万建新主任医师福建医科大学附属第一医院马志芳副主任护师解放军总医院王荣教授山东省立医院王莉主任医师四川省人民医院王力宁教授中国医科大学附属第一医院王俭勤主任医师兰州大学第二医院尹爱平主任医师西安交通大学医学院第一附属医院史伟教授广东省人民医院付平教授四川大学华西医院白云凯教授昆明医学院第一附属医院白光辉教授青海大学附属医院邢昌赢教授南京医科大学第一附属医院伦立德主任医师空军总医院向晶副主任护师解放军总医院刘健主任医师新疆医科大学第一医院刘文虎教授首都医科大学附属友谊医院刘必成教授东南大学附属中大医院刘加林主任医师贵州省人民医院刘伏友教授中南大学湘雅二医院刘志红院士南京军区南京总医院刘建社教授华中科技大学附属协和医院关广聚教授山东大学第二医院孙雪峰教授解放军总医院李英教授河北医科大学第三医院李文歌主任医师北京中日友好医院李荣山教授山西医科大学第二医院李海英主任医师西藏自治区人民医院李冀军主任医师解放军总医院附属第一医院杨晓萍主任医师石河子大学医学院第一附属医院何娅妮教授第三军医大学大坪医院余学清教授中山大学附属第一医院张玲教授重庆医科大学附属第二医院张宗久司长国家卫生部医疗服务监管司张景红主任医师上海第八五医院陈瑛教授吉林延边大学附属医院陈楠教授上海交通大学医学院附属瑞金医院陈江华教授浙江大学医学院附属第一医院陈孟华教授宁夏医科大学附属医院陈香美院士解放军总医院邵凤民主任医师河南省人民医院苗里宁教授吉林大学第二医院林珊教授天津医科大学总医院林洪丽教授大连医科大学第一附属医院季大玺教授南京军区南京总医院周军副司长国家卫生部医疗服务监管司周春华主任医师海军总医院郑法雷教授中国协和医科大学北京协和医院赵久阳教授大连医科大学附属第二医院郝丽教授安徽医科大学第一附属医院胡昭教授山东大学齐鲁医院钟良宝教授海南医学院附属医院侯凡凡教授南方医科大学南方医院姜埃利教授天津医科大学第二医院娄探奇教授中山大学附属第三医院袁伟杰教授上海交通大学附属第一人民医院贾强教授首都医科大学附属宣武医院夏天主任医师天津医科大学第二医院顾勇教授复旦大学附属华山医院倪兆慧教授上海交通大学医学院附属仁济医院高光明处长国家卫生部医疗服务监管司医疗质量安全监管处唐琳副主任医师郑州大学第一附属医院涂卫平教授南昌大学第二附属医院梅长林教授第二军医大学附属长征医院龚莉教授内蒙古自治区医院龚智峰主任医师广西自治区人民医院章友康教授北京大学附属第一医院彭佑铭教授中南大学湘雅二医院解汝娟教授哈尔滨医科大学第一附属医院蔡广研教授解放军总医院序我国慢性肾脏病患病率超过10%,慢性肾脏病的恶化将导致尿毒症的发生而需要血液净化治疗。


XXXX医院血透中心血液净化标准操作规程(SOP)一、血液净化室(中心)建立及资格认定二、血液净化室(中心)结构布局三、血液净化室(中心)管理规程四、血液净化治疗专业人员资质一、血液净化室(中心)建立及资格认定(一)开展血液透析治疗的单位必须是经过县级或县级以上卫生行政部门批准的医疗机构,并通过该级卫生行政部门定期校验。
(二)新建的血液净化室(中心)应向县级或县级以上卫生行政部门提出申请,并经该级卫生行政部门认可的专家委员会审核合格后,由县级或县级以上卫生行政部门审批后准入。
1、开展血液透析治疗的医疗机构必须具有卫生行政部门核准的肾病学专业诊疗科目,并符合《医疗机构血液透析室基本标准》。
必须经过县级或县级以上卫生行政部门批准,并通过该级卫生行政部门定期审核。
(修改)2、医疗机构新建立血液透析室应向县级或县级以上卫生行部门提出申请,并经所在省或地市级医疗质量控制中心(血液净化、感染控制等)实地评估审核合格后,再经地方县级或县级以上卫生行政部门批准进行执业登记,方可开展血液透析工作。
(修改)3、经批准开展血液透析治疗的医疗机构必须在《医疗机构执业许可证》副本“备注”栏下登记“血液透析室”及血液透析机数量:血液透析室设置或血液透析机数量发生变化,应当按照有关规定进行变更。
(新增)4、医疗机构应配置10台以上血液透析设备(或根据人口密度、地域和服务人群需求等实际情况合理配置相应透析机数量),必须含有1台以上用于急诊的血透机。
(新增)5、血液透析室应配合卫生行政部门、各级血液净化矢疗质量控制中心的检查指导、数据统计和质量评估,不得拒绝和阻挠,不得提供虚假材料。
(新增)二、血液净化室(中心)结构布局血液净化室(中心)应该合理布局,清洁区、污染区及其通道必须分开。
必须具备的功能区包括:清洁区:医护人员办公室和生活区、水处理间、配液间、清洁库房;半清洁区:透析准备室(治疗室);污染区:透析治疗室、候诊室、污物处理室等。

血液净化SOPⅠ. 目的:保证血液净化的规范操作。
Ⅱ. 范围:适用于血液净化的进行。
Ⅲ. 责任人与职责:研究者。
Ⅳ. 规程:1.物品准备血液透析器、血液透析管路、穿刺针、无菌治疗巾、生理盐水、碘伏和棉签等消毒物品、止血带、一次性手套、透析液等。
护士治疗前核对 A、B 浓缩透析液浓度、有效期;检查A、B 透析液连接。
2.开机自检:检查透析机电源线连接是否正常。
打开机器电源总开关。
按照要求进行机器自检。
3.血液透析器和管路的安装:检查血液透析器及透析管路有无破损,外包装是否完好。
查看有效日期、型号。
按照无菌原则进行操作。
安装管路顺序按照体外循环的血流方向依次安装。
4.密闭式预冲:启动透析机血泵 80~100ml/min,用生理盐水先排净透析管路和透析器血室(膜内)气体。
生理盐水流向为动脉端→透析器→静脉端,不得逆向预冲。
将泵速调至 200~300ml/min,连接透析液接头与透析器旁路,排净透析器透析液室(膜外)气体。
生理盐水预冲量应严格按照透析器说明书中的要求;若需要进行闭式循环或肝素生理盐水预冲,应在生理盐水预冲量达到后再进行。
推荐预冲生理盐水直接流入废液收集袋中,并且废液收集袋放于机器液体架上,不得低于操作者腰部以下;不建议预冲生理盐水直接流入开放式废液桶中。
冲洗完毕后根据医嘱设置治疗参数。
5.建立体外循环(上机)5.1血管通路准备5.1.1动静脉内瘘穿刺:检查血管通路:有无红肿,渗血,硬结;并摸清血管走向和搏动,选择穿刺点后,用碘伏消毒穿刺部位,根据血管的粗细和血流量要求等选择穿刺针,采用阶梯式、钮扣式等方法,以合适的角度穿刺血管。
先穿刺静脉,再穿刺动脉,动脉端穿刺点距动静脉内瘘口 3cm 以上、动静脉穿刺点的距离 10cm 以上为宜,固定穿刺针。
根据医嘱推注首剂量肝素(使用低分子肝素作为抗凝剂,应根据医嘱上机前静脉一次性注射)。
5.1.2中心静脉留置导管连接:准备碘伏消毒棉签和医用垃圾袋,打开静脉管外层敷料,患者头偏向对侧,将无菌治疗巾垫于静脉导管下,取下静脉导管内层敷料,将导管放于无菌治疗巾上,分别消毒导管和导管夹子,放于无菌治疗巾内,先检查导管夹子处于夹闭状态,再取下导管肝素帽,分别消毒导管接头,用注射器回抽导管内封管肝素,推注在纱布上检查是否有凝血块,回抽量为动、静脉管各 2 ml 左右。

血液净化标准操作规程(版)血液净化标准操作规程(2013年版)一、血液透析管路透析器预冲操作规程(一)目得1.正确操作血液透析机器。
2.正确安装血液透析管路与透析器。
3.使血液透析管路与透析器充满生理盐水并进行预冲与排气。
4.执行无菌操作原则。
5.为下一步得治疗做好准备。
(二)准备1.护士:衣帽整洁,戴口罩、帽子。
2.机器:有电源、水源,透析液供给接头清洁完好。
3.环境:空气清洁、环境整洁,尽可能避免人员走动。
4.物品:治疗车上层:基础治疗盘物品、生理盐水500ml,生理盐水500ml+肝素20mg。
治疗车下层:输液网套、干燥清洁废水桶。
碳酸氢盐A、B透析液桶(三)评估1.血液透析机器电源、水源正常。
2.A、B透析液集中供液或A、B透析液桶配制正确,连接到位。
3.一次性透析管路与透析器等耗材需标签清晰、无失效、无破损、无潮湿。
(四)标准操作程序(以东丽TR8000为例)(备注)按STOP键↓按STAND-Y按键,机器开始进行自我测试,机器面板显示STAND-BY1↓将A、B透析液管路连接于集中供液A、B接头或插入A、B透析液桶内↓打开外包装袋,关闭动脉夹,动脉端预冲短管针头连接于生理盐水500ml上,安装血液透析血路管道,以自然引流或按priming键安装动脉端泵管于血泵内↓打开动脉夹,打开血泵,以Qb=100ml/min流量预冲动脉管路,排尽空气,关闭血泵↓连接透析器及静脉端管路,透析器动脉端向下,静脉端朝上,确认静脉除气壶已经放入空气探测器内↓静脉管路末端连接一次性废液袋,悬挂于输液架上↓打开血泵,以Qb=100ml/min得流量预冲全部血路管与透析器,排尽空气,液体收集进入废液袋中↓静脉管路必须放进空气检测器与管路夹中,调节静脉除气液面水平距离顶端1cm,连接静脉压感应器于工作状态↓按机器自动预冲键,并以肝素盐水500ml,Qb=100ml/min得流量预冲,预冲结束自动关闭血泵↓当STAND-BY灯光闪烁时,STAND-BY1OK,透析器连接旁路快速接头,按STAND-BY按键,进入STAND-BY2,进行透析器膜外冲洗【若需要采样时,请按Sample Cond按键,开始取样(时间约30s)】↓约2min后,STAND-BY灯闪烁,STAND-BY2OK,可以设置治疗参数,连接患者(五)质量标准1.透析机器必须通过自检后方可连接透析液至透析器旁路2.打开包装后不得污染管路与透析器。
⾎液净化中⼼SOP⼀、⾎液透析室(中⼼)建筑布局与设备设施管理⼀、⾎液净化室(中⼼)结构布局⾎液净化室(中⼼)应该合理布局,清洁区、污染区及其通道必须分开。
必须具备的功能区包括:清洁区:医护⼈员办公室和⽣活区、⽔处理间、配液间、清洁库房;半清洁区:透析准备室(治疗室);污染区:透析治疗室、候诊室、污物处理室等。
有条件应设置专⽤⼿术室、更⾐室、接诊室、独⽴卫⽣间等。
(⼀)候诊室患者候诊室⼤⼩可根据透析室(中⼼)的实际患者数量决定,以不拥挤、舒适为度。
患者更换拖鞋后⽅能进⼊接诊区和透析治疗室。
(⼆)更⾐室⼯作⼈员更换⼯作服和⼯作鞋后⽅可进⼊透析治疗室和治疗室。
(三)接诊区患者称体重等,由医务⼈员分配透析单元、测⾎压和脉搏,确定患者本次透析的治疗⽅案及开具药品处⽅、化验单等。
(四)透析治疗室1、应当达到《医院消毒卫⽣标准》(GB15982-1995)中规定的Ⅲ类环境(附件1),并保持安静,光线充⾜。
具备空⽓消毒装置、空调等。
保持空⽓清新,必要时应当使⽤通风设施。
地⾯应使⽤防酸材料并设置地漏。
2、应配备供氧装置、中⼼负压接⼝或配备可移动负压抽吸装置。
⼀台透析机与⼀张床(或椅)称为⼀个透析单元。
每⼀个透析单元应当有电源插座组、反渗⽔供给接⼝、废透析液排⽔接⼝。
3、应当具备双路电⼒供应。
如果没有双路电⼒供应,则停电时⾎液透析机应具备相应的安全装置,使体外循环的⾎液回输⾄患者体内。
4、配备操作⽤的治疗车(内含⾎液透析操作必备物品)、抢救车(内含必备抢救物品及药品)及基本抢救设备(如⼼电监护仪、除颤仪、简易呼吸器)。
(五)透析准备室(治疗室)1、应达到《医院消毒卫⽣标准》(GB15982-1995)中规定的对Ⅲ类环境的要求。
2、⽤于配制透析中需要使⽤的药品如肝素盐⽔、鱼精蛋⽩等。
3、⽤于储存备⽤的消毒物品(缝合包、静脉切开包、置管及透析相关物品等)等。
(六)专⽤⼿术室是否设置专⽤⼿术室可根据医院实际情况决定。
1、⼿术室管理同医院常规⼿术室。
血液净化S O P简版 Prepared on 22 November 2020CRRT-SOP简化版-不同疾病状态CRRT规范一、CRRT指征:1.液体过负荷-保持水平衡2.代谢产物堆积(氮质血症)-清除代谢产物3.严重的酸碱/电解质失衡-恢复电解质/酸碱失衡4.容量治疗受限-营养支持,补充胶体5.严重的组织器官水肿6.炎症反应-清除或吸附炎症介质7.中毒-清除毒物或药物8.恶性高热-降温二、不同疾病时的CRRT:1.急、慢性肾功能不全合并循环动力学不稳定或其他严重疾病时:1).模式:CVVHDF2).血泵速度:引血时:80mL/h;正式开始后:150-200mL/h3).剂量:透析液速度:2000ml/h置换液速度:35mL/kg·h标准体重:男性=(身高cm-80)×70﹪;女性=(身高cm-70)×60﹪4).前/后稀释:常规选择后稀释。
若患者存在高凝状态、管路不通畅、进行无抗凝RRT等情况时,为延长滤器使用寿命可选用前稀释。
后稀释时必须FF<30%后稀释FF=(置换流速+除水速度)/[血流速度×(1-HCT)×60]5).抗凝及抗凝监测:见后。
6).监测指标及频率:根据合并疾病不同,监测生命体征、肾功能及内环境情况的同时应着重监测血流动力学及相关脏器功能情况。
严重血流动力学紊乱应进行PiCCO监测,并根据PiCCO监测结果应用CRRT进行第3级液体管理,每小时监测、调整1次。
液体分级管理及调整标准见后。
7).结束时机:单次:根据液体分级管理的第一级标准确定脱水目标,单次治疗时间应>8h。
是否进行持续性治疗需根据患者具体情况决定。
如患者病情趋于稳定,评估两次治疗间期生命体征可保持平稳,则可间断治疗;反之需持续进行。
单次持续最长时间应<72h。
最终:患者最终停止CRRT治疗的标准为:①病情好转,肾功能恢复;②生命体征稳定,能承受规律透析治疗。
2.单纯急、慢性肾功能不全,不合并其他严重病理生理状态:1).模式:CVVHD2).血泵速度:引血时:80mL/h;正式开始后:200mL/h3).剂量:透析液速度:2000ml/h4).抗凝及抗凝监测:见后5).监测指标及频率:由于为单纯肾功不全,可只监测生命体征、肾功能及内环境情况。
详见后。
6).结束时机:单次:液体出入量达平衡,电解质、酸碱平衡紊乱恢复正常范围。
最终:肾功能恢复或可开始进行规律透析。
3.感染性休克:1).模式:CVVH2).血泵速度:引血时:80mL/h;正式开始后:150-200mL/h3).剂量:置换液速度:35mL/kg·h标准体重计算见前。
4).前/后稀释:常规选择后稀释。
若患者存在高凝状态、管路不通畅、进行无抗凝RRT等情况时,为延长滤器使用寿命可选用前稀释。
5).抗凝及抗凝监测:见后。
6).监测指标及频率:常规监测生命体征、肾功能及内环境,同时着重监测血流动力学变化,应行PiCCO监测,根据PiCCO监测结果应用CRRT进行第3级液体管理,每小时监测、调整1次。
液体分级管理及调整标准见后。
7).结束时机:单次:根据液体分级管理的第1级标准确定脱水目标,单次治疗时间应>8h。
是否进行持续性治疗需根据患者具体情况决定。
如患者病情趋于稳定,评估两次治疗间期生命体征及血流动力学可保持平稳,则可间断治疗;反之需持续进行。
单次持续最长时间应<72h。
最终:感染控制,停用血管活性药后循环动力学稳定,自主尿量>kg·h。
4.高容量性心功能不全(急性肺水肿):1).模式:CVVH2).血泵速度:引血时:80mL/h;正式开始后:150-200mL/h3).剂量:置换液速度:35mL/kg·h标准体重计算见前。
4).前/后稀释:常规选择后稀释。
若患者存在高凝状态、管路不通畅、进行无抗凝RRT等情况时,为延长滤器使用寿命可选用前稀释。
5).抗凝及抗凝监测:见后6).监测指标及频率:常规监测生命体征、肾功能及内环境,同时着重监测心功能情况,每小时评估患者血压、肺部啰音变化,每2-4小时监测血BNP水平,可联合应用PiCCO监测,每周查胸片、UCG。
7).结束时机:单次:心功不全症状缓解,血流动力学稳定的前提下,每日液体总出量多于总入量至少500mL。
最终:应用利尿剂可保证出入量平衡,心功能恢复至NYHA分级I-II级,胸片无明显肺水肿表现。
:1).模式:CVVH2).血泵速度:引血时:80mL/h;正式开始后:150-200mL/h3).剂量:置换液速度:35mL/kg·h标准体重计算见前。
4).前/后稀释:常规选择后稀释。
若患者存在高凝状态、管路不通畅、进行无抗凝RRT等情况时,为延长滤器使用寿命可选用前稀释。
5).抗凝及抗凝监测:见后6).监测指标及频率:常规监测生命体征、肾功能及内环境,着重监测肺功能情况,每小时评估患者肺部体征变化,每2-4小时复查血气,每日复查胸片。
7).结束时机:单次:氧合恢复,血流动力学稳定的前提下,每日液体总出量多于总入量至少500mL。
若同时应用PiCCO监测则血管外肺水指数下降至正常范围。
最终:自主呼吸可保持平稳,氧合指数>300,无明显二氧化碳潴留,胸片无明显肺水肿表现:1).模式:包含有肾功能损伤时应用CVVHDF模式;无肾功能损伤时应用CVVH模式。
2).血泵速度:引血时:80mL/h;正式开始后:150-200mL/h3).剂量:透析液速度:2000ml/h置换液速度:35mL/kg·h标准体重计算见前。
4).前/后稀释:常规选择后稀释。
若患者存在高凝状态、管路不通畅、进行无抗凝RRT等情况时,为延长滤器使用寿命可选用前稀释。
5).抗凝及抗凝监测:见后6).监测指标及频率:根据脏器功能受累数量及程度不同,监测生命体征、肾功能及内环境情况的同时应着重监测受累脏器功能情况。
7).结束时机:单次:根据液体分级管理的第一级标准确定脱水目标,单次治疗时间应>8h。
是否进行持续性治疗需根据患者具体情况决定。
如患者病情趋于稳定,评估两次治疗间期生命体征可保持平稳,则可间断治疗;反之需持续进行。
单次持续最长时间应<72h。
最终:原发病得到控制,自主尿量恢复,各脏器功能稳定。
7.严重电解质、酸碱平衡紊乱:1).模式:CVVHD2).血泵速度:引血时:80mL/h;正式开始后:200mL/h3).剂量:透析液速度:2000ml/h4).抗凝及抗凝监测:见后5).监测指标及频率:常规监测生命体征、肾功能情况,每2-4小时查血气监测内环境。
详见后。
6).结束时机:单次:液体出入量达平衡,电解质、酸碱平衡紊乱恢复正常范围。
最终:原发病得到有效控制,内环境保持稳定。
8.尿毒症性心包炎:1).模式:CVVHD2).血泵速度:引血时:80mL/h;正式开始后:200mL/h3).剂量:透析液速度:2000ml/h4).抗凝及抗凝监测:见后5).监测指标及频率:监测生命体征、肾功能及内环境情况。
详见后。
6).结束时机:单次:症状好转,液体出入平衡,内环境无明显紊乱。
最终:症状缓解,UCG证实心包炎吸收9.肝功能衰竭:模式:血浆置换(PE)、血液灌流(HP)、血浆吸附(PA),根据患者的具体情况选择不同方法单独或联合使用。
(各模式的详细说明见后)伴有脑水肿或肾衰竭:可选用PE联合CVVHDF伴有高胆红素血症时:可选用PA或PE伴有水电解质紊乱时:可选用CVVHDF10.药物、毒物中毒:1).模式:CVVHDF、PE、HP、PA,根据具体毒物情况选择不同方法治疗。
(各模式的详细说明见后)分布容积小、分子量小、水溶性、蛋白结合率低:CVVHDF分布容积小、分子量较大、脂溶性、蛋白结合率较高:HP分布容积小、分子量很大、蛋白结合率很高,或引起明显肝损伤:PE血管内溶血、高铁血红蛋白血症、甲基血红蛋白血症,分布容积大、与组织亲和力高:强调早期治疗和持续性治疗分子量很大、蛋白结合率很高、分布容积大,或合并明显肝功能衰竭:MARS血浆置换1).血泵速度:80~150ml/min。
2).治疗剂量:单次置换剂量以患者血浆容量的1~倍为宜,不建议超过2倍。
患者的血浆容量可以按照下述公式进行计算和估计:①根据患者的性别、血球压积和体重可用以下公式计算血浆容量=(1-血细胞比容)×[b+(c×体重)]其中:血浆容量的单位为ml,体重的单位为kg。
b值:男性为1530,女性为864;c值:男性为41,女性为。
②血浆容量的估计可根据下述公式来计算血浆容量=×体重×(1-血细胞比容)体重的单位为kg。
3).抗凝及抗凝监测:普通肝素或低分子肝素抗凝,详见后。
4).监测指标:治疗前常规检测血常规、出凝血功能、血生化。
治疗开始后每30分钟观察患者生命体征。
5).相关并发症:过敏和变态反应、低血压、溶血、重症感染、血行传播病毒感染、出血倾向。
6).治疗频度:取决于原发病、病情的严重程度、治疗效果及所清除致病因子的分子量和血浆中的浓度,应个体化制定治疗方案,一般血浆置换疗法的频度是间隔1~2天,一般5~7次为1个疗程。
血浆吸附1).血泵速度:引血时50~80ml/min,正式开始后100~150ml/min,分离的血浆以25~50ml/min的速度流经吸附器后回输血体内。
2).治疗剂量:治疗剂量一般单次吸附治疗的剂量为2~3倍血浆容量,治疗持续时间为2~3小时。
血浆容量计算见前。
3).抗凝及抗凝监测:普通肝素或低分子肝素抗凝,详见后。
4).监测指标:治疗前常规检测血常规、出凝血功能、血生化。
治疗开始后每30分钟观察患者生命体征。
5).相关并发症:过敏和变态反应、低血压、溶血、出血、凝血、穿刺局部血肿、气胸、腹膜后出血。
6).治疗频度:单次治疗持续时间为2~3小时。
必要可更换吸附器继续治疗,或定时、定期再进行治疗。
血液灌流1).血泵速度:100~200ml/min。
体外循环中血液流速与治疗效果相关,速度过快治疗时间较长,速度较慢治疗的时间较短,但速度过慢易凝血。
2).治疗剂量:治疗剂量一般单次吸附治疗的剂量为2~3倍血浆容量血浆容量计算见前。
3).抗凝及抗凝监测:普通肝素或低分子肝素抗凝,详见后。
4).监测指标:生命体征,反跳现象。
5).相关并发症:生物不相容性、吸附颗粒栓塞、出凝血功能紊乱、贫血、体温下降、空气栓塞。
6).治疗频度:吸附材料的吸附能力与饱和速度决定了每次灌流治疗的时间。
常用活性炭吸附剂对大多数溶质的吸附在2~3小时内达到饱和。
可每间隔2小时更换一个灌流器,一次灌流治疗时间一般不超过6小时。
部分脂溶性较高的药物或毒物在一次治疗结束后可能会有脂肪组织中相关物质释放入血,可根据不同物质的特性间隔一定时间后再次进行治疗。