第15章性早熟与青春发育迟缓(DOC)
- 格式:doc
- 大小:93.00 KB
- 文档页数:9



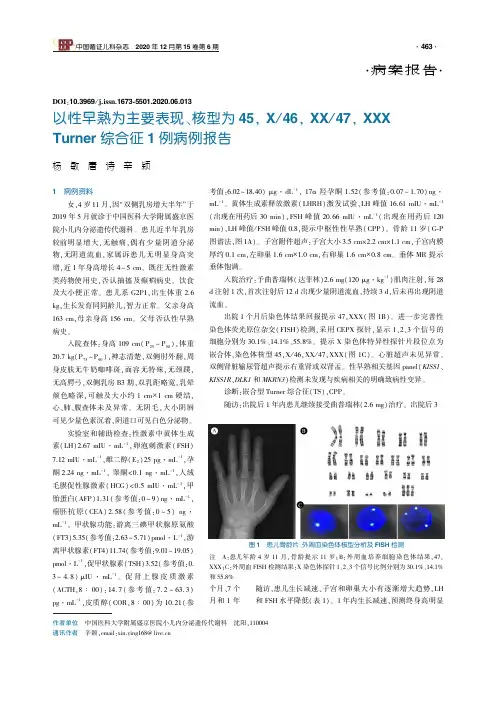
作者单位㊀中国医科大学附属盛京医院小儿内分泌遗传代谢科㊀沈阳,110004通讯作者㊀辛颖,email:xin.ying168@live.cn㊃病案报告㊃DOI:10.3969/j.issn.1673⁃5501.2020.06.013以性早熟为主要表现㊁核型为45,X/46,XX/47,XXXTurner综合征1例病例报告杨㊀敏㊀唐㊀诗㊀辛㊀颖1㊀病例资料㊀㊀女,4岁11月,因 双侧乳房增大半年 于2019年5月就诊于中国医科大学附属盛京医院小儿内分泌遗传代谢科㊂患儿近半年乳房较前明显增大,无触痛,偶有少量阴道分泌物,无阴道流血,家属诉患儿无明显身高突增,近1年身高增长4 5cm㊂既往无性激素类药物使用史,否认抽搐及癫病史㊂饮食及大小便正常㊂患儿系G2P1,出生体重2.6kg,生长发育同同龄儿,智力正常㊂父亲身高163cm,母亲身高156cm㊂父母否认性早熟病史㊂㊀㊀入院查体:身高109cm(P25 P50),体重20.7kg(P75 P90),神志清楚,双侧肘外翻,周身皮肤无牛奶咖啡斑,面容无特殊,无颈蹼,无高腭弓,双侧乳房B3期,双乳距略宽,乳晕颜色略深,可触及大小约1cmˑ1cm硬结,心㊁肺㊁腹查体未及异常㊂无阴毛,大小阴唇可见少量色素沉着,阴道口可见白色分泌物㊂㊀㊀实验室和辅助检查:性激素中黄体生成素(LH)2.67mIU㊃mL-1,卵泡刺激素(FSH)7.12mIU㊃mL-1,雌二醇(E2)25pg㊃mL-1,孕酮2.24ng㊃mL-1,睾酮<0.1ng㊃mL-1,人绒毛膜促性腺激素(HCG)<0.5mIU㊃mL-1,甲胎蛋白(AFP)1.31(参考值:0 9)ng㊃mL-1,癌胚抗原(CEA)2.58(参考值:0 5)ng㊃mL-1㊂甲状腺功能:游离三碘甲状腺原氨酸(FT3)5.35(参考值:2.63 5.71)pmol㊃L-1,游离甲状腺素(FT4)11.74(参考值:9.01 19.05)pmol㊃L-1,促甲状腺素(TSH)3.52(参考值:0.3 4.8)μIU㊃mL-1㊂促肾上腺皮质激素(ACTH,8ʒ00):14.7(参考值:7.2 63.3)pg㊃mL-1,皮质醇(COR,8ʒ00)为10.21(参考值:6.02 18.40)μg㊃dL-1,17α羟孕酮1.52(参考值:0.07 1.70)ng㊃mL-1㊂黄体生成素释放激素(LHRH)激发试验,LH峰值16.61mIU㊃mL-1(出现在用药后30min),FSH峰值20.66mIU㊃mL-1(出现在用药后120min),LH峰值/FSH峰值0.8,提示中枢性性早熟(CPP)㊂骨龄11岁(G⁃P图谱法,图1A)㊂子宫附件超声:子宫大小3.5cmˑ2.2cmˑ1.1cm,子宫内膜厚约0.1cm,左卵巢1.6cmˑ1.0cm,右卵巢1.6cmˑ0.8cm㊂垂体MR提示垂体饱满㊂㊀㊀入院治疗:予曲普瑞林(达菲林)2.6mg(120μg㊃kg-1)肌肉注射,每28d注射1次,首次注射后12d出现少量阴道流血,持续3d,后未再出现阴道流血㊂㊀㊀出院1个月后染色体结果回报提示47,XXX(图1B)㊂进一步完善性染色体荧光原位杂交(FISH)检测,采用CEPX探针,显示1㊁2㊁3个信号的细胞分别为30.1%㊁14.1%㊁55.8%㊂提示X染色体特异性探针片段位点为嵌合体,染色体核型45,X/46,XX/47,XXX(图1C)㊂心脏超声未见异常㊂双侧肾脏输尿管超声提示右重肾或双肾盂㊂性早熟相关基因panel(KISS1㊁KISS1R㊁DLK1和MKRN3)检测未发现与疾病相关的明确致病性变异㊂㊀㊀诊断:嵌合型Turner综合征(TS),CPP㊂㊀㊀随访:出院后1年内患儿继续接受曲普瑞林(2.6mg)治疗㊂出院后3图1㊀患儿骨龄片㊁外周血染色体核型分析及FISH检测注㊀A:患儿年龄4岁11月,骨龄提示11岁;B:外周血培养细胞染色体结果,47,XXX;C:外周血FISH检测结果:X染色体探针1㊁2㊁3个信号比例分别为30.1%㊁14.1%和55.8%个月㊁7个月和1年随访,患儿生长减速㊁子宫和卵巢大小有逐渐增大趋势,LH和FSH水平降低(表1)㊂1年内生长减速,预测终身高明显矮小,由于个人原因未同意生长激素治疗㊂11月(P25 P50)(P75 P90)11(4.4)1.6ˑ1.01.6ˑ0.816.61(激发)20.66(激发)255岁2月110.0(P25 P50)22.0(P75 P90)3.8ˑ2.2ˑ1.2(5.2)1.3ˑ0.7ˑ0.71.1ˑ0.6ˑ0.70.27(基础)0.70(激发)1.24(基础)1.24(激发)<205岁111.790)3.7ˑ2.2ˑ1.4注㊀LHRH:黄体生成素释放激素2㊀讨论㊀㊀本文报告1例以性早熟为主要表现㊁外周血淋巴细胞核型为47,XXX的女童,进一步完善性染色体FISH检测证实为嵌合型TS的病例㊂Hook等[1⁃3]指出染色体嵌合现象的诊断,依赖于组织类型㊁可检测的细胞数量及采用技术手段的敏感性等,可能会出现选择手段的问题导致细胞系的消失,并提出 隐匿性嵌合体 存在的可能性㊂1项针对有TS临床表现的22例患儿外周血染色体核型分析及外周血FISH检测的比较研究[4]显示,2种检测手段诊断一致率仅为36%(8/22),14例不一致者中7例通过FISH技术发现第3种类型的细胞系,5例阐明了+mar的来源,另2例鉴定为嵌合的Y染色体存在缺失㊂有文献报道[5]2例因矮小就诊的女童,外周血染色体核型为47,XXX,分别做了口腔黏膜和皮肤组织的FISH检测,确诊染色体核型为45,X/46,X/47,XXX㊂47,XXX综合征患者通常无表型异常,有时伴有身材高大㊁内眦赘皮㊁小指内弯㊁肌张力下降等,少数可能有轻微的发育延迟,学龄期认知缺陷和学习障碍的风险可能略有增加,很少有智力严重损害;大多数患者性发育正常,能够正常生育,可有月经减少㊁继发性闭经或卵巢早衰等现象;注意力缺陷㊁情绪障碍(焦虑和抑郁)和其他心理障碍也比一般人群更常见[6]㊂本文患儿存在类似于经典TS的双乳距增宽㊁肘外翻㊁预测终身高明显矮小,与47,XXX身材偏高或正常不符,因此,对患儿进一步完善了性染色体的FISH检测,确诊为嵌合型TS㊂可见传统的染色体核型分析对于部分嵌合型TS的诊断存在一定缺陷㊂TS表型与核型的复杂性,是导致其误诊㊁漏诊的原因㊂当临床表型与外周血染色体核型不符合时,应进一步行外周血或其他组织的FISH检测㊂㊀㊀TS患者中50%为45,X单体,5% 10%为有1个X[46,X,i(Xq)]的长臂复制(等染色体),其余大部分为45,X的嵌合体,其中45,X/46,XX/47,XXX约占3%[7],国内报道该核型占0.5% 3.9%[8⁃12]㊂回顾既往报道的25例[5,13⁃29]临床资料相对完整㊁核型为45,X/46,XX/47,XXX患者的临床特征,年龄0 67岁,其中<15岁儿童12例,20 40岁育龄期妇女9例,40 67岁4例,临床表现多样㊂<20岁儿童主因身材矮小就诊(9/12,75%)[5,25,28,29], 40岁主因不孕就诊(7/9,77.8%)[14,18,21,24,27,28],50岁以上患者[16,17,20,26]临床就诊原因多样㊂相对典型的TS,临床表型轻微,临床表型可完全正常[19],也可具有部分TS的特征,如身材矮小㊁颈蹼㊁多痣㊁后发际线低㊁乳距增宽㊁肘外翻及第4㊁5指(跖)骨短㊂㊀㊀45,X/46,XX/47,XXX患者中出现智力障碍的比例为0 13%,与45,X单体患者相似[7,30]㊂该核型可伴有其他特殊的综合征,如左心发育不全综合征[13]㊁假肥大性肌营养不良[15]㊁多发性骨髓瘤[17]㊁强直阵挛性癫[26]等㊂鉴于TS的不确定性,特别是在染色体嵌合的情况下,通常很难评估每个细胞系对每个器官系统的相对贡献㊂但总体来说,似乎嵌合型TS临床表型较单体TS更温和,当45,X细胞的比例增加时,TS典型症状就开始出现㊂㊀㊀TS合并性早熟非常罕见,目前报道[31⁃42]TS合并性早熟或快速进展青春期仅十余例㊂伴性早熟的核型包括:嵌合体㊁X染色体结构异常及X染色体单体㊂尚无核型为45,X/46,XX/47,XXX患儿合并性早熟的报道㊂1例核型为45,X/47,XXX的患儿出现性早熟,该患儿4岁时确诊TS(55%45,X/45%47,XXX),身高正常,未用生长激素治疗;7岁10月因阴道流血就诊,伴有生长加速,约每年12cm,就诊时身高126cm(P25),体重26kg(P25 P50),乳房B3,阴毛PH3,伴腋毛生长及脊柱侧弯[35]㊂患儿尚有中度的全面发育迟缓,合并情绪㊁社交障碍及阅读困难㊂骨龄10岁,GnRH激发试验提示CPP,甲状腺功能TSH5.5(正常范围:0.3 4.2)μIU㊃mL-1,FT4正常,甲状腺过氧化物酶抗体(TPOAb)100(正常值<35)IU㊃L-1㊂本文患儿与之不同的是,无发育迟缓㊁情绪㊁社交障碍等问题,出现性早熟年龄小,但骨龄超前更明显,且并未出现身高增长加速㊂梁雁等[31]指出,有自发性性发育的女孩,若身高位于正常低限或身高在正常范围但生长速率低于正常,应高度警惕TS的可能㊂因此,对于该类患儿应注意完善染色体核型检查㊂目前关于性染色体非整倍体合并CPP的机制仍不清楚,尤其是TS㊂可能的原因包括下丘脑反馈系统异常,促性腺激素水平明显增高,补偿了卵巢功能[38];由于TSH与FSH受体的相关性,TSH水平明显增高导致了性早熟[43];大于2条X染色体TS,剂量补偿效应可能与性早熟相关[44]㊂本文患儿4岁11月,出现乳房增大,伴阴道分泌物,查体无牛奶咖啡斑,完善骨龄提示11岁,LHRH激发试验提示CPP,完善垂体MR及肿瘤标志物的检查除外器质性病变,完善性早熟相关基因检测,均未发现异常㊂考虑本例合并性早熟可能与嵌合47,XXX相关㊂对于CPP患儿是否需要常规进行染色体检查,尚无指南推荐㊂Grosso等[45]报告3例CPP合并染色体异常的非TS患儿,指出染色体异常可能合并性早熟,建议对CPP合并智力异常的患者-行染色体检查㊂㊀㊀针对TS合并性早熟的治疗,目前仍存在争议㊂由于TS本身伴有卵巢功能不全,因此应用促性腺激素释放激素类似物(GnRHa)治疗面临挑战㊂目前针对TS伴有性早熟是否可用GnRHa治疗,尚无指南可循㊂但考虑TS患者终身高受损及生育率极低,一般认为给予GnRHa治疗是合理的[32]㊂上述文献病例[34]给予GnRHa联合生长激素治疗,GnRHa治疗到12岁停用㊂本文患儿就诊时骨龄已11岁,尽管给予GnRHa治疗,对身高增长疗效有限,但可延缓第二性征发育情况,避免心理行为问题㊂患儿CPP诊断明确,且符合GnRHa治疗指征[46],与家长充分沟通后,建议GnRHa治疗㊂家长由于经济因素,暂未同意生长激素治疗㊂㊀㊀总之,当外周血染色体核型与临床表现不相符时,应进一步行外周血或其他组织的FISH检测㊂45,XX/46,XX/47,XXX临床表型多样,儿童期可完全无症状,较典型TS表型轻微,青春发育可正常㊂对于合并矮小㊁性早熟等,染色体核型为47,XXX的患者,要注意其染色体核型为嵌合体的可能㊂由于嵌合型TS临床表征与核型的复杂性,应注意仔细查体,避免误诊㊁漏诊㊂参考文献1 HookEB.Exclusionofchromosomalmosaicism tablesof90%95%and99%confidencelimitsandcommentsonuse.AmJHumGenet 1977 29 1 94⁃97.2 ProcterSE WattJL LloydDJ etal.Problemsofdetectingmosaicisminskin.Acaseoftrisomy8mosaicismillustratingtheadvantagesofinsitutissueculture.ClinGenet 1984 25 3273⁃277.3 HeldKR KerberS KaminskyE etal.Mosaicismin45 XTurnersyndrome doessurvivalinearlypregnancydependonthepresenceoftwosexchromosomes HumGenet 1992 883 288⁃294.4 AbulhasanSJ TayelSM al⁃AwadiSA.MosaicTurnersyndrome cytogeneticsversusFISH.AnnHumGenet 199963 Pt3 199⁃206.5 WallersteinR MusenE McCarrier etal.Turnersyndromephenotypewith47 XXXkaryotype Furtherinvestigationwarranted AmJMedGenetA 2004 125A 1 106⁃107.6 OtterM Schrander⁃StumpelCT CurfsLM.TripleXsyndromeareviewoftheliterature.EurJHumGenet 2010 18 3 265⁃271.7 SybertVP McCauleyE.Turner'ssyndrome.NEnglJMed 2004 351 12 1227⁃1238.8 梁燕程静蔡燕娜等.Turner综合征患儿染色体核型和盆腔超声的分析.中国当代儿科杂志2008 10 2 158⁃160.9 赵鼎李林飞陈重芬等.800例身材矮小患儿细胞遗传学研究和临床分析.中国优生与遗传杂志2016 24 6 40.10 张晓珍霍晓春余继等.90例Turner综合征染色体核型与临床分析.中华医学遗传学杂志2008 25 5 607.11 裘娟刘群冯丽云等.大连地区78例Turner综合征的临床特征与染色体核型分析.中国优生与遗传杂志2012 209 36⁃38.12 江静付曼荨王德芬等.326例Turner综合征分析.中华医学遗传学杂志1997 14 5 323⁃324.13 Bidot⁃LópezP MatisoffD TalnerNS etal.Hypoplasticleftheartinapatientwith45 X/46 XX/47 XXXmosaicism.AmJMedGenet 1978 2 4 341⁃343.14 GemzellC SolishGI.Inductionofovulationandpregnancyinawomanwithsexchromosomalmosaicism45 X/46 XX/47 XXX.AmJObstetGynecol 1979 134 5 599⁃600.15 YamazakiM SatoA Shin⁃ichiN etal.AcromegalyaccompaniedbyTurnersyndromewith47 XXX/45 X/46 XXmosaicism.InterMed 2009 48 447⁃453.16 GlaserD NienhausH KöhlerR etal.AsexcordstromaltumourinawomanwithXO/XX/XXX⁃mosaicism.ArchGynecolObstet 1988 243 2 115⁃118.17 ItohK IgarashiT WakitaH etal.SideroblasticanemiaassociatedwithmultiplemyelomainTurner'ssyndrome.InternMed 1992 31 4 483⁃485.18 DeSutterP DhontM MerchiersE etal.A45 X/46 XX/47 XXXfemalemosaicdetectedbycytogeneticanalysisofunfertilizedIVFoocytes.JAssistReprodGenet 1993 10 6 434⁃437.19 PartschCJ PankauR SippellWG etal.Normalgrowthandnormalizationofhypogonadotro⁃picinatypicalTurnersyndrome45 X/46 XX/47 XXX .Correlationofbodyheightwithdistributionofcelllines.EurJPediatr 1994 153 6 451⁃455.20 TejadaMI MornetE TizzanoE etal.IdentificationbymoleculardiagnosisofmosaicTurner'ssyndromeinanobligatecarrierfemaleforfragileXsyndrome.JMedGenet 1994311 76⁃78.21 付锦华王敬敏郎芳芳.45 X单体嵌合型Turner综合征妇女足孕分娩一例.中国优生与遗传杂志2003 11 6 102.22 FerreroS BentivoglioG.AdenomyosisinapatientwithmosaicTurner ssyndrome.ArchGynecolObstet 2005 271 3 249⁃250.23 Brambila⁃TapiaAJ RiveraH García⁃CastilloH etal.47 XXX/45 X/46 XXmosaicisminapatientwithTurnerphenotypeandspontaneouspuberaldevelopment.FertilSteril 2009 92 5 1747.24 Brambila⁃TapiaAJ RiveraH García⁃CastilloH etal.47 XXX/45 X/46 XXmosaicisminapatientwithTurnerphenotypeandspontaneouspuberaldevelopment.FertilSteril 2009 92 5 1747.25 TrovódeMarquiAB daSilvaGreccoRL daCunhaPalharesHM etal.45 X/46 XX/47 XXXmosaicism.PediatricsInternational 2012 54 3 437⁃438.26 JhangKM ChangTM ChenM etal.GeneralizedepilepsyinaapatientwithmosaicTurnersyndrome acasereport.JMedCaseRep 2014 8 109.27 许咏乐孟庆霞邹琴燕等.20例嵌合型Turner综合征的辅助生殖助孕及相关文献复习.生殖医学杂志2018 2711 1120⁃1125.28 郑之陈.42例Turner综合征患者染色体核型及临床特征分析.郑州郑州大学2019.29 王美烨梅世月李瑞等.45 X/46 XX/47 XXX特纳综合征5例临床和细胞遗传学分析.泰山医学院学报2020 41 1 68⁃69.30 SybertVP.Phenotypiceffectsofmosaicismfora47 XXXcelllineinTurnersyndrome.JMedGenet 2002 39 217⁃220.31 梁雁魏红余肖等.嵌合型Turner综合征并快速进展青春期一例并文献复习.中华儿科杂志2017 55 2 125⁃130.32 张莹陈瑞敏杨晓红等.45 XTurner综合征合并中枢性性早熟1例报告并文献复习.中国循证儿科杂志2016 111 38⁃41.33 SandalG PirgonO.PrecociouspubertyinapatientwithmosaicTurnersyndrome.GenetCouns 2014 25 2 183⁃187.34 ImprodaN RezzutoM AlfanoS etal.PrecociouspubertyinTurnerSyndrome reportofacaseandreviewoftheliterature.ItalJPediatr 2012 38 54.35 BaekJU ParkHK ShimEJ etal.PrecociouspubertyinTurnersyndromevariant.JPediatrAdolescGynecol 2012 255 e113⁃114.36 CarpiniS CarvalhoAB Guerra⁃JúniorG etal.SpontaneouspubertyingirlswithearlydiagnosisofTurnersyndrome.ArqBrasEndocrinolMetabol 2012 56 9 653⁃657.37 JesúsRodríguez⁃TroyanoM Martín⁃FríasM EzquietaB etal.Turner'ssyndromewithprecociouspuberty.MedClinBarc 2008 131 9 358⁃359.38 SabinMA ZacharinMR.PrecociouspubertyinTurnersyndrome.JPaediatrChildHealth 2007 43 11 776⁃778.39 EvanchecKA RotensteinD.TreatmentofprecociouspubertyintwopatientswithTurnermosaicism.JPediatrEndocrinolMetab 2005 18 8 819⁃822.40 KocovaM BasheskaN PapazovskaA etal.GirlswithTurnersyndromewithspontaneousmenarchehaveanincreasedriskofendometrialcarcinoma acasereportandreviewfromtheliterature.GynecolOncol 2005 96 3 840⁃845.41 HusemanCA.MosaicTurnersyndromewithprecociouspuberty.JPediatr 1983 102 6 892⁃894.42 范建华谢若翔马金元等.具有X染色体短臂部分缺失性早熟一例.遗传与疾病1987 4 3 187⁃188.43 GoswamiR GoswamiD KabraM etal.PrevalenceofthetripleXsyndromeinphenotipicallynormalwomenwithprematureovarianfailureanditsassociationwithautoimmunethyroiddisorders.FertilSteril 2003 80 4 1052⁃1054.44 HongYH ShinYL.Turnersyndromemasqueradingasnormalearlypuberty.AnnPediatrEndocrinolMetab 2014 19 4 225⁃228.45 GrossoS AnichiniC BerardiR etal.Centralprecociouspubertyandabnormalchromosomalpatterns.EndocrPathol 2000 11 1 69⁃75.46 中华医学会儿科学分会内分泌遗传代谢血组«中华儿科学杂志»编辑委员会.中枢性性早熟诊断及治疗共识2015 .中华儿科杂志2015 53 6 412⁃418.(收稿日期:2019⁃10⁃22㊀修回日期:2020⁃10⁃05)(本文编辑:张萍)。





女性性早熟,女性性早熟的症状,女性性早熟治疗【专业知识】疾病简介性早熟(female precocious puberty),即青春期发育明显提前,由于每个正常儿童青春期发育的开始时间变异较大,故很难确定青春期发育开始的正常和早熟时间的绝对界限,一般认为女孩8岁以前出现乳腺增大、阴毛生长、腋毛生长等任何一项或多项第二性征,或月经初潮开始于10岁以前,即为女性性早熟,也有学者主张儿童青春期与性发育早于当地正常儿童发育平均年龄2个或2.5个标准差以上者即为性早熟,女性性早熟占全部女性的0.2‰左右。
疾病病因一、病因:1/真性性早熟由促性腺激素增高引起。
促性腺激素增高引起卵泡发育,乃至排卵而具有生育能力,此为同性性早熟或完全性性早熟。
最典型的病例是秘鲁的Lina Medinam,她5岁零10个月时妊娠足月,剖宫产分娩。
2/假性性早熟由性腺类固醇增高引起,如雌激素增高,发生同性性早熟,雄激素增高,则发生异性性早熟,均为不完全性性早熟,无生育能力。
二、发病机制:1、真性性早熟系完全性同性性早熟。
由于性腺轴提前发育、青春期过早来临,性成熟过程按正常青春期顺序进行,下丘脑-垂体-性腺轴功能建立,有排卵性月经周期,有生育力。
1)特发性性早熟:特发性性早熟(idiopathic precocious puberty)也称体质性或功能性性早熟,是小儿真性性早熟的常见原因,占女孩性早熟的80%~90%。
病因不明,经仔细检查未发现任何病理变化,但约半数患儿的脑电图有异常表现,促性腺激素及性激素基础水平增高。
LH脉冲频率及幅度,对GnRH刺激反应均在正常的青春期范围内。
其发病机制迄今尚未完全明了,可能由于某些尚未明确的原因使中枢神经系统生理发动点或下丘脑对性腺发育的抑制失去控制,下丘脑的GnRH或垂体促性腺激素过早分泌增加所致。
本病有家族发病倾向,以男性较为明显,女孩多为偶发性,很少见。
属常染色体隐性遗传,家族史阳性的患儿起病较晚,病情相对较轻(男孩在7岁以后,女孩多在6岁以后),并且男孩的发生率较女孩多。


青少年性早熟和性晚熟的成因探讨和危机干预总述青少年的性成熟存在个体差异,早成熟和晚成熟都普遍存在,早成青少年成熟提前和滞后的原因很复杂。
不论早熟和晚熟,还是正常成熟,青少年都会面临或多或少的危机,对青少年危机的成因有明确的认识,早觉察早干预,多方面干预,对青少年的健康成长有显著意义。
一、引言我们知道,人从受精卵开始,个体就无时无刻不在变化,从受精卵到胚胎,各个组织和器官的的形成,到婴儿出生,伴随着骨骼的增长,神经系统的的完善,内分泌系统的成熟,大脑的成熟,与之而来的就是性的成熟。
我们有时候也侠义的把性成熟(开始和结束)的时期定为青春期,青春期伴随着一系列的生理、心理、行为、社会适应的变化。
青春期发动时间的早晚或者整个青春发育过程中各类标志性事件出现的时间早晚,即青春发育时相,对于青少年的身心发展乃至生命全程健康显示出愈来愈重要的作用(ShiHJ 2008)。
欧洲女童青春期发动年龄(多数由月经初潮年龄判定)从19世纪初的17 岁下降至20世纪中叶的13岁(Golub等,2008,Seminara等,2003),20世纪初美国女童也出现了类似的下降趋势(Wyshak&Frisch,1982)。
从20世纪60 年代开始,月经初潮年龄下降的趋势在欧洲与美国均消退(Herman-Giddens等,1997;Tinggaard 等,2012;Mul 等,2001;Chumlea 等,2003),过去25 年中约下降了 2.5〜4个月(Aksglaede等)。
中华儿科学会发布最新中国儿童成长发育专项调查结果显示,中国女孩的青春期发育开始年龄平均为9. 2岁,比30年前提前了3. 3岁(高智勇冯菲菲2012)。
而我们知道,青春期的开始男孩在9岁半到13岁半之间,女孩在7岁到13岁之间,男孩从第一次遗精到性成熟需要2到5年的时间,女孩从初潮到性成熟需要一年半6年。
(J. Tanner, 1972那么,我们可以这样界定:男孩在9岁半前出现遗精,女孩在7岁前出初潮,就认为是性早熟;男孩在13岁半还未出现遗精,女孩13岁还未初潮,就认为是性晚熟。
第15章性早熟与青春发育迟缓提纲:一、性早熟(一)定义(二)性早熟的分类与病因(三)真性性早熟的病因与发病机理(四)假性性早熟的病因与发病机理(五)临床特征(六)女性同性性早熟的诊断(七)女性同性性早熟的治疗二、青春发育异常延迟一、性早熟(一)定义性早熟(sexual precocity)是指任何一个性征出现的年龄早于正常人群的平均年龄2个标准差,亦即性征提前出现。
提前出现的性征与性别一致时称为同性性早熟(isosexual precocious puberty)与性别不一致时称为异性性早熟(contrasexual precocious puberty),亦即女性男性化或男性女性化。
男女儿童中性早熟发生率约为0.6%,女性多于男性,约占3/4。
临床应用女性8岁前乳房发育(thelarche)、与10岁前月经来潮(menarche)属女性同性性早熟。
女性先天性肾上腺皮质增生时的男性化表现是由于21或11羟化酶等缺乏属性发育异常,不列为性早熟范围。
女性青春期前有男性化肿瘤而出现男性化表现时,可冠以假性女性异性性早熟,但较为罕见。
若在成年后发生男性化肿瘤即诊断为男性化肿瘤。
本章重点介绍女性同性性早熟。
(二)性早熟的分类与病因性早熟主要分为二大类:真性性早熟(true precocious puberty)与假性性早熟(pseudo precocious puberty)。
真性性早熟又称完全性(complete)、中枢性(central)或GnRH 依赖性(GnRH dependent)性早熟。
假性性早熟又称不完全性(incomplete)或外周性(peripheral)性早熟。
一般常用真性与假性性早熟。
真性性早熟是指下丘脑-垂体-卵巢轴的功能提前激活,有卵泡发育,雌激素增多,刺激内膜而出血;假性性早熟是指并非由下丘脑-垂体-卵巢轴的激活而是由其它来源的雌激素刺激内膜而引起的出血,或单纯的乳房早熟。
阴毛早熟(adrenarche)属肾上腺提前分泌雄激素,国内女性临床少见。
性早熟的分类病因:真性性早熟的病因:有特发性(idiopathic)或体质性(constitutional)与中枢器质性病变(central organic)二类,以体质性为多见。
近年来造影技术的改进,中枢器质性病因在逐渐增多。
假性性早熟病因:外源性雌激素,内源性分泌雌激素肿瘤,乳房早熟,甲低,McCune Albright 综合征等。
(三)真性性早熟的病因与发病机理近年来对胎儿期、婴儿期与青春期下丘脑-垂体-卵巢轴生理功能的进一步了解。
对所谓的特发性或体质性病因,实际上是下丘脑-垂体-卵巢轴功能的提前激发,这种提前激发也可以是由于器质性的病变。
1.特发性病因发病机理:在女性胚胎10周时已出现GnRH与FSH和LH,至孕中期已建立负反馈功能,以后停留在抑制状态直至分娩。
当胎盘娩出后,由于胎盘激素主要是雌激素全部消失而解除了抑制。
出生后5天,促性腺激素开始上升,3个月内雌激素出现暂时增多,有时临床表现为乳房稍增大,卵巢内亦可见囊状卵泡。
此后促性腺激素下降,维持在低水平至4岁左右。
在儿童期下丘脑-垂体维持在下调节的状态,至青春发育前GnRH再次开始在夜间出现脉冲,而先后有FSH与LH的反应。
最后GnRH脉冲昼夜一致达到出现正常的月经周期。
因此女性下丘脑-垂体-卵巢轴的功能自胎儿起已建立,儿童期只是停留在抑制状态,当抑制状态被解除即可出现青春发育提前。
由于女性下丘脑-垂体-卵巢轴的生理特点,女性易于发生同性性早熟,出现女性多于男性。
为什么下丘脑-垂体-卵巢轴被提前解除抑制尚有待研究(见13章图 13-2)。
2.器质性病因发病机理:近年来由于影像技术的进步,头颅造影显示下丘脑与松果体区的肿瘤可导致性早熟。
下丘脑区如错沟瘤、胶质瘤、星形细胞瘤;松果体区如生殖细胞瘤、视神经胶质瘤、神经纤维瘤。
颅咽管瘤常致青春延迟,偶亦合并早熟。
少见的异位绒毛促性腺激素癌、肝细胞癌与畸胎瘤亦有分泌GnRH。
(四)假性性早熟的病因与发病机理假性性早熟的病因不是由下丘脑-垂体-卵巢轴的激活而是由其它来源的雌激素或其它原因。
1.外源性雌激素:可因误服雌激素,含雌激素的药物如口服避孕药,含雌激素的保健品或化妆品等;产后哺乳期母亲已来月经,母亲体内有高雌激素水平等(图 15–1、图 15-2)。
图 15–1 外源性雌激素误服己烯雌酚图 15–2 外源性雌激素母亲哺乳期服口服避孕药2.内源性雌激素:可来自少见的卵巢颗粒细胞与泡膜颗粒细胞瘤(卵巢囊肿)分泌雌激素。
肾上腺分泌雌激素瘤更为罕见。
3.乳房早熟(thelarche):8岁前单独出现乳房发育,其病源尚不十分清楚,可以是双侧,亦有是单侧,说明与局部靶组织的敏感性有关。
乳房早熟雌激素水平不高,不刺激内膜而无阴道出血,不影响身高,不影响正常月经初潮。
有时乳房早熟是性成熟的先驱,乳房早熟可以是真性早熟的早期症状,而后发展为真性早熟,应注意随诊观察。
乳房早熟可自行消退,亦有持续至月经来潮(图 15–3、图 15-4)。
图 15–3 乳房早熟(双侧) 1岁9个月图 15–4 乳房早熟(单侧)4.原发性甲状腺功能低下,可出现乳房早熟。
当甲状腺功能低下使促甲状腺激素升高,亦可能影响促性腺激素增多而影响乳房早熟,严重的甲低可出现卵巢囊肿。
补充甲状腺激素即能使增大乳房消退。
5. McCune Albright综合征:是一种先天性全身性多发性骨纤维性发育不良疾病(polyostotic fibrous dysplasia)。
患儿全身有多处骨发育不良或囊性变,易发生骨折。
骨病变在皮质,可涉及长骨与颅底,有时使面部不对称。
皮肤有典型的浅棕色色素斑(图15–5、图 15-6)。
患者可有自发性卵巢囊肿,超声检查囊肿一般不对称,大小常变异,属非促性腺激素依赖性卵巢囊肿。
目前认为是由于某些细胞系的显性体质性变异(dominant somatic mutation)所致,Gs 亚单位基因发生点突变造成环腺苷酸途径功能改变。
囊肿产生波动的雌激素水平导致性的发育与无排卵月经。
图 15–5 McCune Albright综合征右大腿前色素斑图 15–6 McCune Albright综合征骨囊性变(五)临床特征真性性早熟,无论是体质性或器质性均有不规律的阴道出血、乳房发育、雌激素水平升高,骨龄提前2年以上,身高与体重均高于同龄女性。
假性性早熟,外源性雌激素从详细的病史中可找到线索,外源性雌激素尤以用已烯雌酚的患者乳晕着色深,重时近黑色;内源性可发现有卵巢肿瘤。
单纯乳房早熟无阴道出血,雌激素水平不高,骨龄与年龄相符,生殖器不发育。
McCune Albright综合征中有其典型的临床特征,不难区分(表 15–1、表 15-2)。
表 15–1 109例女性性早熟的性征发育、雌激素水平及骨年龄性征发育* 阴道涂片雌激素水平骨年龄总雌激素雌激素分类乳月生例影响低落例提符数殖房经器数高中轻轻中高数前合真性性早熟 63 63 54 38 60 - 27 33 --- 59 56 3总数 109 104 100* 阴毛均(-)表 15–2 特发性真性性早熟与乳房早熟的临床鉴别鉴别项目特发性真性性早熟乳房早熟乳房发育发育生殖器发育不发育月经有无雌激素水平轻度影响以上轻度低落以下骨年龄提前与实际年龄相符发病时身高高于同年龄与同年龄相符发病时体重重于同年龄与同年龄相符(六)女性同性性早熟的诊断诊断的目的是区分真性性早熟与假性性早熟,因二者治疗与预后不同。
1.详细的病史与检查:是特发性或器质病变确诊的关键。
病史应注意有无接触雌激素史,脑部有无创伤,或炎症史,了解发病经过,有无家族遗传病病史。
阴道出血常是性早熟的第一症状,需要与其它病因的幼儿或儿童的阴道出血相鉴别,如阴道炎、阴道异物及生殖道肿瘤等。
生长发育快常是重要表现之一。
2.体格检查:注意身高与体重是否超龄。
乳房发育及其级别,乳晕着色深浅,外源性雌激素尤以接触已烯雌酚者乳晕着色极深,一目了然。
全身皮肤有边缘平整的色素斑,提示McCune Albright综合征,甲状腺有无肿大或结节,外生殖器是否发育或与年龄相符,有无着色,阴毛是否早现,阴道分泌是否增多,盆腔、子宫是否增大,双侧有无肿块或卵巢肿瘤。
外阴有无男性化表现如阴蒂增大,需寻找雄激素来源,雄激素肿瘤或肾上腺皮质增生。
3.内分泌检查:首先了解雌激素水平,简单的方法可用阴道涂片观察角化细胞指数,以后在治疗与随诊中均需用以监测雌激素水平是否下降作为有效的指标,比取血更易被小儿接受。
除测血性激素水平(E2,T)外亦应测垂体激素LH、FSH、PRL水平有无升高;测甲状腺激素TSH、T3、T4,了解甲状腺功能是否低落。
真性性早熟、外源性雌激素、分泌雌激素肿瘤均有雌激素升高,其它假性性早熟如乳房早熟,雌激素水平不升高。
若有肾上腺早熟应进一步测肾上腺功能,除外先天性肾上腺皮质增生(congenital adrenal hyperplasia)或肾上腺肿瘤,后者较为少见。
4.骨龄:在性早熟中甚为重要,X线测骨龄比实际年龄提前2年以上为骨龄提前,真性性早熟骨龄95%提前,假性性早熟骨龄均与年龄相符。
5.超声检查:卵巢有无囊肿,子宫是否增大,肾上腺有无肿瘤在诊断性早熟中可提供重要的资料,已成为常规之一。
6.促性腺激素释放激素(GnRH)兴奋试验:真性性早熟是由于下丘脑-垂体-卵巢轴系的提前激活,单次测定血中促性腺激素由于青春前与青春期时的数据常有重叠而无助于鉴别诊断真、假性性早熟。
此后又考虑采用GnRH兴奋试验,Cavallo等对44例女性性早熟进行标准的兴奋试验,测定对照与刺激后15、30、45与60分钟或10、20、30、45与60分钟的血LH与FSH水平,共需取血5~6次。
分析结果发现,30~60分钟时LH与FSH上升的曲线是平行的,方法具有高敏感性与特异性。
作者亦分析了LH:FSH与FSH在诊断中均无明显的不同。
因此建议改为注射GnRH100 g后30~60分钟内取血一次测LH的兴奋程度,临床已广泛使用。
目前尚无固定的GnRH兴奋试验的标准结果。
分析兴奋试验的结果时尚需结合临床,如有一例乳房早熟初次测定符合乳房早熟,但此例后又发展为真性性早熟。
亦有真性性早熟早期测定LH尚未升高,而已出现雌二醇的分泌。
因此GnRH兴奋试验阴性亦并不能除外真性性早熟,需随诊观察疾病的发展过程。
(七)女性同性性早熟的治疗真性性早熟与假性性早熟的治疗完全不同。
真性性早熟需抑制激发的下丘脑-垂体-卵巢轴的功能直至10岁以上正常月经来潮的年龄,所以是长期的,需要定期随诊。
假性性早熟属外源性雌激素者,寻找雌激素来源而停止继续接触。
内源性雌激素如卵巢肿瘤,切除肿瘤即停止雌激素来源。