(完整版)急性肾功能衰竭(A.R.F)抢救程序
- 格式:doc
- 大小:35.01 KB
- 文档页数:1



常见急症抢救程序休克一、概念休克是指机体在受到各种有害因子侵袭时所发生的以组织有效血液流量急剧降低为特征,并从而导致各重要器官机能代谢紊乱和结构损害的复杂的全身性病理过程。
二、临床表现1、休克代偿期:精神紧张或烦躁、面色苍白、手足湿冷、心率加速等,血压正常或稍高,脉压差小,尿量正常或减少。
2、休克抑制期:神志淡漠、反应迟钝、甚至可出现神志不清或昏迷、口唇肢端发绀、出冷汗、脉搏细速、血压下降、脉压差小,严重时全身皮肤粘膜明显紫绀、四肢冰冷、脉搏扪不清、血压测不出、无尿。
三、诊断标准有严重的出血、感染、过敏、创伤、重度精神刺激等诱因时,出现血压下降、脉搏细弱而快速、神志淡漠或烦躁不安、面色苍白或灰暗、四肢厥冷、皮肤有花纹、出冷汗、少尿或无尿。
四、抢救程序1、根据引起休克的原因及临床表现,协助医生快速作出诊断并采取相应的急救措施。
2、松开衣领,保持呼吸道通畅,及时吸痰、给氧,必要时行人工呼吸、气管插管或气管切开,呼吸机辅助通气。
3、快速建立有效的静脉通道并遵医嘱给药,调整液体滴速必要时备血。
4、遵医嘱给予心电、血压、血氧饱和度监护,必要时监测中心静脉压。
5、根据休克类型迅速控制病因。
⑴、出血性休克(外伤性):立即遵医嘱化验血型,进行配血、备血,尽早快速输血;迅速确定出血原因后给予相应处理,若外出血采用压迫止血法,若内出血做好相应术前准备,尽快采用手术止血。
⑵、出血性休克(非外伤性):立即遵医嘱化验血型,进行配血、输血,补充失血量。
尽快确定出血部位,必要时快速进行相关检查,并根据病因采取对症措施,如食管静脉曲张破裂出血应尽快放置三腔气囊压迫止血。
⑶、过敏性休克:立即遵医嘱给予盐酸肾上腺素1mg皮下注射。
观察呼吸道有无水肿,给予及时处理并给予抗组胺类药物,如盐酸异丙嗪、苯海拉明等。
⑷、心源性休克:迅速检查心功能不全及心搏量减少的原因和程度并即行心电图检查。
心包填塞者应立即行心包穿刺术或心包手术。
⑸、感染性休克:收集血、尿、痰等标本做相应的检查,以明确感染原因。

肾脏科12种急危重症抢救流程引言本文档旨在介绍肾脏科急危重症的抢救流程。
通过详细的步骤和措施,我们希望能为医务人员提供一个清晰的指导,以便在肾脏科急危重症的处理中能做出正确和及时的决策。
流程一:急性肾衰竭1. 确认患者是否存在急性肾衰竭的症状和体征。
2. 评估患者的尿量和尿液特征。
3. 根据病情的严重程度,采取相应的治疗措施,包括药物治疗、透析等。
流程二:急性肾小球肾炎1. 确认患者是否存在急性肾小球肾炎的症状和体征。
2. 进行相应的实验室检查,包括尿液分析、肾功能检查、免疫学检查等。
3. 根据检查结果,制定个体化的治疗方案,包括药物治疗、控制病因等。
流程三:急性间质性肾炎1. 确认患者是否存在急性间质性肾炎的症状和体征。
2. 通过尿液检查和血液检查来确定诊断。
3. 采取相应的治疗措施,如抗生素治疗、免疫抑制治疗等。
流程四:肾性高血压危象1. 确认患者是否存在肾性高血压危象的症状和体征。
2. 进行血压监测和肾功能评估。
3. 采取相应的降压治疗,如药物治疗、肾血管介入等。
流程五:肾细胞癌的肾动脉栓塞危象1. 确认患者是否存在肾细胞癌的肾动脉栓塞危象的症状和体征。
2. 进行相应的影像学检查,如CT、MRI等。
3. 采取相应的治疗措施,如介入治疗、手术切除等。
流程六:急性肾上腺危象1. 确认患者是否存在急性肾上腺危象的症状和体征。
2. 进行相应的激素水平检查,如皮质醇、肾上腺素等。
3. 根据检查结果,采取相应的激素替代治疗或其他治疗措施。
流程七:肾血管栓塞1. 确认患者是否存在肾血管栓塞的症状和体征。
2. 进行相应的影像学检查来确定诊断。
3. 根据栓塞的原因和程度,采取相应的治疗措施,如抗凝治疗、介入治疗等。
流程八:肾血管瘤破裂出血1. 确认患者是否存在肾血管瘤破裂出血的症状和体征。
2. 进行相应的影像学检查,如CT、MRI等。
3. 根据病情的严重程度,采取相应的治疗措施,如手术切除、栓塞等。
流程九:肾周脓肿破溃1. 确认患者是否存在肾周脓肿破溃的症状和体征。
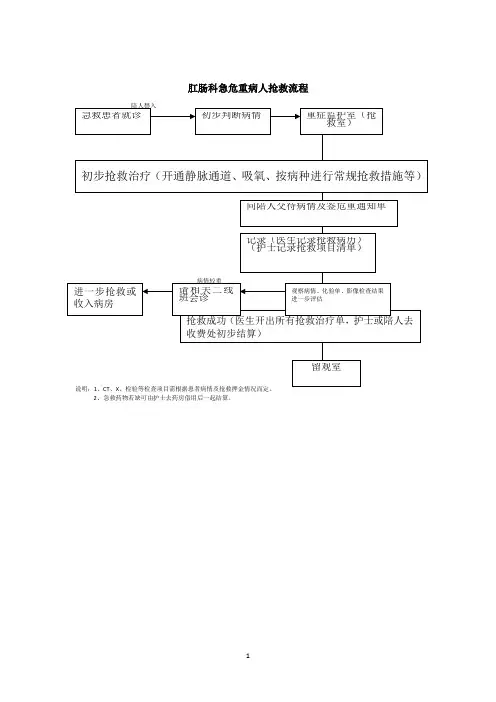
肛肠科急危重病人抢救流程2、急救药物若缺可由护士去药房借用后一起结算。
急性中毒诊疗抢救流程图急性药物中毒诊疗流程图急性有机磷中毒抢救流程儿童无脉性心跳骤停抢救流程成人致命性快速心律失常抢救流程大咯血的紧急处理抢救流程适应症食管下端或胃底静脉曲张破裂出血。
操作步骤①术前先检查气囊有否漏气,三腔管是否通畅,试测气囊的注气量及达到的压力,一般胃囊需注气300ml,食管囊需注气100ml~200ml,三根接头分别贴上标识记号。
②将胃囊及食管囊内气体抽尽,再用液体石蜡油抹三腔二囊管及病人鼻腔,使其润滑。
③病人取半卧位,自鼻腔内插入三腔二囊管,当达到65cm处,并在胃管内抽得胃液时,提示三腔二囊管已达胃部。
④用注射器向胃囊内注入空气250—300ML,接血压计测压(囊内压40—50mmHg,即5.33—6.67kPa),将开口部反折弯曲后,用血管钳夹住,向外牵拉三腔二囊管,遇阻力时表示胃囊已达胃底部,在有中等阻力的情况下,用宽胶布固定于患者的面部。
⑤继用注射器向食管囊注入空气100—150ml(囊内压30—40mmHg,即4.0—5.33kPa),再用止血钳夹住管端,食管囊充气后,病人可能燥动不安或心律不齐,如实在不能耐受可不充气观察。
经胃管抽出全部血液后,将胃管连接于胃肠减压器,可从吸引瓶中了解压迫止血是否有效。
⑥将管外端结一绷带,用500g重沙袋或盐水瓶通过滑轮固定于床架上持续牵引。
⑦定时测两囊压力,要保持胃囊内压 5.33kpa~6.67kpa(40mmHg~50mmHg),食管囊内压4.00kpa~5.33kpa(30mmHg~40mmHg),如压力下降应适当充气维持.注意事项①插管时应将气囊内空气抽尽,插管能浅勿深,先向胃气囊注气,然后再向食管气囊注气。
②胃囊充气不够,牵拉不紧,是压迫止血失败的常见原因,如胃囊充气量不足且牵拉过猛,可使胃囊进入食管下段,挤压心脏,甚至将胃囊拉至喉部,引起窒息。
③食管囊每12~24小时放气一次,并将三腔二囊管向胃内送少许以减轻胃底部压力,改善局部粘膜血循环,减压后定时抽取胃内容物观察有否再出血。

泌尿外科急危重症抢救护理预案与流程目录(一)急性肾衰竭抢救护理预案与流程(二)肾损伤抢救护理预案与流程(三)尿道损伤抢救护理预案与流程(四)肾.输尿管结石内容(一)急性肾衰竭抢救护理与预案1.当患者发生急性肾衰时,配合医生应立即采取措施,患者需严格卧床休息,保持床垫柔软干燥及病室温暖。
2.严密观察有无胸闷,憋气,咳粉红色泡沫痰等肺水肿表现,遵医嘱给予吸氧及心电监护,必要时半卧位。
3.急性肾衰竭早期应尽早遵医嘱使用利尿剂,使用大剂量呋塞米治疗,首剂4mg/kg体重,如无效,2h后加倍剂量,再静注1次,如仍无效,可给予呋塞米200mg加入等渗液体静滴。
4.防治高血钾,5%碳酸氢钠50ml静滴,10%葡萄糖酸钙注射液10ml加入10%葡萄糖注射液10ml静注,10%葡萄糖注射液250-500ml加胰岛素8-12静滴。
5.根据病情遵医嘱采取透析治疗。
6.积极治疗原发病,血压过高时,可给予降压治疗,防止颅内出血。
7.饮食治疗,少尿期严格限制蛋白质(0.6-0.8g/kg)的摄入,防止尿素氮,酸性代谢产物和钾的生成,限制含钾食物,但要供给足够的营养。
8.并发症的处理,必要时给予抗生素防治感染,饮食宜温热无刺激,防止上消化道出血。
9.加强基础护理,预防褥疮,口腔炎,尿路感染,肺部感染。
10.纠正水电解质紊乱,多尿期补充足量液体和电解质预防低钾低钠11.严格记录24小时尿量,作为补液依据。
12.给予高糖,高维生素,高热量饮食1500ml/小时,酌情给予优质蛋白质。
13.做好患者的护理,听取并解答患者或家属的疑问,以减轻他们的焦虑或恐惧心理。
流程(二)肾损伤抢救护理预案与流程1.入院护理按急诊入院护理流程,做好抢救准备。
2.遵医嘱做好手术前准备,禁食,备皮,抽血行血型鉴定及交叉配血。
3.严密监测生命体征变化,给予心电监测及低流量氧气吸入。
4.失血性休克者,按休克处理,建立静脉通路,给予输血及补液治疗,补充血容量。


重症医学科诊疗规范-CAL-FENGHAI.-(YICAI)-Company One1急性肾衰竭急性肾衰竭的概念和流行病学急性肾衰竭(acute renal failure,ARF)是指肾小球滤过功能在数小时至数周内迅速降低而引起的以水,电解质和酸碱平衡失调以及含氮废物蓄积为主要特征的一组临床综合症,分少尿型和非少尿型。
少数患者可无症状,仅在常规生化检查时才发现血尿素氮(BUN)和血清肌酐(Scr)升高。
由于人种,流行病学,经济水平,医疗条件等因素存在差异,而且没有一个明确统一的诊断标准,造成了世界范围内发病率的统计结果存在很大差异,一般研究认为急性肾衰竭的发病率为1~25%,且呈逐步上升趋势。
有研究发现近年来不需要透析支持的急性肾衰竭患者发病率由100000增加到100000;需要透析的患者发病率由100000增加到100000,急性肾衰竭已经成为住院患者的最常见并发症之一。
一项多国家,多中心的临床研究发现在ICU中需要进行肾脏替代治疗的急性肾衰竭患者占总患者数的5~6%,且与高医院死亡率相关。
感染性休克是急性肾衰竭最主要的病因。
一、病因和分类急性肾衰竭的病因广义上讲包括肾前性、肾性、肾后性三种类型,狭义上讲ARF即指急性肾小管坏死(ATN)。
(一)肾前性急性肾衰竭:由各种原因引起的低血容量、低心排出量所导致。
此时患者肾脏组织结构尚正常,恢复肾脏血液灌注和肾小球超滤压后,肾小球滤过率(GFR)也很快恢复。
1.急性血容量不足:在正常情况下肾脏的血流93%供应肾皮质,7%供肾髓质,在肾缺血时肾脏血流重新分配,主要转供肾髓质使肾小管肾小球功能丧失。
具体原因有(1)消化道失液:如呕吐、腹泻等。
(2)各种原因引起的大出血:大量出血引起休克和血容量不足,致肾灌注不足引起肾小球滤过率下降及肾小管变性、坏死,是常见急性肾衰竭的原因。
(3)皮肤大量失液:见于中暑及大量出汗未及时补充血容量。
(4)第三间隙失液:如大面积烧伤,腹膜炎,坏死性胰腺炎,大量液体进人第三间隙引起严重血容量不足。
急性肾衰竭1.有基础肾脏疾患的为原发性急性肾衰竭(acute renal failure),反之为继发性急性肾衰竭。
2.患者可有少尿或无尿,或伴有腰痛、咳嗽、呼吸困难、发热等症状,查体:肾区叩击痛、呼吸促、双肺湿啰音、心率快、血压高。
部分患者也可无明显体征。
3.来诊后都应查血常规、肾功能、电解质、血气分析、腹平片/泌尿系彩超。
4.应能立即识别急性左心功能衰竭。
对于出现烦躁不安、端坐位、呼吸窘迫、双肺大量湿啰音/哮鸣音、血压下降、冷汗、低氧血症、颈静脉怒张等,应立即给予抗心衰处理,并请相关科室会诊。
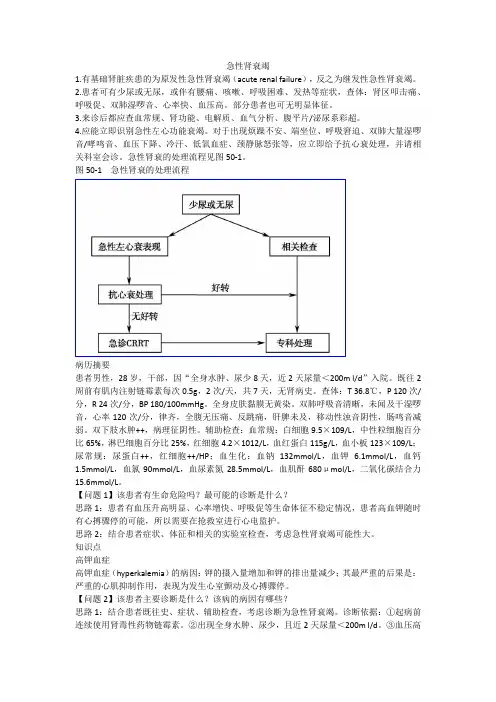
急性肾衰的处理流程见图50-1。
图50-1急性肾衰的处理流程病历摘要患者男性,28岁,干部,因“全身水肿、尿少8天,近2天尿量<200m l/d”入院。
既往2周前有肌内注射链霉素每次0.5g,2次/天,共7天,无肾病史。
查体:T 36.8℃,P 120次/分,R 24次/分,BP 180/100mmHg。
全身皮肤黏膜无黄染。
双肺呼吸音清晰,未闻及干湿啰音,心率120次/分,律齐,全腹无压痛、反跳痛,肝脾未及,移动性浊音阴性,肠鸣音减弱。
双下肢水肿++,病理征阴性。
辅助检查:血常规:白细胞9.5×109/L,中性粒细胞百分比65%,淋巴细胞百分比25%,红细胞4.2×1012/L,血红蛋白115g/L,血小板123×109/L;尿常规:尿蛋白++,红细胞++/HP;血生化:血钠132mmol/L,血钾 6.1mmol/L,血钙1.5mmol/L,血氯90mmol/L,血尿素氮28.5mmol/L,血肌酐680μmol/L,二氧化碳结合力15.6mmol/L。
【问题1】该患者有生命危险吗?最可能的诊断是什么?思路1:患者有血压升高明显、心率增快、呼吸促等生命体征不稳定情况,患者高血钾随时有心搏骤停的可能,所以需要在抢救室进行心电监护。
思路2:结合患者症状、体征和相关的实验室检查,考虑急性肾衰竭可能性大。
急危重症患者的护理常规和抢救流程急危重症患者护理常规1、接诊急诊抢救患者迅速进入急诊抢救室。
2、立即评估患者病情,迅速给予心肺复苏根本生命支持术或进一步高级生命支持措施,并执行护理常规。
3、专人护理,根据患者的病情实施相应护理常规。
4、保持抢救室安静、舒适、室温调节在18-20℃左右,保证各种急救药品和抢救器材完好。
5、密切观察病情,每15-30分钟巡视患者1次,做好患者生命体征的连续监测,了解患者病情动态变化,及时准确完整填写抢救记录和用药情况以及特殊病情变化记录。
6、准确记录液体量及24小时出入量,保持水电解质平衡。
7、及时准确执行医嘱,保证各项抢救治疗有序进展。
及时观察药物的作用与副作用。
8、妥善固定各种管道,保持通畅。
防止氧气管、输液管、胃管、引流管、导尿管扭曲、反折、堵塞、脱落等。
9、注意患者平安,意识障碍患者防坠床、防烫伤、防舌咬伤;卧床患者使用床栏;必要时给予约束。
10、给予口腔、皮肤等根底护理。
根据病情每1-2小时翻身1次,防止压疮及各种并发症。
11、安抚患者及家属,做好必要的沟通和解释工作,缓解患者紧X、恐惧、害怕、焦虑等不良情绪,取得患者及家属的理解和配合,防止医疗纠纷。
12、根据患者病情进展,做好手术、转科等准备。
昏迷昏迷是意识完全丧失的一种严重情况。
病人对语言无反响,各种反射〔如吞咽反射、角膜反射、瞳孔对光反射等〕呈不同程度的丧失。
引起昏迷的原因有两个方面,一个是由于大脑病变引起的昏迷,这包括脑血管疾病〔如脑出血、脑梗塞等〕、脑外伤、脑肿瘤、脑炎、中毒性脑病等;另一个是由于全身疾患引起的昏迷,这包括酒精中毒、糖尿病酸中毒、尿毒症、肝昏迷、一氧化碳中毒等。
1、当患者突发昏迷时,通知医生后首先要判断其神志,评估意识障碍的级别,然后对症护理。
〔1〕一般取平卧位,头偏向一侧,必要时可取侧卧位或俯卧位,躁动者应加床栏,以防坠床。
保持呼吸道通畅,有假牙者应取下,以防误咽引起窒息。
随时去除口腔内及呼吸道的分泌物,有舌后坠者应托起下颌或用舌钳将舌拉出,缺氧时给氧,必要时行气管插管或气管切开术,切开后应按气管切开术护理。