第二章抗癫痫药物类型选择
- 格式:ppt
- 大小:403.50 KB
- 文档页数:15


抗癫痫治疗的药物选择癫痫是一种神经系统疾病,其特征是在大脑中短暂的异常放电诱发出来的突发性发作。
抗癫痫药物是目前最常用的治疗方法,其目的是控制和减少癫痫发作的次数和强度。
然而,不同的抗癫痫药物有不同的作用机制和副作用,因此需要根据患者具体情况进行选择和调整。
本文将探讨常见的抗癫痫药物及其使用注意事项。
第一类药物:传统的抗癫痫药物苯妥英苯妥英是最早使用的抗癫痫药物之一,其作用机理是通过增强神经元的抑制作用来预防和减少癫痫发作。
尽管苯妥英副作用较少,但长期使用可能导致肝功能损伤、贫血、再生障碍性贫血等副作用,因此需要进行定期检查和监测。
氯硝西泮氯硝西泮是一种作用类似于苯妥英的抗癫痫药物,但其作用时间更短,因此常用于急性的癫痫发作,或在手术前给予患者镇静作用。
氯硝西泮副作用较少,但可能导致嗜睡、肌肉无力、记忆力减退等。
苯巴比妥苯巴比妥和苯妥英类似,也是通过增强神经元的抑制作用来预防和减少癫痫发作。
但由于苯巴比妥的代谢速度较快,因此需要多次给药来维持血液药物水平。
副作用包括肝损伤、骨质疏松、贫血等。
第二类药物:新一代抗癫痫药物卡马西平卡马西平是一种较新的抗癫痫药物,其作用机理是通过调节钠通道使神经元处于较稳定的电位下,从而减少癫痫发作。
卡马西平副作用较少,但在使用过程中需要注意心律失常、记忆力减退等不良反应。
利拉西酮利拉西酮是一种钾离子通道开放剂,其作用是恢复由癫痫引起的异常电位,减少神经元的异常放电。
利拉西酮副作用较少,但可能导致头晕、注意力不集中、失眠等。
奥卡西平奥卡西平是一种新型抗癫痫药物,其作用机理是通过增强神经元γ-氨基丁酸(GABA)神经元的抑制作用来预防和减少癫痫发作。
副作用包括头晕、情绪波动、肝损伤等。
目前的抗癫痫药物主要分为传统的抗癫痫药物和新一代抗癫痫药物两类。
选择何种药物需要根据患者情况及不良反应进行综合考虑。
在治疗过程中,需要注意长期使用药物对身体的影响,定期进行身体检查和监测。

癫痫治疗方案癫痫治疗方案概述癫痫是一种常见的神经系统疾病,以反复发作性癫痫发作为特征。
根据癫痫发作的类型和原因,治疗方案也会有所不同。
本文将介绍一些常用的癫痫治疗方案。
药物治疗药物治疗是目前治疗癫痫的主要方法。
对于大部分患者而言,合适的抗癫痫药物可以有效地控制癫痫发作。
以下是一些常用的抗癫痫药物:1. 苯巴比妥钠(Phenobarbital):是一种广泛使用的抗癫痫药物,适用于多种癫痫类型。
2. 苯妥英钠(Phenytoin):用于治疗部分性癫痫发作和全身性或局灶性发作,并可以静脉给药处理癫痫持续状态。
3. 卡马西平(Carbamazepine):适用于多种类型的癫痫,是一种效果较好的治疗药物。
4. 氟马西尼(Flumazenil):适用于癫痫持续状态和癫痫发作治疗的急救药物。
药物治疗需要根据患者的具体情况进行个体化调整,包括选择合适的药物、剂量和治疗方案。
在治疗过程中需要监测药物浓度及副作用,以便及时调整治疗方案。
外科手术对于一部分未能通过药物治疗有效控制癫痫发作的患者,外科手术是一个可行的选择。
外科手术的目标是通过去除或切断异常的脑组织,减少或控制癫痫发作。
常见的外科手术方式包括:1. 神经影像学导航下的电极植入:通过手术将电极植入颅内,用于定位癫痫的痫灶,从而明确手术切除的范围和位置。
2. 结束性切除术:通过手术将癫痫的痫灶切除,以控制癫痫发作。
3. 癫痫灶切除术:切除已明确痫灶位置的脑组织,达到控制癫痫发作的目的。
外科手术是一个较为复杂的治疗方式,需要综合考虑患者的临床病情、术前评估结果和手术可行性等因素。
生活方式管理除了药物治疗和外科手术,患者在日常生活中的管理也是重要的一环。
以下是一些常见的生活方式管理措施:1. 规律作息:保证充足的睡眠时间,避免过度疲劳,保持规律的作息时间。
2. 注意饮食:避免食用可能引发癫痫发作的食物,如酒精、咖啡因等。
3. 减轻压力:学会应对压力,通过放松、休闲等方式减轻生活中的压力,有助于控制癫痫发作。

分析一线抗癫痫药物和二线抗癫痫药物抗癫痫药物是用于治疗癫痫的药物,根据其药效和治疗优先级可以分为一线抗癫痫药物和二线抗癫痫药物。
一线抗癫痫药物通常是首选的药物,有较强的药效和较少的副作用,能够有效地控制癫痫发作。
二线抗癫痫药物则是在一线药物使用无效或者不耐受的情况下才会考虑使用的药物,通常具有更多的副作用和临床应用限制。
一线抗癫痫药物一线抗癫痫药物是治疗癫痫的首选药物,在临床中被广泛使用。
这些药物往往具有广谱性和较低的毒性,可以有效地抑制癫痫的发作。
常用一线抗癫痫药物1.苯妥英钠(Phenytoin)苯妥英钠是一种广谱的抗癫痫药物,主要通过抑制神经元的对钠通道的作用来抑制癫痫发作。
它的主要副作用包括肝功能异常、皮疹和骨髓抑制等。
2.卡马西平(Carbamazepine)卡马西平是一种广谱的抗癫痫药物,主要通过阻断钠通道来减少神经元的兴奋性。
常见的副作用包括头晕、嗜睡和皮疹等。
3.丙戊酸(Valproic Acid)丙戊酸是一种广谱的抗癫痫药物,具有多种作用机制,包括增加 GABA 的释放和抑制钠通道等。
其副作用包括恶心、头晕和肝功能异常等。
二线抗癫痫药物二线抗癫痫药物是在一线药物无效或不耐受的情况下考虑使用的药物。
这些药物往往具有更多的副作用和使用限制,需要在临床使用时慎重考虑。
常用二线抗癫痫药物1.琥珀酸盐(Topiramate)琥珀酸盐是一种多效药物,主要通过增加 GABA 的释放和抑制谷氨酸受体来发挥抗癫痫作用。
常见的副作用包括混乱、注意力不集中和言语障碍等。
2.奥卡西平(Oxcarbazepine)奥卡西平是一种钠通道阻滞剂,通过调节神经元的兴奋性来抑制癫痫发作。
其副作用包括皮疹、头痛和嗜睡等。
3.卡巴马唑(Gabapentin)卡巴马唑是一种 GABA 类似物,能够增加 GABA 的释放来发挥抗癫痫作用。
常见的副作用包括头晕、肌肉震颤和嗜睡等。
总结一线抗癫痫药物和二线抗癫痫药物在临床治疗癫痫中都扮演着重要的角色,但其适应症、副作用和临床使用限制有所不同。

简述抗癫痫药的用药原则抗癫痫药物是用于治疗癫痫的药物,其用药原则包括以下几个方面:选药原则、起始治疗、剂量调整、疗效观察、不良反应处理以及停药。
1. 选药原则:(1)根据癫痫发作类型选择适宜的药物:根据临床症状和电生理检查结果,大致将癫痫发作分为部分性发作和全身性发作。
对于部分性发作,青少年首选卡马西平、新碱类、卡马西平和托吡酯等药物;对于全身性发作,首选乙巴宾、苯巴比妥和托酮砷等药物。
(2)考虑药物的不良反应:根据患者的年龄、性别、身体情况和伴随疾病等因素,选择较少不良反应的药物。
例如,对于儿童患者,应优先选择副作用较轻的药物。
2. 起始治疗:(1)进行详细的病史询问和体格检查,包括发作类型、病史持续时间等;标本采集以便进行相关检查(如血常规、生化指标等)。
(2)单药起始治疗:通常使用单种药物开始治疗,以便更好地评估副作用和疗效。
(3)起始剂量调整:起始剂量可根据患者年龄、体重和癫痫类型而异。
剂量的调整应根据患者的临床反应和不良反应进行。
(4)低剂量持续治疗:由于抗癫痫药物的不良反应可能与剂量有关,因此应该尽量使用最低有效剂量。
3. 剂量调整:(1)个体化调整:根据患者的癫痫类型、临床反应和不良反应等情况进行个体化的剂量调整。
(2)适当缩量:在有效控制癫痫发作的情况下,应尽量使用最低有效剂量,以减少不良反应的发生。
(3)剂量增加:当剂量不足以控制癫痫发作时,可适度增加剂量,但应注意剂量的增加速度和不良反应的监测。
4. 疗效观察:(1)根据临床症状的变化和癫痫发作的频率、持续时间等指标,评估药物治疗的疗效。
(2)通过监测血药浓度,确定药物的有效剂量范围。
5. 不良反应处理:(1)根据药物不良反应的性质和严重程度,酌情决定是否停药或调整剂量。
(2)根据药物的不良反应处理常规,如对于肝功异常,应停药或调整剂量,并监测肝功能。
6. 停药:(1)治疗持续时间:对于首次发作的患者,通常在2-4年的无癫痫发作期内继续治疗;对于复发性癫痫患者,通常需要持续用药维持。



选择抗癫痫药物须知癫痫(epilepsy)俗称“羊癫疯、羊角风”是大脑神经元突发性异常放电,导致短暂的大脑功能障碍的一种慢性疾病。
而癫痫(羊癫疯)发作(epileptic seizure)是指脑神经元异常和过度超同步化放电所造成的临床现象。
其特征是突然和一过性症状,由于异常放电的神经元在大脑中的部位不同,而有多种多样的表现。
大多数癫痫病患者都有过多次病情反复发作的经历。
最新医学认证,通过科学的系统的医学技术治疗后,97%的癫痫病患者是完全可以治愈的。
如果患者所选的治疗方法不正确,那治疗的时间越长,就越会出现癫痫频繁发作的状况,因此患者需特别注意治疗方法的选择。
1、药物治疗抗癫痫药物仅仅控制病情,停药反弹病情加重。
据统计,大多数病人都尝试过抗癫痫药物治疗,并且稍见病情有所好转便相信药物治疗有效,等吃到一定程度病情见轻,便停药,停药之后,神经元放电立马反弹,病情会逐渐加重,再吃药,效果便不明显,于是加大药量,一段时间后,大脑损伤明显,严重至即使不发病时,精神也不再正常。
诸如目前很多家医院都采用的抗癫痫药物治疗,这个只能从表面控制和抑制病情,遇到情绪上有任何波动都有可能导致病情复发。
2、手术治疗开颅手术治疗大风险放电位置转移不能除根。
当药物对病情没有明显作用时,一些癫痫患者便会采用手术治疗,对脑皮质病灶进行切除,通过开颅手术直接切除癫痫病灶或阻断传导通路。
但是这种开颅手术有非常大的风险,首先麻醉的危险性,麻醉药物过敏、休克、急性心肌梗塞或心率不整、心脏衰竭、肺水肿、急性脑中风等。
手术的危险性,术中术后出血:可能会并发硬膜外、硬膜下及脑出血。
3、中医治疗中医认为所有疾病都是人体机能失调的结果。
即是同一种机能失调,表现在不同的部位,也可出现不同的疾病,如都是脾肾阳虚,在不同人的身上就可导致不同的疾病。
如可导致再生障碍性贫血(再障)、也可导致抽动——秽语综合征(抽动症)、也可导致失眠(尤其是顽固性失眠多与脾肾阳虚有关)、也可导致免疫力低下。

执业药师《药学知识二》必背知识:抗癫痫药(6类)执业药师《药学知识二》必背知识:抗癫痫药(6 类)癫痫是大脑神经元高度异常放电导致反复发作的短暂的脑功能紊乱。
癫痫分为多种类型,常见的有部分性发作,属于局限性发作;失神性发作(小发作)、强直阵挛性发作(大发作),属于全身性发作。
一、药理作用与临床评价(一)作用特点按化学结构可分为巴比妥类、苯二氮䓬类、乙内酰脲类、二苯并氮䓬类、γ-氨基丁酸(GABA)类似物和脂肪酸类。
1.巴比妥类该类药的抗癫痫作用机制在于通过增强γ一氨基丁酸A 型受体活性,抑制谷氨酸兴奋性,抑制中枢神经系统单突触和多突触的传递代表药有苯巴比妥。
2.苯二氮䓬类主要为GABA 受体激动剂,也作用于Na+ 通道。
可加强突触前抑制。
代表药为地西泮。
3.乙内酰脲类本类药物通过减少钠离子内流而使神经细胞膜稳定。
代表药苯妥英钠。
乙内酰脲类药口服吸收较缓慢,绝大部分在小肠内吸收,肌内注射吸收不完全且不规律。
4.二苯并氮䓬类抗癫痫机制为阻滞电压依赖性的钠通道,抑制突触后神经元高频动作电位的发放,以及通过阻断突触前 Na+ 通道与动作电位发放,阻断神经递质释放,从而调节神经兴奋性,达到抗惊厥作用。
代表药有卡马西平5.γ-氨基丁酸类似物该类药为GABA 的类似物或衍生物,是 GABA 氨基转移酶抑制剂。
代表药有加巴喷丁、氨己烯酸。
6.脂肪酸类(丙戊酸钠)本类药的抗癫痫机制尚未完全阐明,代表药丙戊酸钠。
(二)典型不良反应1.巴比妥类及苯二氮䓬类嗜睡,肌无力及“宿醉现象”2.乙内酰脲类(苯妥英钠)(1)局部刺激:胃肠反应,齿龈增生,静脉注射可发生静脉炎。
(2)不良反应与血浆药物浓度密切相关,血浆浓度超过20μg/ml 时出现眼球震颤,超过30μg/ml 时出现共济失调,超过40μg/ml 会出现严重不良反应,如嗜睡、昏迷。
3.二苯并氮䓬类(卡马西平)常见视物模糊、复视、眼球震颤、头痛。
少见变态反应、史蒂文斯-约翰综合征或中毒性表皮坏死松解症、稀释性低钠血症或水中毒(表现为精神紊乱、关节痛及少见的疲乏或无力)。
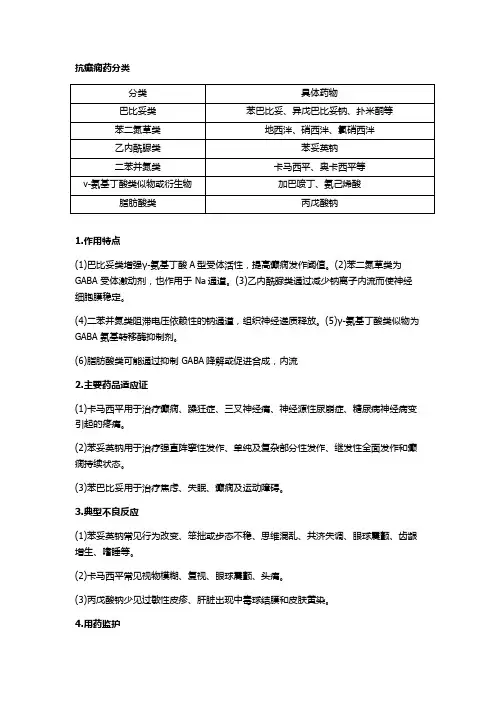
抗癫痫药分类
1.作用特点
(1)巴比妥类增强γ-氨基丁酸A型受体活性,提高癫痫发作阈值。
(2)苯二氮草类为GABA 受体激动剂,也作用于 Na通道。
(3)乙内酰脲类通过减少钠离子内流而使神经细胞膜稳定。
(4)二苯并氮类阻滞电压依赖性的钠通道,组织神经递质释放。
(5)γ-氨基丁酸类似物为GABA 氨基转移酶抑制剂。
(6)脂肪酸类可能通过抑制 GABA降解或促进合成,内流
2.主要药品适应证
(1)卡马西平用于治疗癫痫、躁狂症、三叉神经痛、神经源性尿崩症、糖尿病神经病变引起的疼痛。
(2)苯妥英钠用于治疗强直阵挛性发作、单纯及复杂部分性发作、继发性全面发作和癫痫持续状态。
(3)苯巴比妥用于治疗焦虑、失眠、癫痫及运动障碍。
3.典型不良反应
(1)苯妥英钠常见行为改变、笨拙或步态不稳、思维混乱、共济失调、眼球震颤、齿龈增生、嗜睡等。
(2)卡马西平常见视物模糊、复视、眼球震颤、头痛。
(3)丙戊酸钠少见过敏性皮疹、肝脏出现中毒球结膜和皮肤黄染。
4.用药监护
(1)提倡有规律用药。
(2)换药与停药应有专业医师的指导。
(3)关注特殊人群的安全性
①驾驶司机:有昏厥的患者不应驾驶或操作机械;患者不要在撤用抗癫痫药期间开车,应于撤药后6个月再驾车。
②妊娠及哺乳期妇女应用抗癫痫药有致畸风险,建议补充叶酸。
③妊娠后期3个月给予维生素K,预防新生儿出血。

抗癫痫药物分级表
以下是根据药物治疗癫痫的疗效、安全性和副作用对抗癫痫药物进行的分类。
一级抗癫痫药物
一级抗癫痫药物是首选的药物治疗选择,具有较好的疗效和较少的副作用。
常见的一级抗癫痫药物包括:
- 苯巴比妥(Phenobarbital)
- 苯妥英钠(Phenytoin Sodium)
- 卡马西平(Carbamazepine)
- 苯妥英(Phenytoin)
二级抗癫痫药物
二级抗癫痫药物用于一级药物治疗无效或不耐受的情况下。
二级抗癫痫药物疗效较一级药物稍差,副作用更多。
常见的二级抗癫痫药物包括:
- 卓美西锭(Topiramate)
- 左乙拉西坦(Levetiracetam)
- 氟马西封(Lamotrigine)
三级抗癫痫药物
三级抗癫痫药物是最后的选择,在一、二级药物治疗无效时使用。
三级抗癫痫药物的疗效和副作用相对较高,需要谨慎使用。
常见的三级抗癫痫药物包括:
- 苯妥英内酰(Fosphenytoin)
- 圣约翰草提取物(Hypericum Perforatum Extract)
- 地西泮(Diazepam)
请注意,以上是一些常见的抗癫痫药物,具体使用时需根据医生的建议和具体病情进行判断和选择。
> 注意:本文档提供的信息仅供参考,具体用药需遵循医生的指导。
苯巴比妥,托吡酯,氯硝喜泮,xxB6、xxxx,xx,硝西泮,妥泰左卡尼汀口服液(不含碳水化合物,生酮饮食患儿促酮,护肝用药)通过改善神经肌肉组织的能量代谢,增强运动耐力,提高运动成绩,同时可缓解某些神经、肌肉疾病的症状(如帕金森氏症引起的肌肉震颤)。
对于用丙戊酸治疗的癫痫患者,左卡尼汀更可有效地阻止该药物导致的肝毒性。
水合氯醛(chloralhydrate)属氯醛衍生物类药物,又名水化氯醛、含水氯醛。
其为最早用于临床而至今仍在应用的催眠药,其特点为催眠作用强。
胃肠道吸收迅速,半衰期极短。
水合氯醛作为安全有效的止痉、镇静、催眠药,临床常用口服液及灌肠剂,口服液有穿透性臭气及腐蚀性苦味,对胃刺激性大,患者难接受,尤其是小儿。
xxxx丙戊酸钠缓释片0.5g*30片通用名:丙戊酸钠缓释片批准文号:国药准字H有效期:3年功能主治:德巴金用于治疗全身性及部分发作性癫痫,以及特殊类型的综合症。
全身性癫痫适用于:失神发作、肌阵挛发作、强直阵挛发作、失张力发作及混合型发作。
部分性癫痫适用于:简单部分发作;复杂部分性发作;部分继发全身性发作。
特殊类型综合症:West,Lennox-Gastaut综合症。
用法用量:每日剂量应根据病人年龄及体重来定,而且,应考虑到对丙戊酸的广泛个体敏感性差异。
每日剂量、血清浓度和疗效之间相互关系尚未建立。
请详见说明书。
副作用:罕有肝功能损害(见注意事项)致畸胎危险(见妊娠)神经病学障碍:在本品治疗期间,少数患者出现昏睡或木僵,并导致一过性昏迷(脑病),治疗过程中,可单独出现或和癫痫发作同时出现。
xxxxxx坦片500mg通用名:xxxx坦片批准文号:注册证号H有效期:功能主治:开浦兰用于成人及4岁以上儿童癫痫患者部分性发作的加用治疗。
用法用量:(1)给药途径:口服。
需以适量的水吞服,服用不受进食影响。
(2)给药方法和剂量:成人(>18岁)和青少年(12-17岁)体重≥50kg起始治疗剂量为每次500mg,每日2次。
常用的抗癫痫药物及使用注意事项抗癫痫药物是治疗癫痫病的主要药物之一,它可以有效地控制癫痫发作,改善患者的生活质量。
然而,由于每个人的病情不同,对抗癫痫药物的反应也会有所不同。
因此,在选择和使用抗癫痫药物时,需要注意一些事项。
首先,选择合适的抗癫痫药物非常重要。
目前市场上有许多种类的抗癫痫药物,如苯妥英钠、卡马西平、丙戊酸钠等。
不同的药物有不同的作用机制和副作用,所以在选择药物时需要根据患者的具体情况来决定。
例如,对于癫痫发作频率较高的患者,可以选择药效较强的药物;而对于癫痫发作较轻微的患者,则可以选择药效较轻的药物。
此外,患者的年龄、性别、身体状况等因素也需要考虑在内。
其次,正确使用抗癫痫药物也是至关重要的。
首先,患者需要按照医生的建议进行用药,不可擅自增减药量或停药。
如果药物剂量不足,可能无法有效控制癫痫发作;而过量使用药物则可能导致药物中毒。
其次,患者需要按时服药,避免漏服或忘记服药。
如果漏服药物,可能会导致癫痫发作的再次发生。
此外,患者还需要注意避免与其他药物的相互作用,尤其是一些可能降低抗癫痫药物疗效的药物,如肝素、苯巴比妥等。
除了正确使用抗癫痫药物,患者还需要注意一些生活习惯和饮食。
首先,患者需要保持规律的作息时间,避免熬夜和过度疲劳,因为这些因素可能会引发癫痫发作。
其次,患者需要避免过度饮酒和吸烟,因为酒精和尼古丁可能会降低抗癫痫药物的疗效。
此外,患者还需要注意饮食的均衡,避免过度饱食或过度饥饿,因为这些因素可能会诱发癫痫发作。
最后,患者在使用抗癫痫药物的过程中,还需要定期进行复诊和监测。
通过定期复诊,医生可以根据患者的病情调整药物剂量,以达到最佳的治疗效果。
同时,医生还可以对患者进行一些必要的检查,如血药浓度监测、肝肾功能检查等,以评估药物的疗效和安全性。
总之,抗癫痫药物是治疗癫痫病的重要药物,但在选择和使用时需要注意一些事项。
正确选择合适的药物、正确使用药物、注意生活习惯和饮食、定期复诊和监测,这些都是患者在使用抗癫痫药物过程中需要注意的事项。
抗癫痫药物选药原则
1.对个体化治疗的重视:癫痫患者的具体情况因人而异,因此选择药
物时需要考虑个体化治疗。
包括患者的年龄、性别、癫痫发作的类型、频
率和严重程度等因素,以及患者的其他疾病和用药情况,都会对药物的选
择产生影响。
2.药物的疗效和副作用:不同的抗癫痫药物在疗效和副作用上有所不同。
选择药物时需要综合考虑药物的疗效,即控制癫痫发作的效果,以及
药物的副作用,包括对中枢神经系统的影响、其他器官的影响等。
特别是
在儿童、孕妇、老年人和有其他疾病的患者中,需要更加关注药物的副作用。
3.药物的耐受性和依从性:有些患者对一些药物可能有耐受性,即需
要更高剂量才能达到疗效。
此外,一些药物可能需要多次给药或定时给药,对患者的依从性提出了要求。
因此,在选择药物时需要充分考虑患者的耐
受性和依从性。
4.单一药物还是联合用药:对于一些癫痫发作难以控制的患者,可能
需要联合用药来增加疗效。
选择药物联合用药时需要注意药物之间的相互
作用和可能出现的药物不良反应。
5.药物的成本:药物的成本也是选择的考虑因素之一、有些抗癫痫药
物可能价格较高,超出一些患者的承受能力。
因此,在选择药物时需要考
虑药物的成本效益。
总之,抗癫痫药物选药的原则是个体化治疗、综合考虑疗效和副作用、关注耐受性和依从性、如有需要考虑药物联合用药,并考虑药物的成本效
益。
只有根据患者的具体情况和药物的特性来选择合适的药物,才能更好地控制癫痫发作,提高患者的生活质量。