常用肺功能测定的临床意义
- 格式:docx
- 大小:18.67 KB
- 文档页数:4

肺功能检查指标及临床意义一秒用力呼气量正常范围:男3.18±0.12L;女2.31±0.05L。
检查介绍:一秒用力呼出量为深吸气末,以最快速度用力呼出的气量。
临床意义:正常者一秒用力呼出量=用力肺活量。
在有气道阻塞时,一秒用力呼出量<用力肺活量,阻塞性通气障碍时一秒用力呼出量下降、呼出时间延长,限制性通气障碍时则呼出时间提前。
用一秒用力呼出量和用力肺活量预计值比值可反映通气障碍的类型和程度。
呼气高峰流量(PEFR)正常范围:正常参考值约5.5L/S(升/秒)。
检查介绍:呼气高峰流量(PEFR):指在测定用力肺活量(F VC)过程中的最大呼气流速。
临床意义:需和其他肺功能检查综合判断。
最大中期呼气流速与最大中期流速时间正常范围:男:3.369L/S(升/秒)。
女:2.887L/S(升/秒)。
检查介绍:肺功能检查指将测定肺活量的气体用最快速呼出的能力,在临床上最常使用,也是敏感简便的最佳通气指标。
临床意义:将其所用时间称最大中期流速时间,正常人0.5秒左右。
MMFR意义与(FEV1.0%)相同但更敏感、准确。
" MET"优越性在于不受性别、年龄、身高等影响。
延长(超过0.5秒)程度标志阻塞性通气障碍严重程度,如肺气肿。
用力肺活量(FVC)正常范围:男:3.179+0.117L 女:2.314+0.048L。
检查介绍:用力肺活量(FVC):也称时间肺活量。
该指标是指将测定肺活量的气体用最快速呼出的能力。
临床意义:实际上常用第1秒肺活量占整个肺活量百分比表示,称1秒率。
正常人大于80%,低于80%表明气道阻塞性通气障碍的存在,如哮喘。
医学上还用低于80%及60%评判支气管哮喘发病的轻重程度。
每分钟最大通气量(MVV)正常范围:男:104+2.71L 女:82.5+2.17L。
检查介绍:每分钟最大通气量(MVV):受检查者按每秒一次,以最大最快速度呼吸12次气量再乘以5测得。
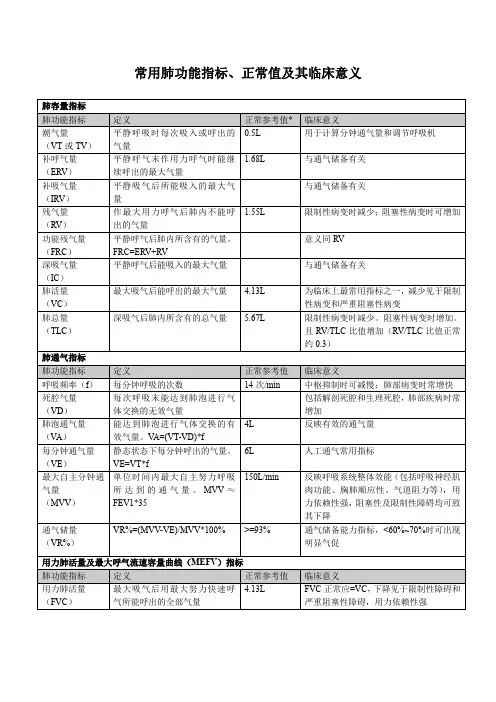


常用肺功能测定的临床意义及判断标准一、肺容积测定的临床意义(一)、肺活量(VC)深吸气后所能呼出的最大气量称为VC。
当VC低于预计值的80%即为降低,80%-60%-40%分别为轻、中、重度降低。
VC减少是由于1、主要由限制性通气障碍引起;2、呼吸肌功能不全;3、气道阻塞对VC亦有轻度影响。
(二)、功能残气量(FRC)和残气容积(RV)FRC是平静呼气后肺内残留的气量,RV是深呼气后肺内残留的气量。
临床上常以RV占肺总量(TLC)的百分比(RV/TLC)来表示肺泡内残留气量的多少,正常人为20%-35%,此值随年龄增长而增大。
RV和RV/TLC增大表明肺组织过度膨胀,其最常见的原因为肺气肿,通常认为RV/TLC 增至35%-45%-55%分别为轻、中、重度肺气肿。
其次为气道部分阻塞。
FRC和RC减少见于各种弥漫性限制性疾病和ARDS。
(三)、肺总量(TLC)指深吸气后肺内所含的气体总量,等于肺活量加残气容积。
COPD患者由于RV增加,使TLC增大。
各种限制性肺疾病使TLC 减少。
二、肺通气功能测定的临床意义正常肺通气功能的维持主要取决于三个因素,即呼吸肌功能,胸廓与肺舒缩功能,以及呼吸道的通畅程度。
呼吸肌功能不全引起的通气功能障碍可称为通气泵功能障碍,胸廓与肺扩张受限所致通气障碍为限制性通气障碍,气道阻塞引起的通气障碍称为阻塞性通气障碍。
(一)、最大通气量(MBC或MVV) MBC是指每分钟能呼吸的最大气量。
当MBC实测值/预计值<80%为降低,80%-60%-40%分别为轻、中、重度降低。
MBC降低见于以下情况:1、气道阻力增加:为主要原因;2、呼吸肌功能不全;3、限制性肺疾病。
气速指数阻塞性通气功能障碍与限制性通气功能障碍对MBC和VC 的影响并不一致。
引起MBC下降的主要原因是气道阻塞和肺组织弹性减退,VC减少则主要由限制性肺疾病引起。
因此,测定气速指数有助于了解通气功能障碍类型。

肺功能检查指标及临床意义肺功能检查指标及临床意义一秒用力呼气量正常范围:男3.18±0.12L;女2.31±0.05L。
检查介绍:一秒用力呼出量为深吸气末,以最快速度用力呼出的气量。
临床意义:正常者一秒用力呼出量=用力肺活量。
在有气道阻塞时,一秒用力呼出量<用力肺活量,阻塞性通气障碍时一秒用力呼出量下降、呼出时间延长,限制性通气障碍时则呼出时间提前。
用一秒用力呼出量和用力肺活量预计值比值可反映通气障碍的类型和程度。
呼气高峰流量()正常范围:正常参考值约5.5(升/秒)。
检查介绍:呼气高峰流量():指在测定用力肺活量()过程中的最大呼气流速。
临床意义:需和其他肺功能检查综合判断。
最大中期呼气流速与最大中期流速工夫正常范围:男:3.369(升/秒)。
女:2.887(升/秒)。
检查介绍:肺功能检查指将测定肺活量的气体用最快速呼出的能力,在临床上最常使用,也是敏锐简便的最佳通气指标。
临床意义:将其所用时间称最大中期流速工夫,一般人0.5秒左右。
意义与(1.0%)不异但更敏锐、准确。
"" 优越性在于不受性别、年龄、身高等影响。
延长(超过0.5秒)程度标志阻塞性通气障碍严重程度,如肺气肿。
用力肺活量()正常范围:男:3.179+0.117L女:2.314+0.048L。
检查介绍:用力肺活量():也称时间肺活量。
该指标是指将测定肺活量的气体用最快速呼出的本领。
临床意义:实际上常用第1秒肺活量占整个肺活量百分比表示,称1秒率。
正常人大于80%,低于80%表明气道阻塞性通气障碍的存在,如哮喘。
医学上还用低于80%及60%评判支气管哮喘发病的轻重水平。
每分钟最大通宇量()正常范围:男:104+2.71L女:82.5+2.17L。
检查介绍:每分钟最大通气量():受检查者按每秒一次,以最大最快速度呼吸12次气量再乘以5测得。
临床意义:本项检查实质是通气储备本领实验。
用以权衡胸廓肺构造弹性、气道阻力、呼吸肌力量。



肺功能检查一、概述及一般要求(一)肺功能检查的临床意义1、早期检出肺、气道病变、协助诊断。
人体的呼吸功能有巨大的代偿能力,在疾病早期由于机体的代偿作用,临床不适往往不显著。
同时,大多数疾病的发展是缓慢的,人体能够逐渐对此适应,也因而不易引起患者的重视。
更为重要的是,一旦患者出现呼吸困难后,肺功能只要轻微的继续下降,就会导致非常明显的气促加重,呼吸困难程度呈指数型上升。
肺功能损害越重,则其呼吸困难越重、生活质量也越差,其恢复的可能性就越小。
因此,应在疾病的早期,即在肺功能损害的早期,出现呼吸困难等症状以前及时地发现和治疗,对预防疾病的不可逆进展具有重要的意义。
2、评估疾病的病情严重程度:COPD、哮喘。
全球慢性阻塞性肺疾病( COPD) 防治倡议( GOLD,2011 版) 将COPD 的气流受限严重程度分为轻、中、重和极重度。
肺功能的损害程度与疾病的严重程度有明确的相关性。
如COPD 肺功能损害严重者其临床症状增多、急性加重频发、生活质量恶化、合并症增多、住院率和病死率明显增加。
但需注意,肺功能损害的程度并不完全等同于呼吸疾病的严重程度,对疾病严重程度的判断,除肺功能外,还需综合考虑众多因素的影想。
3、评估疾病的病情进展。
肺功能的追踪能反映疾病的进展速度与预后,对追踪随访疾病的发展或转归有很大的帮助。
如呼气峰流量( PEF) 的监测可实时监控哮喘患者的气道功能状况,了解哮喘的变化规律。
当PEF 下降且变异率增大时,提示临床有可能出现哮喘的急性加重,需要给予积极的平喘抗炎治疗。
又如TORCH 研究及UPLIFT 研究分别对COPD 患者进行了3 年和4 年的追踪观察,发现中度气流受限的患者其肺功能年下降率比重度和极重度的更快,即疾病的进展速度更快,而更早期的治疗可促进其肺功能恢复和延缓疾病进展,张富强等的研究同样显示COPD 越早期治疗其气道可逆的成分越大,说明通过肺功能监测和评估对预防疾病的进展判断有重要的意义。

肺功能测定及其临床意义蔡映云肺功能是建立在临床生理学基础上的呼吸功能的测定。
其实肺除了呼吸功能之外,还具有防御、代和免疫等功能,但本节仅涉及肺的呼吸功能。
在少数情况下,肺功能对疾病的病理和病因诊断可提供有力依据,如肺动靜脉痿患者作静脉血分流测定,职业性哮喘患者作特异性支气管激发试验及睡眠一呼吸暂停综合征患者作睡眠生理监测。
但在大多数情况下肺功能测定仅仅提供了呼吸功能障碍的性质和程度。
肺功能测定的主要目的如下:①探讨疾病的发病机制。
②了解胸部或胸外疾患所引起的肺功能损害的性质和程度。
③协助疾病的诊断。
④胸部或胸外疾患治疗的的疗效评估。
⑤分娩或手术的安全性评价以及术后肺功能预测。
⑥指导疾病的康复。
⑦重症抢救的监测。
⑧劳动力鉴定。
呼吸过程主要由呼吸系统、血液和循环系统密切配合而完成的。
肺循环与外环境的气体交换称为外呼吸,而体循环与组织细胞之间的气体交换则称为呼吸。
肺功能只研究外呼吸过程。
外呼吸包括通气和换气两个过程。
所谓通气是指肺泡与外环境的气体交换,而换气则是肺泡与肺循环的气体交换。
现将常规肺功能测定的项目简述于下一. 肺功能测定的原理、方法和临床意义(一)肺容量1.肺容量的组成(图1)。
肺容量的组成有八项,其中潮气量、补呼气量和残气量是不能再分割的容量,称为基础容积(basal lung volume);另四项为深吸气量、功能残气量、肺活量和肺总量均由二项或二项以上的基础肺容积组成,称为基础肺容量(basal lung capacity)。
潮气疑(tidal volume, VT):平静呼吸时,每次呼出或吸入的气量。
补吸气量(inspiratory reserve volume , IRV ):平靜吸气后所能吸入最大气量。
补呼气量(expiratory reserve volume, ERV ):平静呼气后所能呼出最大气量。
殘气疑(residual volume , RV ):最大呼气后肺的气量。

常用肺功能测定的临床意义及判断标准一、肺容积测定的临床意义(一)、肺活量(VC)深吸气后所能呼出的最大气量称为VC。
当VC低于预计值的80%即为降低,80%-60%-40%分别为轻、中、重度降低。
VC减少是由于1、主要由限制性通气障碍引起;2、呼吸肌功能不全;3、气道阻塞对VC亦有轻度影响。
(二)、功能残气量(FRC)和残气容积(RV)FRC是平静呼气后肺内残留的气量,RV是深呼气后肺内残留的气量。
临床上常以RV占肺总量(TLC)的百分比(RV/TLC)来表示肺泡内残留气量的多少,正常人为20%-35%,此值随年龄增长而增大。
RV和RV/TLC增大表明肺组织过度膨胀,其最常见的原因为肺气肿,通常认为RV/TLC 增至35%-45%-55%分别为轻、中、重度肺气肿。
其次为气道部分阻塞。
FRC和RC减少见于各种弥漫性限制性疾病和ARDS。
(三)、肺总量(TLC)指深吸气后肺内所含的气体总量,等于肺活量加残气容积。
COPD患者由于RV增加,使TLC增大。
各种限制性肺疾病使TLC减少。
二、肺通气功能测定的临床意义正常肺通气功能的维持主要取决于三个因素,即呼吸肌功能,胸廓与肺舒缩功能,以及呼吸道的通畅程度。
呼吸肌功能不全引起的通气功能障碍可称为通气泵功能障碍,胸廓与肺扩张受限所致通气障碍为限制性通气障碍,气道阻塞引起的通气障碍称为阻塞性通气障碍。
(一)、最大通气量(MBC或MVV) MBC是指每分钟能呼吸的最大气量。
当MBC实测值/预计值<80%为降低,80%-60%-40%分别为轻、中、重度降低。
MBC降低见于以下情况:1、气道阻力增加:为主要原因;2、呼吸肌功能不全;3、限制性肺疾病。
气速指数阻塞性通气功能障碍与限制性通气功能障碍对MBC和VC的影响并不一致。
引起MBC下降的主要原因是气道阻塞和肺组织弹性减退,VC减少则主要由限制性肺疾病引起。
因此,测定气速指数有助于了解通气功能障碍类型。
气速指数=(MBC实测值/预计值)/ (VC 实测值/预计值)(二)、用力肺活量(FVC)深吸气后用力快速呼气时所呼出的最大气量。

常用肺功能测定的临床意义
常用肺功能测定的临床意义
一、肺容积测定的临床意义
(一)、肺活量(VC)深吸气后所能呼出的最大气量称为VC。
当VC低于预计值的80%即为降低,80%-60%-40%分别为轻、中、重度降低。
VC减少是由于1、主要由限制性通气障碍引起;
2、呼吸肌功能不全;
3、气道阻塞对VC亦有轻度影响。
(二)、功能残气量(FRC)和残气容积(RV)FRC是平静呼气后肺内残留的气量,RV是深呼气后肺内残留的气量。
临床上常以RV占肺总量(TLC)的百分比(RV/TLC)来表示肺泡内残留气量的多少,正常人为20%-35%,此值随年龄增长而增大。
RV和RV/TLC增大表明肺组织过度膨胀,其最常见的原因为肺气肿,通常认为RV/TLC 增至35%-45%-55%分别为轻、中、重度肺气肿。
其次为气道部分阻塞。
FRC和RC减少见于各种弥漫性限制性疾病和ARDS。
(三)、肺总量(TLC)指深吸气后肺内所含的气体总量,等于肺活量加残气容积。
COPD患者由于RV增加,使TLC增大。
各种限制性肺疾病使TLC减少。
二、肺通气功能测定的临床意义
正常肺通气功能的维持主要取决于三个因素,即呼吸肌功能,胸廓与肺舒缩功能,以及呼吸道的通畅程度。
呼吸肌功能不全引起的通气功能障碍可称为通气泵功能障碍,胸廓与肺扩张受限所致通气障碍为限制性通气障碍,气道阻塞引起的通气障碍称为阻塞性通气障碍。
(一)、最大通气量(MBC或MVV) MBC是指每分钟能呼吸的最大气量。
当MBC实测值/预计值<80%为降低,80%-60%-40%分别为轻、中、重度降低。
MBC降低见于以下情况:
1、气道阻力增加:为主要原因;
2、呼吸肌功能不全;
3、限制性肺疾病。
气速指数阻塞性通气功能障碍与限制性通气功能障碍对MBC和VC的影响并不一致。
引起MBC下降的主要原因是气道阻塞和肺组织弹性减退,VC减少则主要由限制性肺疾病引起。
因此,测定气速指数有助于了解通气功能障碍类型。
气速指数=(MBC实测值/预计值)/ (VC 实测值/预计值)
(二)、用力肺活量(FVC)
深吸气后用力快速呼气时所呼出的最大气量。
FVC的临床意义同VC。
正常人FVC与VC
相等,而在COPD患者FVC往往明显减少,低于VC。
(三)、一秒钟用力呼气容积(FEV1)及FEV1 %
是指深吸气后用力快速呼气,在第1秒钟呼出的气量。
临床上常用FEV1%(FEV1 /FVC或FEV1实/预)来表示。
当FEV1 /FVC <70%时即为降低,
70%-60%-40%分别为轻、中、重度降低。
当FEV1实测值/预计值(%)<70%时即为降低,70%-55%-40%分别为轻、中、重度降低。
FEV1临床意义:
1、FEV1及FEV1 %是常用且较敏感的检测大小气道气流受阻的肺功能指标。
2、FEV1是评价支气管解痉药物疗效的常用指标。
3、FEV1是气道阻塞可逆性的判定指标。
4、FEV1 /FVC与FEV1实/预综合判断有利于COPD分级。
5、作为支气管激发试验和舒张试验的反应指标。
(四)、最大呼气中段流量(MMEF)
为用力呼气曲线中间一半的平均用力呼气流量。
当MMEF实测值/预计值<70%即为降低,70%-55%-40%分别为轻、中、重度降低。
MMEF降低表明小气道阻塞,它反映小气道病变具有较高的敏感性和准确性。
(五)、最大呼气流量(PEF)
由肺总量位用力呼气时,呼气流量随驱动压的增大而增加,约在75%-80%肺活量位时达最大,此时的呼气流量称为PEF。
当PEF实测值/预计值<70%即为降低,70%-55%-40%分别为轻、中、重度降低。
PEF临床意义
1、诊断支气管哮喘,并与COPD相鉴别。
24小时PEF波动率=(PEF最高值- PEF最低值)/0.5(同日内最高值+最低值)
支气管哮喘>20% ,COPD<20%,正常人<8%。
2、判断大气道阻塞性病变及程度。
(六)、75%、50%、25%肺活量最大呼气流量(V75 、V50 、V25)
是指用力呼气到75%、50%、25%肺活量位时的最大呼气流量。
当V75 、V50 、V25实测值/预计值<70%即为降低,70%-55%-40%分别为轻、中、重度降低。
V75 、V50 、V25降低主要由于气道阻力增大和肺弹性回缩力减弱所致。
V75降低表明有大气道阻塞或呼吸肌力减弱,V50 、V25降低表明有小气道阻塞。
三、呼吸动力机制测定的临床意义
(一)、肺顺应性(CL)指单位经肺压所引起的肺容积的变化。
肺顺应性降低见于:1、限制性肺疾病;2、肺炎实变、肺水肿使肺容积减少;3、ARDS。
肺顺应性增大常见于肺气肿。
(二)、气道阻力(Raw)
阻力可分为弹性阻力、粘性阻力和惯性阻力 ......。