上颌窦内外提升
- 格式:pptx
- 大小:57.27 MB
- 文档页数:21

上颌窦提升的几点体会案例简述病例1:患者28岁,女,术前25骨高度3mm,计划上颌窦外提升+智齿拔除+自体骨移植,+延期不翻瓣种植上颌窦底提升术在牙种植中应用的几点体会口腔种植治疗的长期成功很大程度上取决于受植骨床的质与量,上颌后牙缺牙后经常由于各种原因导致该区的骨量不足,限制了牙种植的进行,上颌窦底提升术增加上颌后牙区骨高度,为种植创造了条件。
最早设计并描述的上颌窦提升骨移植术,与当今的不完全相同,自1987年以来由于新技术、新器械与新材料层出不穷,更多学者对其进行了改良的方法,如Summers提出的骨凿技术(osteotome technique)使上颌窦底提升趋于微创化。
特别是超声骨刀的使用,让上颌窦底提升的成功率大大提高,并发症更少。
临床上上颌后牙区骨高度往往分为四种情况1,可用高度为8-12mm,无需进行上颌窦底提升,常规植入种植体,2,可用骨高度6-8mm,骨质较好,上颌窦底无不规则形态,可利用骨凿技术轻度抬高窦底,同期植入种植体,3,可用高度为4-6mm,行上颌窦底提升术,如剩余牙槽骨密度尚好,可考虑同期植入种植体。
4,可用骨高度小于4mm,行上颌窦底提升术6个月后再进行种植手术。
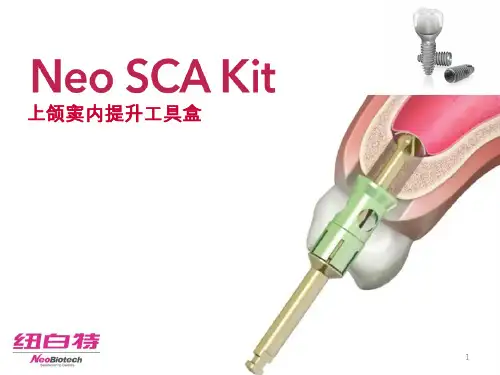
结合作者本人的临床病例现总结如下;一:选择上颌窦底冲顶术还是上颌窦侧壁开窗提升术?上颌窦底冲顶术,俗称上颌窦底内提升,当上颌骨后部可用骨高度6-8mm,骨质较好,上颌窦底无不规则形态,可利用骨凿技术轻度抬高窦底2-3mm,可以选择长度为10mm的种植体同期植入,临床上通常还能遇到一些骨高度6-8mm,但是上颌窦底有间隔,勉强进行内提升容易导致粘膜破裂。
或者粘膜有增生,上颌窦有慢性炎症,需要手术前整体评估,综合考虑,不可勉强盲视下进行该术式。
如颌间距离正常,患者咬合力偏轻也可以采用短种植体植入,避免内提升术本身技术的敏感性。
如上颌窦底内提升术进行骨移植时,一些学者建议采用骨胶原,因为骨胶原内大量丰富的胶原成分,有利于新骨形成。

在CBCT技术出现之前,X线片是口腔科临床辅助检查的主要手段。
二维的X 线片由于提供的信息量有限,且存在重叠、变形、伪影等不足,有时难以为临床医师提供准确有效的信息,因而不得不借助螺旋CT进行辅助诊断做种植牙手术为什么要做上颌窦提升植得专家介绍,但由于先天性上颌窦底位置低、牙槽骨吸收、费用性萎缩、长期的活动义齿咬合负重等因素,往往导致患者种植牙可用骨高度不足。
这是困扰种植牙修复的难题。
上颌窦提升术安全可行,是解决上颌后牙骨高度不足区种植修复难题的有效方法。
植得专家解释,上颌窦提升术是指在上颌窦侧壁开窗,直视下将上颌窦底黏膜剥离并向上向内推,在上颌窦底黏膜和上颌窦底之间植入或不植入骨移植材料,以增加上颌窦底至牙槽嵴顶的骨量。
种植牙为什么要做上颌窦提升上颌后牙缺失后严重影响患者的咀嚼功能,由于采用活动修复很难得到患者的满意,而固定桥修复则对剩健康牙齿造成一定的影响。
上颌窦提升术不仅能解决种植骨量不足的问题,而且种植成功率非常理想,国外研究资料显示,上颌窦挤压提升术成功率在95%以上。
上颌窦提升术主要是利用骨挤压器在外力的作用下,松骨质被挤压器向周围和上颌窦方向排齐,从而增加了周围骨的密度,骨质被挤压的同时上颌窦底也被提升。
挤压上颌窦提升术具有手术创伤小、术后并发症少、治疗时间短费用低等优点。
CBCT的应用对口腔牙颌面各种硬组织疾病的诊断带来飞跃性的发展,全国各大口腔专科医院、综合医院甚至诊所都已逐渐开始使用CBCT机。
CBCT进入中国市场不过是短短几个年的时间,对天大多数医院来说,在购买和使用时难免会出现各种问题。
四川大学华西口腔医院于2009年4月开始使用小视野CBCT,已使用1年,完成病人拍摄两千多例。
在这一年的时间里,我们医院主要面临的问题是:CBCT 机器和软件操作的培训问题;软件的汉化问题;软件的兼容问题;备份及存储容量问题;硬盘问题及其它可能的硬件问题;医院网络病毒问题;机器和软件维修维护问题。

种牙上颌窦提升危险性吗?关于《种牙上颌窦提升危险性吗? 》,是我们特意为大家整理的,希望对大家有所帮助。
牙是对身体而言十分关键的一个位置,其能够合理地维护身体的口腔亦或是是咬合食材、輔助音标发音这些。
而牙也是较为敏感的一个人体器官,有的人便会出現有掉牙齿的状况,应对这类状况大家便会采用一些对策来解决,种植牙齿便是很普遍的一种。
一些种植牙齿的人,会出現有上颌窦这类状况,那麼种植牙齿上颌窦提高危险因素吗?种植牙齿上颌窦提高是不容易有哪些风险的,由于在种植牙齿的情况下有的上颌窦较为低,因此需要做上颌窦提高来处理上颌高宽比不够区种植修补的艰难。
上颚后槽牙缺少后比较严重影响病人的咬合作用,因为选用活动修补难以获得病人的令人满意,而固定桥修补则对剩身心健康牙导致一定的影响。
上颌窦提高术不但能处理种植肌肉量不够的问题,并且种植通过率十分理想化,海外科学研究材料显示信息,上颌窦挤压成型提高术通过率在95%以上。
上颌窦提高术主要是运用骨挤压成型器出外力的作用下,松骨质增生被挤压成型器向周边和上颌窦方位齐整,进而提升了周边骨的相对密度,骨质增生被挤压成型的另外上颌窦底也被提高。
挤压成型上颌窦提高术具备手术治疗外伤小、手术后病发症少、医治时间较短花费劣等优势。
依据牙槽剩下骨高宽比和骨密度正常值的是多少,可选用上颌窦挤压成型不植骨术和上颌窦挤压成型植骨术二种方式。
但因为先天上颌窦底部位低、牙龈退缩、花费性委缩、长期性的活动假牙牙齿咬合负重等要素,通常造成病人种植牙能用骨高宽比不够。
它是困惑种植牙修补的难点。
上颌窦提高术安全性行得通,是处理上颚后牙骨高宽比不够区种植修补难点的合理方式。
种植牙手术治疗是一较小的牙槽外科手术治疗,相近拔牙,选用局麻,外伤小,风险性小,术后就可以吃流食,基本上没有疼痛感。
一个好看的种植体置入术只需要几十分钟至数钟头就可以进行。
因为采用的是于身体相溶性及好的生物技术,种植体对身体不造成一切欠佳副作用。


改良小开窗上颌窦外提升与上颌窦内提升不植骨同期种植术的疗效比较作者:刘瑜卞惠惠黄擎姚海张艳梅来源:《医学食疗与健康》2020年第15期【摘要】目的:比较改良小开窗上颌窦外提升与上颌窦内提升不植骨同期种植术对于上颌后牙区中牙列缺失患者的治疗效果。
方法:随机选取我院口腔科接受治疗的上颌后牙区种植牙患者60例,采用随机数表法等分为内提升组与外提升组。
内提升组患者接受上颌窦内提升不植骨同期种植术治疗,外提升组患者接受改良小开窗上颌窦外提升不植骨同期种植术治疗。
比较两组患者术中出血量、手术时间,以及术后1年种植区周围骨增量与种植体的稳定情况。
结果:内提升组术中出血量与手术时间均明显低于外提升组患者(P<0.05)。
术后1年内提升组种植体均未发生松动脱落,外提升组出现1例(3.03%),两组不稳定率无统计学差异(P>0.05);而内提升组周围骨增量显著高于外提升组(P<0.05)。
结论:两种术式对于上颌后牙区中牙列缺失均有较好的疗效,而上颌窦内提升不植骨同期种植术具有手术时间短、术中出血少的优势,并有助于增加周围骨增量。
【关键词】不植骨同期种植牙;上颌窦提升术;骨增量[中图分类号]R782.1 [文献标识码]A [文章编号]2096-5249(2020)15-00-02牙列缺损类型中的后牙缺失常由于牙隐裂、根尖周炎等病因继发,在临床上存在较高的发病率[1]。
而发生于上颌后牙区中的牙列缺失,常由于炎症反应、呼吸负压及咀嚼缺乏从而造成牙槽骨的吸收和上颌窦腔出现气化改变[2]。
因此种植牙治疗虽是解决游离缺失行之有效的治疗手段,但往往面临因上述原因导致的受植区剩余牙槽骨高度不足、上颌窦底低矮的困难。
目前在行不植骨同期种植术时,主要采用侧壁开窗上颌窦提升术,又称外提升术,以及经牙槽嵴顶提升术,又称内提升术两种解决上颌窦低矮的方法。
目前认为上颌窦内提升术具有术后反应小等优势,从而作为主流术式。
然而近年来通过减小开窗的外提升改良方案,可降低该术式术后疼痛、局部肿胀明显等不足,并且具有操作安全、可直视的优点。

上颌窦内外提升种植牙围手术期全面性护理的效果观察【摘要】目的:分析上颌窦内外提升种植牙围手术期全面性护理的效果。
方法:选取2021年1月-2022年12月期间于我院接受上颌窦内外提升种植牙手术的100例患者,采用电脑随机数字列表法将其分为观察组与一般组,每组各50例,给予不同护理方式,比较护理效果。
结果:经护理,观察组患者的护理满意率高于一般组,且观察组患者的并发症发生率低于一般组,数据表现出明显差异(P<0.05)具有统计学意义。
结论:对接受上颌窦内外提升种植牙手术的患者实施围手术期全面性护理干预,效果显著,具有较高的临床推广与应用价值。
【关键词】上颌窦内外提升种植牙;围手术期;全面性护理;效果种植牙手术成功的关键在于牙槽骨,当患者上颌窦低,牙槽骨骨量高度不够时则需要以上颌窦内外提升术进行干预。
为进一步促进手术效果、减少患者并发症,临床常以各护理方式对上颌窦内外提升种植牙围手术期进行干预。
本文分析了上颌窦内外提升种植牙围手术期全面性护理的效果。
详文如下:1资料与方法1.1一般资料选取2021年1月-2022年12月期间于我院接受上颌窦内外提升种植牙手术的100例,采用电脑随机数字列表法将其分为观察组[50例,男27例,女23例,年龄(21~62)岁,平均年龄(39.82±3.29)岁,常规护理基础上全面性护理]与一般组[50例,男29例,女21例,年龄(21~63)岁,平均年龄(39.23±3.65)岁,常规护理]。
经比较,两组患者的性别、年龄等没有明显差异(P>0.05)不具有统计学意义。
1.2方法给予一般组患者常规护理干预,包括健康知识讲解、饮食干预以及术中护理等。
在常规护理基础上给予观察组患者围手术期全面性护理,具体:(1)完善术前准备:术前,护理人员应叮嘱患者禁止吸烟饮酒,并在术前1周左右对患者口腔进行全面清洁,清除牙垢。
另外,应对患者口腔进行拍片,叮嘱其积极配合护理人员开展术前相关检查工作;(2)术前健康知识讲解:由于多数患者对该疾病的了解程度不深,因此常出现焦虑、紧张等不良情绪。


上颌窦内提升术在口腔种植修复中应用疗效及安全性观察摘要:目的:评价在口腔种植修复中予以上颌窦内提升术的应用价值。
方法:2021年5月-2022年3月是该研究选择病例的时段,将我院63例口腔种植修复患者的资料予以回顾性方式抽取,遵循“治疗方式差异”对其行分组处理;其中31例纳入对照组给予常规种植修复技术,其余32例归于观察组予以上颌窦内提升术。
结果:经与观察组临床疗效观测指标相比,对照组77.40%的临床疗效偏低显示(P<0.05)。
术后经与对照组临床指标观测指标相比,观察组患者种植体周围骨吸收量较高、菌斑指数偏低(P<0.05)。
结论:与常规种植修复技术相比,在口腔种植修复中予以上颌窦内提升术更具优势,可提升治疗疗效、降低菌斑指数。
关键词:口腔种植修复;上颌窦内提升术;临床疗效;骨吸收量;菌斑指数医疗技术的逐渐发展和完善,口腔种植修复技术成为现阶段口腔科治疗牙缺失的主要及重要技术,具体是在牙缺失部位的牙床种植人工牙根,且将逼真瓷牙接种于牙根上;但对上颌后牙区牙齿缺失的患者来说,功能性刺激缺失情况会导致其牙槽骨出现不同程度的吸收和萎缩,无形中加大了上颌后牙区种植体植入难度[1]。
故而在实际治疗中,还需通过手术操作来将其牙槽骨高度予以提升,继而加大种植体的稳定性。
上颌窦底提升术又有上颌窦外提升术、上颌窦内提升术之分,其中上颌窦内提升术是微创术式,并不会对机体造成较大创伤,且具体操作中避免了手术器械与上颌窦底黏膜的直接接触,继而积极提升牙槽嵴高度[2]。
为评价在口腔种植修复中予以上颌窦内提升术的积极性,特行本研究并汇报。
1、资料与方法1.1临床资料研究现况:以回顾性方式抽取我院63例口腔种植修复患者(限定时段2021年5月-2022年3月)的临床资料,遵循“治疗方式差异”对其行分组处理;其中31例纳入对照组:男、女分别显示为15/16例;SPSS20.0软件计算年龄均值后显示(38.44±5.33)岁。

上颌后牙缺损口腔种植上额窦提升术的应用及预后评估
上颌后牙缺损是口腔领域常见的问题之一,造成患者咀嚼功能的丧失和美观的影响。
种植术是一种重要的方法,可以为患者恢复咀嚼功能和牙齿美观。
在上颌后牙缺损的种植
术中,上额窦提升术是一种常见的手术技术,其应用范围广泛,预后良好。
上额窦提升术是一种将上齿槽突入额窦内,用骨粉、骨融合材料或自体骨进行填充,
提升上颌骨高度以支持种植体植入的手术。
它适用于上颌后牙缺损较大的患者,需要增加
上颌骨高度以支持种植体植入。
该手术还可以用于种植体的植入角度调整、改善上颌窦的
形态、牙槽嵴的宽度增加等。
术前的预后评估对于手术的成功与否至关重要。
预后评估的内容包括患者的牙齿情况、上颌骨质情况、上颌窦情况、患者的全身情况等。
具体的评估项目包括牙齿的健康状况、
牙周情况、上颌骨密度、上颌窦的大小和形态、上颌窦底与上颌骨距离、患者的年龄、吸
烟史、全身疾病状况等。
通过预后评估,可以确定患者是否适合进行上额窦提升术。
评估结果显示,年轻患者、非吸烟者和骨密度较好的患者预后较好。
而有牙周病、烟草使用史、骨质疏松症和严重上
颌窦萎缩的患者预后较差。
对于预后较差的患者,可以考虑使用辅助手段,如骨粉、骨融
合材料等,以提高手术的成功率和预后。
总结而言,上额窦提升术在上颌后牙缺损种植术中具有广泛的应用。
通过术前的预后
评估,可以确定患者是否适合进行该手术,并预测手术的成功率和预后。
术后患者需要严
格遵守医生的术后护理指导,保持口腔卫生,定期复查和追踪,以确保种植体的长期稳定
性和患者的满意度。

上颌窦底提升方案的决策原则(一)上颌窦底提升方案的决策原则(一)引言:上颌窦底(sinus floor)提升术是一种常见的口腔种植手术,可以增加上颌窦底的高度,为种植牙的成功率提供了保障。
然而,该手术的决策过程中存在一定的主观性和不确定性。
本文旨在探讨上颌窦底提升方案决策的原则,以期为临床实践提供参考。
一、患者的整体情况综合评估在考虑上颌窦底提升手术之前,应对患者的整体情况进行综合评估。
患者的骨质状况、上颌骨密度、全身健康状况、牙周状况等因素都需要考虑。
骨质状况包括上颌骨的高度和宽度,而上颌骨密度的评估可以通过口腔CT或骨密度测量仪进行。
对于全身健康状况不理想的患者,如有严重心血管疾病、免疫系统疾病等,上颌窦底提升手术可能存在风险,需谨慎决策。
此外,牙周状况也应该结合考虑,如存在严重牙周病患者,应首先进行相应的牙周治疗。
二、上颌窦底提升手术的指征与禁忌证1. 指征上颌窦底提升手术的主要指征是上颌骨高度不足,无法进行牙种植。
常见的情况包括牙齿落后、牙槽骨吸收、自然牙或种植体丢失等。
多数情况下,需要进行上颌窦底提升手术的患者,上颌窦底高度需要达到8mm以上,以确保牙种植的成功率。
2. 禁忌证上颌窦底提升手术存在一定的禁忌证,需加以注意。
禁忌证包括上颌窦炎、窦膜肥厚、窦底囊肿等窦内疾病,以及患有糖尿病、骨质疏松等全身疾病的患者。
此外,对于年龄较小的患者,由于骨生长尚未完全发育,上颌窦底提升手术可能影响上颌骨的生长,需慎重考虑手术的必要性。
三、上颌窦底提升手术的技术选择上颌窦底提升手术的技术选择主要分为内突或外突两种方式。
内突方式是通过颌突窗进入窦腔内进行操作,翻开窦膜并加入植骨材料。
外突方式则是通过上颌窦外侧骨壁进行窦膜翻开和植骨。
选择合适的方式需要综合考虑患者的上颌骨高度、窦膜的位置和骨质情况等因素。
四、术前评估与手术计划在决定上颌窦底提升手术方案之前,应进行详细的术前评估和计划。
术前评估包括口腔CT检查以确定上颌骨高度、骨密度和窦膜位置,以及有无窦内疾病等信息。
1例伴上颌窦囊肿的上颌窦外提升同期种植体植入术的围手术期护理[摘要] 总结1例伴上颌窦囊肿的上颌窦外底提升术的围手术期护理。
术前做好患者的心理护理、完善术前准备;术中熟练的手术配合;术后预防切口感染的护理及健康宣教是手术成功的关键。
本例患者同期种植体植入术,减少了手术次数,缩短病程,完成了种植义齿修复。
[关键词] 上颌窦囊肿;上颌窦外提升;种植术;护理配合。
上颌后牙缺失导致的牙槽骨吸收以及上颌窦的气化,造成上颌后牙区牙槽嵴顶与上颌窦底之间常存在骨量不足的情况[1]。
目前,临床上多通过上颌窦提升植骨术来解决骨量缺失的问题,从而实现患者口腔种植的需求[2]。
部分患者伴有上颌窦囊肿,文献报道可以进行上颌窦底提升术的伴上颌窦囊肿纳入标准为:患者无鼻窦症状和气道症状上颌窦潴留囊肿:术前锥形束 CT(cone⁃beam computed tomography,CBCT)示拟种植区域的无明显圆形边缘的阻射圆顶形结构,囊肿周围无骨吸收;上颌窦假性囊肿CBCT 示拟种植区域的上颌窦底壁或外侧壁下部单个穹隆型低密度影,无明显包膜影像,未占据整个窦腔[3]。
2020年4 月本院口腔种植科对一例伴上颌窦囊肿的缺牙患者行上颌窦囊肿摘除加外提升术,现将护理配合报告如下:1 临床资料1.1病例简介患者,男,56岁。
患者数年前因龋齿拔除右上后牙,因原义齿固位不全影响咀嚼功能,现要求种植义齿修复治疗。
患者一般情况良好,否认系统性疾病,无吸烟史。
检查:口内17牙缺失,邻牙无明显倾斜移位,近远中缺隙大小正常,对颌牙齿无明显伸长,合龈距正常,全口余牙较整齐,咬合关系正常,口腔卫生状况一般;口腔锥形束CT(cone bean CT,CBCT)及全景片检查显示:17缺失,上颌窦内18*21*10mm中低密度影,缺牙区骨壁厚约5mm(图一)。
诊断为17缺失,右上颌窦囊肿。
4月19日在术区浸润麻醉下行右上颌窦囊肿摘除术,同期进行上颌窦外提升术并植入Straumann SLActive 4.1*10mm种植体一枚(图二)。
第八十八话:上颌窦内提升术后的眩晕群里的一刀剑客最近遇上了麻烦事:48岁女性患者喷砂洁牙,同时完成37根管治疗,术后眩晕3天,经神经内科检查诊断为耳石症。
内科医师问了患者近期是否有种牙、补牙、洗牙史,并提到此病与治牙有关!本来一个简单的出手,却被人污为带眩晕特效,不只当事剑客觉得冤,江湖人士全体顿感无辜躺枪!正是眩晕你去,背黑锅我来。
白小生为解疑惑,认真翻阅故纸堆,还真发现一桩旧案。
小提大作台湾省Nan-Chang Su长老于2008年报道了一例内提导致的长期眩晕病例。
49岁女性一个简单的内提升并同期植入后感到强烈的恶心和眩晕,同时坐直和走动困难。
牙椅上休息30分钟后,眩晕仍未缓解。
通过前庭功能检查和眼球震颤检查,诊断为良性阵发性位置性眩晕(BPPV),经复位治疗,3个月后症状消失,没有复发。
追溯病史,发现患者在过去10年中出现过三次眩晕,主要表现为恶心和头痛。
当事长老分析可能是内提器械钝头的冲击或种植术中患者的颈部过度伸出导致的这次惨案。
小提大作伤不起不光是台湾的这位剑客,番邦多位剑客都遭遇过内提升敲击导致的BPPV。
而且不光敲敲打打,就连在牙椅上躺上躺下也可能引发悲剧。
以后剑客出手,还是在术前做周全的病史采集更妥,必要时写入知情同意书,让患者有所了解。
不过剑客更应对BPPV有基本认识,不致临场束手无策。
BPPV良性阵发性位置性眩晕 Benign paroxysmal positional vertigo (BPPV) 又称耳石症,指头部迅速运动至某一特定头位时出现的短暂阵发性发作的眩晕和眼震。
患病率约为十万分之十几到六十多,一个人一辈子摊上这事的机率为2.4%。
人耳最深的部分是内耳,负责听力和平衡功能。
内耳椭圆囊和球囊上有囊斑,表面覆有耳石膜,其上有很多碳酸钙结晶,称为“耳石”,约20到30微米,主要功能让人感应直线加速度。
耳石在致病因素作用下有可能脱离,在内耳内被称作为内淋巴的液体里游动,当人体头位变化时,这些半规管亦随之发生位置变化,沉伏的耳石就会随着液体的流动而运动,刺激半规管毛细胞产生强烈性眩晕。