脑膜癌病
- 格式:doc
- 大小:34.00 KB
- 文档页数:3


脑膜癌病2例并文献复习脑膜癌是一种可怕的恶性肿瘤,可以影响大脑和脑膜中的细胞和组织。
它可能与特定的基因突变有关,也可能与外界环境因素有关,如日晒和致癌物质的暴露。
脑膜癌的发病率不高,但处理方法相当复杂,因此有必要深入了解。
本文旨在通过报道两例脑膜癌患者的临床特征和治疗经历,以及文献复习,以加深对脑膜癌的认识和理解。
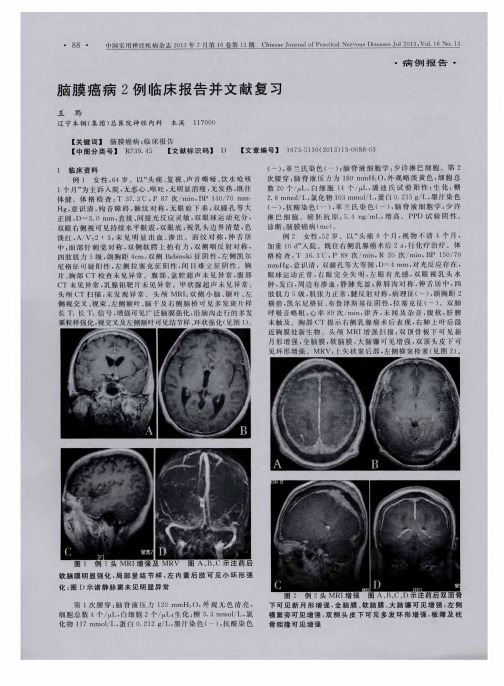
病例一:这名患者男性,45岁,有右侧头痛、头晕、视力障碍和抽搐,且右侧面部及肢体萎缩等症状。
经CT检查和放射核素检查示,患者在右顶叶和右额叶多发钙化灶,提示可能是脑膜癌。
随后,进行了经颅磁共振成像,显示在右侧颞叶有不规则表面钙化,证实患者患有脑膜癌。
患者接受了病灶切除术、放射治疗和化疗,随访一年末,检查示已较好控制,未见复发。
病例二:此患者女性,43岁,右眼突然失明,右侧头痛,伴右侧眼睑、口角、肢体和面部皮肤有瘫痪症状,右侧面部皮肤有肿物,CT和放射核素检查示右颞叶内可见钙化灶改变,提示为脑膜癌可能。
经颅磁共振成像示患者右颞叶内囊性凹陷,边缘有钙化,属脑膜癌。
经放射治疗和化疗,两年后症状即有所缓解,未见复发。
通过以上两例报道可以看出,脑膜癌的症状多样,典型的临床表现包括头痛、眼底改变、认知功能障碍、面部表情、肢体和面部皮肤的感觉障碍等。
初步检查可实施CT和放射核素检查,以确定病变部位及范围,最终确诊需进行颅磁共振成像,如上所述的两例。
脑膜癌的治疗方法包括手术、放射治疗和化疗,根据患者的具体情况,还可能需要应用免疫抑制剂。
中国神经肿瘤学会指出,正确治疗脑膜癌可以明显改善患者的生存率和生活质量,不仅缓解症状,还可改善患者的身体功能,如眼功能、吞咽功能和运动功能。
同时,我们还需要从文献中获取更多关于脑膜癌的信息。
根据研究,自2009年以来,全球范围内脑膜癌患者总体生存率为82.1%,5年生存率为57.1%;东亚及太平洋地区的患者5年生存率更高,达68.5%。
更多研究也发现,免疫抑制剂治疗可改善患者生存时间和生活质量,有助于控制病情,减少复发率,从而提高患者的治疗效果,但研究结果也显示,抗癌治疗的有效性和安全性仍有待进一步验证。

脑膜癌病是怎么回事?*导读:本文向您详细介绍脑膜癌病的病理病因,脑膜癌病主要是由什么原因引起的。
*一、脑膜癌病病因*一、发病原因:1.脑膜癌病是恶性肿瘤弥漫性或多灶性软脑膜播散或浸润,为中枢神经系统转移瘤的一种特殊分布类型。
本病常发生于原发灶确诊后数月、数年,也有10余年者。
*二、发病机制:1.癌瘤弥漫性转移至脑及脊部蛛网膜下隙的途径,据文献报道有5种:①血源转移到脉络膜血管而达蛛网膜下隙;②血源转移到软脑膜血管而达蛛网膜下隙;③沿神经周围淋巴管及鞘逆行播散;④转移到Batson’s静脉而达脑脊膜下腔;⑤沿血管周围淋巴管向心性扩展。
2.病理特征为:脑部肿胀,软脑膜弥漫性增厚、混浊,蛛网膜下隙可以看到黄色渗出物,以大脑外侧裂、脑底池、脑桥小脑脚、脊髓和脊神经根的背侧以及马尾处为著。
在脑底部可呈肉芽肿样外观,在脑桥小脑脚和马尾部通常形成结节状的瘤体使神经纤维互相黏连。
3.镜下可见到软脑膜被大量的肿瘤细胞浸润并沿着脑膜血管向脑实质伸展。
肿瘤细胞多呈单层的排列或腺管样结构,并有沿皮质表面生长的趋势。
脑和脊神经周围往往包绕着大量肿瘤细胞,但很少沿周围神经侵犯到脑实质内。
还可见到由肿瘤细胞刺激引起不同程度的成纤维细胞增生和血管反应,并可见血管周围和肿瘤周围散在淋巴细胞、浆细胞浸润,很少见到急性炎症反应。
国内报道(张淑芹等,1995),在镜下可见脑膜增厚,在脑膜处有呈腺管样排列或聚集成团的肿瘤细胞。
癌细胞大小形态不规则,并可见瘤巨细胞。
有的瘤细胞沿V-R腔侵入脑实质内或血管周围,以大脑外侧裂及脑底部癌细胞浸润为重,小脑、脑干等处的脑膜也可见转移的癌细胞。
*温馨提示:以上就是对于脑膜癌病病因,脑膜癌病是由什么原因引起的相关内容叙述,更多有关脑膜癌病方面的知识,请继续关注疾病库,或者在站内搜索“脑膜癌病”找到更多扩展内容,希望以上内容可以帮助到您!。

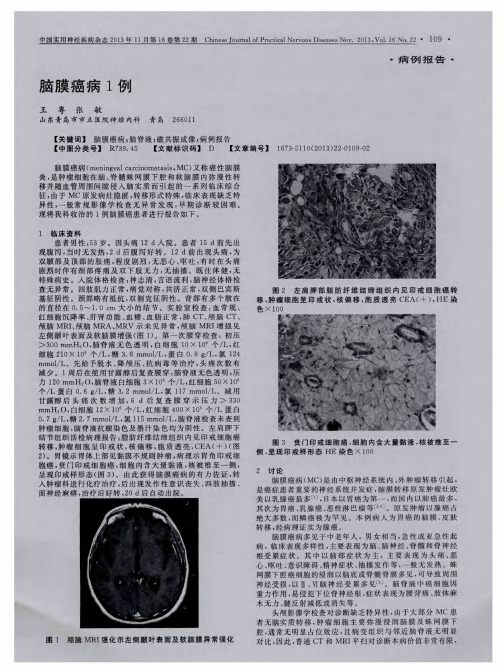
脑膜癌病(meningeal carcinomatosis,MC),亦称癌性脑膜炎,是中枢神经系统转移瘤的一种少见类型,是恶性肿瘤细胞广泛转移浸润脑膜、蛛网膜下腔的一类疾病,在实体肿瘤患者中发生率约为5%[1]。
该疾病起病隐袭、症状重、病死率高、治疗难度大、预后差。
MC可由中枢神经系统的原发肿瘤种植引起,也可由其他系统的肿瘤转移而发生,前者主要见于成髓细胞瘤、室管膜瘤、松果体瘤,后者以肺癌、胃肠道腺癌、乳腺癌的发生率高[3],其次为恶性淋巴瘤、恶性黑色素瘤、胰腺癌等。
国内报道最常见为肺癌,特别是小细胞支气管腺癌恶性程度高,极易发生早期原发病变发现之前转移,而且腺癌细胞具有黏附性强的特点,易于悬浮并黏附于软脑膜上而发生MC。
MC多发生于原发灶确诊后数月、数年,甚至10余年,也可发生于原发灶确诊之前,但约6% ~38%的患者没有恶性肿瘤病史,2%~4%患者没有发现肿瘤的原发位置[4,5]
癌细胞脑膜转移的途径主要有[6]:①血源性转移到脉络丛血管而达蛛网膜下腔。
②血源性转移到颅内,而后浸润软脑膜而达蛛网膜下腔。
③沿神经周围淋巴管及鞘逆行散布。
④转移到Batson静脉丛而侵入静脉窦,并侵犯硬脑膜达蛛网膜下腔。
⑤沿血管周围淋巴管向心性蔓延。
⑥先转移至颅骨再侵犯脑膜。
经以上途径癌细胞播散至脊髓膜、脑膜、基底池、侧裂池前部,出现蛛网膜增厚、软脑膜纤维变性,癌细胞及炎性细胞浸润,肿瘤细胞阻塞脑脊液吸收途径时致脑积水和颅内压增高。
脑膜癌病的临床表现复杂多样,但缺乏典型的症状体征,主要表现为脑、颅神经、脊神经受累症状。
临床上经常是亚急性或慢性起病,最常见的首发症状为头痛、恶心呕吐和脑膜刺激征,在病程发展过程中还可有精神异常、智能减退等脑功能受损表现[7]
MC可单独累及硬脑膜-蛛网膜或软脑膜-蛛网膜下腔,也可同时受累,典型表现为[12]硬脑膜-蛛网膜受累的可靠征象为T1WI上沿颅骨内板下的大脑凸面或小脑幕等处的连续的弧线状高信号,该异常信号不延伸至脑沟内,软脑膜-蛛网膜受累时表现为T1WI上脑表面较连续的、可延伸至脑沟内的细线状高信号。
故对疑诊为MC的患者头颅MRI常规扫描无异常者应行头颅MRI增强扫描。
头部增强CT或MRI检查可发现弥漫性脑膜强化或多发强化的小结节。
国外报道经病理证实的脑膜癌病中, 2/3患者头部MRI增强有阳性发现[8]。
脑膜强化是因为脑膜小静脉被肿瘤栓子阻塞,引起脑膜内层血管高度扩张,使血管通透性增加所致,我们考虑当转移早期的时候脑膜可以不强化。
所以对脑膜癌病的早期诊断CT或MRI的价值不大。
CSF常规生化检查主要表现为白细胞可轻度增加、蛋白高(49例,占72% )、糖(21例,占31% )和氯化物(26例,占38% )降低,这是由于癌细胞浸润破坏了血脑屏障,引起脑脊液生成吸收障碍及肿瘤代谢消耗。
脑脊液细胞学检查发现肿瘤细胞是确证脑膜癌病的金标准,其敏感性为75% ~ 90%,特异性为100%[9]。
何俊瑛等[10]总结了MC脑脊液细胞形态学表现:(1)肿瘤细胞大小不一,形态各异; (2)胞核偏大,核浆比例失调(4∶1); (3)核形态多变,有分叶、芽痕等恶性征象; (4)染色质增多(DNA合成增多所致),颗粒粗糙嗜碱性; (5)核分裂活跃,有异常的有丝分裂,分裂不对称,有的呈环状; (6)胞浆内可有色素颗粒、大的特殊空泡形成; (7)核仁明显,呈多形性,占染色质大部分; (8)核膜增
厚,边缘有锯齿状压痕和磨损,可近似裸核细胞; (9)细胞与细胞间排列不整齐,呈簇状出现,细胞和细胞核大小不均一为重要特征。
另有一些较为特殊的瘤细胞如恶性黑色素瘤细胞散在或3~5个聚集,胞浆内黑色素颗粒沉着密集,胞膜突起的伪足不规则,边缘清楚,胞核椭圆,核仁醒目1~8个染色质深浅不一;髓母细胞瘤细胞常成簇出现,呈假花瓣状排列,为萝卜样或卵圆形,胞浆少,胞核丰富,边缘清楚,核仁大小不等[14]。
另外,脑脊液中单核细胞特别是激活的单核细胞计数增加也是中枢神经系统肿瘤的脑脊液细胞学特征[11],见到上述改变亦可提示诊断。
脑脊液细胞学检查主要从细胞形态上对异形性明显的肿瘤细胞作出快速诊断,方法简单快捷。
但在细胞性质的鉴定上往往困难,对部分肿瘤细胞如小细胞肺癌从形态上难与正常分化细胞以及一些反应性间皮细胞或退变细胞辨别。
国外从20世纪90年代起利用免疫细胞化学染色法诊断MC。
文献报道[13]应用单克隆抗体免疫细胞学方法可明显提高MC的早期诊断率。
肺癌、胃癌、乳腺癌的肿瘤细胞常表达上皮膜抗原(EMA)、癌胚抗原(CEA),所以在这些MC患者中EMA、CEA免疫细胞化学检查的阳性率较高,但一些其他来源的肿瘤,如肾癌、卵巢癌等,这些肿瘤细胞常不表达EMA、CEA,故检查阳性率低。
另外,即使为同一部位肿瘤由于病理类型不同,免疫细胞学检查的阳性率亦不同,如肺腺癌常表达EMA、CEA,而肺鳞状细胞癌主要表达鳞状细胞相关抗原,小细胞肺癌主要表达促胃激素释放肽,故国外学者常采用多种抗体联合检测以增加阳性检出率。
[1]Gerrard G,Franks KN.Overview of the diagnosis and management of
brain,spine,and meningeal metastases[J].Neurol Neurosurg Psychia-
try,2004,(Suppl 2):37-42.
[3]OlsenME,George B.Infiltration of the leptomeniges by systemic can-
cer.A clinical and pathological study[J].Arch Neurol,1974,30(2):
122-137.
[4]Balm M,Hammack J.Leptomeningeal carcinomatosis:presenting fea-
tures and prognostic factors[J].Arch Neurol,1996,53(7):626-628.
[5]Bach F,Bach FW,Pedersen AG,et al.Creatine kinas-BB in the cere-
brospinal fluid as a marker of CNSmetastasis and leptomeningeal carci-
no-matosis in patientswith breast cancer[J].Eur J Cancer Clin Oncol,
1989,25(2):1703-1709.
[6]钱立庭,周本秀.脑膜癌病[J].临床神经病学杂志,1995,8(5):
315-316.
[7]JordaM, GanjeiAP, NadjiM. Cytologic characteristics ofmenin-
geal carcinomatosis: increased diagnostic accuracy using carcinoem-
bryomic antigen and epithelialmembrane antigen inmmunocytochemis-
try. ArchNeurol, 1998, 5: 181-184.
[12]马林,于生元,蔡幼铨,等·系统性恶性肿瘤致脑膜癌病的磁共
振成像表现[J].中华放射学杂志,2001,35(1):11-14.
[8]KioumehrF, DadsetanMR, FeldmanN, etal. PostcontraxtMRI of
cranialmeninges: leplomeningitis vesus pachymeningitis. J Conput
AssistTomogr, 1995, 19: 713-720.
[9]关鸿志,王长华,郭玉璞,等.脑脊液细胞学检查的特异性发现.
中华神经科杂志, 2004, 37: 65-66.
[10]何俊瑛,孔繁元,郭力.临床脑脊液细胞学诊断[M].石家庄:河
北科学技术出版社, 2007. 181.
[11]方燕南,林建雯,周玉倩,等.脑脊液细胞学检查对脑实质外肿瘤的诊断作用[J].中国神经精神疾病杂志,2001,27(3):214.
[13]Jorda M,Ganjei Azar P,Nadji M.Cytologic characteristics ofmeningeal carcinomatosis: increased diagnostic accuracy using carcinoembryonic
antigen and epithelial membrane antigen immunocytochemistry[J].
Arch Neurol,1998,55(2):181.
[14] 秦秀燕.12例脑膜癌临床分析.贵阳医学院学报,1998,23(2):20-24.。