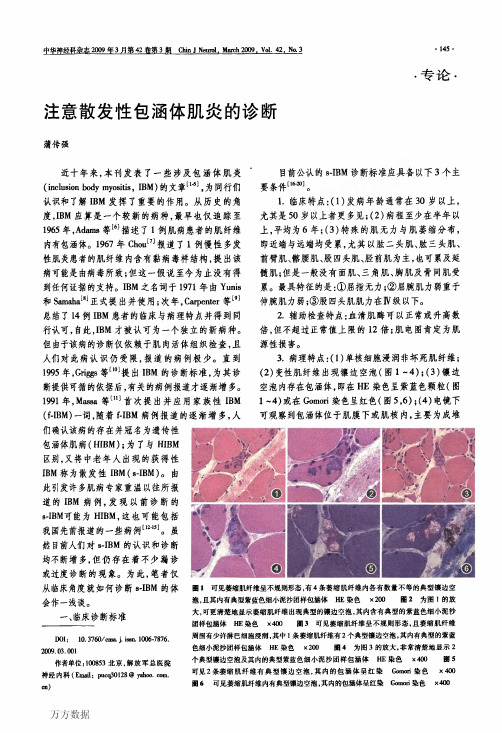
(神经病学)发性肌炎
- 格式:ppt
- 大小:406.50 KB
- 文档页数:10


与神经内科疾病有关的糖皮质激素使用(根据指南总结)一、多发性肌炎【中华神经科杂志2015;48(11)】1.常用方法为:初始泼尼松1.0~1.5mg/kg/d,晨起顿服,维持4~8周左右开始递减,减量速度通常是高剂量时每1~2周减5mg,至30~40 mg/d以下时每1~2个月减2.5~5.0mg,根据情况调整减药速度,可减停或小剂量维持。
临床缓解并稳定、肌酸激酶基本正常、肌电图无自发电活动时可以考虑停药。
激素疗程一般在2~3年甚至更长。
2.症状严重的患者,如出现吞咽困难、呼吸困难或同时合并其他脏器受累,如间质性肺炎等,可在口服之前进行甲泼尼龙冲击治疗,剂量为1g/d静脉滴注,每3~5天减为对半剂量,至相当于泼尼松的初始口服剂量时改为口服同前。
3.大部分PM患者在2~3个月后症状改善,若改善不明显或糖皮质激素无法耐受,则加用或换用免疫抑制剂。
4.注意糖皮质激素的禁忌证,特别是活动性乙型肝炎等。
使用糖皮质激素后,肌力和肌酶的改变常不平行,因此,观察疗效更重要的是临床肌力的改善。
二、重症肌无力【中华神经科杂志2015;48(11)】1.使用方法:醋酸泼尼松 0.5-1.0mg/kg/d 晨顿服;或 20mg/d晨顿服,每 3 天增加醋酸泼尼松 5.0mg 直至足量60-80mg。
通常2周内起效,6-8 周效果最为显著。
2.如病情危重,在经良好医患沟通基础上并做好充分机械通气准备下,可用糖皮质激素冲击治疗,其使用方法为:甲基强的松龙 1000mg/d,连续静脉滴注 3 天,然后改为 500mg/d,静脉滴注 2 天;或者地塞米松 10-20mg/d,静脉滴注 1 周;冲击治疗后改为醋酸泼尼松或者甲基强的松龙,晨顿服。
3.醋酸泼尼松或甲基强的松龙减量需要根据患者病情改善情况应个体化,如病情稳定并趋好转,可维持4-16 周后逐渐减量;一般情况下逐渐减少醋酸泼尼松用量,每 2-4 周减 5-10mg,至20mg左右后每 4-8 周减 5mg,酌情隔日服用最低有效剂量。


神经病学常见病详细目录The document was finally revised on 2021神经内科常见疾病详细目录1.周围神经病:脑神经病;(三叉神经痛、面神经麻痹、面肌痉挛、前庭神经元炎、舌咽神经痛、)脊神经疾病;(单神经病:枕大神经痛、肋间神经痛、尺神经麻痹、桡神经麻痹、正中神经麻痹、腓总神经麻痹、胫神经麻痹、股外侧皮神经炎、坐骨神经痛;臂丛神经痛)多数单神经痛;(糖尿病性、炎性血管性神经痛)格林巴利综合征;慢性格林巴利;2.脊髓疾病:脊髓炎;压迫性脊髓病;脊髓亚急性联合变性;脊髓空洞症;脊髓血管病;脊髓蛛网膜炎;其他脊髓病(脊髓梅毒、纤维软骨性栓塞、)3.脑血管病S感染:病毒感染(单纯疱疹病毒脑炎、病毒性脑膜炎、亚急性硬化性全脑炎、进行性多灶性白质脑病);细菌感染(化脓性脑膜炎、结核性脑膜炎、);真菌感染(隐球菌型脑膜炎、中枢神经系统曲霉菌病、中枢神经系统毛霉菌病);朊蛋白病;脑寄生虫感染(脑囊虫病、脑型血吸虫病、脑型肺吸虫病、脑型疟疾);螺旋体感染(神经梅毒、神经莱姆病、神经系统钩端螺旋体病);艾滋病S脱髓鞘:多发性硬化;视神经脊髓炎;急性播散性脑脊髓炎;同心圆性硬化;脑桥中央脊髓溶解症;脑白质营养不良;6.运动障碍疾病(锥体外系疾病):帕金森病;小舞蹈病;亨廷顿舞蹈病;肝豆状核变性;肌张力障碍;其他障碍(原发性震颤、抽动秽语综合征、迟发型运动障碍;)7.癫痫8.头痛S变性疾病:大脑皮质变性(阿尔兹海默病、额颞叶痴呆);基底神经节变性(帕金森病/进行性核上性麻痹);脑干小脑变性;脊髓变性;运动系统变性;自主神经系统变性S遗传性疾病:遗传性共济失调、遗传性痉挛性截瘫、腓骨肌萎缩症、神经皮肤综合征(神经纤维瘤病、结节性硬化病、脑面血管瘤病)11.神经系统发育异常性疾病:先天性脑积、脑性瘫痪、颅颈区畸形12.神经-肌肉接头和肌肉疾病:重症肌无力、周期性麻痹、多发性肌炎、进行性肌营养不良、肌强直性肌病、代谢性肌病(线粒体肌病及脑肌病、脂质沉积性肌病、糖原沉积病)13.自主神经系统疾病:雷诺病、红斑性肢痛病、面偏侧萎缩症、全身自主神经功能不全、自发性多汗症、进行性脂肪营养不良14.神经系统副肿瘤综合征:副肿瘤性小脑变性、副肿瘤性脑脊髓炎、亚急性坏死性脊髓病、亚急性运动神经元病、Lambert-Eaton肌无力综合征15.神经系统并发的精神障碍:抑郁、焦虑、躯体形式障碍、睡眠障碍(失眠、发作性睡病、阻塞性睡病、阻塞性睡眠呼吸暂停综合征、不宁腿综合征)16.神经系统危重:脑损伤、颅内压增高、呼吸泵衰竭、多器官功能障碍综合征17.内科疾病神经系统并发症:肺性脑病、肝性脑病、肾性脑病、低血糖性脑病、糖尿病性神经系统并发症、可逆性后部白质脑病、桥本脑病、系统性红斑狼疮神经系统并发症、理化因素所致神经系统损伤(酒精中毒、重金属中毒、CO中毒、放射性损伤)。

神经病学第十七章神经-肌肉接头和肌肉疾病中国人民解放军总医院神经内科蒲传强主要内容第一节概述第二节重症肌无力第三节周期性瘫痪第四节多发性肌炎第五节进行性肌营养不良症第六节肌强直性肌病第七节代谢性肌病神经-肌肉接头和肌肉疾病神经-肌肉接头和肌肉疾病主要包括重症肌无力、周期性瘫痪、多发性肌炎、进行性肌营养不良、强直性肌病和代谢性肌病,本章主要介绍重症肌无力和周期性瘫痪两节第二节重症肌无力Myasthenia Gravis, MG是一种神经肌肉接头传递障碍的获得性自身免疫性疾病;病变部位在神经-肌肉接头的突触后膜,该膜上的AchR受到损害后,受体数目减少。
发病率为(0.5~5)/10万,患病率约10/10万临床表现为Ø骨骼肌极易疲劳Ø休息和应用胆碱酯酶抑制剂治疗后症状明显减轻自身免疫疾病:神经肌肉接头突触后膜乙酰胆碱;受体被自身抗体攻击引起Ø电鳗鱼放电器官纯化的AchR注入家兔实验Ø重症肌无力患者血清中检测到AchR抗体Ø患者的血清输入小鼠实验Ø重症肌无力患者胸腺异常Ø患者常合并其他自身免疫性疾病Ø体液免疫介导为主不能产生足够终板电位,突触后膜传递障碍AchR抗体AchR肌无力直接封闭抗体间接封闭抗体补体Ø细胞免疫参与Ø免疫应答始动环节仍不清楚Ø推断起始部位在胸腺ü肌样细胞具有横纹并载有AchRü特定遗传素质个体感染后,肌样细胞AchR构型改变,形成新抗原,产生抗AchR抗体,发生交叉反应ü胸腺B细胞产生AchR抗体ü周围淋巴器官和骨髓长生AchR抗体的IgG病因与发病机制Ø神经-肌肉接头处AchR的免疫原性改变D-青霉胺诱发重症肌无力Ø遗传因素肌肉组织Ø大多数早、中期或病情不严重的患者,其肌纤维形态改变不明显;慢性或病情严重者可出现肌纤维萎缩。
诊疗荟萃特发性炎性肌病分类及诊断标准的变迁特发性炎性肌病(IIMs)是一组异质性的自身炎症性肌病, 其共同特征是慢性肌肉炎症、皮疹、内脏器官损伤。
该组疾病不包括已明确病原体的感染性肌病, 还需排除肌营养不良、代谢性肌病、已明确诊断的结缔组织疾病相伴随的肌肉炎症等。
IIMs主要包括以下5种临床亚型: 皮肌炎(DM)、多发性肌炎(PM)、包涵体肌炎(IBM)、重叠性肌炎和免疫介导的坏死性肌病(IMNM)。
成人患者中以DM、PM和IBM多见, 幼年型皮肌炎(JDM)是青少年特发性炎性肌病(JIIMs)患儿中最常见的临床亚型, 约占JIIMs患儿人群85%。
1975年发布的Bohan和Peter 标准(简称B/P标准)已被广泛用于PM和DM的定义及诊断。
数十年来, IIMs的分类及诊断标准不断变化更新, 尤其近年来, 肌炎特异性自身抗体(MSAs)及肌炎相关性自身抗体(MAAs)的发现大大促进了临床血清学的发展, 对IIMs病理形态特征的深入认识也更新了相应的组织病理学标准。
2017年, 欧洲抗风湿病联盟(EULAR)和美国风湿病学会(ACR)联合提出新的IIMs分类标准并进行验证。
文章回顾并评估自1975年B/P标准以来IIMs分类及诊断标准的变迁, 重点介绍2017~2018年的最新研究进展。
IIMs分类及诊断标准历史回顾11975年Bohan和Peter标准1975年, 美国学者AnthonyBohan和JamesB.Peter发表了第一个肌病的分类和诊断标准, 为IIMs的早期识别及诊断奠定了基础。
该标准内容包括四肢近端肌无力、经典皮疹、血清肌酶谱升高、肌电图和组织病理学特异性表现5个方面, 将IIMs分为5个亚组: DM、PM、DM/PM合并肿瘤、儿童DM/PM、DM伴器官结缔组织病(重叠综合征)。
DM和PM首次通过经典的DM皮疹进行区分, 并提出了每个亚型“确诊”、“拟诊”和“可疑”诊断的说明, 也提供了相应的排除标准。
沈阳医学院学报Journal of Shenyang Medical College第23卷第3期2021年5月•291••综述•免疫介导坏死性肌病的诊治进展宣丹,徐亮(皖南医学院第一附属医院风湿免疫科,安徽芜湖241000)[摘要]免疫介导坏死性肌病(IMNM)是特发性炎性肌病的一种独特形式,病理特征是肌肉明显的坏死和再生,肌内巨噬细胞增多,血管或束周淋巴细胞浸润不明显。
由于该疾病的异质性、稀缺性,分类诊断标准的不断变迁。
同时IMNM仍缺乏特定的组织病理学特征,以及可能没有统一的临床分类诊断标准。
临床医师还未能充分认识这个疾病,本文将对IMNM从流行病学、临床特征、病因、诊断、治疗及预后方面进行综述。
[关键词]免疫;坏死性肌病;免疫介导坏死性肌病[中图分类号]R593.2[文献标识码]A[文章编号]1008-2344(2021)03-0291-06doi:10.16753/ki.1008-2344.2021.03.027Progress in diagnosis and treatment of immune-mediated necrotizing myopathyXUAN Dan,XU Liang(Department of Rheumatology and Immunology,The First Affiliated Hospital of Wannan Medical College,Wuhu241001,China)[Abstract]Immune-m ediated necrotizing myopathy(IMNM)is a newly identified subgroup of idiopathic inflammatory myopathy, characterized by necrosis and regeneration of muscle fibers,increased intramuscular macrophages,and sparse inflammatory infiltrates.Due to the heterogeneity and scarcity of IMNM,the classification and diagnosis standards are constantly changing.And due to the lack of specific histopathological characteristics and unified classification and diagnosis standards,clinicians have not fully understood IMNM.This article reviews the epidemiology,clinical characteristics,etiology,diagnosis,treatment and prognosis of IMNM.[Key words]immunity;necrotizing myopathy;immune mediated necrotizing myopathy特发性炎性肌病(diopathic inflammatory myopathy,IIM)的研究取得了显著进展,归功于新的自身抗体的发现及遗传技术和影像方法的可获得性。
炎性肌病炎性肌病(inflammatory myopathies)是指各种原因引起的某一群或多组肌群内肌纤维、纤维间质和肌纤维内炎症细胞浸润性疾病。
主要临床特征是受累骨骼肌无力、疼痛,可继发肌肉萎缩。
根据引起骨骼肌炎症的原因不同分为:感染性肌病和特发性炎症性肌病。
感染性肌病是指由病原微生物直接侵犯骨骼肌所致的骨胳肌炎性病变,包括:急性病毒性肌炎、细菌性肌炎、真菌性肌炎和寄生虫性肌炎。
特发性炎症性肌病是不明原因的一组骨骼肌炎症性疾病,包括:多发性肌炎和皮肌炎、包涵体肌炎、肉芽肿性肌炎、嗜酸性肌炎和局灶性肌炎。
包涵体肌炎见下节。
一、急性病毒性肌炎急性病毒性肌炎(acute viral myositis)是指病毒感染后发生的肌炎。
包括急性流感病毒性肌炎和急性柯萨奇病毒性肌炎(一)急性流感病毒性肌炎:【病因和发病机制】急性流感病毒性肌炎致病微生物是流感病毒或副流感病毒。
流感病毒包括3种血清型:A型、B型和C型,C型很少致病。
具体发病机理尚不清楚。
流感病毒A型和B型常在冬春季节造成流感流行,少数病人在感染后数日可能由于病毒直接侵犯肌纤维,或病毒感染后引起病理免疫反应导致肌纤维、纤维间质炎症细胞浸润,甚至肌纤维发生坏死,临床出现肌痛和肌无力。
【病理改变】儿童肌肉活检标本,光镜下可见个别坏死肌纤维同时少量炎症细胞浸润。
免疫荧光检查未见免疫球蛋白或补体沉积。
电镜下未见病毒样颗粒。
成人肌肉活检标本,光镜下见坏死肌纤维和再生肌纤维,有炎症细胞浸润,坏死肌纤维多位于肌束周边部。
电镜下可见流感病毒样颗粒,位于肌膜下界膜包绕的空泡内,颗粒呈圆形或长形,长约200nm。
【临床表现】1. 发病年龄:任何年龄均可发病,儿童发病率远高于成人。
2. 前驱症状:发热、无力、头痛、恶心、呕吐、咽痛、咳嗽或腹痛腹泻。
3. 肌肉受损害症状:前驱症状出现1~7天后,病人出现明显的全身肌肉疼痛和轻度肌肉无力,以双侧腓肠肌和四肢近端肌为主,偶尔可波及颈部肌肉。