第8版妇产科学(早产)
- 格式:pdf
- 大小:195.90 KB
- 文档页数:4



---------------------------------------------------------------最新资料推荐------------------------------------------------------八版妇产科学变动处8 版妇产科学新的变动 1:P35 脐带异常、脐带长度 30-100cm,平均为 55cm,直径 0.82. 0cm。
没有了脐带过长的定义,脐带扭转把少见两个字去了。
生理性扭转 611 周,增加了脐血管数目的异常(单脐动脉)。
2、P49 习惯性流产明确为复发性流产,并且在处理上删除肌注 hCG3000u,隔日一次复发性流产:指同一性伴侣连续 3 次及 3 次以上的流产。
宫颈功能不全:非孕期:宫颈内口可顺利通过 8 号扩张器。
孕期:无明显腹痛而宫颈内口开大 2cm 以上,宫颈管缩短并软化,超声测量宫颈内口宽度>15mm 有助于诊断。
3、复发性流产、早产、胎膜早破行宫颈内口环扎术统一了手术时期:于妊娠 141 8 周。
复发性流产的处理:黄体功能不全者:肌内注射黄体酮2040mg∕ d。
1 / 11或口服黄体酮。
取消了肌注 HCG 3000u,隔日一次。
4、 P54 异位妊娠的诊断加孕酮测定、治疗没有期待治疗。
异位妊娠诊断:孕酮:1 025ng∕ ml 之间异位妊娠可能性大。
>25ng∕ ml 宫内孕可能性大,异位妊娠几率<1. 5%。
<5 ng∕ ml 宫内妊娠流产或异位妊娠 HCG>2019I U∕ L+宫内无妊娠囊异位妊娠治疗:药物治疗:①无药物治疗禁忌症;②输卵管妊娠未发生破裂;③妊娠囊直径4cm;④血 HCG<2019I U∕ L;⑤无明显内出血。
禁忌症:①生命体征不稳定;②异位妊娠破裂;③妊娠囊直径4cm 或3. 5cm 伴胎心搏动。
5、早产临产诊断标准有变化:出现规律性宫缩(20 分钟≧4 次 60 分钟≧ 8次)伴有宫颈进行性改变,宫颈扩张 1cm 以上,宫颈展平≧80% 早产:P59 病因分类:自发性早产未足月胎膜早破早产(病因:宫内感染、细菌性阴道病)治疗性早产P61 治疗:---------------------------------------------------------------最新资料推荐------------------------------------------------------ 安宝硫酸镁地塞米松:促胎肺成熟<34W,用法 6mg 肌注, q1 2h4 次 6、 P62 过期妊娠:①根据胎儿情况选择分娩方式。

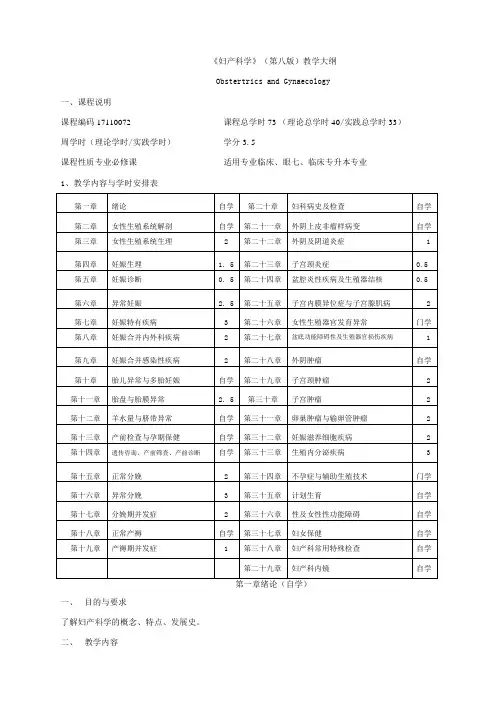
《妇产科学》(第八版)教学大纲Obstertrics and Gynaecology一、课程说明课程编码17110072 课程总学时73 (理论总学时40/实践总学时33)周学时(理论学时/实践学时)学分3. 5课程性质专业必修课适用专业临床、眼七、临床专升本专业1、教学内容与学时安排表一、目的与要求了解妇产科学的概念、特点、发展史。
二、教学内容一般介绍妇产科学的重要性、范畴、特点、发展史及学习方法。
第二章女性生殖系统解剖(自学)一、目的与要求(一)掌握女性骨盆的形态与分娩有关的解剖特点。
(二)熟悉女性外、内生殖器官解剖及邻近器官的关系。
(三)了解盆腔血管,淋巴及神经的分布。
(四)了解骨盆底的解剖二、教学内容(一)重点讲解正常内、外生殖器的解剖特点。
(二)详细讲解骨盆的组成:平面、倾斜度、骨盆轴、骨盆的四种类型(女性、男性、类人猿型、扁平型)。
女性内外生殖器官的血管、淋巴及神经,骨盆底的解剖。
(三)一般介绍女性生殖器邻近器官。
第三章女性生殖系统生理(2学时)一、目的与要求(一)掌握性激素的生理作用。
(二)熟悉妇女一生各阶段的生理、卵巢功能及周期变化、女性生殖轴的相互关系。
(三)了解女性生殖系统的临床表现及体内各种内分泌腺对生殖系统的影响。
二、教学内容(一)重点讲解性激素的生理作用、女性生殖生理特点、卵巢功能、女性激素周期变化及生殖轴的关系。
(二)详细讲解女性各阶段生理的临床表现、女性生殖轴的神经内分泌的主要生理功能及其他内分泌腺对生殖系统的影响。
(三)一般介绍妇女一生各阶段的生理。
第四章妊娠生理(L5学时)一、目的与要求(一)掌握胎盘功能。
(二)熟悉胎儿附属物的形成及其功能、妊娠期母体的变化。
(三)了解卵子受精到受精卵的输送、发育、着床过程及胎儿的生长发育及其生理特点。
二、教学内容(一)重点讲解胎盘功能。
(二)详细讲解妊娠期母体生殖系统变化。
(三)一般介绍卵子受精到受精卵的输送、发育、着床过程及胎儿的生长发育及其生理特点。

普通高等教育“十一五”国家级规划教材卫生部“十一五”规划教材全国高等医药教材建设研究会规划教材全国高等学校教材供基础、临床、预防、口腔医学类专业用妇产科学第8版总目录第一章绪论第二章女性生殖系统解剖第三章女性生殖系统生理第四章妊娠生理第五章妊娠诊断第五章第六章孕期监护及保健第七章正常分娩第八章正常产褥第九章异位妊娠第十章妊娠特有疾病第十一章妊娠时限异常第十二章妊娠晚期出血第十三章羊水量异常第十四章巨大胎儿与双胎妊娠第十五章胎儿发育异常及死胎第十六章眙儿窘迫与胎膜早破第十七章妊娠合并内科疾病第十八章妊娠合并外科疾病第十九章妊娠合并性传播疾病第二十章遗传咨询、遗传筛查与产前诊断第二十一章产力异常第二十二章产道异常第二十三章胎位异常第二十四章分娩期并发症第二十五章异常产褥第二十六章妇科病史及检查第二十七章外阴色素减退疾病及外阴瘙痒第二十八章外阴及阴道炎症第二十九章宫颈炎症第三十章盆腔炎症第三十一章外阴肿瘤第三十二章宫颈癌第三十三章子宫肿瘤第三十七章月经失调第三十八章子宫内膜异位症和子宫腺肌病第三十九章女性生殖器官发育异常第四十章女性生殖器官损伤性疾病第四十一章不孕症第四十二章计划生育第四十三章妇女保健第四十四章妇产科常用特殊检查第四十五章妇产科常用特殊药物第一章绪论妇产科学是医学科学的组成部分,是属于临床医学中的一门涉及面较广和整体性较强的学科。
回顾临床开始分科时仅有内科和外科,妇产科仅是外科的一个组成部分。
随着医学科学的整体发展.临床学科的分工日趋细致.妇产科学才成为独立的一门学科。
如今.妇产科学课程已经是医学生的必读课程、主干课程。
一、妇产科学的范畴妇产科学是专门研究妇女特有的生理和病理的一门学科,包括产科学和妇科学两大部分。
产科学(0‰lrics)是一门关系到妇女妊娠、分娩、产裤全过程,并对该过程中所发生的一切生理、心理、病理改变进行诊断、处理的医学科学,是一门掷助新生命诞生的医学科学。
产科学通常包括产科学基础(女性生殖系统解剖及生理等)、生理产科学(妊娠生理、妊娠诊断、孕期监护及保健、正常分娩、正常产褥等)、病理产科学(妊娠病理、妊娠合并症、异常分娩、分娩期并友症、异常产褥等)、胎儿及早期新生儿学四大部分。


第二十九章子宫颈肿瘤一、选择题1.宫颈癌的病因及下列哪项无关 ( )A.早婚、早育 B.早产c.多产、密产 D.经济状况E.种族和地理环境2.宫颈癌的好发部位是 ( )A.柱状上皮B.鳞状上皮c.鳞柱状交界移行上皮D.子宫峡部E.宫颈内口处3.属于宫颈癌的癌前病变的是 ( )A.宫颈Ⅲ度糜烂 B.宫颈储备细胞增生C.宫颈鳞状上皮化生 D.宫颈鳞状上皮化E.宫颈不典型增生4.宫颈原位癌特征正确的是 ( )A.好发部住为宫颈鳞状上皮区域内B.病变限于上皮层内,基底层来穿连c.及宫颈重度不典型增生区别明显D.阴遣镜检查多能及镜下早期浸润瘤相鉴别E.有时伴有淋巴转移5.确诊子宫颈鳞状上皮内瘤变的最可靠方法是( )A.子宫颈刮片细胞学检查B.宫颈碘试验c.宫颈活检D.阴道镜检查E.染色体检查6.为确诊宫颈癌,下列哪项是正确的 ( ) A.宫颈荧光检查B.碘试验c.阴道镜检查D.细胞学检查E宫颈和颈管活组织检查7.关于宫颈癌的临床分期下列正确的是 ( ) A.盆腔黏膜有癌浸润属于ⅣB期B.癌侵及主韧带一部分时属于ⅡA期C. 癌扩展至骨盆壁时属于ⅢB期D.癌使肾功能丧失时属于Ⅳ期E.IB期可见镜下病灶<IA8.下列哪项是早期宫颈癌的症状A.阴道大量排液C,接触性出血E,恶病质B。
反复阴道出血D.腰骶部疼痛9.宫颈癌的癌前病理变化是A.宫颈鳞状上皮化生B.宫颈鳞状上皮化C.宫颈上皮内瘤样病变D.宫颈腺体囊肿E.宫颈重度糜烂lO,宫颈癌超越宫颈波及阴道未达下1/3, (2009)的临床分期为A.IB期C.ⅡB期E.ⅢB期RⅡA期D.ⅢA期11.宫颈癌最常见的转移途径是A.直接蔓延 B.淋巴转移c.血行转移 D.神经转移E.逆行转移12.宫颈癌淋巴转移首先侵犯A.锁骨上淋巴结 B.腹腔沟淋巴结 c.骶前淋巴结 D.盆腔淋巴结E.腹主动脉旁淋巴结13,宫颈癌的临床分期是根据A.临床症状严重程度 B病理分级c.术后所见修订分期 D.病灶侵犯范目E.有无淋巴转移14.宫颈癌IAl期无淋巴结转移手术范围A.宫颈锥切术B.激光c筋膜外子宫奎切术11子宫根治术E.子宫根治术十双卵巢切除15.女性,48岁,白带多,接触出血半年。

第二章生殖系统解剖子宫峡部:子宫体与子宫颈之间形成最狭窄的部分称为子宫峡部,在非孕期长约1cm,其上端因解剖上狭窄,称为解剖学内口。
妊娠末期达7—10cm。
子宫颈外口柱状上皮与鳞状上皮交接处是子宫颈癌的好发部位。
子宫韧带:圆韧带、阔韧带、主韧带、宫骶韧带。
输卵管:8-11,间质部(最窄、最厚、易出血)、峡部、壶腹部(受精常发生于此)、伞部(拾卵)。
邻近器官:尿道、膀胱、直肠、阑尾、输尿管第三章女性生殖系统生理女性青春期第一性征变化是在促性腺激素作用下女性第一次月经来潮称为月经初潮,是青春期的重要标志月经:是指伴随卵巢周期性变化而出现的子宫内膜周期性脱落及出血。
规律性月经是生殖功能成熟的标志。
月经血呈暗红色,有血液、子宫内膜碎片、宫颈黏液、脱落的阴道上皮细胞,粘稠,不凝血,但有血块。
卵巢具有生殖和内分泌双重功能:即产生卵子并排卵、分泌性激素、孕激素(少量雄激素)排卵多发生在下次月经来潮前14天左右。
雌激素1) 子宫肌:促进子宫肌细胞增生和肥大,使肌层增厚;增进血运,促使和维持子宫发育;增加子宫平滑肌对缩宫素的敏感性。
2) 子宫内膜:使子宫内膜腺体和间质增生、修复.3 )宫颈:使宫颈口松弛、扩张,宫颈黏液分泌增加,性状变稀薄,富有弹性,易拉成丝状。
4)输卵管;促进输卵管肌层发育及上皮的分泌活动,井可加强输卵管肌节律性收缩的振幅.5)阴道上皮:使阴道上皮细胞增生和角化,黏膜变厚,井增加细胞内糖原含量,使阴道维持酸性环境。
6) 外生殖器:使阴唇发育、丰满、色素加深。
7 ) 第二性征:促使乳腺管增生,乳头、乳晕着色,促进其他第二性征的发育。
8) 卵巢:协同FSH促进卵泡发育。
9) 下丘脑、垂体:通过对下丘脑和垂体的正负反馈调节,控制促性腺激素的分泌.10) 代谢作用:促进水钠漪留;促进肝脏高密度脂蛋白合成,抑制低密度脂蛋白合成,降低循环中胆固醇水平;维持和促进骨基质代谢。
孕激素1)子宫肌:降低子宫平滑肌兴奋性及其对缩宫素的敏感性,抑制子宫收缩,有利于胚胎及胎儿宫内生长发育。

第三节●对有高危因素的孕妇进行早产预测有助于评估风险并及时处理,方法有阴道超声检查及阴道分泌物胎儿纤维连接蛋白检测。
●治疗原则为若胎膜完整和母胎情况允许尽量保胎至妊娠34周,方法主要是为促胎肺成熟和抑制宫缩。
早产指妊娠满28周至不足37周(196—258日)间分娩者。
此时娩出的新生儿称为早产儿,体重为1000—2499g。
早产儿各器官发育尚不够健全,出生孕周越小,体重越轻,其预后越差。
国内早产占分娩总数的5%--15%。
出生1岁以内死亡的婴儿约2/3为早产儿。
随着早产儿的治疗及监护手段不断进步,其生存率明显提高,伤残率下降,有些国家已将早产时间的下限定义为妊娠24周或20周等。
【早产的分类及原因】早产按原因可分为3类:自发性早产,未足月胎膜早破早产(PPROM)和治疗性早产。
1、自发性早产最常见的类型,约占45%。
发生的机制主要为:①孕酮撤退;②缩宫素作用;③蜕膜活化。
自发性早产的高危因素包括:早产史、妊娠间隔短于18个月或大于5年、早孕期有先兆流产(阴道流血)、宫内感染(主要为解脲支原体和人型支原体)、细菌性阴道病、牙周病、不良生活习惯(每日吸烟≥10支,酗酒)、贫困和低教育人群、孕期高强度劳动、子宫过度膨胀(如羊水过多、多胎妊娠)及胎盘因素(前置胎盘、胎盘早剥、胎盘功能减退等),近年发现某些免疫调节基因异常可能与自发性早产有关。
2、未足月胎膜早破早产病因及高危因素包括:PPROM史、体重指数(BMI)<19.8kg/m、营养不良、吸烟、宫颈功能不全、子宫畸形(如中隔子2宫、单角子宫、双角子宫等)、宫内感染、细菌性阴道病、子宫过度膨胀、辅助生殖技术受孕等。
3、治疗性早产由于母体或胎儿的健康原因不允许继续妊娠,在未足37周时采取引产或剖宫产终止妊娠,即为治疗性早产。
终止妊娠的常见指征有:子痫前期、胎儿窘迫、胎儿生长受限、羊水过少或过多、胎盘早剥、妊娠合并症(如慢性高血压、糖尿病、心脏病、肝病、急性阑尾炎、肾脏疾病等)、前置胎盘出血、其他不明原因产前出血、血型不合溶血以及胎儿先天缺陷等。
【预测】早产的预测有重要意义:对自发性早产高危因素的孕妇在24周以后定期预测,有助于评估早产的风险,及时处理;对20周以后宫缩异常频繁的孕妇,通过预测可以判断是否需要使用宫缩抑制剂,避免过度用药。
预测早产的方法有:①阴道超声检查:宫颈长度<25mm,或宫颈内口漏斗形成伴有宫颈缩短,提示早产风险增大。
②阴道后穹窿分泌物胎儿纤连蛋白检测:一般以fFN>50ng/ml为阳性,提示早产风险增加;若fFN阴性,则1周内不分娩的阴性预测值达97%,2周内不分娩的阴性预测值达95%。
可以看出,fFN的意义在于其阴性预测价值。
【临床表现及诊断】早产的主要临床表现是子宫收缩,最初为不规则宫缩,常伴有少许阴道流血或血性分泌物,以后可发展为规则宫缩,其过程与足月临床相似,胎膜早破较足月临产多。
宫颈管先逐渐消退,然后扩张。
临床上,早产可分为先兆早产和早产临产两个阶段。
先兆早产指有规则或不规则宫缩,伴有宫颈管的进行性缩短。
早产临产需符合下列条件:①出现规律宫缩(20分钟≥4次,或60分钟≥8次),伴有宫颈的进行性改变;②宫颈扩张1cm以上;③宫颈展平≥80%。
诊断早产一般不困难,但应与妊娠晚期出现的生理性子宫收缩相区别。
生理性子宫收缩一般不规则、无痛感,且不伴有宫颈管缩短和宫口扩张等改变。
【预防】积极预防早产是降低围产儿死亡率的重要措施之一。
1、定期产前检查,指导孕期卫生,积极治疗泌尿道、生殖道感染,孕晚期节制性生活,以免胎膜早破。
对早产高危孕妇,应定期行风险评估,及时处理。
2、加强对高危妊娠的管理,积极治疗妊娠合并症及预防并发症的发生,减少治疗性早产率,提高治疗性早产的新生儿生存率。
3、已明确宫颈功能不全者,应于妊娠14—18周行宫颈环扎术。
4、对怀疑宫颈功能不全,尤其是孕中、晚期宫颈缩短者,可选用:①黄体酮阴道制剂,100—200mg每晚置阴道内,从妊娠20周用至34周,可明显减少34周前的早产率。
②宫颈环扎术,曾有2次或2次以上晚期流产或早产史患者。
可在孕14周—18周行预防性宫颈环扎术。
如孕中期以后超声检查提示宫颈短于25mm者,也可行应激性宫颈环扎术。
如宫颈功能不全在孕中期后宫口已开张,甚至宫颈外口已见羊膜囊脱出,可采用紧急宫颈环扎术作为补救,仍有部分患者可延长孕周。
③子宫托:近年有报道,用子宫托可代替环扎术处理孕中期以后宫颈缩短的宫颈功能不全患者。
【治疗】治疗原则:若胎膜完整,在母胎情况允许时尽量保胎至34周。
1、卧床休息宫缩较频繁,但宫颈无改变,阴道分泌物fFN阴性,不必卧床和住院,只需适当减少活动的强度和避免长时间站立即可;宫颈已有改变的先兆早产者,需住院并相对卧床休息;已早产临产,应绝对卧床休息。
2、促胎肺成熟治疗妊娠<34周,1周内有可能分娩的孕妇,应使用糖皮质激素促胎肺成熟。
方法:地塞米松注射液6mg肌内注射,每12小时1次,共4次。
妊娠32周后选用单疗程治疗。
3、抑制宫缩治疗先兆早产患者,通过适当控制宫缩,能明显延长孕周;早产临产患者,宫缩抑制剂虽不能阻止早产分娩,但可能延长孕龄3—7日,为促胎肺成熟治疗和宫内转运赢得时机。
⑴β-肾上腺素能受体激动剂:为子宫平滑肌细胞膜上的β2受体兴奋剂,可激活细胞内腺甘酸环化酶,促使三磷腺苷合成环磷腺苷,降低细胞内钙离子浓度,阻止子宫肌收缩蛋白活性,抑制子宫平滑肌收缩。
此类药物抑制宫缩的效果肯定,但在兴奋β2受体的同时也兴奋β1受体,其副作用较明显,主要有母胎心率增快心肌耗氧量增加、血糖升高、水钠储留、血钾降低等,严重时可出现肺水肿、心衰,危急母亲生命。
故对合并心脏病、高血压、未控制的糖尿病和并发重度子痫前期、明显产前出血等孕妇慎用或禁用。
用药期间需密切监测生命体征和血糖情况。
常用药物有利托君,方法:100mg加于5%葡萄糖液500ml静脉滴注,初始剂量为5滴/分,根据宫缩情况进行调节,每10分钟增加5滴,最大量至35滴/分,待宫缩抑制后持续滴注12小时,停止静脉滴注前30分钟改为口服10mg,每4—6小时1次。
用药期间需密切观察孕妇主诉及心率、血压、宫缩变化,并限制静脉输液量(每日不超过2000ml),以防肺水肿。
如患者心率>120次/分,应减滴数;如心率>140次/分,应停药;如出现胸痛,应立即停药并行心电监护。
长期用药者应监测血钾、血糖、肝功能和超声心动图。
⑵硫酸镁:高浓度的镁离子直接作用于子宫平滑肌细胞,拮抗钙离子对子宫收缩活性,有较好抑制子宫收缩的作用。
常用方法为:25%硫酸镁16ml加于5%葡萄糖液100ml中,在30—60分钟内静脉滴注完,后以1—2g/h的剂量维持,每日总量不超过30g。
用药过程中必须监测镁离子浓度,密切注意呼吸、膝反射及尿量。
如呼吸<16次/分、尿量<17ml/h、膝反射消失,应立即停药,并给予钙剂拮抗。
因抑制宫缩所需的血镁浓度与中毒浓度接近,肾功能不良、肌无力、心肌病患者禁用。
有学者对硫酸镁的抗早产作用提出质疑,但发现早产临产前治疗至少12小时对胎儿脑神经损伤有保护作用,可减少早产儿脑瘫的发生率。
⑶阿托西班:是一种缩宫素的类似物,通过竞争子宫平滑肌细胞膜上的缩宫素受体,抑制由缩宫素所诱发的子宫收缩,其抗早产的效果与利托君相似。
但其副作用少,在欧洲国家广泛使用。
⑷钙通道阻滞剂:是一类可选择性减少慢通道Ca2+内流、干扰细胞内Ca2+浓度、抑制子宫收缩的药物。
常用药物为硝苯地平,其抗早产作用比利托君更安全、更有效。
用法:10mg口服,每6—8小时1次,应密切注意孕妇心率及血压变化。
已用硫酸镁者慎用,以防血压急剧下降。
⑸前列腺素合成酶抑制剂:能抑制前列腺素合成酶,减少前列腺素合成或抑制前列腺素释放,从而抑制宫缩。
因其可通过胎盘,大剂量长期使用可使胎儿动脉导管提前关闭,导致肺动脉高压;且有使肾血管收缩,抑制胎尿形成,使肾功能受损,羊水减少的严重副作用,故此类药物仅在孕32周前短期(1周内)选用。
常用药物为吲哚美辛,初始剂量50mg,每8小时口服1次,24小时后改为25mg,每6小时1次。
用药过程中需密切监测羊水量及胎儿动脉导管血流。
4、控制感染感染是早产的重要原因之一,应对未足月胎膜早破、先兆早产和早产临产孕妇做阴道分泌物细菌学检查,尤其是B族链球菌的培养。
有条件时,可做羊水感染指标相关检查。
阳性者应根据药敏试验选用对胎儿安全的抗生素,对未足月胎膜早破者,必须预防性使用抗生素。
5、终止早产的指征下列情况,需终止早产治疗:①宫缩进行性增强,经过治疗无法控制者;②有宫内感染者;③衡量母胎利弊,继续妊娠对母胎的危害大于胎肺成熟对胎儿的好处;④孕周已达34周,如无母胎并发症,应停用抗早产药,顺其自然,不必干预,只需密切监测胎儿情况即可。
6、分娩期处理大部分早产儿可经阴道分娩,临产后慎用吗啡、哌替啶等抑制新生儿呼吸中枢的药物;产程中应给孕妇吸氧,密切观察胎心变化,可持续胎心监护;第二产程可作会阴后-侧切开,预防早产儿颅内出血等。
对于早产胎位异常者,在权衡新生儿存活利弊的基础上,可考虑剖宫产。