抗凝药物比较
- 格式:pptx
- 大小:5.05 MB
- 文档页数:46

口服抗凝药物与注射抗凝药物的安全性比较引言:随着医学技术的进步,抗凝血治疗在心血管疾病、血栓形成等疾病的治疗中越来越受到关注。
抗凝药物有两种给药方式,即口服抗凝药物和注射抗凝药物。
本文将就这两种药物给药方式的安全性进行比较和分析,并为患者选择合适的抗凝治疗提供参考。
1. 口服抗凝药物的特点及安全性分析口服抗凝药物主要包括华法林、阿司匹林和拜瑞妥等。
口服抗凝药物的特点如下:(1)方便易用:患者只需每天按照医嘱定时服用药物,不需要定期去医院注射。
(2)较低的出血风险:口服抗凝药物相对于注射抗凝药物来说,出血风险较低。
(3)需要个体化调整剂量:口服抗凝药物的剂量需要根据患者的年龄、体重、肝功能等因素进行个体化调整,以保证药物疗效和安全性。
(4)相对较长的作用时间:口服抗凝药物的作用时间较长,一般在24-48小时内生效,效果持续时间可达数天。
(5)需要密切监测和控制:口服抗凝药物需要密切监测患者的凝血功能,以避免出血和血栓事件的发生。
2. 注射抗凝药物的特点及安全性分析注射抗凝药物主要包括低分子肝素、肝素和新型口服抗凝药物达比加群、阿哌沙班等。
注射抗凝药物的特点如下:(1)迅速发挥作用:注射抗凝药物可以迅速发挥抗凝作用,常用于急性血栓事件的治疗。
(2)适用范围广:注射抗凝药物适用于各种凝血异常的患者,如急性心肌梗死、肺栓塞等。
(3)出血风险较高:相对于口服抗凝药物,注射抗凝药物的出血风险较高。
(4)需要专业医务人员给药和监测:注射抗凝药物需要由专业医务人员进行给药和监测,存在治疗过程中自我的可控性不如口服药物高。
(5)需要经常性的实验室检测:注射抗凝药物治疗期间需要经常进行凝血功能实验室检测,以确定药物剂量和疗效。
3. 口服抗凝药物与注射抗凝药物的安全性比较(1)出血风险:口服抗凝药物相对注射抗凝药物来说,出血风险较低。
注射抗凝药物的出血风险较高,需要密切监测患者的凝血功能,以及定期进行生化和血常规检查。


四大类10种抗凝药物详解抗凝药通过阻止血液凝固而防止血栓形成,是临床上非常重要的抗栓药物血栓形成是指在一定条件下,血液有形成分在血管内形成栓子,造成血管部分或完全堵塞、相应部位血供障碍的病理过程。
血栓的形成是导致心肌梗死和中风等动脉疾病以及静脉血栓栓塞性疾病(包括深部静脉血栓形成和肺栓塞)发生和患者死亡的主要原因。
抗凝药通过阻止血液凝固而防止血栓形成,是临床上非常重要的抗栓药物,用于防治血管内栓塞或血栓形成的疾病,预防中风或其他血栓疾病,广泛应用于房颤、急性心肌梗死(AMI)、外周静脉血栓、人工机械瓣膜置换术后、肺栓塞、弥散性血管内凝血(DIC)、体外循环的抗凝等。
科技日新月异,新药不新出现,笔者试对临床常用的抗凝药做一总结,希冀对大家进一步掌握抗凝药的临床应用有所帮助。
一、抗凝药分类和作用机制抗凝药按照作用机制不同可分为四大类:凝血酶直接抑制剂凝血酶间接抑制剂维生素K拮抗剂Xa因子抑制剂作用机制抗凝药通过抑制凝血酶和凝血X因子,影响凝血瀑布的形成达到抗凝作用。
其中凝血酶直接抑制剂对与纤维蛋白结合的凝血酶及游离凝血酶均有抑制作用;凝血酶间接抑制剂仅对游离凝血酶有抑制作用;Xa因子是一种维生素K依赖的丝氨酸蛋白酶,占据凝血瀑布反应的中心位置,所以维生素K拮抗剂可以抑制Xa因子的形成;Xa因子抑制剂对游离型和结合型Xa因子及凝血酶原酶复合物均有强效的抑制作用,但与凝血酶直接抑制剂不同的是,Xa因子抑制剂减少凝血酶生成,但不影响已生成凝血酶的酶活性,对生理性止血功能影响小。
二、临床常用抗凝药1维生素K拮抗剂抗凝机制:通过拮抗维生素K使肝脏合成凝血酶原及因子Ⅶ、Ⅸ和Ⅹ减少而抗凝。
适用于预防和治疗血栓栓塞性疾病。
代表性药物:华法林。
用法用量:2.5~3.0毫克,每日1次,目标INR依病情而定,一般为2.0~3.0,根据疾病不同,目标值有一定区别,大于75岁的老年人和出血的高危患者,目标INR可以调低至1.6~2.5。
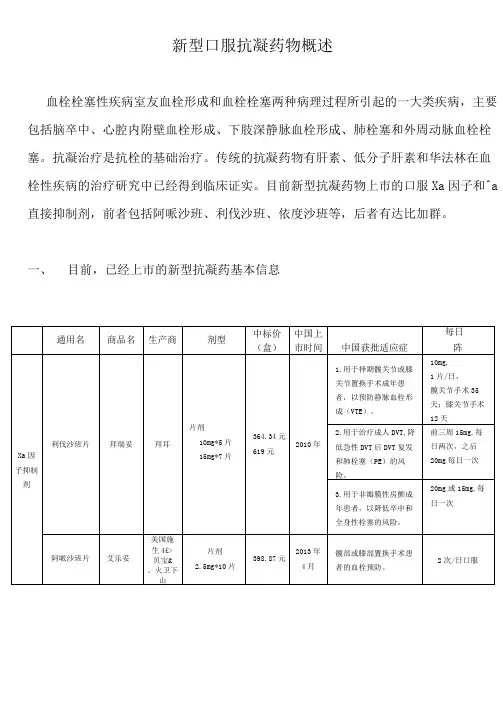
新型口服抗凝药物概述血栓栓塞性疾病室友血栓形成和血栓栓塞两种病理过程所引起的一大类疾病,主要包括脑卒中、心腔内附壁血栓形成、下肢深静脉血栓形成、肺栓塞和外周动脉血栓栓塞。
抗凝治疗是抗栓的基础治疗。
传统的抗凝药物有肝素、低分子肝素和华法林在血栓性疾病的治疗研究中已经得到临床证实。
目前新型抗凝药物上市的口服Xa因子和^a 直接抑制剂,前者包括阿哌沙班、利伐沙班、依度沙班等,后者有达比加群。
一、目前,已经上市的新型抗凝药基本信息二、最新发布的2017国家医保目录中,将三种新型抗凝药纳入了医保目录,但并非所有适应症都纳入医保报销范围,具体内容如下:三、与传统抗凝药比较,新型口服抗凝剂的优、劣势1.与华法林相比:新型口服抗凝药的作用机制、、临床用药处方等方面与华法林存在很大差异,各有优劣,具体内容如下表所示:表:新型口服抗凝药与华法林特点对比特征参数达比加群利伐沙班阿哌沙班依杜沙班华法林抗凝作用机制作用方式直接抑制凝血因子直接抑制凝血因子直接抑制凝血因子直接抑制凝血因子维生素K拮抗剂作用靶点凝血因子IIa 凝血因子Xa 凝血因子Xa 凝血因子Xa凝血因子II、X、加、IX其他位点无无无无蛋白C,S,Z(促凝)实验室监测指标无需特殊监测无需特殊监测无需特殊监测无需特殊监测监测INR药物代谢特征 达峰时间 1.25-3h 2-4h3-4h 3-4h 4h 生物利用度 3%-7% 剂量依赖性(66%) 50% 60% 99%-100% 半衰期 12-17h 5-9h12h9-11h 20-60h 清除途径尿液80%尿液66%;粪便28%肾脏27%;粪便 主要经肾脏尿液:92%临床用药处方 常规剂量 150mg/次,2次/d20mg/次,1次/d25%5mg^,2次/d60mg/次,1次/d1-10mg/d,INR:2-3剂量调整依肾脏功能 依肾脏功能 不依肾脏功能 依肾脏功能、体质量 依INR 调整 特异性拮抗剂idarucizumab无无无维生素K起效最快-慢:达比加群>利伐沙班>阿哌沙班>华法林半衰期短-长:利伐沙班、阿哌沙班、达比加群、华法林清除:肝功不全-使用依度沙班、华法林、达比加群、利伐沙班、肾功不全-使用阿哌沙班2. 与华法林相比:非瓣膜性房颤预防卒中的适应症比较 优势:1):欧洲心脏病学大会(ESC )NOACs 与华法林在预防卒中方面的效果类似,但是在绝对颅内出血风险方面,利伐沙班等NOACs 更加安全,颅内出血的风险更低。

四大类10种抗凝药物详解抗凝药是用于防止血栓形成的重要药物,通过阻止血液凝固来预防动脉和静脉疾病的发生。
血栓的形成是导致心肌梗死和中风等疾病以及静脉血栓栓塞性疾病发生的主要原因。
抗凝药可以广泛应用于预防中风、房颤、急性心肌梗死、外周静脉血栓、肺栓塞、弥散性血管内凝血(DIC)和体外循环的抗凝等。
抗凝药按照作用机制不同可分为四大类:凝血酶直接抑制剂、凝血酶间接抑制剂、维生素K拮抗剂和Xa因子抑制剂。
这些药物通过抑制凝血酶和凝血X因子的形成,影响凝血瀑布的形成,从而达到抗凝作用。
维生素K拮抗剂是一种常用的抗凝药,通过拮抗维生素K的作用来减少肝脏合成凝血酶原和因子Ⅶ、Ⅸ和Ⅹ,从而达到抗凝的作用。
华法林是一种代表性的维生素K拮抗剂,用于预防和治疗血栓栓塞性疾病。
需要注意的是,该药奏效慢而持久,适用于需要长期维持抗凝的患者。
同时,药物和食物对华法林有影响,需要注意避免与增强华法林抗凝作用的药物和食物同时使用。
华法林是一种常用的抗凝药物,但需要注意其与其他药物和食物的相互作用。
一些药物,如头孢菌素类和对乙酞氨基酚等,可能会影响华法林的抗凝作用,而一些药物,如苯妥英钠和口服避孕药等,则会降低其抗凝作用。
此外,一些中药和食物也可能会影响其作用,因此在用药过程中需要注意。
在使用华法林时,需要对其用药量进行监测。
目标INR 依病情而定,一般为2.0~3.0.在用药前和用药后的几天内,需要进行多次监测,以确保剂量的准确性。
如果INR未达标,可以根据情况适当增加剂量。
在INR达到目标值并稳定后,每4周检查1次即可。
肝素钙和低分子肝素钙是常用的凝血酶间接抑制剂,可以通过与抗凝血酶(AT-Ⅲ)的相互作用间接抑制Ⅹa、Ⅱa因子的活性,发挥抗凝作用。
肝素钙的用法用量需要根据情况进行调整,一般为深部皮下注射或静脉滴注。
对于预防高危患者血栓形成的情况,可以在手术前2小时先给药5000U,以后每隔8~12小时给药5000U,共7天。


副作用小的抗凝药有几种抗凝药是一类用于预防血栓形成和减少血栓风险的药物。
在临床上,抗凝药被广泛应用于心脏病、中风、深静脉血栓形成和肺栓塞等疾病的治疗和预防。
然而,传统的抗凝药物如华法林和肝素等存在着副作用大、用药监测困难等问题。
因此,近年来,一些副作用小的新型抗凝药物逐渐受到了关注。
目前,市面上副作用小的抗凝药主要包括华法林、利伐沙班、达比加群、阿哌沙班等几种。
下面将对这几种药物的特点和副作用进行介绍。
华法林是一种维生素K拮抗剂,主要通过抑制维生素K的合成来达到抗凝的效果。
它是目前临床上使用最广泛的一种抗凝药物。
然而,华法林存在着副作用大、用药监测困难等问题。
患者在使用华法林期间需要定期进行国际标准化比值(INR)的监测,同时还需要避免摄入富含维生素K的食物。
此外,华法林还有出血风险大、与其他药物相互作用等问题。
利伐沙班是一种口服抗凝药,属于直接凝血酶抑制剂。
与华法林相比,利伐沙班的副作用更小。
它不需要定期监测,且摄入食物对其疗效没有影响。
然而,利伐沙班也存在一些副作用,如出血、肝功能异常、皮肤瘙痒等。
因此,在使用利伐沙班期间,患者需要密切关注自身的身体状况,并定期进行相关检查。
达比加群是一种新型口服抗凝药,属于直接抑制凝血酶的药物。
与华法林相比,达比加群的副作用更小,且不需要定期监测。
在临床上,达比加群已经被广泛应用于心脏病、中风、深静脉血栓形成和肺栓塞等疾病的治疗和预防。
然而,达比加群也存在一些副作用,如出血、肝功能异常、恶心、头痛等。
因此,在使用达比加群期间,患者需要密切关注自身的身体状况,并定期进行相关检查。
阿哌沙班是一种新型口服抗凝药,属于直接抑制凝血酶的药物。
与华法林相比,阿哌沙班的副作用更小,且不需要定期监测。
在临床上,阿哌沙班已经被广泛应用于心脏病、中风、深静脉血栓形成和肺栓塞等疾病的治疗和预防。
然而,阿哌沙班也存在一些副作用,如出血、肝功能异常、恶心、头痛等。
因此,在使用阿哌沙班期间,患者需要密切关注自身的身体状况,并定期进行相关检查。

抗凝药物临床应用与比较在临床上,抗凝药物是一类常用的药物,用于预防和治疗血栓性疾病。
本文将探讨抗凝药物的临床应用及其之间的比较。
一、抗凝药物的分类及作用机制抗凝药物主要分为抗血小板药物和抗凝药物两大类。
抗血小板药物如阿司匹林主要通过抑制血小板聚集来发挥抗凝血作用。
而抗凝药物主要包括直接凝血酶抑制剂、维生素K拮抗剂和新型抗凝药物等,通过不同的机制来抑制血栓形成。
二、抗凝药物的临床应用1. 抗凝药物在心血管疾病中的应用抗凝药物在心血管疾病的治疗中起到了重要作用,如对心房颤动患者的预防血栓形成和卒中的发生具有显著效果。
此外,在急性冠脉综合征和心肌梗死等疾病中,抗凝药物也是必不可少的治疗手段。
2. 抗凝药物在外科及内科疾病中的应用抗凝药物在外科手术和内科疾病治疗中也有着广泛的应用。
比如在人工心脏瓣膜置换术后的抗凝治疗中,抗凝药物可以有效预防血栓形成。
在肺栓塞、深静脉血栓形成等疾病中,抗凝药物也是治疗的重要药物之一。
三、抗凝药物的比较1. 维生素K拮抗剂和新型抗凝药物的比较维生素K拮抗剂如华法林是传统的抗凝药物,但需要进行定期监测和剂量调整,患者需要遵循严格的饮食限制。
而新型抗凝药物如利伐罗班等无需定期监测,患者使用更为方便。
2. 抗凝药物的不良反应比较抗凝药物的主要不良反应为出血,但不同类型的抗凝药物出血风险有所不同。
比如新型抗凝药物相对维生素K拮抗剂而言出血风险更低。
四、结语抗凝药物在临床上具有广泛的应用价值,但在使用时需要根据患者的具体情况选择合适的药物和剂量。
医生应根据患者的疾病类型、年龄、合并症等因素进行个体化的用药方案,以确保治疗的有效性和安全性。
希望本文对抗凝药物的临床应用和比较有所帮助。

凝血与抗凝血平衡一、抗血小板药物:1,抑制血小板代谢的药物:(1)环氧酶抑制剂:阿司匹林;(2)2合成酶抑制剂:奥扎格雷钠;(3)磷酸二酯酶抑制剂:双嘧达莫;2,阻碍介导的血小板活化的药物:氯吡格雷、沙格雷、噻氯匹定;3,血小板膜糖蛋白ⅡⅢa受体阻断剂:替罗非班4,凝血酶抑制剂(凝血酶是最强的血小板激活剂):水蛭素、阿加曲班;5,同时改善微循环,治疗血栓前状态的药物:川芎嗪、血栓通、灯盏细辛。
二、抗凝药物:1,间接凝血酶抑制剂(激活抗凝血酶Ⅲ发挥抗凝作用):肝素、低分子肝素;2,直接凝血酶抑制剂:重组水蛭素及其衍生物(通心络胶囊、疏血通注射液)、阿加曲班;3,维生素K依赖性抗凝剂(抑制肝脏合成的凝血因子ⅡⅦⅨⅩ的活化):双香豆素类,如华法林;4,此外还有:凝血酶生成抑制剂、凝血酶受体抑制剂、重组内源性抗凝剂(蛋白C、抗凝血酶等)。
三、纤维蛋白溶解药:1,第一代纤溶药:链激酶、尿激酶;2,第二代纤溶药:组织型纤溶酶原激活剂;3,第三代纤溶药:重组纤溶酶激活剂瑞替普酶()为的变异体;4,降纤维蛋白原药物:蚓激酶、蝮蛇抗拴酶;5,另外临床还将巴曲酶(降纤酶)用于脑梗死的溶栓。
四、促凝止血药物:1,促进凝血酶活性的药物:维生素K1、维生素K 3(亚硫酸氢钠甲萘醌)、巴曲酶(立止血);2,凝血酶制剂:凝血酶原复合物(300或400支)、人纤维蛋白原(0.5支)、人凝血因子Ⅷ(400万);3,纤溶酶抑制剂:氨基乙酸、氨甲苯酸(止血芳酸)、抑胰肽酶;4,作用于血管的止血药:酚磺乙胺(止血敏)、垂体后叶素、卡络柳钠(安络血)、去甲肾上腺素;5,鱼精蛋白。
凝血与抗凝血平衡相关实验室检查的用途有:①血栓前状态的筛选;②止血缺陷或出血性疾病的筛选;③抗血小板、抗凝、纤溶治疗的监测。
出血与血栓检测的相关指标出血时间 , ;血小板计数 , 或;血小板聚集试验;活化部分凝血活酶时间 , ;血浆凝血酶原时间 , ;凝血酶原比值;国际标准化比值 , ;活化的凝血时间 , ;血浆凝血酶时间;血浆纤维蛋白原;纤维蛋白(原)降解产物() , ;鱼精蛋白副凝试验(3P试验) ;血栓前状态。

凝血与抗凝血平衡一、抗血小板药物:1,抑制血小板代谢得药物:(1)环氧酶抑制剂:阿司匹林;(2)TXA2合成酶抑制剂:奥扎格雷钠;(3)磷酸二酯酶抑制剂:双嘧达莫;2,阻碍ADP介导得血小板活化得药物:氯吡格雷、沙格雷、噻氯匹定;3,血小板膜糖蛋白Ⅱb/Ⅲa受体阻断剂:替罗非班4,凝血酶抑制剂(凝血酶就是最强得血小板激活剂):水蛭素、阿加曲班;5,同时改善微循环,治疗血栓前状态得药物:川芎嗪、血栓通、灯盏细辛。
二、抗凝药物:1,间接凝血酶抑制剂(激活抗凝血酶Ⅲ发挥抗凝作用):肝素、低分子肝素;2,直接凝血酶抑制剂:重组水蛭素及其衍生物(通心络胶囊、疏血通注射液)、阿加曲班;3,维生素K依赖性抗凝剂(抑制肝脏合成得凝血因子ⅡⅦⅨⅩ得活化):双香豆素类,如华法林;4,此外还有:凝血酶生成抑制剂、凝血酶受体抑制剂、重组内源性抗凝剂(蛋白C、抗凝血酶等)。
三、纤维蛋白溶解药:1,第一代纤溶药:链激酶、尿激酶;2,第二代纤溶药:组织型纤溶酶原激活剂tPA;3,第三代纤溶药:重组纤溶酶激活剂瑞替普酶(reteplase)为tPA得变异体;4,降纤维蛋白原药物:蚓激酶、蝮蛇抗拴酶;5,另外临床还将巴曲酶(降纤酶)用于脑梗死得溶栓.四、促凝止血药物:1,促进凝血酶活性得药物:维生素K1、维生素K 3(亚硫酸氢钠甲萘醌)、巴曲酶(立止血);2,凝血酶制剂:凝血酶原复合物(300PE或400PE/支)、人纤维蛋白原(0、5g/支)、人凝血因子Ⅷ(400万iu);3,纤溶酶抑制剂:氨基乙酸、氨甲苯酸(止血芳酸)、抑胰肽酶;4,作用于血管得止血药:酚磺乙胺(止血敏)、垂体后叶素、卡络柳钠(安络血)、去甲肾上腺素;5,鱼精蛋白。
凝血与抗凝血平衡相关实验室检查得用途有:①血栓前状态得筛选;②止血缺陷或出血性疾病得筛选;③抗血小板、抗凝、纤溶治疗得监测.出血与血栓检测得相关指标出血时间bleeding time,BT;血小板计数plateletcount,PC或plt;血小板聚集试验platelet aggregation test,PAgT;活化部分凝血活酶时间activated partial thromboplastin t ime, APTT;血浆凝血酶原时间prothrombintime,PT;凝血酶原比值prothrombin tatio,PT R;国际标准化比值international normalized ratio,INR;活化得凝血时间activedclottin gtime,ACT;血浆凝血酶时间thrombin time,TT;血浆纤维蛋白原fibrinogen,FG;纤维蛋白(原)降解产物fibrin(ogen)degradationproducts, FDP;鱼精蛋白副凝试验(3P试验)plasma protamin paracoagulation test;血栓前状态prethrombotic state,PTS。

抗凝药物一、抗血小板药物1、阿司匹林肠溶片:药理作用:抑制血小板聚集的作用是通过抑制血小板的环氧酶,减少前列腺素的生成而起作用。
药物代谢动力学:口服后吸收迅速、完全。
在胃内已开始吸收,在小肠上部可吸收大部分。
吸收率和溶解度与胃肠道pH值有关。
食物可降低吸收速率,但不影响吸收量。
肠溶片剂吸收慢。
本品与碳酸氢钠同服吸收较快。
吸收后分布于各组织,也能渗入关节腔和脑脊液中。
阿司匹林的蛋白结合率低,但水解后的水杨酸盐蛋白结合率为65%-90%血药浓度高时结合率相应地降低。
肾功能不全及妊娠时结合率也低。
T1/2为15〜20分钟;水杨酸盐的T1/2长短取决于剂量的大小和尿pH值,一次服小剂量时约为2〜3小时;大剂量时可20小时以上,反复用药时可达5〜18小时。
一次口服阿司匹林0.65g后,在乳汁中的水杨酸盐T1/2为3.8〜12.5 小时。
本品在胃肠道、肝及血液内大部分很快水解为水杨酸盐,然后在肝脏代谢。
代谢物主要为水杨尿酸(salicyluric acid) 及葡萄醛酸结合物,小部分氧化为龙胆酸 ( gentisic acid )。
一次服药后1〜2小时达血药峰值。
镇痛、解热时血药浓度为25〜50卩g/ml ;抗风湿、抗炎时为150〜300卩g/ml。
血药浓度达稳定状态所需的时间随每日剂量而增加,在大剂量用药(如抗风湿)时一般需7天,但需2〜3周或更长时间以达到最佳疗效。
长期大剂量用药的患者,因药物主要代谢途径已经饱和,剂量微增即可导致血药浓度较大的改变。
本品以结合的代谢物和游离的水杨酸从肾脏排泄。
服用量较大时,未经代谢的水杨酸的排泄增多。
个体间可有很大的判别。
尿的pH值对排泄速度有影响,在碱性尿中排泄速度加快,而且游离的水杨酸量增多,在酸性尿中则相反。
适应症:抗血栓:本品对血小板聚集有抑制作用,可防止血栓形成,临床用于预防一过性脑缺血发作、心肌梗死、心房颤动、人工心脏瓣膜、动静脉瘘或其他手术后的血栓形成。
也可用于治疗不稳定型心绞痛。
抗凝血药物总结
抗凝血药物被用于防止血液凝固,预防心脏病、中风和血栓形成。
这些药物可以分为两类:抗血小板药物和抗凝药物。
一、抗血小板药物:
1. 阿司匹林(aspirin):通过抑制血小板活化来减少血小板的粘附和聚集,从而防止血栓的形成。
2. 氯吡格雷(clopidogrel):与阿司匹林类似,用于预防心脏病、中风和血栓的形成。
3. 硫酸地卡因(ticlopidine):与氯吡格雷类似,但副作用较大,一般在其无效或不能耐受时使用。
二、抗凝药物:
1. 肝素(heparin):通过增加抗凝血酶的活性来抑制血液的凝固,常用于短期防治。
2. 低分子量肝素(low molecular weight heparin):与肝素相似,但分子量较小,可以通过皮下注射给药。
3. 华法林(warfarin):通过抑制维生素K的活性,从而阻碍凝血因子的形成,常用于长期治疗。
需要注意的是,使用抗凝血药物时应注意定期检查凝血功能,避免出现出血和血栓的并发症。
此外,药物治疗应在医生的指导下进行,并遵守药物使用说明和剂
量。
抗凝药物的种类抗凝药物是一类用于治疗血栓形成、血栓栓塞和其他凝血相关疾病的药物。
它们主要分为抗凝剂、血液淡化剂和血栓分解剂。
抗凝药物在很多方面都发挥着重要作用,它们可以预防和治疗缺血性卒中、深静脉血栓形成,以及心脏血管病,也可以预防手术期间凝血障碍。
抗凝剂是最常用的抗凝药物,其作用机制是抑制血小板凝集,阻止血管黏液成分的释放,从而降低血管的黏液,抑制和预防血栓的形成。
常用的抗凝剂有肝素、比伐肝素、吡啶磺酰胺、普伐肝素、阿司匹林、重组人衍生的凝血因子Ⅲ、阿米替林和氯吡格雷等。
血液淡化剂是一类药物,它们可以减少血液的粘度,以防止血栓的形成。
它们可以降低血液中血小板和凝血因子的浓度,防止血管黏液的形成,抑制血小板凝集,从而阻止血栓的形成。
常用的血液淡化剂有氟哌酸、非那雄胺、氯格伦血清素洛塞、氯去安定和维苏酯等。
血栓分解剂是一类针对既往发生血栓栓塞的患者,可以抑制血栓形成、抑制血小板聚集以及刺激血小板的自解的药物。
作用原理是通过抑制血管内皮细胞的收缩,促进血栓的解体、溶解和消失。
常用的血栓分解剂有葛兰素司汀、舒尼替尼和普拉格列酮等。
抗凝药物在治疗凝血相关疾病中具有重要作用,但也会引起一些不良反应,如出血、肝毒性、肾毒性等。
因此,在使用抗凝药物时,患者必须按照医生的指示和药物说明书正确使用,以免造成不良反应。
此外,应定期监测凝血功能、血液化验和肝功能,对治疗效果进行评估,以避免出现不良反应。
抗凝药物是抗凝血相关疾病的重要治疗手段,它们在预防和治疗缺血性卒中、深静脉血栓形成,以及心脏血管病等凝血障碍疾病方面发挥着重要作用,其中包括抗凝剂、血液淡化剂和血栓分解剂。
使用抗凝药物时,由于有可能导致不良反应,患者应按照医生的指示和药物说明书正确使用,定期监测凝血功能和血液化验,以确保安全有效地治疗凝血障碍疾病。
常用抗凝药物作用特点总结1、肝素(1)肝素钠为普通肝素制剂,相对分子质量为12000,主要通过与抗凝血酶III(AT-[∏)结合,而增强后者对活化的凝血因子∏a.IXa.Xa、X1a和刈a的抑制作用。
(2)肝素通过皮下、肌内注射或静注,机体吸收良好。
静注后肝素钠即刻发挥最大抗凝效应,但个体差异较大。
(3)肝素进入体内后,80%的肝素与血浆白蛋白相结合,主要由单核一吞噬细胞系统摄取到肝内代谢,经肝素酶作用,部分分解为尿肝素,由肾脏排泄,其中少量以原形排出Q(4)肝素根据静脉给药量的不同,半衰期(t1/2)为1-6h。
慢性肝功能不全的患者,代谢排泄延迟,肝素有蓄积可能。
(5)肝素主要通过肝脏和内皮细胞代谢,所以重度肾功能不全的患者不需要调整剂量。
(6)如因肝素应用过量引起出血,可用鱼精蛋白拮抗。
2、低分子肝素(1MWH)(1)低分子肝素(1MWH)是由普通肝素经过物理、化学或酶解聚的方法制备而得,平均相对分子质量为3500-6000o1MWH主要通过激活抗凝血酶(AT)而抑制Xa和∏a因子发挥抗凝作用,且抑制Xa和∏a因子的活性比值约为10:I o(2)皮下注射后,低分子肝素能被迅速且完全吸收,3-4h达到血浆活性峰值,拥有比普通肝素更可预测的药动学和更好的生物利用度。
(3)低分子肝素如依诺肝素主要经肝脏代谢肾脏排泄,t1/2为4-5h o重度肾功能不全会降低低分子肝素的清除率,延长半衰期并增加其暴露,使患者有更高的出血风险Q(4)肝功能不全的患者应用过量易致出血并发症,可以缓慢静脉注射鱼精蛋白拮抗。
(5)提示:最近有研究显示,通过监测抗Xa因子效能进行个体化给药可以使血药浓度在有效治疗范围内的时间比例明显增加,优于常规达到治疗浓度的给药方式。
3、华法林(1)华法林为双香豆素类中效抗凝剂,通过竞争性对抗维生素K,抑制肝细胞中凝血因子H、VII、IX、X的合成,对已合成的凝血因子无作用,完全发挥作用需要5-7孔(2)华法林的治疗窗较窄,需通过常规监测国际标准化比值(INR)调整用药剂量。