结核性胸膜炎临床路径表单
- 格式:doc
- 大小:60.00 KB
- 文档页数:4


临床护理路径在结核性胸膜炎患者中的应用目的探讨临床护理路径在结核性胸膜炎患者中的效果。
方法分析本所结核性胸膜炎患者60例的临床资料,依据护理方式不同分为临床护理路径组30例和常规护理组30例。
常规护理组,采用结核性胸膜炎常规护理措施。
观察组采用临床护理路径:术前护理准备,术后护理,加强疼痛护理,注意用药护理,心理护理。
两组方法进行比较分析。
结果常规护理组总有效率为86.7%,临床护理路径组总有效率为100.0%,临床护理路径组结核性胸膜炎患者临床疗效总有效率明显高于常规护理组,P <0.05,差异有统计学意义。
结论临床护理路径在结核性胸膜炎患者应用后可以有效地提高临床疗效,值得临床借鉴应用。
标签:临床护理路径;结核性胸膜炎;护理;效果结核性胸膜炎是临床常见的疾病,其发生率占肺结核总发病率的10%左右[1-2]。
结核菌从原发综合征的肺门和纵隔淋巴结经过淋巴管逆行流入到胸膜腔[3-4]。
本研究对我所结核性胸膜炎患者临床护理资料分析如下:1 资料与方法1.1 一般资料选取我所2010年1月~2012年1月结核性胸膜炎患者60例的临床资料进行分析,其中,男性33例,女性27例,年龄22~69岁,平均(50.1±8.6)岁,病程3周~1年,临床症状:发热56例,畏寒58例,咳嗽60例,胸痛35例,盗汗41例,呼吸困难30例。
通过B超和CT扫描左侧28例,右侧30例,双侧2例。
依据护理方式不同分为临床护理路径组30例和常规护理组30例,两组结核性胸膜炎患者一般资料差异无明显的统计学意义。
1.2 方法常规护理组采用结核性胸膜炎常规护理措施:(1)护理人员帮助患者保持头高脚低或者侧卧位,使其利于引流管的放置。
(2)給予患者健康的易消化的饮食习惯,减少饮食过度或过少,不利于体力的恢复。
(3)根据患者病情特点决定其是否需要吸氧,保证患者鼻导管的通畅。
(4)鼓励患者自行咳嗽、排痰,保证呼吸道通畅。
(5)在患者身体条件允许的条件下,鼓励患者少量的下床活动,提高身体机能的协调性和加强肺部活动的锻炼。

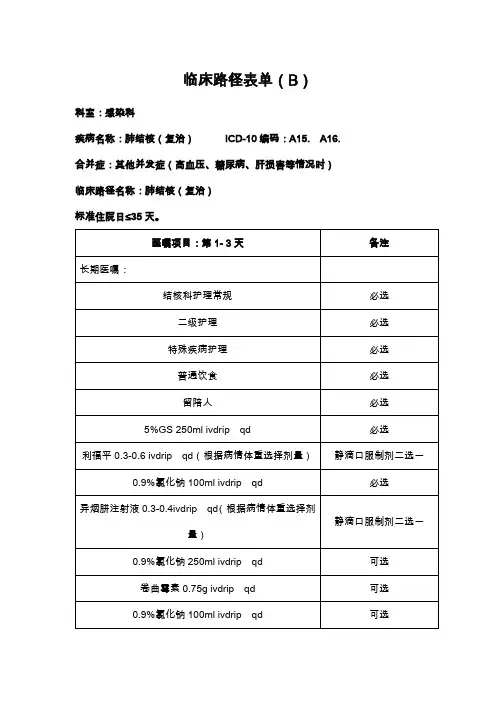
结核性胸膜炎临床路径(2019年版)一、结核性胸膜炎临床路径标准住院流程(一)适用对象第一诊断为结核性胸膜炎(ICD-10:A15.6/A16.5)。
(二)诊断依据根据中华人民共和国卫生行业标准WS196-2017 结核病分类和WS288-2017 肺结核诊断。
1.流行病学史:可有肺结核患者接触史。
2.临床表现:可有发热、刺激性咳嗽、胸痛,可伴有呼吸困难。
3.体征:有胸腔积液体征,早期患侧可闻及胸膜摩擦音,随着胸腔积液增加,患侧胸廓饱满,肋间隙增宽,气管向健侧移位,叩诊呈浊音至实音,听诊呼吸音减弱至消失。
4.影像学检查:X线表现或CT扫描、超声检查显示胸腔积液征象。
5.胸腔积液检查:(1)为渗出液,白细胞数增高,以淋巴细胞和单核细胞为主。
(2)腺苷脱氨酶(ADA)升高。
(3)胸腔积液抗酸染色涂片和(或)分支杆菌培养阳性,菌种鉴定为结核分枝杆菌复合群,结核分枝杆菌核酸检测阳性可确诊。
6.结核菌素皮肤试验(PPD试验)呈阳性反应,或γ-干扰素释放试验阳性。
7.胸膜活检:胸膜组织有典型的结核性病理改变即可确诊。
内科胸腔镜检查可直接窥视病变部位,可明显提高胸膜活检的阳性率。
8.除外其他原因引起的胸腔积液,抗结核治疗有效可以诊断。
(三)选择治疗方案的依据根据《临床诊疗指南·结核病分册》(中华医学会编著,人民卫生出版社,2005年)。
1.抗结核治疗,治疗遵循早期、联合、规律、适量、全程原则,疗程一般为9~12个月。
2.胸腔穿刺抽液:应尽早积极抽液,条件允许可留置引流管,每次抽出胸液量一般不宜超过1000ml。
3.糖皮质激素的应用:急性结核性渗出性胸膜炎者中毒症状较严重,胸腔积液较多,可在化疗和引流的同时应用泼尼松治疗,每日15~30mg,每天1次口服,待体温正常,全身中毒症状消除,胸腔积液逐渐吸收后逐渐减量,一般疗程不超过4周。
对胸膜炎已转为慢性者,不宜使用激素治疗。
4.对症支持治疗:退热、镇咳、吸氧等。





胸膜炎临床路径(2017年县医院适用版)一、胸膜炎临床路径标准住院流程(一)适用对象。
第一诊断为胸膜炎(ICD-10:A15.6,A16.5,R09.1,J90.X,J86.9)。
(二)诊断依据。
1.临床症状:可有发热、胸痛、干咳,可伴有呼吸困难。
2.体征:中到大量积液有胸腔积液体征,如胸廓饱满,叩诊浊音,语颤减弱,呼吸音减弱。
小量胸腔积液则体征不明显。
3.影像学检查:X线表现、超声波检查显示胸腔积液征象。
4.胸腔积液检查:(1)胸水细胞分类计数:渗出液有核细胞常大于500*10^6/L,脓胸或肺炎旁积液其有核细胞数大于10*10^9/L且以多核细胞为主,结核性胸膜炎以淋巴细胞为主,红细胞数显著增加与血胸相关。
(2)胸水生化检查:满足Light标准任意一条考虑渗出液(胸腔积液总蛋白/血清总蛋白大于0.5,胸水LDH大于200U/L,胸水LDH/血清LDH大于0.6),反之为漏出液。
渗出液常见病因为:结核性胸膜炎、脓胸、肺炎旁积液、恶性胸腔积液、自身免疫疾病相关胸膜炎、肺栓塞合并胸腔积液等,漏出液常见病因为:心功能不全、低蛋白血症、肾病综合征、肝硬化、缩窄性心包炎、粘液性水肿等。
pH小于7.35见于结核性胸膜炎、脓胸、血胸、类风湿关节炎胸腔积液,pH大于7.35见于系统性红斑狼疮和恶性胸腔积液。
葡萄糖明显下降提示脓胸和类风湿关节炎胸腔积液。
(3)腺苷脱氨酶(ADA)大于45U/L,胸液/血清比值大于1,提示结核性胸腔积液可能。
(4)胸水肿瘤标记物检查:恶性肿瘤胸膜转移,可有相应肿瘤标记物升高,如小细胞肺癌胸膜转移可有NSE升高。
(5)胸水病原学检查:胸水涂片革兰氏染色和细菌培养可辅助诊断脓胸,抗酸染色和结核菌培养可辅助诊断结核性胸膜炎。
(6)胸水病理细胞学检查:胸水细胞学染色或石蜡包埋后切片染色见恶性细胞均可确诊恶性胸腔积液,其中后者可进一步进行免疫组化或分子病理检查进行肿瘤分型分期。
5.结核菌素试验呈阳性反应提示结核性胸膜炎可能。

肺结核病临床路径表单-2012年版XXX-Resistant Pulmonary TuberculosisThis form is applicable for patients with the first diagnosis of drug-resistant pulmonary tuberculosis (ICD-10: A15.0.A15.1).Patient Name: Gender: Age: XXX: XXX: Date of XXX Discharge: XXX: 42-56 daysMain Diagnosis and Treatment WorkDays 1-3 of XXX:XXXComplete XXXComplete medical record writingXXX treatment according to the nXXX planDetermine the anti-tuberculosis treatment plan。
sign the informed consent for drug treatment。
and start anti-tuberculosis treatmentLong-term Orders:Pulmonary tuberculosis nursing routineSecond to third-level nursingRegular dietAnti-tuberculosis drug treatmentTemporary Orders:Blood routine。
urine routineXXX (including bilirubin) n。
electrolytes。
blood glucose。
blood uric acid。
us disease screening。
XXX (or C-reactive protein)Acid-fast bacilli smear microscopy of sputum。

一、呼吸内科疾病临床路径社区获得性肺炎临床路径(一)适用对象。
第一诊断为社区获得性肺炎(非重症)(ICD-10:J15.901)(二)诊断依据。
根据《临床诊疗指南呼吸病分册》(中华医学会,人民卫生出版社),《社区获得性肺炎诊断和治疗指南》(中华医学会呼吸病学分会,2006年)1.咳嗽、咳痰,或原有呼吸道疾病症状加重,并出现脓性痰,伴或不伴胸痛。
2.发热。
3.肺实变体征和(或)闻及湿性啰音。
4.白细胞数量>10×109/L或<4×109/L,伴或不伴细胞核左移。
5.胸部影像学检查显示片状、斑片状浸润性阴影或间质性改变。
以上1-4项中任何1项加第5项,并除外肺部其他疾病后,可明确临床诊断。
(三)治疗方案的选择。
根据《临床诊疗指南呼吸病分册》(中华医学会,人民卫生出版社),《社区获得性肺炎诊断和治疗指南》(中华医学会呼吸病学分会,2006年)1.支持、对症治疗。
2.经验性抗菌治疗。
3.根据病原学检查及治疗反应调整抗菌治疗用药。
(四)标准住院日为7-14天。
(五)进入路径标准。
1.第一诊断必须符合ICD-10:J15.901社区获得性肺炎疾病编码。
2.当患者同时具有其他疾病诊断,但在治疗期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)入院后第1-3天。
1.必需检查项目:(1)血常规、尿常规、大便常规;(2)肝肾功能、血糖、电解质、血沉、C反应蛋白(CRP)、感染性疾病筛查(乙肝、丙肝、梅毒、艾滋病等);(3)病原学检查及药敏;(4)胸部正侧位片、心电图。
2.根据患者情况进行:血培养、血气分析、胸部CT、D-二聚体、血氧饱和度、B超、有创性检查等。
(七)治疗方案与药物选择。
1.评估特定病原体的危险因素,入院后尽快(4-8小时内)给予抗菌药物。
2.药物选择:根据《抗菌药物临床应用指导原则》(卫医发〔2004〕285号)和《社区获得性肺炎诊断和治疗指南》(中华医学会呼吸病学分会,2006年),结合患者病情合理使用抗菌药物。
《内科学》结核性胸膜炎结核菌从肺门淋巴结经淋巴管到达胸膜或从胸膜下的结核灶蔓延至胸膜,引起结核性胸膜炎,以后者多见。
◆临床上结核性胸膜炎可见三形式①结核性干性胸膜炎②结核性渗出性胸膜炎③结核性脓胸结核性渗出性胸膜炎:肺结核蔓延至胸膜引起胸膜炎症,机体对结核菌正处在高敏反应状态,引起胸膜渗出,形成胸腔积液。
一般为单侧,以右侧多见。
如为血行播散引起的胸膜炎多为双侧。
由于胸膜炎症,胸膜纤维蛋白渗出,同时胸膜毛细血管通透性增加,血浆渗入胸膜腔,形成纤维素性渗出性胸腔积液, 内含大量蛋白。
根据胸液的多少, X线将其分为大量(胸液超过第四前肋), 中等量(胸液在前第四肋以下), 少量(肋膈角变钝, 膈弯曲度消失)。
◆临床表现(一)结核病的表现,如发烧乏力纳差低烧盗汗干咳等。
(二)胸腔积液的表现:1.小量胸液可无任何表现, 或仅有胸痛, 可听到胸膜磨擦音。
2.中等量胸液, 有不同程度的憋气, 呼吸困难, 喜病侧卧位, 此时有典型的胸腔积液3.体症: 呼吸运动减弱, 语颤消失, 叩诊浊实音, 呼吸音消失, 在液与肺交界面上方4.可听到支气管呼吸音或支气管肺泡呼吸音。
5.大量胸液, 呼吸困难憋气加重,气管向健侧移位, 病侧饱满,呼吸运动消失,语颤消失,叩实音,呼吸音消失。
◆实验室检查胸水检查: 淡黄色渗出液PH<7.30溶菌酶>80ug/ml 蛋白质含量胸液/血清>0.5LDH>200U /L 胸液LDH/血清LDH>0.6LDH>500U/L提示肿瘤ADA>45U/L(腺苷酸脱氨酶)胸液培养阳性率不足30%ESR 加快 PPD可阳性◆治疗1.抽胸水每周2—3次,第一次≤600mL 每次800---1000mL,直至胸水完全吸收。
2.抗结核治疗(同结核病的治疗)3.肾上腺皮质激素: 可减轻变态反应,炎症反应和中毒症状,促进胸水吸收,减轻胸膜肥厚和粘连,但可增加结核播散,使疗程延长. 强的松15—20mg/d, 逐渐减量,疗程4—8周。
肺结核临床路径一、肺结核临床路径标准住院流程(一)合用对象 :1.第一诊断肺结核(ICD- 10:)。
2.肺结核无并发症。
3.肺结核不伴有其余系统疾病。
(二)诊断依照 :),《肺依据《临床诊断指南 - 呼吸病学分册》(中华医学会编著,人民卫生第一版社结核诊治指南(2007 年订正版)》(中华医学会结核病学分会)。
1.症状:咳嗽、咳痰三周,可伴有咯血、胸痛、呼吸困难、发热、盗汗、乏力、食欲降低、体重减少等。
2.胸部影像诊断。
3.PPD 试验阳性或强阳性。
4.病原学诊断 :直接涂片法、分别培育法结核杆菌阳性为金标准。
(三)治疗方案的选择 :1.氧疗(必需时)。
2.规范抗结核治疗。
3.抗菌治疗(有归并其余细菌感染依照者)。
4.吸痰(必需时)。
5.祛痰剂、支气管扩充剂(必需时)。
6.止血(咯血者)。
7.支持治疗。
(四)标准住院日为 21~30 天:(五)进入路径标准 :1.第一诊断一定切合 ICD- 10:肺结核疾病编码。
2.当患者同时拥有其余疾病诊断,但在住院时期不需要特别办理也不影响第一诊断的临床路径流程实行时,能够进入路径。
(六)住院后第1~ 3 天 :1.必需的检查项目:(1)血尿便惯例、肝肾功能、电解质、血沉、、感染性疾病的检查;(2)痰抗酸杆菌检查、病原学检查、胸部CT、心电图。
2.依据患者病情可选择项目:(1)肺功能(合时);(2) B 超、超声心动(必需时)。
(七)治疗原则 :1.规范抗结核治疗。
2.对症治疗。
3.办理并发症。
(八)出院标准 :1.一般状况优秀。
2.症状缓解。
3.影像学汲取改变。
(九)变异及原由剖析 :1.存在严重的并发症,需要进行有关的诊断和治疗,延伸住院时间。
2.病情加重,纳入其余路径。
二、肺结核临床路径表单合用对象:第一诊断为肺结核(ICD- 10:)患者姓名:性别:年纪:门诊号:住院号:住院日期:年月日出院日期:年月日标准住院日:21-30天时住院第1-3天口主口进行病情的初步评估及分类口上司医师查房要口长久医嘱 :口肺结核惯例护理口一-三级护理(依据病情)口氧疗(必需时)口口吸痰(必需时)重口规范抗结核治疗口抗菌药物(有归并其余细菌感染依照)点口口血氧饱和止度血(检咯测血(者必)要时)医口保肝治疗(必需时)口支持治疗(必需时)嘱暂时医嘱 :口主口分级特别护理要口护口口进行戒烟建讲和健康宣教口饮食指导入辅助达成实验室检查及辅助检查理口院口病情1.变2.护士医师出院前 1-3 天间口上司医师查房口评估治疗成效主口确立出院后治疗方案口达成上司医师查房记录要长久医嘱 :口基本同前口依据病情调整口保肝治疗(必需时)暂时医嘱重口依据需要复查有关检查点医口察看病人的一般状况口口主口出院准备指导要护口1.病 2.情变护士签医师签三、肺结核临床路径表单患者见告单姓名:性别:年纪:住院号:病床号:住院日期:年月日标准住院日:21-30天住院1-3天住院出院前1-3 天住院21-30天(出院日 )时期监口口口口测口口口口达成出院小结,向患者交待出院检询上后查问上级及病级医注治史医师疗及师根意体核查辅助检查的结果,异据口口察看患者一般状况及病口口帮助患者办理出口按分级特别护理情变化院手续,出院带护口随时察看患者状况口指导氧疗药指导、出院活理口口观动、饮食指导入口疾病有关健康教育察院患签订患者知情同意书注者口口口出院前准备口患出方配适合当院富保含持后营良请您留下可贵建议:。
2011-3-1-12:00 首次病程记录病例特点:
1.年轻男性。
2.咳嗽胸闷2周余入院。
伴右胸痛,午后发热、盗汗。
3.查体:体温37℃,脉搏86次/分,呼吸20次/分,血压110/60mHg,浅表淋巴结未及肿大,右侧胸廓饱满,右下肺触诊语颤减弱,叩诊呈实音,呼吸音减低,双肺未闻及干湿性罗音、病理性呼吸音及胸膜摩擦音;心率86次/分,未及杂音,双下肢无水肿。
4.门诊胸部CT:右侧胸腔积液。
入院诊断:右侧结核性渗出性胸膜炎
诊断依据:1.年轻男性。
2.咳嗽胸闷2周余入院。
伴右胸痛,午后发热、盗汗。
3.查体:体温37℃,右侧胸廓饱满,右下肺触诊语颤减弱,叩诊呈实音,呼吸音减低。
4.胸部CT:右侧胸腔积液。
鉴别诊断:
1.恶性胸腔积液。
患者胸腔积液,须排外恶性
胸腔积液。
根据患者年轻,无毒害物品接触史,发病来无咯血,查体浅表淋巴结未触及肿大,胸部CT 检查未发现实变病灶,初步排外。
2.漏出性胸腔积液。
患者胸腔积液,须排外漏出性胸腔积液。
根据患者既往没有肝脏及心脏疾病史,无肢体浮肿,查体心脏未及杂音,肝脏无肿大,无叩痛,无腹水征可以排外。
诊疗计划:
1.完善相关检查,如血常规、生化等;
2.胸腔穿刺;
3.抗感染治疗;
4.对症支持治疗。
范家亮。