急性化脓性中耳炎
- 格式:doc
- 大小:31.00 KB
- 文档页数:2




急性化脓性中耳炎临床诊疗指南【病因】急性化脓性中耳炎是中耳黏膜的急性化脓性炎症。
主要致病菌为肺炎链球菌、流感嗜血杆菌、乙型溶血性链球菌及葡萄球菌、绿脓杆菌等。
致病菌进入中耳的途径包括:①咽鼓管途径;②外耳道-鼓膜途径;③血行途径。
【临床表现】1.症状本病之症状在鼓膜穿孔前后迥然不同。
(1)全身症状:鼓膜穿孔前全身症状较明显,可有畏寒、发热、怠倦、食欲减退等。
(2)耳痛:耳深部锐痛或波动性跳痛,可放射至同侧额、颞、顶部。
一旦穿孔疼痛顿减。
(3)耳鸣及听力减退:耳鸣可为波动性,鼓膜穿孔后听力反而提高。
(4)耳漏:鼓膜穿孔后耳内有液体流出,初为浆液-血性,以后变为黏液脓性乃至脓性。
2.硬性耳内镜检查:早期鼓膜充血,松弛部和(或)紧张部,鼓膜向外凸。
穿孔一般位于紧张部。
乳突尖及鼓窦可能有压痛。
3.听力检查:呈传导性耳聋,听力损失可达40-50dB。
4.血液检查:血常规检查白细胞总数增高,中性粒细胞百分比偏高。
【诊断要点】1.根据病史和检查(硬性耳内镜检查+乳突CT平扫等),不难对本病做出诊断。
2.应注意与急性外耳道疖肿鉴别。
【治疗方案及原则】本病的治疗原则为抗感染,利引流,去病因。
1.全身治疗(1)尽早应用足量的抗生素。
(2)1%麻黄素滴鼻。
(3)一般治疗:注意休息,调节饮食,疏通大便。
注意支持疗法,必要时用糖皮质激素。
2.局部治疗(1)鼓膜穿孔前:2%石炭酸甘油滴耳;适时行鼓膜切开。
(2)鼓膜穿孔后:0.2%氧氟沙星滴耳液等滴耳。
3.病因治疗。
4.注意预防。

急性化脓性中耳炎急性化脓性中耳炎是中耳黏膜的急性化脓性感染,中医称“脓耳”。
多因外感风热火毒,外邪引动肝胆火热,上灼耳窍而发。
小儿形体未充,易受外邪侵袭,而发生本病。
【诊断】1.初期耳底疼痛,全身发热、畏寒、乏力,听力减退,乳突部按压疼痛。
2 .酿脓时,耳底胀痛较甚,势如雀啄,伴发高热,待鼓膜穿孔流出脓液后,身热渐退,耳痛逐渐减轻,听力逐渐恢复。
3 .耳镜检查,鼓膜初期充血明显,随着炎症加重,鼓膜呈深红色,并肿胀向外膨出,鼓膜穿孔时,可见搏动性脓液溢出。
4 .血象检查,白细胞总数增高,中性粒细胞比例增高。
5 .听力检查,音叉试验和纯音听阈测试为传导性耳聋。
【治疗】一、辨证论治1.风热外袭耳内胀痛,逐渐加重,耳中鸣叫,听力减退,伴畏寒、发热、头痛,疲倦乏力,食欲减退,舌边尖红,苔薄黄,脉浮数。
治法:疏风清热,清肿通窍。
方药举例:银花解毒汤加减。
金银花、连翘各15g,牡丹皮、赤芍、天葵各IOg,薄荷、苦丁茶各6g。
2.肝胆火盛耳痛剧烈,势如雀啄,听力明显减退,耳窍流脓,质稠,色黄,舌红,苔黄,脉弦数。
治法:清肝利湿。
方药举例:龙胆泻肝汤加减。
龙胆草6g,黄苓、桅子、夏枯草、柴胡、车前子、泽泻、生地黄、赤芍各IOg o二、中成药银黄口服液每服IOmI,每日3次。
适用于风热外袭,肝胆火盛。
龙胆泻肝丸每服5g,每日2次。
适用于肝胆火盛。
黄连上清丸每服5g,每日2次。
适用于肝胆火盛,兼有大便燥结者。
三、局部处理1 .20%黄连或黄柏滴耳液滴耳,每次2~3滴,每日3~4次。
2.新鲜虎耳草捣烂取汁滴耳,每次2~3滴,每日3~4次。
3 .用3%双氧水或生理盐水清洗外耳道,保持清洁、干燥,或用0.3%氧氟沙星滴耳液,每日多次滴耳。
4 .如耳窍肿痛较甚,身发高热,鼓膜明显膨出,或穿孔太小,应在无菌条件下行鼓膜切开排脓。





急性化脓性中耳炎
急性化脓性中耳炎是细菌感染引起的中耳粘膜的急性化脓性炎症。
本病多见于儿童,冬春季节多见,常继发于上呼吸道感染。
临床上以耳痛、耳内流脓、鼓膜充血、穿孔为特点。
主要致病菌为肺炎链球菌、流感嗜血杆菌、乙型溶血性链球菌、葡萄球菌及绿脓假单胞杆菌等。
感染途径 1. .咽鼓管途径最常见。
(1)急性上呼吸道感染时:如急性鼻炎、急性鼻咽炎、急性扁桃体炎等,炎症向咽鼓管蔓延,咽鼓管粘膜充血、肿胀、纤毛运动障碍,局部免疫力下降,致病菌侵入中耳。
(2)急性传染病期间:如猩红热、麻疹、百日咳、流行性感冒、肺炎、伤寒等,致病微生物可以经咽鼓管侵入中耳;亦可经咽鼓管发生其他致病菌的继发感染。
(3)在不洁的水中跳水、游泳,不适当的擤鼻、咽鼓管吹张、鼻腔冲洗及鼻咽部填塞等,致病菌可循咽鼓管侵犯中耳。
(4)婴儿咽鼓管管腔短,内径宽、鼓室口位置低,哺乳位置不当,如平卧吮奶,乳汁可经短而宽的咽鼓管流入中耳
2. 外耳道-鼓膜途径因鼓膜外伤、鼓膜穿刺或置管时不符合无菌操作,致病菌可从外耳道侵入中耳。
3. .血行感染极少见。
病理感染早期鼓室黏膜充血、水肿,血管扩张,红细胞、多形核白细胞等从毛细血管渗出,聚集于鼓室,逐渐变成脓性。
脓液增多后鼓膜因受压而缺血,并出现血栓性静脉炎,终致局部破溃、穿孔、脓液外泄。
炎症得到控制后,鼓膜穿孔可自行修复或遗留永久性穿孔。
临床表现 1.耳痛为本病的早期症状。
患者感耳深部钝痛或搏动性跳痛,疼痛可经三叉神经放射至同侧额、颞、顶部、牙或整个半侧头部,吞咽、咳嗽、喷嚏时耳痛加重,耳痛剧烈者夜不能寐,烦躁。
婴幼儿则哭闹不休。
一旦鼓膜出现自发性穿孔或行鼓膜切开术后,脓液向外宣泄,疼痛顿减。
2.耳鸣及听力减退患耳可有搏动性耳鸣、听力逐渐下降。
耳痛剧烈者,轻度的耳聋可不被患者察觉。
鼓膜穿孔后听力反而提高。
如病变侵入内耳,可出现眩晕和感音神经性聋。
3.流脓鼓膜穿孔后耳内有液体流出,初为浆液血性,以后变为粘液脓性乃至脓性。
4.全身症状鼓膜穿孔前,全身症状明显,可有畏寒、发热、倦怠、食欲减退等,小儿全身症状通常较成人严重,可有高热、惊厥,常伴呕吐、腹泻等消化道症状,鼓膜穿孔后,体温逐渐下降,全身症状明显减轻。
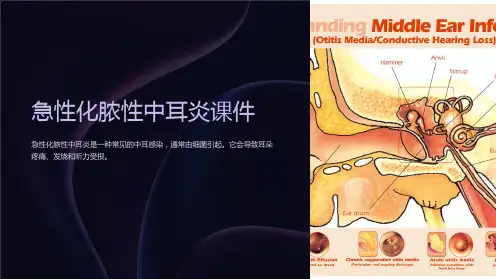
检查 1.耳镜检查耳镜下可见鼓膜松弛部充血,紧张部周边及锤骨柄区可见扩张的、呈放射性的血管。
随着病情进一步发展,整个鼓膜弥漫性充血、肿胀,向外膨出,其正常标志不易辨识。
鼓膜穿孔大多位于紧张部。
穿孔前,局部先出现一小黄点。
穿孔伊始,穿孔处为一搏动亮点,分泌物从该处涌出。
待穿孔稍扩大后,方能清晰查见其边界。
2.耳部触诊乳突尖及鼓窦区轻微压痛,小儿乳突区皮肤可出现轻度红肿。
3.听力检查多呈传导性聋,听阈可达40~50dB。
如内耳收到细菌毒素
损害,则可出现混合性听力损失。
4.血象白细胞总数增多,多形核白细胞比例增加。
鼓膜穿孔后血象渐趋正常。
治疗要点控制感染,通畅引流,去除病因是治疗原则。
1.全身治疗尽早应用足量抗生素后用其他抗菌药物控制感染,务求
彻底治愈,防止发生并发症或转为慢性。
一般可将青霉素类、头孢菌素类药物。
抗生素须使用10天左右或流脓停止后5-6天,鼓膜穿孔后,可行脓液细菌培养及药敏试验,参照结果调整用药。
全身状况严重者给予补液等支持疗法。
2.局部治疗鼓膜穿孔前:用2%苯酚甘油滴耳剂滴耳,可消炎止痛。
1%麻黄碱等,减轻鼻咽黏膜肿胀,恢复咽鼓管功能。
全身及局部症状较重,鼓膜膨出明显,经保守治疗效果不明显时;鼓膜虽已穿孔,但穿孔太小,分泌物引流不畅时,应作鼓膜切开术。
鼓膜穿孔后1)可先用3%双氧水或硼酸水彻底清洗外耳道脓液,拭干。
2)滴入滴耳剂,如0.3%氧氟沙星滴耳剂复方利福平液等,注意滴耳剂应为无耳毒性药物。
3)当脓液已减少,炎症逐渐消退时,可用甘油或酒精制剂滴耳,如3%硼酸甘油、3%硼酸乙醇等。
4)炎症完全消退后,穿孔大多可自行愈合。
流脓已停止而鼓膜穿孔长期不愈合者,可行鼓室成形术。
3.病因治疗积极治疗鼻部及咽部慢性疾病。
如慢性鼻窦炎,肥厚性
鼻炎,腺样体肥大,慢性扁桃体炎等。
护理措施 1.遵医嘱使用足量的抗生素控制感染,观察用药疗效及不良反应。
2.观察病人耳痛情况,对症处理,必要时给与止痛片。
3.正确使用滴耳药。
禁忌使用粉剂,以免与脓液结块,影响引流。
4.观察体温变化和耳道分泌物的量、性质、气味等,及时发现病情变化,对症处理,必要时配合医生行鼓膜切开术。
5鼓励病人多饮水,进食易消化富含营养的软食,保持大便通畅。
.
6.健康指导1)锻炼身体,提高身体素质,积极预防和治疗上呼吸道感染。
2)指导病人正确滴耳药的方法,及时清理外耳道脓液。
3)宣传正确的哺乳姿势哺乳时应将婴儿抱起,使头部位高;乳汁过多时应适当控制其流出速度。
4)鼓膜穿孔及鼓室置管者禁止游泳,洗浴时防止污水流入耳内。