新生儿黄疸 诊断标准
- 格式:doc
- 大小:36.44 KB
- 文档页数:1


新生儿黄疸的科普小常识新生儿黄疸是未满月婴儿胆红素代谢异常出现皮肤黏膜感染特征病症,生理性黄疸7-10天自然消退,主要出现轻微食欲不振情况。
病理性黄疸是出生24小时出现每小时血清胆红素>0.5mg/d,早产儿>4周不退或消退后重复出现。
新生儿黄疸是临床儿科常见病症,很多新手父母缺乏对新生儿黄疸知识的了解,导致出现焦虑心理。
早期监测诊断是治疗新生儿黄疸的关键,要正确认识新生儿黄疸类型,根据患儿病症病情采取有效的处理措施。
一、新生儿黄疸是啥?有啥症状表现?新生儿黄疸是儿科常见症状,60%以上足月新生儿出现黄疸,约5-10%的病理性黄疸需要干预治疗。
新生儿发生高胆红素血症易导致急性神经系统功能障碍,约50-70%发生胆红素脑病者死于急性期。
近年来急性胆红素脑病发病率逐年增加,新生儿黄疸治疗以肝酶诱导剂等退黄为主对症治疗。
准确评估新生儿黄疸疾病进展,采取针对性治疗护理防范具有重要意义。
1.新生儿黄疸类型病因新生儿黄疸是出生28天内出现黄疸症状,生理性黄疸是单纯因胆红素代谢引起暂时性黄疸,大多数新生儿黄疸现象不需治疗。
病理性新生儿黄疸由于多种原因造成,检查诊断出新生儿病理性黄疸要立刻就医。
生理性新生儿黄疸原因包括红细胞较多,早产儿肝脏功能未发育成熟,肠道功能未完全成熟等。
新生儿生理性黄疸主要原因是内脏器官发育不成熟导致。
病理性新生儿黄疸常见原因为疾病原因引起体内胆红素过多,影响新生儿胆红素的摄取代谢。
一些肠道类疾病造成新生儿胆道不通畅,可能由于母婴特殊关系造成,如母乳性黄疸由于母乳喂养新生儿造成。
1.新生儿黄疸临床症状诊断新生儿黄疸是生长发育中的生理现象,新生儿黄疸发病率较高,临床表现明显,主要特征是皮肤呈橘黄色,严重的新生儿四肢会出现橘黄色现象。
新生儿出现黄疸会伴随体温升高嗜睡等现象,新生儿黄疸通常持续10-15天,大多数新生儿黄疸不需治疗,如果宝宝黄疸生长发展迅速程度严重,黄疸现象长期不消退,出现精神萎靡吃奶困难等严重症状应及时就医。


疾病名:新生儿生理性黄疸英文名:neonatal physiological jaundice缩写:别名:physiological jaundice of newborn;发育性高胆红素血症;新生儿暂时性黄疸ICD号:P59.8分类:儿科概述:新生儿生理性黄疸是由于新生儿胆红素代谢特点所引起,是正常新生儿在生长过程中的一种生理现象。
黄疸是由于体内胆红素的增高引起皮肤、黏膜或其他器官黄染的现象。
成人血清胆红素>34µmol/L(2mg/dl)时,巩膜和皮肤可见黄染,新生儿由于毛细血管丰富,胆红素>85µmol/L (5mg/dl)时才出现皮肤黄染。
新生儿黄疸分生理性黄疸(physiological jaundice)和病理性黄疸两类。
流行病学:约有60%~70%的足月儿和80%的早产儿出现生理性黄疸。
近年来国内外许多学者通过大量的临床研究和调查,认识到生理性黄疸的程度受许多因素的影响,不仅有个体差异,也与种族、地区、遗传、性别、喂养方式等有关。
东方人比西方人,美国印第安人比白种人要高。
病因:1.胆红素生成多 胆红素生成较多原因有:(1)红细胞破坏多:胎儿在宫内处于低氧环境,红细胞代偿性增多,但寿命短,出生后血氧含量增高,过多的红细胞被迅速破坏。
(2)旁路胆红素来源多。
(3)血红素加氧酶含量高:在生后7天内含量高,产生胆红素的潜力大。
2.肝功能不成熟(1)肝摄取胆红素能力差:肝细胞内Y、Z蛋白含量不足,使肝对胆红素摄取不足。
(2)肝结合胆红素功能差:肝内葡萄糖醛酸转移酶含量低且活力不足,形成结合胆红素的功能差。
(3)肝排泄胆红素功能差:排泄结合胆红素的功能差,易致胆汁淤积。
3.肠-肝循环特点 新生儿刚出生时肠道内正常菌群尚未建立,不能将进入肠道的胆红素转化为尿胆原(粪胆原),且新生儿肠道内β-葡萄糖醛酸苷酶活性较高,将肠道内的结合胆红素水解成葡萄糖醛酸和未结合胆红素,后者又被肠壁吸收经门静脉达肝脏。
新生儿黄疸•引言•新生儿黄疸的类型•新生儿黄疸的诊断•新生儿黄疸的治疗•新生儿黄疸的并发症及预防•新生儿黄疸的护理与家庭指导目录CONTENTS01引言阐述新生儿黄疸的普遍性及其在临床上的重要性强调对新生儿黄疸进行及时诊断和治疗的必要性提高家长和医护人员对新生儿黄疸的认识和重视程度目的和背景新生儿黄疸是新生儿期最常见的临床问题之一,严重时可导致胆红素脑病,对神经系统造成永久性损害早期发现、及时干预和治疗新生儿黄疸,对于预防胆红素脑病、保护新生儿健康具有重要意义新生儿黄疸是指新生儿时期由于胆红素代谢异常引起的血中胆红素水平升高,导致皮肤、巩膜和黏膜黄染的现象新生儿黄疸的定义及重要性02新生儿黄疸的类型生理性黄疸是新生儿时期的一种正常现象,由于新生儿胆红素代谢特点所致。
正常现象出现时间症状表现生理性黄疸通常在出生后2-3天出现,4-6天达到高峰,7-10天逐渐消退。
宝宝除黄疸外,无其他临床症状,精神状态良好,吸吮有力,大小便正常。
030201病理性黄疸病因复杂,可能由新生儿溶血病、感染、胆道闭锁等多种疾病引起。
病因复杂病理性黄疸通常在出生后24小时内出现,且持续时间较长,甚至可能加重。
出现时间早宝宝除黄疸外,还可能出现精神萎靡、吸吮无力、大便颜色异常等症状,严重时可能导致胆红素脑病。
症状严重因吃母乳而发生,是一种特殊类型的病理性黄疸。
其特点为黄疸程度较生理性高,黄疸持续时间长,可达数周至数月,但宝宝一般状态良好。
停喂母乳3-5天后,黄疸可明显减轻或消退。
母乳性黄疸新生儿败血症早期症状常不典型,表现为进奶量减少、溢乳、嗜睡或烦躁不安、哭声低、发热或体温不升等。
随后可出现明显的黄疸,并可能迅速加重。
新生儿败血症引起的黄疸新生儿肝炎起病缓慢,常在出生后数天至数周内出现黄疸,持续时间较长,可伴有食欲下降、恶心、呕吐、消化不良、体重不增等症状。
大便颜色变浅,严重时可呈灰白色。
新生儿肝炎引起的黄疸先天性胆道闭锁是一种少见的疾病,通常在出生后2周内出现黄疸,并逐渐加重。

新生儿黄疸新生儿黄疸是新生期常见症状之一,尤其是一周内的新生儿,既可以是生理现象,又可为多种疾病的主要表现。
胆红素重度升高或虽然不很高,但同时存在缺氧、酸中毒、感染等高危因素时,可引起胆红素脑病,死亡率高,幸存者多存在远期神经系统后遗症。
因此,需及时正确判断黄疸的性质,早期诊断和早期治疗。
一、分类新生儿黄疸分为生理性黄疸和病理性黄疸。
1、生理性黄疸:由于新生儿的胆红素代谢特点,即出生后胆红素的生成过多而代谢和排泄能力低下,致使血液中的胆红素水平升高,约50%~60%的足月儿和80%的早产儿出现暂时性的、轻度的黄疸过程,称为生理性黄疸。
其特点为:足月儿生理性黄疸多于生后2~3天出现,4~5天达高峰,黄疸程度轻重不一,轻者仅限于面颈部,重者可延及躯干、四肢,粪便色黄,尿色不黄,一般无不适症状,也可有轻度嗜睡或纳差,黄疸持续7~10天消退;早产儿多于生后3~5天出现黄疸,5~7天达高峰。
早产儿由于血浆白蛋白偏低,肝脏代谢功能更不成熟,黄疸程度较重,消退也较慢,可延长到2~4周。
病理性黄疸新生儿黄疸出现下列情况之一时需考虑为病理性黄疸:①黄疸出现早:生后24小时内出现;②程度重:足月儿血清胆红素浓度>220.6µmol/L(12.9mg/dl),早产儿>256.5μmol/L(15mg/dl);③血清结合胆红素增高>26µmol/L(1.5mg/dl);④进展快:血清胆红素每天上升>85µmol/L(5mg/dl);⑤黄疸持续时间较长,超过2~4周,或进行性加重或退而复现。
生理性黄疸存在个体差异,也因种族、地区、遗传、和喂养方式的不同而有较大的差别。
如东方人比西方人高,母乳喂养儿较人工喂养儿高。
临床在鉴别生理性和病理性黄疸时,除血清胆红素为重要诊断依据外,必需结合病因和临床表现。
早产儿在缺氧、酸中毒、低体温、喂养过迟等情况下血清胆红素虽在正常范围内,已有发生核黄疸的危险,应视为病理性黄疸。



新生儿黄疸诊疗规范新生儿黄疸:系由于新生儿胆红素代谢特点所致的巩膜及皮肤黄染,血清胆红素﹥85μmo/l 时,皮肤、粘膜黄染,临床诊断为新生儿黄疸。
新生儿高胆红素血症:指血中胆红素水平高,达到或超过正常值,需光疗干预,为实验室诊断名称。
诊断时考虑胎龄和日龄。
新生儿胆红素水平生后为动态变化过程,诊断高胆红素血症时需考虑其胎龄、日龄及是否存在高危因素。
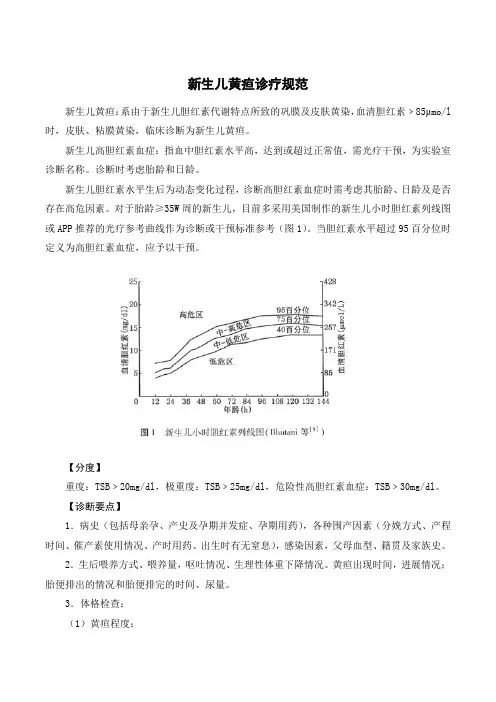
对于胎龄≥35W周的新生儿,目前多采用美国制作的新生儿小时胆红素列线图或APP推荐的光疗参考曲线作为诊断或干预标准参考(图1)。
当胆红素水平超过95百分位时定义为高胆红素血症,应予以干预。
【分度】重度:TSB﹥20mg/dl,极重度:TSB﹥25mg/dl,危险性高胆红素血症:TSB﹥30mg/dl。
【诊断要点】1.病史(包括母亲孕、产史及孕期并发症、孕期用药),各种围产因素(分娩方式、产程时间、催产素使用情况、产时用药、出生时有无窒息),感染因素,父母血型、籍贯及家族史。
2.生后喂养方式、喂养量,呕吐情况、生理性体重下降情况。
黄疸出现时间,进展情况;胎便排出的情况和胎便排完的时间、尿量。
3.体格检查:(1)黄疸程度:轻度:巩膜和面部黄,胆红素水平约6~8mg/dl;中度:黄染达躯干,胆红素水平约8~10mg/dl;重度:黄染达下肢,胆红素水平约10~12mg/dl;全身黄染时胆红素水平约12~15mg/dl;黄染达手足心时胆红素水平大于15mg/dl。
(2)有无头颅血肿或内脏出血,皮肤、脐带有无感染灶,肝脾有无肿大,有无水肿。
(3)重症黄疸有无神经系统症状。
4.实验室检查:血常规、网积红细胞计数、Coomb's试验、新生儿溶血三项、血培养、甲功五项、肝功能、优生优育四项、G-6-PD酶活性测定,监测经皮胆红素水平了解黄疸进展,必要时上级医院查串联质谱。
5.影像学检查:颅腔彩超、腹部彩超可了解有无颅内出血或内脏出血,发生胆红素脑病时头颅MRI:T1W1可见双侧基底节苍白球对称性高信号。

TCB是一种血清总胆红素的测量指标,用于评估肝功能和黄疸的程度。
其标准在不同情境下会有所差异。
在医学上,TCB是指经皮测出的黄疸数值,是一种安全有效、无创伤的筛查方法,主要用于新生儿胆红素的测定,是诊断黄疸种类的重要指标。
对于成人和儿童,总胆红素的标准范围是 3.4~17.1μmol/L;对于新生儿,标准范围会根据天数有所不同,0~1天的新生儿为34~103μmol/L,1~2天的新生儿为103~171μmol/L,3~5天的新生儿为68~137μmol/L。
此外,直接胆红素的标准范围是0~6.8μmol/L,间接胆红素的标准范围是1.7~10.2μmol/L。
以上信息仅供参考,如有需要,建议咨询专业医生。
新生儿疾病诊疗常规新生儿黄疸[诊断]1.新生儿生理性黄疸(1)单纯由于新生儿胆红素代的特殊性引起的黄疸。
(2)生后2~3天出现,4~6天达高峰,足月儿10~14天消退,早产儿2~3周消退。
一般情况好,无其他临床症状。
(3)血清胆红素水平低于新生儿黄疸干预水平(见表2-1足月新生儿黄疸推荐干预方案)。
表2-1 足月新生儿黄疸干预方案总血清胆红素水平(mg/dl)时龄(h)考虑光疗光疗光疗失败换血换血加光疗~24 ≥6 ≥9 ≥12 ≥15~48 ≥9 ≥12 ≥17 ≥20~72 ≥12 ≥15 ≥20 ≥25>72 ≥15 ≥17 ≥22 ≥25注:1mg/dl=17.1μmol/L2. 新生儿非生理性黄疸(1)生后24小时出现黄疸,胆红素浓度>6mg/dl(102.6μmol/L)。
(2)血清胆红素水平超过干预值。
(3)血清结合胆红素>2 mg/dl(34.2μmol/L)。
(4)血清胆红素每天上升>5 mg/dl(85.5μmol/L)。
(5)黄疸持续时间较长,足月儿超过2周,早产儿超过4周,或进行性加重。
(6)黄疸退而复现。
3.诊断要点(1)详细询问病史(包括母亲孕、产史及孕期合并症、孕期用药),各种围产因素(分娩方式、产程时间、催产素使用情况、产时用药、出生时有无窒息),感染因素,父母血型、籍贯及家族史。
(2)详细了解生后喂养方式、喂养量,呕吐情况、生理性体重下降情况。
黄疸出现时间,进展情况;胎便排出的情况和胎便排完时间,尿量或尿次;目前大小便颜色。
(3)体格检查1)皮肤黄染的程度轻度:巩膜和面部的黄疸,胆红素水平约6~8mg/dl (102.6~136.8μmol/L);中度:肩部和躯干的出现黄疸,胆红素水平约8~10mg/dl (136.8~17.1μmol/L);重度:下肢有明显的黄疸,胆红素水平10~12mg/d l(17.1~205.2μmol/L);全身黄疸估计血清胆红素在12~15mg/dl(205.2~256.5μmol/L)。
教案系(部):学科:儿科学授课题目:新生儿黄疸(PBL课程)授课对象:临床医学授课时间:年月日时至年月日时止授课教师:三、课前准备PBL课前准备包括理论知识准备、病例准备、课上纸质材料准备、组建PBL课程微信群。
1、理论准备:教师在课前复习新生儿黄疸相关理论知识,做好知识储备。
正常新生儿胆红素代谢:在新生儿期,多数胆红素来源于衰老红细胞。
红细胞经网状内皮系统破坏后所产生的血红素约占75%,血红素在血红素加氧酶的作用下转变成胆绿素,后者在胆绿素还原酶的作用下转变成胆红素。
1g血红蛋白可产生35mg(600umol)未结合胆红素。
血中未结合胆红素多数与白蛋白结合,以复合物形式转运至肝脏。
未结合胆红素与白蛋白结合后一般是“无毒的”,即不易进入中枢神经系统。
未与白蛋白结合的、游离状态的未结合胆红素呈脂溶性,能够通过血脑屏障,进入中枢神经系统,引起胆红素脑病。
某些情况,如低血白蛋白血症、窒息、酸中毒、感染、早产和低血糖等,可显著降低胆红素与白蛋白结合率;游离脂肪酸、静脉用脂肪乳剂和某些药物,如磺胺、头孢类抗生素、利尿剂等也可竞争性影响胆红素与白蛋白的结合。
胆红素进入肝脏后被肝细胞的受体蛋白(Y和Z蛋白,一种细胞内的转运蛋白)结合后转运至光面内质网,通过尿苷二磷酸葡萄糖醛酸基转移酶(UDPGT)的催化,每一分子胆红素结合二分子的葡萄糖醛酸,形成水溶性的结合胆红素,后者经胆汁排泄至肠道。
3、课堂纸质材料准备将病例打印成纸质版,供大家传阅,可配上对比彩图给学生以直观印象。
4、组建PBL课程微信群可于第一次课前组建微信群,向学生讲解PBL课程的模式及要求,课前的准备。
四、教学内容提要及时间分配1、自我介绍(包括老师和学生) 5-10min2、如果人多可以分成两组,保证一组在10人以内,可安排组长 5min3、解释PBL课程模式和要求 5min4、介绍病例1 (第一幕) 5min5、病情分析及讨论、问题汇总 20min6、介绍病例2 (第二幕) 5min7、病情分析及讨论、问题汇总 20min8、总结及反馈,安排下一次课的课前准备内容 20min9、负面反馈可与课后通过微信进行五、教学重点及难点教学重点:生理性黄疸及病理性黄疸教学难点:①新生儿黄疸发生机制,②新生儿胆红素代谢特点。
新生儿黄疸指数正常值_新生儿黄疸指数一般来说刚出生的宝宝出现新生儿黄疸属正常现象,只有当新生儿黄疸值超过正常数时,才需要治疗。
那宝宝新生儿黄疸正常值是多少呢?得了黄疸怎么治疗呢?下面是店铺整理的新生儿黄疸指数正常值,欢迎阅读。
目录什么是新生儿黄疸医学上把未满月(出生28天内)宝宝出现的黄疸,称之为新生儿黄疸。
主要是指新生儿时期,由于胆红素代谢异常引起血中胆红素水平升高而出现于皮肤、黏膜及巩膜黄疸为特征的病症,有生理性新生儿黄疸和病理性新生儿黄疸之分。
生理性新生儿黄疸是黄疸指数在新生儿黄疸正常值范围之内,当超出正常范围就是病理性新生儿黄疸。
黄疸一般分为生理性黄疸与病理性黄疸,只要超出生理性黄疸的范围就称为病理性黄疸。
一、生理性黄疸通常新生儿在出生两天后,就可以用肉眼看出皮肤有点黄,在3~5天到达高峰,7~10天多半就会消失,这时黄疸指数(血清胆红素值)一般不超过15mg/dL就属正常范围。
二、病理性黄疸病理性黄疸的原因很多,足月儿跟早产儿的标准不尽相同,妈妈只要发现以下情况就要送医院观察了:1.新生儿在出生24小时之内就发现黄疸,是“早发性黄疸”。
2.黄疸指数一下子升太高,一天增加5mg/dL以上,这种情况比较常见的是溶血型黄疸(妈妈和宝宝的血型不合)。
3.黄疸指数升得太高,有15mg/dL。
4.持续的时间太长,一般生理性黄疸持续的时间是7~10天,如果超过两个星期就要注意了。
新生儿黄疸正常值通常来说新生儿黄疸正常值是:血清胆红素,早产儿<15mg/dl(257μmol/L),足月儿<12.9mg/dl(221μmol/L)。
如果血清胆红素数值,早产儿>15mg/dl,足月儿>12.9mg/dl;或者同时血清胆红素每天升高>5mg/dl,则说明宝宝的新生儿黄疸已经超过正常值,属于病理性黄疸了,需要治疗。
黄疸指数正常值人体血中的红血球老化后经代谢产生一些废物,其中一种称为胆红素的废物最后经由肝脏排出体外。
新生儿生理性黄疸新生儿生理性黄疸是指新生儿出生后,由于新生儿胆红素代谢特点引起皮肤、巩膜黄染,不伴有其他临床症状的一种征象。
出生后2~3天出现皮肤、巩膜黄染,4~6天逐渐加重,早产儿可持续3~4周后消退;精神、吃奶和生长发育正常,不伴有其他症状;足月儿血清胆红素低于220.6µmmol/L,早产儿不超过256.5µmmol/L。
二、新生儿病理性黄疸【诊断】1、生后24小时内出现;2、血清总胆红素达到相应日龄下的光疗干预标准(表1、表2),或每日上升超过85µmmol/L;3、黄疸持续时间足月儿>2周,早产儿>4周;4黄疽退而复现;5、血清结合胆红素>34µmmol/L。
具备其中任何一项者即可诊断。
【病因】(一)胆红素生成过多1.红细胞增多症:即静脉血红细胞>6×1012/L.血红蛋白>220g/L,红细胞比容>65%。
常见于母胎或胎胎间输血、脐带结扎延迟、宫内生长迟缓(慢性缺氧),先天性青紫型心脏病及糖尿病母亲婴儿等。
2.血管外溶血:如较大的头颅血肿、皮下血肿、颅内出血、肺出血或其他部位出血。
3.同族免疫性溶血:见于血型不合如ABO或Rh血型不合等,我国ABO溶血病多见。
4.感染:细菌、病毒、螺旋体、衣原体、支原体和原虫等引起的重症感染皆可致溶血,以金黄色葡萄球菌、大肠杆菌引起的败血症多见。
5.肠肝循环增加:先天性肠道闭锁、饥饿和喂养延迟等均可使胎粪排泄延迟,使胆红素重吸收增加;母乳性黄疸,可能与母乳中的β-葡萄糖醛酸酐酶进入患儿肠内,使肠道内未结合胆红素生成增加有关,试停喂母乳3~5天,黄疸明显减轻或消退则有助于诊断。
6.其他:红细胞酶缺陷如葡萄糖6磷酸脱氢酶缺陷病(G-6PD)等,红细胞形态异常如遗传降球形红细胞增多症等,血红蛋白病如α地中海贫血等。
(二)肝脏胆红素代谢障碍1.缺氧和感染:如窒息和心力衰竭等,可抑制肝脏UDPGT的活性。
分析甲胎蛋白和血清总胆汁酸检测对新生儿黄疸的诊断价值摘要:新生儿黄疸是新生儿常见的一种生理现象,但在一些情况下可能发展成为病理性黄疸,对新生儿健康造成威胁。
本文旨在分析甲胎蛋白和血清总胆汁酸检测对新生儿黄疸的诊断价值。
通过对相关文献的综述和分析,发现甲胎蛋白和血清总胆汁酸检测在新生儿黄疸的早期诊断、鉴别诊断和预后判断方面具有重要意义。
然而,这两个指标在一些特定情况下可能存在一定的局限性。
因此,建议在临床实践中应综合考虑多个指标进行综合评估,以提高黄疸的诊断准确性和预测能力。
关键词:新生儿黄疸、甲胎蛋白、血清总胆汁酸、诊断价值一、引言新生儿黄疸是新生儿常见的一种生理现象,由于肝脏功能未完全发育导致胆红素代谢紊乱所致。
大多数情况下,新生儿黄疸是暂时的,随着肝脏功能的逐渐成熟和胆红素的排泄能力增强,黄疸逐渐消退。
然而,一些情况下黄疸可能发展为病理性黄疸,给新生儿的健康带来威胁。
因此,对新生儿黄疸进行准确的早期诊断和有效的处理至关重要。
二、新生儿黄疸的诊断标准为了准确诊断新生儿黄疸,临床上常采用以下标准和指标:1.观察黄疸的出现时间:生理性黄疸通常在出生后24小时内开始出现,最大程度发生在出生后2-4天,然后逐渐消退。
如果黄疸在出生后24小时后出现,或者持续时间超过2周,就需要注意可能存在病理性黄疸。
2.评估黄疸的程度:使用比色卡或黄疸仪等工具来评估皮肤黄染的程度。
黄疸程度可以分为轻度、中度和重度。
一般来说,当血清胆红素水平较低时,黄疸可能只见于面部或头部;当血清胆红素水平较高时,黄疸可能扩展至全身。
3.血清胆红素水平:血清胆红素是评估黄疸程度的关键指标。
根据血清胆红素水平的不同,可以将新生儿黄疸划分为生理性黄疸和病理性黄疸。
一般而言,生理性黄疸的血清胆红素水平低于或等于17-20 mg/dL(290-340 μmol/L),而高于这个范围的黄疸可能是病理性的。
值得注意的是,仅依靠血清胆红素水平来诊断新生儿黄疸有一定的局限性,因为胆红素水平受到多种因素的影响,如出生孕周、出生体重、母亲胎龄、母婴血型不合等。
新生儿黄疸诊断标准
新生儿黄疸的诊断标准如下:
1. 新生儿出现黄疸时,建议及时去医院就诊,进行蓝光照射治疗。
2. 观察总胆红素、直接胆红素、间接胆红素的值,结合临床表现进行判断是否属于黄疸。
3. 新生儿黄疸分为生理性和病理性黄疸。
生理性黄疸在出生后两到三天出现,15天左右降至正常,总胆红素值不超过221μmol/L。
病理性黄疸在出生后就会出现,足月儿超过221μmol/L或者早产儿超过257μmol/L称为黄疸。
4. 如果患者的直接胆红素和间接胆红素的比值是1:1左右,可能存在肝性黄疸,常见的疾病有黄疸肝炎,会出现皮肤、巩膜眼睛发黄的症状,出现这种情况建议及时去医院就诊,积极配合医生治疗。
希望以上信息对你有所帮助,如果需要更详细专业的信息,建议咨询专业医生获取帮助。