弥散性血管内凝血(DIC)(精简版)
- 格式:doc
- 大小:77.50 KB
- 文档页数:5

弥散性血管内凝血D I C SANY标准化小组 #QS8QHH-HHGX8Q8-GNHHJ8-HHMHGN#弥散性血管内凝血(disseminated or diffuse intravascular coagulation, DIC)是指在某些致病因子作用下凝血因子和血小板被激活,大量可溶性促凝物质(soluble thromboplastin)入血,从而引起一个以凝血功能失常为主要特征的病理过程(或病理综合征)。
在微循环中形成大量微血栓,同时大量消耗凝血因子和血小板,继发性纤维蛋白溶解(纤溶)过程加强,导致出血、休克、器官功能障碍和贫血等临床表现的出现。
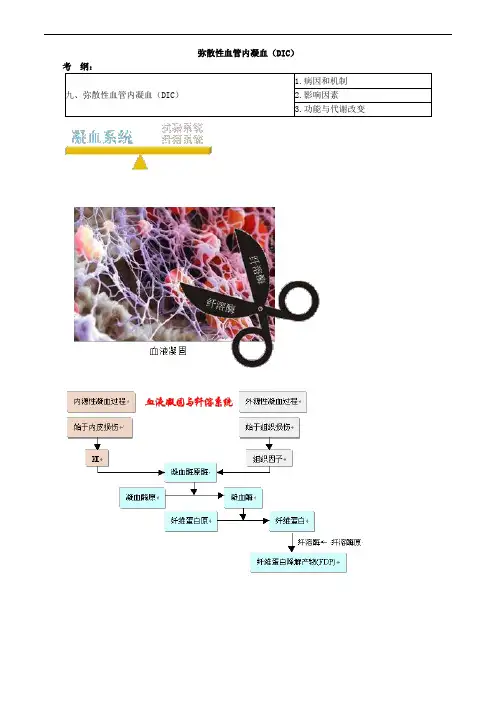
一、弥散性血管内凝血的病因(Etiology of DIC)二、弥散性血管内凝血的发病机制(Pathogenesis of DIC)DIC始于凝血系统的被激活,基本病理变化是在微小血管内形成微血栓。
因此,启动凝血过程的动因和途径是DIC发病的重要方面。
1.凝血酶原酶形成(1)血管内皮广泛受损:细菌及内毒素、病毒、缺氧和酸中毒等均可损伤血管内皮细胞,使内皮下胶原纤维暴露,促使血小板聚集和Ⅻ因子激活,然后相继激活多种凝血因子,最终形成凝血酶原酶。
因为参与反应的各种因子都存在于血浆中,因此这一凝血途径被称为内源性凝血系统。
(2)组织破坏:在严重创伤、烧伤、外科大手术、恶性肿瘤时,损伤和坏死组织可释放组织因子(或称Ⅲ因子)入血,形成凝血酶原酶。
由于触发物质(Ⅲ因子)来源于组织,故被称为外源性凝血系统。
目前认为组织因子释放引起的外源性凝血系统激活是造成DIC的主要途径。
(3)促凝物质释放:损伤的红细胞、白细胞和血小板可释放大量的促凝物质,如磷脂蛋白、血小板3因子(PF3),加速凝血过程。
2.凝血酶形成凝血酶原在凝血酶原酶的作用下,形成凝血酶。
3.纤维蛋白形成在凝血酶作用下,纤维蛋白原首先形成纤维蛋白单体,进而形成稳定的不溶性的纤维蛋白。
与凝血系统保持相对平衡的是纤维蛋白溶解系统,它的主要功能是将沉积在血管中的纤维蛋白溶解,去除由于纤维蛋白沉着引起的血管阻塞。

弥散性血管内凝血名词解释弥散性血管内凝血(DisseminatedIntravascularCoagulation,称DIC)是一种临床表现复杂的全身疾病,是一种伴随有炎症反应、凝血活动异常、血浆凝固因子酶精确调节缺乏的严重的多系统发病,也是一种引起血小板表面抗原改变,危害严重的慢性血液凝结病。
弥散性血管内凝血可由炎症性反应引发,可分为原发性和继发性两种。
原发性DIC是指由原发病及其病理生理机制所引起的DIC,是一种系统性反应,通常伴随有肿瘤、感染、烧伤、血液病等引起凝血活动和血浆凝固因子酶水平异常,继发性DIC是指通过药物、毒素等引起凝血活动增加、血浆凝固因子酶缺乏的DIC。
弥散性血管内凝血的诊断共有三大项:首先,血液常规检查,包括血常规、血球计数和血小板表面抗原改变,可以表现出血小板、红细胞和血浆凝固因子水平的异常;其次,凝血因子活动检查,凝血因子活动检查可以发现凝血因子的活性水平异常;最后,血浆凝固检查,血浆凝固检查可以表现出血浆凝固因子酶水平的异常。
弥散性血管内凝血的治疗有多种,一种是抗凝治疗。
抗凝治疗的目的是通过抑制凝血活动异常来减少血小板表面抗原改变,降低凝血活酶缺乏,从而改善患者的症状。
常用药物有抗凝药物、抗血小板药物等;另外一种是炎症性反应控制。
炎症性反应控制是指减少炎性因子对凝血活动和血浆凝固因子酶缺乏的影响,使血浆凝固因子水平增加,缓解患者的症状。
常用药物有抗生素、抗炎药物和免疫抑制剂等;再者,激活血浆凝固因子的治疗,目的是激活血浆凝固因子,减少凝血活动异常,促进血液凝结过程,从而改善患者的症状。
常用药物有活血药物、活化的血浆凝固因子和凝血酶抑制剂等。
总之,弥散性血内凝血是一种复杂的全身疾病,虽然现在有多种治疗方法,但还是要充分了解病因,以及正确使用药物,积极治疗原发病,才能取得良好的疗效。
此外,要注意饮食营养,以及规律生活,努力改善患者的生活质量,延缓病情的发展。

弥散性血管内凝血一、概述弥散性血管内凝血(DIC)是一种严重的血液凝固疾病,其特点是全身性微血栓形成和血小板、血浆凝血因子过度激活。
DIC在临床上常见于严重感染、创伤、肿瘤、妊娠并发症等情况下,是一种继发性凝血异常。
二、病因造成DIC的常见病因包括: - 严重感染:如败血症、脓毒症等 - 创伤和手术 -猝发型溶血 - 并发肿瘤:如白血病、恶性淋巴瘤等 - 妊娠并发症:如前置胎盘、子痫、胎盘早期剥离等三、病理生理DIC的病理生理过程包括: 1. 血小板激活:在DIC中,血小板被激活并聚集在微血栓上,导致血小板数量下降。
2. 血浆凝血因子激活:凝血酶原被过度激活转化为凝血酶,导致血小板活性增高,纤维蛋白形成微血栓。
3. 纤溶系统激活:高度激活的凝血系统引发纤溶系统过度激活,导致纤溶酶的释放,破坏凝血因子,加重出血倾向。
四、临床表现DIC的临床表现多样,常见的症状包括: - 出血:皮肤、黏膜、内脏出血 - 弥散性微血栓:引起多器官功能衰竭 - 衰竭:休克、多脏器功能不全 - 肾损伤:急性肾功能衰竭等五、诊断诊断DIC通常根据以下几个方面来确定: 1. 凝血功能检查:包括血小板计数、凝血酶原时间、纤维蛋白原水平等指标。
2. 病因诊断:了解病史、疾病情况等。
3. 症状和体征:出血、微血栓等表现。
六、治疗治疗DIC的目的在于控制出血、纠正凝血异常,常用的治疗措施包括: 1. 病因治疗:针对患者的病因进行治疗。
2. 血液制品治疗:输注血小板、新鲜冰冻血浆等。
3. 抗凝治疗:使用抗凝药物如肝素来抑制血管内凝血的进展。
4. 支持疗法:包括输液、维持水电解质平衡等。
七、预后DIC的预后取决于疾病的病因、严重程度以及及时性和有效性的治疗。
对于早期发现和积极治疗的患者,预后较好,但对于病情严重、合并多器官功能衰竭的患者,预后不佳。
八、结语弥散性血管内凝血是一种严重的血液凝固异常疾病,及时发现和积极治疗对于患者的生存有着重要意义。
弥散性血管内凝血(DIC)考纲:九、弥散性血管内凝血(DIC)1.病因和机制2.影响因素3.功能与代谢改变一、定义弥散性血管内凝血(DIC)——是指在某些致病因子的作用下,大量促凝物质入血,凝血因子和血小板被激活,使凝血酶增多,微循环中形成广泛的微血栓(高凝状态),继而因凝血因子和血小板大量消耗和继发性纤维蛋白溶解功能增强(低凝状态),机体出现以止、凝血功能障碍为特征的病理生理过程。
主要临床表现为出血、休克、器官功能障碍和微血管病性溶血性贫血等,是一种危重的综合征。
二、病因三、发病机制(一)DIC的发生1.组织损伤——组织因子(TF)释放,外源性凝血系统激活,启动凝血过程。
富含TF的组织有前列腺、肝、脑、肺、胰等2.血管内皮细胞损伤——凝血、抗凝调控失调3.血细胞破坏(1)红细胞大量破坏(2)白细胞的破坏或激活(3)血小板被激活4.促凝物质进入血液如:急性坏死性胰腺炎时,大量胰蛋白酶入血、蛇毒,如锯鳞蝰蛇毒、肿瘤细胞、羊水……组织损伤后导致DIC的机制主要是A.PC——蛋白酶C——抗凝物质B.AT- Ⅲ——抗凝血酶Ⅲ——抗凝物质C.肝素——抗凝物质D.TFPI——组织因子途径抑制物——抗凝物质E.TF——组织因子——启动外源性凝血途径『正确答案』E引起DIC的常见原因不包括A.恶性肿瘤B.严重创伤C.严重感染D.异型输血E.蛇咬伤中毒『正确答案』E(二)DIC的发展发生机制主要表现实验室检查高凝期凝血系统激活→凝血酶↑→微血栓血液处于高凝状态·凝血时间↓·血小板粘附性↑消耗性低凝期凝血因子和血小板因消耗而减少血液处于低凝状态,有出血表现·血小板计数↓·凝血酶原时间↓·纤维蛋白原含量↓·出血时间↑·凝血时间↑继发纤溶亢进期纤溶系统激活→产生大量纤溶酶;→纤维蛋白(原)降解产物形成明显出血·FDP↑·凝血酶时间↑·3P试验(+)DIC时,血液凝固性表现为A.凝固性增高B.凝固性降低C.凝固性先增高后降低D.凝固性先降低后增高E.凝固性无变化『正确答案』C急性DIC过程中,各种凝血因子均减少,其中减少最为明显的是A.纤维蛋白原B.凝血酶原C.Ca2+D.FⅫE.FⅤ『正确答案』A四、影响因素——DIC诱因(一)单核吞噬细胞系统功能受损(二)肝功能严重障碍(三)血液高凝状态(四)微循环障碍(五)医源性因素(一)单核吞噬细胞系统功能受损>>生理作用:单核吞噬细胞系统具有吞噬功能,也可清除纤溶酶、纤维蛋白降解产物(FDP)等。

弥散性血管内凝血名词解释弥散性血管内凝血(DIC)是一种严重的血液凝血异常疾病,通常伴随其他疾病或病理状态发生。
DIC的特点是血液中形成过多的血栓,导致血管内凝血,同时破坏了正常的凝血功能,导致出血。
以下是DIC中常见的一些术语和相关概念的解释:1. 弥散性血管内凝血:指在全身多个部位和器官血管内同时发生的血液凝块形成。
2. 血液凝块:由纤维蛋白或血小板等血液成分聚集后形成的团块。
在DIC中,凝块通常形成在微血管中。
3. 凝血因子:参与血液凝块形成的一系列蛋白质,包括纤维蛋白原、血小板、凝血酶原等。
4. 凝血活酶:凝血因子在一系列酶的催化下形成的活性物质,可以将纤维蛋白原转化为纤维蛋白,从而促进血液凝块形成。
5. 纤维蛋白溶解系统:通过降解纤维蛋白,使已形成的血液凝块溶解的系统。
在DIC中,纤维蛋白溶解系统被抑制,导致血液凝块难以溶解。
6. 纤维蛋白:一种存在于血液中的蛋白质,是血液凝块的主要成分。
7. 纤维蛋白溶酶原激活物:通过酶的作用将纤维蛋白溶酶原转化为纤维蛋白溶酶,进而使纤维蛋白溶解的物质。
8. 凝血酶:酶促使纤维蛋白原转化为纤维蛋白的凝血因子。
9. FDP:纤维蛋白降解产物,指纤维蛋白溶解过程中产生的一类分解产物。
在DIC中,FDP的水平升高,常被用作DIC的诊断指标之一。
10. 抗凝系统:通过抑制凝血物质的生成和活性,维持血液的正常流动状态的一系列物质和机制。
在DIC中,抗凝系统发生功能障碍,使凝血过程过度活跃。
11. 血栓溶酶系统:通过降解血栓物质,溶解血栓的系统。
在DIC中,由于纤维蛋白溶解系统受抑制,血栓溶酶系统也受到影响,导致血栓难以溶解。
总之,弥散性血管内凝血是一种严重的血液凝块形成和溶解失衡的疾病,需要及时诊断和治疗以避免严重的并发症。

弥散性血管内凝血(DIC)什么是弥散性血管内凝血(DIC)?弥散性血管内凝血(DIC),也称为消化质型凝血性坏死或消化系统内凝血性坏死,是一种致命性疾病。
该病是由于体内所有的微循环系统血管内同时或相继发生异常的病理性的凝血,使血栓塞滞,微循环出现障碍,从而导致内脏出血和多处性器官微梗塞。
DIC严重时,基本上是患者正在接受开腹手术、产科出血的和剧毒传染病的患者表现与项目。
弥散性血管内凝血疾病的发病机制DIC常常是一种二级疾病。
多数患者为创伤、感染和恶性肿瘤等疾病的早期并发症。
无论起病病因为何,疾病的终结果都是机体循环性栓塞和外出血。
引起DIC 最常见的因素为外伤和感染,恶性肿瘤,特别是急性白血病时亦可能出现DIC。
还有其他引起DIC的因素,如产科疾病。
DIC的临床表现和诊断DIC的表现具体取决于疾病的原因和病情的严重程度。
病人可以出现全身炎症反应,如发热、心率增快等,同时伴有出血或血栓形成等症状。
通常,血液检查会显示凝血功能异常,包括凝血酶原时间(PT)、部分凝血活酶时间(APTT)、纤维蛋白原、纤维蛋白分解产物等指标都会异常。
弥散性血管内凝血的治疗方法治疗DIC的首要目标是解决原发病,同时采取一系列措施以控制凝血和出血的过程。
治疗DIC的常用药物包括抗凝血药、止血药、补液等。
对于伴有出血倾向的患者,应积极输血,同时加强观察,及时处理。
结语弥散性血管内凝血是一种危重疾病,对患者的生命构成威胁。
及早发现、及早治疗是重要的。
在临床工作中,医务人员应重视DIC的防治工作,提高对DIC的认识,有效预防和治疗,提高患者的生存率。

医学dic名词解释DIC,即弥散性血管内凝血(Disseminated Intravascular Coagulation)。
弥散性血管内凝血是一种常见、复杂的凝血病理过程,其发病机制涉及凝血、纤溶、炎症和血管功能失调等多个方面。
DIC的特征是在全身性血栓形成的同时,伴有纤维蛋白溶解亢进和血小板减少。
DIC常见于其他疾病的并发症中,如严重感染、创伤、癌症等,特别是在严重感染中发生率较高。
DIC的主要病理生理特征是血栓在血管内形成,同时纤溶功能亢进。
血栓在血管内形成导致机体微循环障碍,特别是毛细血管内形成小血栓时,容易引起组织缺血、缺氧和器官功能损害。
纤溶功能亢进使纤维蛋白溶解过多,导致机体出现广泛纤溶症状,如出血、凝血功能障碍等。
DIC的临床表现多样,主要表现为出血、栓塞和器官功能障碍。
出血主要包括皮肤、黏膜、内脏器官等多种部位的明显或隐性出血。
栓塞可导致肺栓塞、脑栓塞等严重并发症。
器官功能障碍常见于伴发DIC的严重感染患者,如肾脏功能损害、肝功能损害等。
DIC的诊断主要依靠临床表现和实验室检查。
临床症状和体征有助于初步判断患者是否存在DIC,并可进一步明确病情严重程度。
实验室检查包括血液凝血功能指标和纤溶功能指标的检测。
常用的指标包括凝血酶原时间、活化部分凝血活酶时间、纤维蛋白原、D二聚体、血小板计数等。
DIC的治疗要根据病因和发病机制进行综合治疗。
一般而言,治疗DIC的原则是纠正病因、控制炎症、抑制凝血、调节纤溶等。
对于具体的病因,如感染、创伤等,需针对性地进行治疗。
对于炎症反应亢进和血小板减少的患者,可应用抗炎症药物及输注血小板。
对于纤溶功能亢进的患者,可应用纤溶抑制剂进行控制。
总之,DIC是一种常见且复杂的凝血病理过程,其发病机制涉及凝血、纤溶、炎症和血管功能失调等多个方面。
对于DIC 的治疗,需根据具体病因和发病机制进行综合治疗,以达到控制病情和预防并发症的目的。

弥散性血管内凝血(病理综合征)3506播放 02:27什么是dic?2652播放 01:01弥散性血管内凝血弥散性血管内凝血(disseminated or diffuse intravascular coagulation, DIC)是指在某些致病因子作用下凝血因子和血小板被激活,大量可溶性促凝物质入血,从而引起一个以凝血功能失常为主要特征的病理过程(或病理综合征)。
在微循环中形成大量微血栓,同时大量消耗凝血因子和血小板,继发性纤维蛋白溶解(纤溶)过程加强,导致出血、休克、器官功能障碍和贫血等临床表现的出现。
西医名称弥散性血管内凝血主要病因由感染性疾病、恶性肿瘤、产科疾病及外伤等所致英文名称disseminated intravascular coagulation;DIC主要症状出血、血栓栓塞、休克、各脏器功能受损所属科室急诊科、感染科、妇产科、儿科传染性无简介弥散性血管内凝血消耗性凝血病(简称DIC)是一个综合征,不是一个独立的疾病,是在各种致病因素的作用下,在毛细血管、小动脉、小静脉内广泛纤维蛋白沉积和血小板聚集,形成广泛的微血栓。
导致循环功能和其他内脏功能障碍,消耗性凝血病,继发性纤维蛋白溶解,产生休克、出血、栓塞、溶血等临床表现。
过去曾称为低纤维蛋白原血症(defibrination),消耗性凝血病(comsumptive coagulopathy),最近有人认为以消耗性血栓出血性疾病(comsumptive thrombohemorrhagic disordors)为妥,但最常用的仍为弥散性血管内凝血。
病因造成DIC的病因很多。
根据资料分析,在我国以感染最常见,恶性肿瘤(包括急性白血病)次之,两者占病因的2/3。
国外报告则以恶性肿瘤,尤其是有转移病变的占首位。
广泛组织创伤、体外循环及产科意外也是DIC发病的常见病因。
DIC的病因有涉及血液本身的及血液以外的因素,可以归纳如下:(一)血管内皮损伤和组织创伤1.感染各种严重的细菌感染〈如金黄色葡萄球菌、革兰氏阴性杆菌、中毒性菌痢、伤寒等〉均可导致DIC。

影响DIC发生发展的因素(1)单核-吞噬细胞系统功能受损:单核-吞噬细胞系统具有清除循环血液中的凝血酶、纤维蛋白及内毒素的作用,可抑制血栓形成;当单核-吞噬细胞系统功能损伤时,会导致机体凝血功能紊乱而易发生DIC(2)肝功能障碍:正常肝细胞能合成多种血浆凝血因子及抗凝物质,也能清除激活的凝血因子和纤溶物质,在凝血和抗凝血的平衡中发挥重要的调节作用。
当肝功能严重障碍时,患者体内的凝血和纤溶过程紊乱,极易发生DIC。
(3)血液高凝状态:血液中凝血物质和血小板数目增多,血液呈高凝状态,可见于妊娠妇女。
缺氧及酸中毒:通过损伤血管内皮,启动内源性凝血系统,也可以损伤血小板及红细胞,促进凝血物质释放。
(4)微循环障碍:正常血液流速较快,能将血浆中出现的少量活化的凝血因子及微小的纤维蛋白凝块稀释并运走;若微循环血流缓慢,血小板和红细胞易聚集,加速微血栓形成[3]。
分类根据病情进展速度,DIC可分为急性、亚急性和慢性。
临床表现DIC的临床表现复杂多样,与基础疾病有关。
但主要表现是出血、休克、器官功能障碍和贫血。
微血栓形成及缺血性组织坏死小动脉、毛细血管或小静脉内血栓可引起各种器官微血栓阻塞,导致器官灌注不足而发生功能障碍,严重者甚至发生衰竭。
引起缺血坏死。
皮肤末端小动脉阻塞时出血性死斑。
暴发型则表现为手指或足趾坏疽。
肾脏受累肾皮质坏死引起血尿、少尿甚至无尿,继发肾小管坏死,肾功能进一步受损。
肺间质岀血对呼吸功能影响,伴有不同程度的低氧血症。
胃及十二指肠黏膜下坏死可产生浅表性溃疡,导致消化道出血。
患者可出现肝细胞性黄疸,长期存在感染和低血压常使肝损害进一步加重。
肾上腺皮质出血及坏死造成急性肾上腺皮质功能衰竭,称为华-佛综合征(Waterhouse-Friderichsen syndrome);垂体微血栓引起的垂体出血、坏死,导致垂体功能衰竭,即席汉综合征(Sheehan syndrome)。
出血症状出血是DIC最初及最常见的临床表现,患者可有多部位出血倾向,最常见出血部位是皮肤,其次为肾、黏膜、胃肠道,表现为皮肤瘀斑、紫癜、咯血、消化道出血等。

弥散性血管内凝血D I C Document serial number【KKGB-LBS98YT-BS8CB-BSUT-BST108】弥散性血管内凝血(disseminated or diffuse intravascular coagulation, DIC)是指在某些致病因子作用下凝血因子和血小板被激活,大量可溶性促凝物质(soluble thromboplastin)入血,从而引起一个以凝血功能失常为主要特征的病理过程(或病理综合征)。
在微循环中形成大量微血栓,同时大量消耗凝血因子和血小板,继发性纤维蛋白溶解(纤溶)过程加强,导致出血、休克、器官功能障碍和贫血等临床表现的出现。
一、弥散性血管内凝血的病因(Etiology of DIC)二、弥散性血管内凝血的发病机制(Pathogenesis of DIC)DIC始于凝血系统的被激活,基本病理变化是在微小血管内形成微血栓。
因此,启动凝血过程的动因和途径是DIC发病的重要方面。
1.凝血酶原酶形成(1)血管内皮广泛受损:细菌及内毒素、病毒、缺氧和酸中毒等均可损伤血管内皮细胞,使内皮下胶原纤维暴露,促使血小板聚集和Ⅻ因子激活,然后相继激活多种凝血因子,最终形成凝血酶原酶。
因为参与反应的各种因子都存在于血浆中,因此这一凝血途径被称为内源性凝血系统。
(2)组织破坏:在严重创伤、烧伤、外科大手术、恶性肿瘤时,损伤和坏死组织可释放组织因子(或称Ⅲ因子)入血,形成凝血酶原酶。
由于触发物质(Ⅲ因子)来源于组织,故被称为外源性凝血系统。
目前认为组织因子释放引起的外源性凝血系统激活是造成DIC的主要途径。
(3)促凝物质释放:损伤的红细胞、白细胞和血小板可释放大量的促凝物质,如磷脂蛋白、血小板3因子(PF3),加速凝血过程。
2.凝血酶形成凝血酶原在凝血酶原酶的作用下,形成凝血酶。
3.纤维蛋白形成在凝血酶作用下,纤维蛋白原首先形成纤维蛋白单体,进而形成稳定的不溶性的纤维蛋白。
弥散性血管内凝血(DlC)Dic (弥散性血管内凝血)是一种以全身性血管内凝血系统激活为特征的临床综合症,因促凝物质的暴露(或产生)增多,天然抗凝因子及内源性纤溶不足,导致广泛的微血管内血栓形成;可同时或相继而因大量凝血因子和血小板消耗,(有时伴有纤溶亢进),导致多部位出血、休克、器官功能障碍及微血管病性溶血性贫常见病因和诱因发生机制1.DIC 的起始:启动内外源性凝血途径①组织损伤 (TF )②VEC 损伤③血细胞破坏④其它促凝物质入血:急性胰腺炎(胰 蛋白酶)羊水栓塞异常颗粒物质(肿瘤细胞)外源性毒素(蛇毒、蜂毒) 2.DIC 的发展DIC 的发展DlC 的实验室检查3P 实验【血浆鱼精蛋白副凝试验】3P试验:血浆鱼精蛋白副凝试验 (plasma PrOtamiII ParMoagUhdon test)黑盘0 一鱼精蛋白 游离单体(FM ) 多聚体凝块(£她)PLnXlnaFM --------------Fbn一 FDP ♦(A, B, CX,Y)PLn目的:检查X 片段的存在 原理:鱼精蛋白加入患者血浆后,可与FDP 中的X 片段结合,使血 浆中原与FDP X 片段结合的纤维蛋白单体分离并彼此聚合而凝固。
这种不需酶的作用,而形成纤维蛋白的现象称为副凝试验。
意义:DIC 患者呈阳性反应。
D-二聚体检查D-二聚体玲FDP 中D 二聚体片段好纤溶酶分解纤维蛋白的产物之-÷继发性纤溶亢进的重要指标D-二聚体检查Fbg — ---------- ,FM —~~AFbIlPU 原发性纤溶继发性纤溶PLnA, B, C, X, Y+D-Monomer + E原理:纤维蛋白原比纤维蛋白更容易被纤溶酶分解。
在凝血酶的作用 下纤维蛋白原先被转变为纤维蛋白多聚体,然后再被纤溶酶分解,才 能形成D-二聚体。
意义:反应继发性纤溶亢进的重要指标。
在原发性纤溶亢进时,血中 FDP 个,但D-二聚体并不增高。
弥散性血管内凝血弥散性血管内凝血弥散性血管内凝血(diseminated intravascular coagulation,DIC)是发生在多种疾病基础上,由于致病因素激活凝血系统,导致全身微血栓形成,凝血因子大量消耗并继发纤溶亢进,引起广泛的全身性出血及微循环衰竭的临床综合征。
临床上主要表现为出血、休克、溶血、微血管栓塞及多器官功能衰竭。
DIC是许多危重疾病的一个中间病理过程,是凝血功能衰竭的表现,病势凶险,死亡率高,是目前急危重症中一个棘手的难题。
本章主要讨论急性弥散性血管内凝血。
[病因与发病机制]引起DIC的病因很多,可见于临床各科的急危重症患者。
据统计:以感染最常见,占DIC 发病总数的31﹪-43﹪;其次为恶性肿瘤,占24﹪-34﹪;严重创伤、大手术、烧伤、休克、病理产科、体外循环,也都是急性DIC发生的常见病因。
各种病因引发DIC的发病机制不完全相同,常见几种病因引起DIC的机制如下:一、感染细菌、病毒、立克次体、真菌等引起的全身严重感染,均可促使DIC发生,尤其革兰氏阴性菌感染所致DIC在危重病中受到高度重视,其中关键因素是内毒素。
发病机制为:1.病原体、毒素及免疫复合物损伤血管内皮细胞,激活凝血系统;2.激活血小板,促进聚集与释放;3.感染可导致全身炎症反应综合征(SIRS),失控的炎症反应可损伤全身血管内皮细胞,激活凝血系统;4.感染可引起单核细胞、血管内皮细胞组织因子(TF)的过度表达和释放。
二、严重创伤和大手术严重的复合性外伤、挤压伤综合征、大面积烧伤、大手术(尤其富含组织因子的器官,如脑、胸、胰腺、前列腺、子宫及胎盘等)均可诱发DIC。
发病机制为:1.组织损伤后导致组织因子和(或)组织因子类物质释放入血,激活外源性凝血系统;2.广泛血管破坏,胶原组织暴露,血小板粘附和聚集,激活内源性凝血系统;3.诱发SIRS发生;4.合并休克。
三、病理产科常见病因有羊水栓塞、感染性流产、死胎滞留、重症妊高症、子宫破裂、胎盘早剥、前置胎盘等。
第九章弥散性⾎管内凝⾎(DIC)DIC的概念是什么第九章弥散性⾎管内凝⾎(DIC)DIC的概念是什么?概念:DIC是指在各种病因作⽤下,机体凝⾎系统被激活⽽引起的以凝⾎功能失常为主要特征的复杂病理过程。
临床上表现为出⾎、低⾎压或休克、贫⾎和脏器功能障碍。
第⼀节 DIC的原因和发病机制⼀、原因:P137 表9-1⼆、机制:(⼀)启动外源性凝⾎系统(组织严重受损、释放TF、启动外凝)外源性凝⾎系统是由于损伤的组织、细胞释放出组织因⼦并与凝⾎因⼦Ⅶ结合⽽开始的。
组织因⼦:是由263Aa残基构成的跨膜糖蛋⽩。
*⼤⼿术,外伤,感染,产科意外(胎盘早剥、宫内死胎),恶性肿瘤或实质脏器坏死等情况下损伤组织或细胞表⾯暴露出组织因⼦ Ca2+Ⅶ因⼦复合物(TF-Ⅶα)另外Ⅻa、Ⅹa、凝⾎酶激活传统通路激活选择通路Ⅶ因⼦Ⅹ因⼦Ⅸ因⼦激活Ⅶα* Ⅶα因⼦的活性(即激活Ⅹ因⼦的作⽤)可因 TF 的有⽆相差40000倍。
* ⾎管外层平滑肌细胞、成纤维细胞及周围的周细胞、星形细胞、⾜状突细胞可恒定的表达TF,以备⽌⾎。
* ⽽与⾎液接触的内⽪细胞、单核细胞、嗜中性粒细胞及巨嗜细胞,正常时不表达TF。
但在各种感染或炎症介质(内毒素、IL-1、TNF)刺激下,这些细胞可在短时间内诱导出TF的凝⾎反应。
内源性凝⾎系统的激活⽅式有⼏种?(⼆)启动内源性凝⾎系统其启动因⼦是Ⅻ因⼦,⽅式有两种:1.接触激活(固相激活)各种原因(细菌、病毒、内毒素、抗原抗体复合物、⾼热、持续缺⾎缺氧、酸中毒、冻伤和创伤)→内⽪下胶原暴露→凝⾎因⼦Ⅻ在负电荷影响下变构→暴露出活性中⼼,即被激活成Ⅻα称为~。
2.酶性激活(液相激活):组织细胞受损激活激肽释放酶⽔解Ⅻf(激肽释放酶原激活物)Ⅻ和Ⅻα纤溶酶释放胰蛋⽩酶→激肽释放酶→进⼀步使Ⅻ-Ⅻα加速内凝。
三、⾎细胞⼤量破坏、⾎⼩板被激活* ⾎液中的单核细胞、中性粒细胞等内毒素、IL-1、TNF 可诱导表达TF启动内凝,刺激* 急性早幼粒细胞性⽩⾎病患者化疗、放疗 WBC⼤量破坏→释放TF样物→促进DIC 发⽣。
弥散性血管内凝血(DIC)(精简版)
弥散性血管内凝血(disseminated or diffuse intravascular coagulation, DIC)是指在某些致病因子作用下凝血因子和血小板被激活,大量可溶性促凝物质(soluble thromboplastin)入血,从而引起一个以凝血功能失常为主要特征的病理过程(或病理综合征)。
在微循环中形成大量微血栓,同时大量消耗凝血因子和血小板,继发性纤维蛋白溶解(纤溶)过程加强,导致出血、休克、器官功能障碍和贫血等临床表现的出现。
一、弥散性血管内凝血的病因(Etiology of DIC)
二、弥散性血管内凝血的发病机制(Pathogenesis of DIC)
DIC始于凝血系统的被激活,基本病理变化是在微小血管内形成微血栓。
因此,启动凝血过程的动因和途径是DIC发病的重要方面。
1.凝血酶原酶形成
(1)血管内皮广泛受损:细菌及内毒素、病毒、缺氧和酸中毒等均可损伤血管内皮细胞,使内皮下胶原纤维暴露,促使血小板聚集和Ⅻ因子激活,然后相继激活多种凝血因子,最终形成凝血酶原酶。
因为参与反应的各种因子都存在于血浆中,因此这一凝血途径被称为内源性凝血系统。
(2)组织破坏:在严重创伤、烧伤、外科大手术、恶性肿瘤时,损伤和坏死组织可释放组织因子(或称Ⅲ因子)入血,形成凝血酶原酶。
由于触发物质(Ⅲ因子)来源于组织,故被称为外源性凝血系统。
目前认为组织因子释放引起的外源性凝血系统激活是造成DIC的主要途径。
(3)促凝物质释放:损伤的红细胞、白细胞和血小板可释放大量的促凝物质,如磷脂蛋白、血小板3因子(PF3),加速凝血过程。
2.凝血酶形成
凝血酶原在凝血酶原酶的作用下,形成凝血酶。
3.纤维蛋白形成
在凝血酶作用下,纤维蛋白原首先形成纤维蛋白单体,进而形成稳定的不溶性的纤维蛋白。
与凝血系统保持相对平衡的是纤维蛋白溶解系统,它的主要功能是将沉积在血管中的
纤维蛋白溶解,去除由于纤维蛋白沉着引起的血管阻塞。
纤维蛋白溶解过程大致分为两个阶段:首先是纤溶酶原被激活,形成纤溶酶。
随后纤溶酶分解纤维蛋白(原),形成纤维蛋白(原)降解产物(FDP),随血流运走。
三、影响弥散性血管内凝血发生发展的因素
1、单核-吞噬细胞系统功能受损:单核-吞噬细胞系统具有清除循环血液中的凝血酶、纤维蛋白及内毒素的作用,可抑制血栓形成;当单核-吞噬细胞系统功能损伤时,会导致机体凝血功能紊乱而易发生DIC
2、肝功能障碍:正常肝细胞能合成多种血浆凝血因子及抗凝物质,也能清除激活的凝血因子和纤溶物质,在凝血和抗凝血的平衡中发挥重要的调节作用。
当肝功能严重障碍时,患者体内的凝血和纤溶过程紊乱,极易发生DIC。
3、血液高凝状态:血液中凝血物质和血小板数目增多,血液呈高凝状态,可见于妊娠妇女。
缺氧及酸中毒:通过损伤血管内皮,启动内源性凝血系统,也可以损伤血小板及红细胞,促进凝血物质释放
4、微循环障碍:正常血液流速较快,能将血浆中出现的少量活化的凝血因子及微小的纤维蛋白凝块稀释并运走;若微循环血流缓慢,血小板和红细胞易聚集,加速微血栓形成
四、弥散性血管内凝血的分类(Classification of DIC)
根据病情进展速度,DIC可分为急性、亚急性和慢性。
DIC的分类及各类型特点
基本特点常见病因
急性DIC 在几小时或1-2天内发生,病情凶险,进展迅速;症
状明显,以休克和出血为主败血症休克、异型输血、移植后急性
排斥反应等
五、弥散性血管内凝血的分期(Stages of DIC)
DIC通常分为三期,即高凝期、消耗性低凝期和继发性纤溶亢进期(表)。
六、弥散性血管内凝血的临床表现(Manifestation of DIC)
DIC的临床表现复杂多样,但主要表现是出血、休克、器官功能障碍和贫血。
(一)出血(Hemorrhage)
出血是DIC最初及最常见的临床表现,患者可有多部位出血倾向,如皮肤瘀斑、紫癜、咯血、消化道出血等。
轻者仅表现为局部(如注射针头处)渗血,重者可发生多部位出血。
出血的机制如下:
1.凝血物质被消耗而减少在DIC的发生、发展过程中,大量血小板和凝血因子被消耗,凝血因子及血小板明显减少,导致凝血障碍而引发出血。
2.继发性纤溶亢进活化的凝血因子Ⅻa可激活纤溶系统,使纤溶酶原变成纤溶酶。
纤溶酶既能溶解已形成的微血栓纤维蛋白凝块,引起血管损伤部位再出血,还能水解多种凝血因子和凝血酶原而造成低凝状态,加重出血。
3.FDP的形成 FDP是纤维蛋白原在纤溶酶作用下生成的多肽碎片,可抑制凝血酶和抑制血小板聚集,加重出血。
(二)休克(Shock)
广泛的微血栓形成使回心血量明显减少,加上广泛出血造成的血容量减少等因素,使心输出量减少,加重微循环障碍而引起休克。
DIC形成过程中产生多种血管活性物质(激肽、补体C3a和C5a),造成微血管平滑肌舒张,通透性增高,回心血量减少。
(三)器官功能障碍(Organic dysfunction)
DIC时,广泛的微血栓形成导致器官缺血而发生功能障碍,严重者甚至发生衰竭。
累及的器官有肾(临床表现为少尿、蛋白尿、血尿等)、肺(表现为呼吸困难、肺出血)、肝(黄
疸、肝功能衰竭)、肾上腺皮质出血及坏死造成急性肾上腺皮质功能衰竭,称为华-佛综合征(Waterhouse-Friderichsen syndrome);垂体微血栓引起的垂体出血、坏死,导致垂体功能衰竭,即席汉综合征(Sheehan syndrome)。
(四)贫血(Anemia)
由于出血和红细胞破坏,DIC病人可伴有微血管病性溶血性贫血(microangiopathic hemolytic anemia)。
这种贫血除具备溶血性贫血的一般特征外,在外周血涂片中还可见到一些形态特异的红细胞碎片,称为裂体细胞(schistocyte)。
这是因为循环中的红细胞流过由纤维蛋白丝构成的网孔时,常会粘着或挂在在纤维蛋白丝上,加上血流的不断冲击,引起红细胞破裂。
七、防治原则(principles of treatment)
(一) 防治原发病(Prevention and treatment of primary diseases)
预防和去除引起DIC的病因是防治DIC的根本措施。
例如控制感染,去除死胎或滞留胎盘等。
某些轻度DIC,只要及时去除病因,病情即可迅速恢复。
(二) 改善微循环障碍(Improvment of microcirculatory diaturbance)
采用扩充血容量、解除血管痉挛等措施及早疏通阻塞的微循环。
(三) 建立新的凝血与纤溶间的动态平衡(Establish new balance between coagulation and fibrolysis)
在高凝期可应用抗凝药物如肝素、低分子右旋糖酐、阿斯匹林等阻止凝血过程的发动与进行,预防新血栓的形成。
出血倾向十分严重的病人,可输血或补充血小板等凝血物质以及使用纤溶抑制剂。