急性胃肠损伤
- 格式:ppt
- 大小:1.12 MB
- 文档页数:30

重症患者胃肠功能障碍的诊断与处理急性胃肠损伤的定义和分级一、定义2012年欧洲重症医学会腹部疾病工作组指出,胃肠道功能障碍是描述发生在ICU之外的大部分胃肠道症状和诊断。
对于重症患者,建议用“急性胃肠损伤”(AGI)。
急性胃肠损伤(acute gastrointestinal injury,AGI)是指由于重症患者急性疾病本身导致的胃肠道功能障碍。
本病不是独立的疾病,而是多器官功能障碍(MODS)的一部分,包括急性胃粘膜病变(应激性溃疡)、麻痹性肠梗阻、腹腔内高压(IAH)、腹腔间隔室综合症(ACS)等。
原发性AGI:是指由胃肠道系统的原发疾病或直接损伤导致的AGI。
常见于胃肠道系统损伤初期。
常见病如腹膜炎、胰腺或肝脏病理改变、腹部手术、腹部创伤等;继发性AGI:是机体对重症疾病反应的结果,无胃肠系统原发疾病(第二打击)。
发生于肺炎、心脏疾病、非腹部手术或创伤、心肺复苏后等。
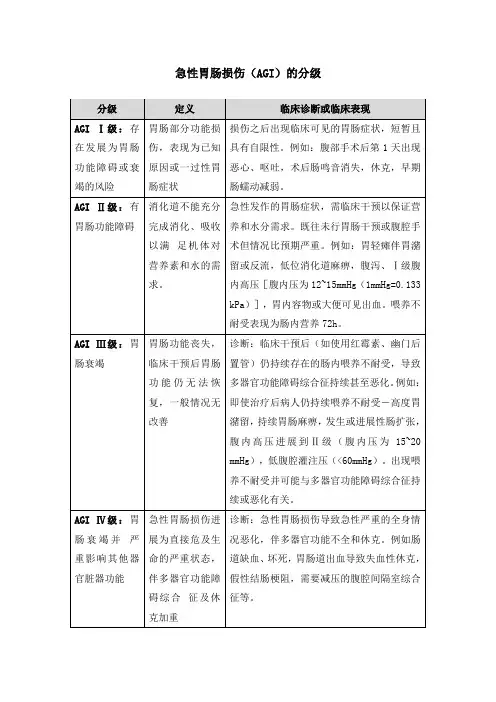
二、AGI严重程度分级AGIⅠ级(存在胃肠道功能障碍和衰竭的危险因素)AGIⅡ级(胃肠功能障碍)AGI Ⅲ级(胃肠功能衰竭)AGI Ⅳ级(胃肠功能衰竭伴有远隔器官功能障碍)1、AGI I级有明确病因、暂时的、胃肠道功能部分受损。
胃肠道症状常常发生在机体经历一个打击(如手术、休克等)之后,具有暂时性和自限性的特点。
举例:腹部术后早期恶心、呕吐;休克早期肠鸣音消失、肠动力减弱。
2、AGI II级胃肠道不具备完整的消化和吸收功能,无法满足机体对营养物质和水的需求。
胃肠功能障碍未影响患者一般状况。
AGI通常发生在没有针对胃肠道的干预的基础上,或者当腹部手术造成的胃肠道并发症较预期更严重时,此时亦认为发生AGIⅡ级。
举例:胃轻瘫伴大量胃潴留或返流、下消化道麻痹、腹泻、腹腔内高压(IAH) Ⅰ级(腹内压(IAP) 12-15mmHg)、胃内容物或粪便中可见出血、存在喂养不耐受(尝试肠内营养途径72小时未达到20kcal/kg BW/day目标)。
![重症患者急性胃肠损伤分级 AGI[一类严选]](https://uimg.taocdn.com/ba9001c0dd88d0d233d46aca.webp)


最新急性胰腺炎:急性胃肠损伤评分评估病情严重程度及预后急性胰腺炎(AP)是临床上常见的急腹症,其中重症急性胰腺炎(SAP)病情凶险,常合并多器官功能衰竭。
SAP时炎症递质的释放、渗出及组织坏死常对胃肠道功能造成严重影响,所导致的肠道菌群易位和肠源性内毒素血症进一步继发感染性胰腺坏死和发生脓毒血症,是AP 患者死亡的重要原因之一。
因此将胃肠功能评分纳入AP的病情判断,对于及时采取针对性治疗措施和改善预后有积极意义。
但目前国内外常用的包括APACHEⅡ、BISAP、MCTSI等评分系统均缺乏对胃肠道功能的评估。
本研究引入欧洲重症医学协会腹部疾病工作组于2012年提出的急性胃肠损伤(acute gastrointestinal injury,AGI)概念,通过与上述常用临床评分进行比较,评估其判断AP患者病情严重程度和预后的价值。
资料与方法一、一般资料收集2016年1月至2018年6月间国家消化系统疾病临床医学研究中心包括海军军医大学第一附属医院、上海瑞金医院、安徽医科大学附属第一医院、云南省第一人民医院等单位收治的719例72 h内发病的AP患者的临床资料,其中男性463例,女性256例,年龄18~82(52±15)岁。
根据患者病情严重程度分为轻症急性胰腺炎(MAP)组(506例)、中度重症急性胰腺炎(MSAP)组(112例)和SAP组(101例)。
纳入标准:(1)AP诊断及分级符合2019年中华医学会消化病学分会胰腺疾病学组《中国急性胰腺炎诊治指南(2019,沈阳)》的标准;(2)年龄18~82岁;(3)临床资料完整,有多种系统评分。
排除标准:(1)年龄<18岁或>82岁;(2)哺乳或妊娠期女性;(3)患有精神疾病者和有肿瘤史、炎症性肠病者;(4)临床数据不完整。
二、AGI评分标准参照欧洲重症医学协会腹部疾病工作组的定义,按照AGI分级从轻到重进行评分:AGIⅠ级(胃肠功能部分受损),表现为暂时的恶心、呕吐、腹胀,评为0分;AGIⅡ级(胃肠功能不全),表现为胃轻瘫伴胃潴留、>3 d无排便或腹部影像有气液平,评为1分;AGI Ⅲ级(胃肠功能衰竭),表现为胃内大量潴留、麻痹性肠梗阻、腹内压升高,评为2分;AGI Ⅳ级(胃肠功能衰竭并严重影响其他脏器的功能),表现为胃肠道大量出血、肠道缺血坏死、腹腔间室隔综合征,评为3分。



重症患者胃肠功能障碍的诊断与处理急性胃肠损伤的定义和分级一、定义2012年欧洲重症医学会腹部疾病工作组指出,胃肠道功能障碍是描述发生在ICU之外的大部分胃肠道症状和诊断。
对于重症患者,建议用“急性胃肠损伤”(AGI)。
急性胃肠损伤(acute gastrointestinal injury,AGI)是指由于重症患者急性疾病本身导致的胃肠道功能障碍。
本病不是独立的疾病,而是多器官功能障碍(MODS)的一部分,包括急性胃粘膜病变(应激性溃疡)、麻痹性肠梗阻、腹腔内高压(IAH)、腹腔间隔室综合症(ACS)等。
原发性AGI:是指由胃肠道系统的原发疾病或直接损伤导致的AGI。
常见于胃肠道系统损伤初期。
常见病如腹膜炎、胰腺或肝脏病理改变、腹部手术、腹部创伤等;继发性AGI:是机体对重症疾病反应的结果,无胃肠系统原发疾病(第二打击)。
发生于肺炎、心脏疾病、非腹部手术或创伤、心肺复苏后等。
二、AGI严重程度分级AGII级(存在胃肠道功能障碍和衰竭的危险因素)AGIn级(胃肠功能障碍)AGI H级(胃肠功能衰竭)1、AGI I 级有明确病因、暂时的、胃肠道功能部分受损。
胃肠道症状常常发生在机体经历一个打击(如手术、休克等)之后,具有暂时性和自限性的特点。
举例:腹部术后早期恶心、呕吐;休克早期肠鸣音消失、肠动力减弱。
2、AGI II 级胃肠道不具备完整的消化和吸收功能,无法满足机体对营养物质和水的需求。
胃肠功能障碍未影响患者一般状况。
AGI通常发生在没有针对胃肠道的干预的基础上,或者当腹部手术造成的胃肠道并发症较预期更严重时,此时亦认为发生AGIn级。
举例:胃轻瘫伴大量胃潴留或返流、下消化道麻痹、腹泻、腹腔内高压(IAH)I级(腹内压(IAP)12-15mmHg)、胃内容物或粪便中可见出血、存在喂养不耐受(尝试肠内营养途径72小时未达到20kcal/kg BW/day目标)。
3、AGI III 级给予干预处理后,胃肠功能仍不能恢复,整体状况没有改善。



脓毒症急性胃肠损伤怎么办?中西医疗法有效吗在临床治疗中,一般患有脓毒症的患者,其胃肠道都会受到一定的影响,可以说胃肠道是脓毒症病理生理过程最严重的受累器官之一。
这就需要对此症状进行早期、客观和准确的评估,对脓毒症患者的急性胃肠损伤程度进行综合分析,然后及时干预,主要目的是减轻其他因素对患者胃肠道的影响,更好地改善脓毒症患者的预后。
当前临床上对脓毒症急性胃肠损伤的治疗方式是比较多的,但是缺乏特异性的诊断指标,影响了治疗的质量。
如果出现了脓毒症急性胃肠损伤要怎么办?中西医治疗方式能不能改善患者的基本症状?下面就让我们一起来分析一下。
一、脓毒症急性胃肠损伤的特点脓毒症对患者的身体影响是比较大的,如果不对其进行及时治疗,还会对患者日后的生活质量带来严重的影响,其发病的时候最常和最易累的器官就是胃肠道。
我们的胃肠道不仅具有营养物质的消化等功能,还起到了对肠道的屏障功能,可以阻止肠道内毒素和细菌对我们肠胃的影响。
因此为了预防脓毒症急性胃肠损伤的发生,提高治疗效果,对现代中医药治疗方式进行了分析,加强了此方式与西医疗法的有效结合。
此外当脓毒症患者处于危重状态的时候,由于全身炎症反应和大量液体渗出,会对胃肠脏器带来非常严重的影响。
医学研究显示,患者的胃肠功能衰竭不仅是MODS的组成之一,更是MODS的启动因子,当患者的胃肠功能受损以后,我们肠胃对营养物质和水的吸收和消化功能会不断下降,造成大量细菌移位,非常容易出现肠源性感染。
二、中西治疗脓毒症急性胃肠损伤的原则当我们的机体处于正常的情况下其循环血流的30%都会经过胃肠道,所以在应激状态下的胃肠道,最早出现的问题是缺血缺氧,但是其能促进功能恢复。
因此需要对脓毒症患者的胃肠功能障碍进行早期干预,有效改善脓毒症患者的基本情况,避免胃肠道损失的发生。
此外危重症脓毒症比较严重的患者其胃肠功能障碍的发生机制也比较复杂,所以要想提高对此患者的治疗质量,需要创新其防治方法,加强中西医的有效结合,预防胃肠功能进一步衰竭。
摘要:近年来,危重患者胃肠功能障碍的问题已受到越来越多临床医生的广泛关注,因此在2012年欧洲重症监护医学学会腹部问题工作组对危重症患者的胃肠功能进行了规范化阐述。
本文就急性胃肠损伤(AGI )的定义、诊断、新型生物学标记物、治疗进展进行了综述,认为AGI 的提出对早期急性胃肠损伤患者的及时干预及改善预后有着重要意义。
一些新型生物学标志物能否应用于临床尚需进一步验证及临床观察研究。
中医药从患者整体观出发,防治AGI 具有其一定的特色,中医内服及外治疗法对于降低患者病死率、提高其近期和远期的存活率、减少患者个人和社会的医疗费用等方面有着积极作用,值得进一步研究。
关键词:急性胃肠损伤;生物学标志物;诊治;进展中图分类号:R573.3文献标志码:A文章编号:1673-9043(2019)04-0412-05急性胃肠损伤生物标志物研究及诊治进展*汪晓奕(上海市中西医结合医院,上海200082)*基金项目:上海市虹口区卫计委医学科研课题(虹卫1604-13);上海市中西医结合医院院级科研项目(中西医16-01-05)。
作者简介:汪晓奕(1987-),女,硕士,主治医师,主要从事中医药治疗常见胃肠道疾病的研究。
DOI :10.11656/j.issn.1673-9043.2019.04.22近年来,危重症患者胃肠功能障碍的问题已受到越来越多临床医生的广泛关注及重视。
多项临床研究证实,超过60%的重症加强护理病房(ICU )患者会发生胃肠道损伤症状[1]。
而且,危重症患者发生胃肠道疾病的进展与其预后不良密切相关。
目前认为,人体的胃肠道作为全身炎症反应综合征(SIRS )的始动器官及多器官功能障碍综合征(MODS )的枢纽器官,是脓毒症的发源地,急性胃肠功能损伤一旦发生在危重症患者中,则往往提示病情加重或预后不良[2]。
然而,学术界对胃肠道功能障碍的术语及定义较为混乱,缺乏统一共识,这在一定程度上也影响了疾病的治疗。