无菌工艺模拟实验指南(无菌制剂)
- 格式:pdf
- 大小:664.87 KB
- 文档页数:23



无菌制剂GMP实施指南目录目录1.前言 (1)1.1 背景 (1)1.1.1 指南说明 (1)1.1.2 法规背景 (1)1.1.3 技术背景 (1)1.2 范围 (2)2.质量管理 (4)3.人员 (34)3.1无菌药品生产对人员的基本要求和原则 (34)3.1.1 人员的培训 (34)3.1.2 人员卫生 (35)3.1.3 人员监测计划 (36)3.1.4 实验室人员 (37)3.2 关键区域人员的良好行为规范 (37)3.3 无菌区着装和更衣确认 (39)4.厂房设施 (44)4.1 设计和布局 (44)4.2功能区设计 (52)4.2.1无菌操作区 (52)4.2.2气锁 (53)4.2.3无菌准备区和辅助区 (59)4.3.4传递区域 (60)4.2.5仓贮区 (60)4.3建筑设计与房间装饰 (60)4.3.1建筑设计 (60)4.3.2房间装饰 (62)5.公用系统 (63)5.1 概论 (63)5.1 空调净化系统(HVAC) (63)5.2 水系统 (69)5.3 气体系统 (71)5.3.1 压缩空气 (71)5.3.2 氮气 (73)5.4 无菌产品生产的电力系统 (74)6仪器设备 (75)6.1设备的选型与设计 (78)6.1.1净化、清洗和灭菌的要求 (78)6.1.2材质、外观和安全设计要求 (78)6.1.3结构设计要求 (79)6.1.4在线监测、控制和验证的要求 (79)6.1.5对公用工程的要求 (79)6.2 仪器、仪表 (80)6.2.1仪器、仪表和计量 (80)6.2.2仪器、仪表的设计、性能、定位 (80)6.2.3仪器仪表的周期校准 (82)6.2.4仪器仪表校准的内容 (83)6.3设备维修 (83)i目录无菌制剂GMP实施指南6.4电脑系统 (83)6.4.1概述 (83)6.4.2 计算机验证 (84)7物料 (86)7.1 无菌药品生产对物料的基本要求和原则 (92)7.2 无菌药品物料的风险控制 (95)8生产管理 (98)8.1工艺流程 (99)8.2过程控制 (100)8.2.1计划管理 (101)8.2.2时限管理 (101)8.2.3内毒素控制 (102)8.2.4批次划分 (106)8.2.5.清场管理 (107)8.2.6取样 (108)8.2.7物料平衡 (110)8.3生产管理控制要点的实例分析 (110)8.3.1药液称量配制 (111)8.3.2制袋管理 (111)8.3.3灭菌管理 (111)8.3.4灭菌后样品的传输 (112)8.3.5粉体分装 (112)8.3.6阻隔膜包装 (112)8.3.7产品检漏 (112)9清洗和准备 (113)9.1 胶塞 (115)9.1.1 胶塞的清洗和准备 (115)9.1.2 胶塞清洗机 (119)9.2 玻璃容器 (122)9.2.1 玻璃容器的清洗和准备 (122)9.2.2 洗瓶机 (125)9.2.3 隧道烘箱 (127)9.3塑料容器 (129)9.4 颗粒杂质 (130)9.5传递 (131)10药液的配制 (133)10.1起始物料 (135)10.2溶液的配制 (138)10.3微生物污染水平控制 (143)10.4 除菌过滤 (146)10.5 药液配制设备 (160)11灌装 (167)11.1 C级下大容量灌装 (169)11.2 小容量灌装 (172)11.2.1 A/B级下小容量灌装 (172)11.2.2 A/C级下小容量灌装 (175)11.3 粉针剂的分装 (176)11.4 灌装设备 (180)12冻干 (184)12.1 冻干流程 (184)12.2冻干工艺的验证 (189)ii无菌制剂GMP实施指南目录12.3 冻干机 (197)12.3.1 设备技术要求 (197)12.3.2 设备确认 (200)131415161718 轧盖 (205)13.1 轧盖工序 (206)13.2 轧盖的环境要求 (207)13.3 轧盖机 (209)灭菌方法 (212)14.1 灭菌概述 (212)14.2湿热灭菌 (213)14.2.1 湿热灭菌概述 (214)14.2.2湿热灭菌程序的开发 (221)14.2.3湿热灭菌确认与验证 (228)14.2.4 灭菌系统的日常维护 (230)14.3干热灭菌 (231)14.3.1干热灭菌概述 (232)14.3.2 干热灭菌确认与验证 (236)14.3.3 干热灭菌设备日常管理要点 (243)14.4 辐射灭菌 (243)14.4.1 辐射灭菌概述 (244)14.4.2 辐射灭菌的确认和验证 (246)14.4.3 辐射灭菌的日常管理要点 (249)14.5 环氧乙烷灭菌 (257)14.5.1 环氧乙烷灭菌概述 (258)14.5.2环氧乙烷灭菌的确认和验证 (261)14.6过滤除菌工艺 (268)14.6.1除菌级过滤器的验证/细菌截留 (268)14.6.2完整性检测 (276)14.6.3过滤器的选择和特性描述 (287)无菌药品的最终处理 (295)15.1密封完整性测试 (295)15.2 颗粒/可见异物和其它缺陷检查 (302)15.3 半成品的灯检、贴签和包装 (309)无菌工艺模拟试验 (311)16.1无菌工艺模拟试验方法 (312)16.2无菌工艺模拟试验的实施 (316)16.3无菌工艺模拟试验结果解读 (321)清洁和消毒 (326)17.1 概述 (326)17.2 清洁消毒体系建立 (329)17.3清洁消毒效果 (334)环境监控 (342)18.1污染来源 (342)18.2 洁净区级别的划分 (343)18.3 监测方案 (345)18.3.1限度 (346)18.3.2监测方法和设备 (349)18.3.3取样计划 (354)18.3.4取样点及取样量的设置 (355)18.4 超标处理 (358)18.5 数据分析 (360)iii目录无菌制剂GMP实施指南18.6 环境微生物的鉴别 (360)19无菌检查 (362)19.1 参数放行法 (362)19.2 无菌检查的环境条件 (365)19.3 方法描述 (371)19.4 检验数量和检验量 (372)19.4.1检验数量 (372)19.4.2 样品量(检验量) (373)19.5培养基出现浑浊时的处理程序 (375)19.6 观察和评价 (375)19.7 培养基 (377)19.7.1培养基种类 (377)19.7.2培养基控制(培养基的适用性检查) (378)19.8方法验证 (381)20吹-灌-封技术 (383)20.1工艺流程 (384)20.2设备设计和气体质量 (386)20.2.1设备设计 (386)20.2.2气体质量 (387)20. 3验证和确认 (388)20.4批监测和控制 (389)21隔离技术 (391)21.1隔离技术的要求及应用 (391)21.2隔离系统的验证 (405)21.3隔离系统的维护体系 (412)22 EHS (415)22.1 环境——空气 (415)22.1.1 废气排放 (415)22.1.2 VOC's(可挥发性有机化合物),异味 (416)22.1.3 消耗臭氧层物质 (417)22.2 环境——废水 (418)22.2.1 污水处理 (418)22.2.2 预防措施 (419)22.2.3 应急措施 (419)22.2.4 废水分质处理 (420)22.2.5 回收与废物最小化 (420)22.3 环境——噪音 (421)22.3.1 外界噪音 (421)22.3.2 噪音敏感区域 (422)22.3.3 噪声治理 (422)22.4 环境——固体废物 (423)22.4.1 管理要求 (423)22.4.2 垃圾填埋地 (424)22.4.3 废物运输 (425)22.4.4 焚烧处理 (425)22.4.5 废物的回收利用 (426)22.5 健康和安全 (426)22.5.1 危险物质和有毒产物 (426)22.5.2 工作环境中的噪音 (427)22.5.3 健康体检 (427)22.5.4 物料控制 (428)iv无菌制剂GMP实施指南目录22.5.5 表面和安全通道 (429)22.5.6 防火 (429)22.5.7 设施防护 (430)22.5.8 电气安全和静电危害 (431)22.5.9 压力系统的安全性 (431)22.5.10 粉尘爆炸 (432)22.6 厂址选择 (432)22.6.1 环境空气洁净度 (432)22.6.2 供水 (433)22.6.3 环境敏感区 (433)22.6.4 选址的其它问题 (434)22.7 能源供应 (434)22.7.1 热能 (434)22.7.2 燃料储存 (434)22.7.3 电力供给 (435)22.7.4 能源节约 (435)22.8 监测和管理措施 (436)22.8.1 环境现状公示 (436)22.8.2 环境影响评价 (436)22.8.3 排污注册与申报 (437)22.8.4 应急预案 (438)22.8.5 管理体系 (438)22.9 信息安全 (439)22.9.1 技术保密 (439)22.9.2 文件存放 (439)22.9.3 标签存放 (440)22.9.4 资料与物品销毁 (440)附录:无菌药品生产风险控制实例 (441)附1.1 注射剂质量风险分析与质量风险控制 (441)附1.2 注射剂车间风险评估实例 (448)参考资料 (474)词汇表 (475)术语表 (479)关键词列表 (487)v配图索引无菌制剂GMP实施指南配图索引图1-1指南框架示意图 (3)图2-1文件管理的层次 (9)图2-2风险评估的一般方式 (11)图2-3自检流程和供应商审计流程示例 (14)图2-4计划内外来审计管理流程示例 (15)图2-5偏差管理流程示例 (16)图2-6一般变更流程 (17)图2-7产品放行文件审核流程 (18)图2-8验证的一般流程 (19)图2-9 OOS处理的一般流程 (20)图2-10投诉管理流程示例 (21)图2-11召回管理流程示例 (22)图2-12. CAPA系统结构示例 (23)图2-13 A/B级区各房间出现微生物的数量 (26)图2-14针剂车间2008和2007年A/B级区微生物的种类和个数 (27)图2-15偏差分析鱼骨图 (30)图4-1设施明细表示例 (48)图4-2结构单元示例:灌装线 (49)图4-3概念性布局的示例 (49)图4-4设备布局示例 (50)图4-5物流图 (50)图4-6人流图 (51)图4-7无菌关键区域嵌入式设计示意图 (53)图4-8从控制区到D级区的气锁 (54)图4-9从D级区到C级区的气锁 (55)图4-10从D级区到B级区的气锁 (56)图4-11 D-C的物料气锁 (56)图4-12 D-B的物料气锁 (57)图4-13压力式气锁的分类 (57)图4-14.正压气锁相关性示意图 (58)图4-15有隔离要求无菌药品正压气锁示意图 (59)图4-16负压气锁示意图 (59)图4-17无菌准备区和辅助区设计示意图 (60)图6-1压差和气流示意图(示例) (69)图6-2漂移和限度示意图 (81)图8-1无菌工艺产品流程图示例 (100)图8-2最终灭菌工艺流程图示例 (100)图8-3超滤法除热原示意图 (105)图9-1胶塞清洗和准备的工艺流程图示例 (115)图9-2西林瓶清洗和准备的工艺流程图示例: (122)图10-1最终灭菌产品的工艺流程图示例 (133)图10-2非最终灭菌产品(可除菌过滤)工艺流程图示例 (133)图10-3最终灭菌产品工艺路线图示例 (147)图10-4非最终灭菌产品工艺路线图示例 (148)图10-5密闭系统过滤工艺示例 (149)图10-6过滤芯安装示意图 (155)图10-7过滤器蒸汽灭菌系统示意图 (155)vi无菌制剂GMP实施指南配图索引图10-8搅拌平台 (161)图11-1大容量注射剂灌装工艺流程示例 (169)图11-2非最终灭菌小容量注射剂灌装工艺流程示例 (173)图11-3最终灭菌小容量注射剂灌装工艺流程示例 (175)图11-4无菌分装粉针剂分装工艺流程示例 (177)图12-1冻干过程示意图 (185)图12-2冻干粉针剂的冻干工艺流程示例 (186)图12-3冻干工艺曲线示意图 (187)图12-4压力升测试工作原理示意图 (192)图12-5压力升测试示意图 (192)图12-6冻干机构造示例 (199)图13-1轧盖工艺流程示例 (206)图14-1溶液剂型产品灭菌方法选择决策树 (213)图14-2非溶液剂型、半固体或干粉产品灭菌方法选择决策树 (213)图14-3脉动真空灭菌器示意图 (215)图14-4脉动真空灭菌温度压力曲线示例 (216)图14-5混合蒸汽-空气灭菌器示意图 (216)图14-6蒸汽-空气混合物程序示例 (217)图14-7高压过热水喷淋灭菌器工艺流程示例 (218)图14-8高压过热水喷淋灭菌器工艺参数曲线示例 (218)图14-9灭菌平衡时间 (224)图14-10液体容器中探头位置示例 (226)图14-11批量式强制对流干热灭菌柜 (232)图14-12强制对流式干热隧道烘箱灭菌柜 (233)图14-13隧道烘箱空载探头布点 (240)图14-14灭菌隧道悬浮粒子/沉降菌检测测试点取样示例图 (241)图14-15托箱式和吊箱式辐照装置示意图 (255)图14-16单板源双层六通道72工位货盖源步进式伽玛辐照装置鸟瞰图和平面图 (255)图14-17辐照容器 (256)图14-18微生物性能验证方框图 (266)图14-19高真空纯环氧乙烷灭菌过程示意图 (266)图14-20除菌过滤工艺验证策略决策树 (274)图14-21膜特征曲线 (277)图14-22完整性测试可选项 (281)图14-23完整性测试失败分析决策树 (286)图15-1安瓿自动在线高压电检漏原理示意图 (299)图15-2软袋自动在线高压电检漏原理示意图 (299)图15-3自动在线高压电检漏灵敏度示意图 (300)图15-4自动在线高压电检漏机 (300)图16-1污染调查分析(以鱼骨图为例) (325)图17-1消毒剂分类 (334)图17-2实验室消毒剂效力硬面测试法示意图 (339)图18-1某药检所细菌鉴定流程图 (361)图18-2某药检所真菌鉴定流程图 (361)图20-1吹灌封技术过程示意图 (384)图20-2洁净空气系统——无菌风的全过程保护 (385)图20-3时间压力定量灌装系统,保证装量准确 (385)图20-4无菌灌装空间 (386)图21-1无菌完整性图谱 (392)图21-2开放式洁净室原理 (392)图21-3 RABS原理 (393)vii配图索引无菌制剂GMP实施指南图21-4隔离器原理 (393)图21-5隔离器类型及要求 (395)图21-6柔性墙 (396)图21-7刚性墙 (396)图21-8隔离器的DPTE系统 (397)图21-9隔离器的RTPs系统 (397)图21-10隔离器的压力警报装置 (398)图21-11隔离器的监控装置 (398)图21-12手套型操作方式 (399)图21-13套装型操作方式 (399)图21-14隔离器进行无菌生产的工艺流程 (400)图21-15灭菌程序的开发 (408)viii无菌制剂GMP实施指南表格索引表格索引表2-1.一般的审计系统文件 (13)表2-2.具体的文档和记录的描述 (18)表2-3.制药行业对纠正和预防措施的常见理解 (23)表2-4.冻干机辅助管路系统风险评估评分表 (24)表2-5.风险评估表 (24)表2-6.某公司关于无菌制剂生产的自检表 (28)表2-7.风险点分析总结 (32)表4-1建筑材料/抛光等级 (61)表5-1. 2010版GMP对洁净级别的划分 (64)表5-2.我国、欧盟和美国洁净区压差标准(指南) (65)表5-3.典型环境参数及其控制方法示例: (67)表5-4. 2010版中国药典纯化水和注射用水专论的标准表 (70)表5-5.欧洲药典标准表 (70)表5-6.美国药典标准表 (71)表5-7.露点与水分含量对照表 (71)表5-8.欧洲药典制药用氮气标准 (73)表6-1计算机系统软件和特殊性 (84)表6-2计算机验证的范畴和属性 (85)表8-1在不同溶液体系中热原存在的形式 (103)表10-1.称量记录 (137)表10-2.批生产记录的操作和复核部分示例 (139)表10-3设备使用确认表 (141)表10-4.配液生产记录表示例 (142)表10-5偏差分析表 (143)表10-6各阀门功能 (156)表10-7.冻干粉针及小容量注射液车间药液配料罐配置要求 (162)表10-8.安装确认策略 (164)表10-9.运行确认策略 (165)表11-1.大容量灌装的常见问题及其分析应对 (171)表11-2 A/B级和A/C级小容量灌装过程中的常见问题及其分析应对 (176)表11-3粉针剂分装的常见问题及其分析应对 (179)表12-1常见缺陷的原因分析及其分析应对 (188)表12-2验证方案的实例(部分内容) (196)表12-3操作顺序示例 (197)表13-1常见的轧盖缺陷,缺陷产生的原因和预防 (207)表13-2 A级区空气悬浮粒子的标准规定 (208)表13-3 A级区微生物监测的动态标准 (208)表14-1灭菌工艺参数的考虑方面: (223)表14-2.液体产品的典型操作参数 (227)表14-3各国药典干热灭菌条件对比 (233)表14-4.远红外辐射隧道式干热灭菌器为例URS (236)表14-5灭菌验证方案概要示例 (241)表14-6干热灭菌相关要点 (243)表14-7确定灭菌剂量 (253)表14-7工艺风险评估因素 (271)表14-8推荐进行的鉴定和确认 (288)表15-1方法评价 (301)ix表 18-5 美国 FDA 无菌工艺药品指南(2004 年版)空气级别分类 1 (347)表格索引 无菌制剂 GMP 实施指南表 15-2 颗粒种类及材质和产生的原因.............................................................................303 表 15-3 溶液中颗粒出现的频率 ........................................................................................304 表 15-4 三种仪器检测方法监测颗粒的比较......................................................................308 表 16-1.抑菌作用的避免(以西林瓶冻干工艺为例)......................................................321 表 17-1 消毒剂对微生物细胞的作用机理.........................................................................328 表 17-2 制药企业内需进行消毒典型表面.........................................................................332 表 17-3. 中和剂中和效力评估测试记录示例....................................................................339 表 17-4. 消毒剂效力评估测试记录 .. (340)表 18-1 中国 GMP 附录 1(2010 版)、欧盟 GMP 附录 1(2008 版)、WHO GMP (2009版)洁净区级别空气悬浮粒子的标准 .......................................................................343 表 18-2 最终灭菌产品生产操作洁净度级别.....................................................................343 表 18-3 非最终灭菌产品生产操作洁净度级别示例. (344)表 18-4 中国 GMP 附录 1(2010 版)、欧盟 GMP 附录 1(2008 版)、WHO GMP (2009版)洁净区微生物污染限度标准建议表(1) (347)( ) 表 18-6 某公司洁净区(室)动态环境内控警戒限度.....................................................348 表 18-7 洁净区(室)动态环境内控纠偏限度.................................................................348 表 18-8 推荐环境监测用培养基灵敏度检查菌种.............................................................353 表 18-9.美国药典〈1116〉指导性环境监控取样频率(依洁净区的重要性而定) ......354 表 18-10. 列举了无菌药品不同生产用洁净环境的常规取样频率和监控项目 ..............355 表 18-11. 洁净区空气悬浮粒子、浮游菌及沉降菌的最少取样点数 ..............................356 表 18-12 不同情况下可采取的纠偏措施...........................................................................359 表 19-1 中国 GMP (2010 年版)各级别空气悬浮粒子的标准 ......................................368 表 19-2 中国 GMP (2010 年版)洁净区微生物监测的动态标准(1) ...............................368 表 19-3 欧盟 GMP (2008 年版)各级别空气悬浮粒子的标准 ......................................368 表 19-4 欧盟 GMP (2008 年版)洁净区微生物监测的动态标准(1) ...............................368 表 19-5 美国 FDA 无菌工艺药品指南(2004 年版)空气级别分类..............................368 表 19-6 美国药典<1116>医药工业洁净室建议最大允许的微生物数量 .....................369 表 19-7 无菌检查室的环境监测频率(建议).................................................................369 表 19-8 无菌检查实验用隔离器的环境监测频率(建议).............................................370 表 19-9 中国药典规定的每种培养基最少检验量.............................................................373 表 19-10 欧洲药典和美国药典规定的每种培养基最少检验量.......................................374 表 19-11 欧洲药典规定的培养基促生长性检查所用菌种 ...............................................379 表 19-12 美国药典规定的培养基促生长性检查所用菌种...............................................379 表 20-1.各级别空气悬浮粒子的标准 .................................................................................387 表 20-2. 各级微生物监测的动态标准 ...............................................................................388 表 21-1 常规检查和零部件的更换频率表.. (413)x无菌制剂GMP实施指南 1.前言1.前言1.1背景1.1.1指南说明本指南旨在为无菌药品生产的具体实施方法和检查实施提供参考,介绍国内外无菌药品生产的先进思路和理念,希望能够帮助企业在符合中国《药品生产质量管理规范》2010修订版1及其附录I的基础上,提高无菌生产的实施水平,而且在与国际接轨方面,对GMP检查和企业的国际化均有所帮助。

1.目的OBJECTIVE制定本方案的目的主要是为了证明位于一楼的流感分装线适合用于分装流感疫苗半成品。
将通过无菌工艺模拟来证明包括物料灭菌(消毒)、设施、环境、人员操作等因素在内的生产工艺各个环节可以保证产品的无菌性。
另外,无菌工艺模拟还将培训相关操作人员的无菌操作技术并进行流感生产的资质确认。
2.方法介绍METHOD INTRODUCTION在工厂的流感疫苗分装包括以下工艺步骤:注射器盒子的解包、疫苗分装与加塞、插杆与贴签。
无菌工艺模拟将模拟上述步骤以证明工艺的无菌保证能力。
流感疫苗生产战役前,流感分装线须进行连续3个独立批次的无菌工艺模拟,对每班进行连续3次的合格试验;而流感生产后也应进行1次的无菌工艺模拟以证明生产线在生产期间的无菌保持能力。
3.参考文献REFERENCE DOCUMENTS- 无菌分装工艺的模拟- 流感疫苗分装工艺规程- 2013年流感分装线无菌工艺模拟计划- 2013年度流感疫苗无菌工艺模拟(报告)4.职责与人员RESPONSIBILITIES AND PERSONNEL4.1 职责 RESPONSIBILITIES- 生产部门在质量部门的指导下负责方案的起草与实施;- 综合支持部门负责洁净室的清洁;- 工程部门负责公用设施的维护;- QC负责本方案中无菌试验、生物负荷与微生物促生长试验等的开展与记录;- 质量部负责审核与批准验证方案和报告,监督并协调各相关部门以保证验证的顺利开展。
4.2 人员 PERSONNEL- 参与人员包括:The attendances include:5.计划PLANNING2014年的流感疫苗无菌工艺模拟分两部分进行:-大约在3月份,流感战役前,对分装线进行无菌工艺模拟,分装3批培养基。
-流感战役后,再进行一次无菌工艺模拟以证明流感分装过程中分装线的适用状态,分装1批培养基。
流感战役前的3批无菌工艺模拟;3runs before flu campaign:-流感战役前的1批无菌工艺模拟;6.设备、设施与物料EQUIPMENT, FACILITIES AND MATERIAL 6.1. 物料MATERIALS✓约12L TSA培养基溶液(于20L玻璃瓶中✓初级包材Primary packaging material:-BD注射器-BD注射器的胶塞✓次级包材Secondary packaging material:- BD注射器的插杆20升缓冲瓶✓250毫升及1000毫升取样瓶✓OPTICAP 10’’滤器 MIDISART 2000 空气滤器 MIDISART 2000vent filter✓Sartofluor T8空气滤器硅胶管 Silicone tubing✓C-Flex 管道 C-Flex tubing✓IKA MIDI MR1磁力搅拌器✓手套箱用消毒剂- 70%异丙醇溶液70% IPA solution- 70%乙醇溶液70% Ethanol solution6.2. 设备EQUIPMENTS6.3. 设施FACILITIES-注射器分装线位于厂区的一楼:7.操作步骤OPERATING PROCEDURE- 在工厂的流感疫苗分装包括以下工艺步骤:注射器盒子的解包、疫苗分装与加塞、插杆。
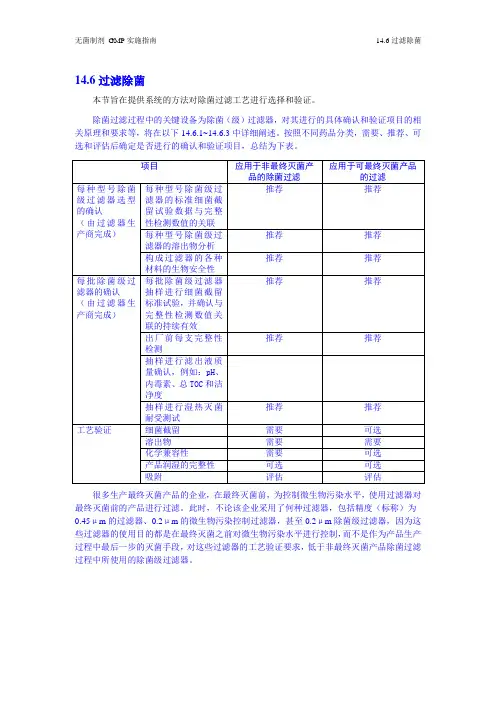
14.6过滤除菌本节旨在提供系统的方法对除菌过滤工艺进行选择和验证。
除菌过滤过程中的关键设备为除菌(级)过滤器,对其进行的具体确认和验证项目的相关原理和要求等,将在以下14.6.1~14.6.3中详细阐述。
按照不同药品分类,需要、推荐、可选和评估后确定是否进行的确认和验证项目,总结为下表。
很多生产最终灭菌产品的企业,在最终灭菌前,为控制微生物污染水平,使用过滤器对最终灭菌前的产品进行过滤。
此时,不论该企业采用了何种过滤器,包括精度(标称)为0.45μm的过滤器、0.2μm的微生物污染控制过滤器,甚至0.2μm除菌级过滤器,因为这些过滤器的使用目的都是在最终灭菌之前对微生物污染水平进行控制,而不是作为产品生产过程中最后一步的灭菌手段,对这些过滤器的工艺验证要求,低于非最终灭菌产品除菌过滤过程中所使用的除菌级过滤器。
14.6.1除菌级过滤器的验证/细菌截留【法规要求】编者理解:在这里法规要求的第一个要点是在采用除菌过滤方法时,首先确认采用的过滤器为“除菌级”的,即“除菌过滤器”。
达到此要求后,除菌过滤法中的其它无菌保障措施才有意义。
定义过滤器是否为除菌级,需要依据过滤器的微生物截留能力,并完成相关的标准方法确认和工艺验证。
而过滤药液所用的时间、流速、温度、滤出总量、过滤器二侧压力(压差)、药液对微生物的生存性的影响和过滤器的重复使用等情况,都是可能影响过滤器细菌截留能力的重要因素,需要在验证过程中考虑并确证。
【背景介绍】除菌过滤是指除去流体中微生物的工艺过程,该过程不应对产品质量产生不良影响。
包括液体和气体除菌过滤。
药品生产中采用的除菌过滤膜的孔径一般不超过0.22um(或者0.2um,这两种标称没有区别)。
当膜过滤器在1960年代出现在市场上时,0.45um孔径的膜被认为是“除菌级”的液体过滤器,并被成功应用于注射剂的除菌过滤。
这些过滤器采用黏质沙雷氏菌(Serratia marcescens)进行挑战确认。

无菌制剂的模拟分装概述,一文解决所有问题作者:阿郎来源:蒲公英注:本文来自蒲公英小一班分享。
全文由三部分组成,(一、模拟灌装试验指南征求稿(网传);二、模拟灌装试验的实例;三、模拟灌装试验的问题讨论(共八个问题);因内容较多,耐心阅读。
无菌制剂的模拟分装概述,当时报这个题目只是为了加强自我学习,还是学到哪写到哪。
什么是培养基模拟灌装试验?就是使用培养基作为药品的替代品(Placebo)进行无菌模拟生产,对无菌工艺进行验证。
无菌制剂,绝对是高风险中的高风险,无菌保障是第一位,而培养基模拟灌装试验则是保障无菌必须要做的,试验通不过,就不能做无菌产品,这是底限。
哪些剂型哪些产品要做培养基模拟灌装试验?一是无菌原料(我没接触过,在此飘过),二是无菌制剂。
菌制剂包括无菌分装的粉针剂(青霉素、头孢菌素、非青非头产品)、无菌冻干剂(指除菌过滤产品)、生物制品无菌制剂、非终端灭菌的中药注射剂等,均需要每半年进行一次培养基模拟灌装试验。
一、模拟灌装试验指南征求稿最近网上流传SFDA查验中心2016年7月发布了《无菌制剂培养基模拟灌装试验指南》(征求意见稿),大致内容概述如下:1、目的:充分评价药品生产企业的无菌操作水平。
2、适用范围:采用无菌生产工艺生产的无菌制剂。
3、定义:模拟无菌操作全过程,以评价无菌保证水平。
4、原则:模拟试验的前提是GMP合规;首次或变更后需要对无菌生产过程风险点进行事先评估,评估结果在试验方案设计中予以考虑;关注开放操作、人工干预等高风险过程;多产品多规格和显著差异的无菌工艺过程逐一开展模拟试验。
5、模拟范围:从第一步无菌操作开始,直至无菌产品完全密封结束。
6、方案设计及实施过程:6.1前提条件是,厂房设施、文件、人员更衣及培训、密封性验证等均已完成;6.2方案设计,应重点评估无菌操作的高风险过程,重点考察有人员参与的关健操作,证实无菌操作人员满足无菌生产要求。
6.3培养基:一般选广谱的胰酪胨大豆肉汤培养基(TSB),厌氧产品可用硫乙醇酸盐液体培养基(FTM),如为动物来源培养基,需提供无BSE(可传染性海绵脑病)/TSE(疯牛病)证明,也可先植物来源的培养基。

![[整理]版gmp无菌制剂实施指南.](https://uimg.taocdn.com/741eb17ff18583d049645992.webp)
14.6过滤除菌本节旨在提供系统的方法对除菌过滤工艺进行选择和验证。
除菌过滤过程中的关键设备为除菌(级)过滤器,对其进行的具体确认和验证项目的相关原理和要求等,将在以下14.6.1~14.6.3中详细阐述。
按照不同药品分类,需要、推荐、可选和评估后确定是否进行的确认和验证项目,总结为下表。
很多生产最终灭菌产品的企业,在最终灭菌前,为控制微生物污染水平,使用过滤器对最终灭菌前的产品进行过滤。
此时,不论该企业采用了何种过滤器,包括精度(标称)为0.45μm的过滤器、0.2μm的微生物污染控制过滤器,甚至0.2μm除菌级过滤器,因为这些过滤器的使用目的都是在最终灭菌之前对微生物污染水平进行控制,而不是作为产品生产过程中最后一步的灭菌手段,对这些过滤器的工艺验证要求,低于非最终灭菌产品除菌过滤过程中所使用的除菌级过滤器。
14.6.1除菌级过滤器的验证/细菌截留【法规要求】编者理解:在这里法规要求的第一个要点是在采用除菌过滤方法时,首先确认采用的过滤器为“除菌级”的,即“除菌过滤器”。
达到此要求后,除菌过滤法中的其它无菌保障措施才有意义。
定义过滤器是否为除菌级,需要依据过滤器的微生物截留能力,并完成相关的标准方法确认和工艺验证。
而过滤药液所用的时间、流速、温度、滤出总量、过滤器二侧压力(压差)、药液对微生物的生存性的影响和过滤器的重复使用等情况,都是可能影响过滤器细菌截留能力的重要因素,需要在验证过程中考虑并确证。
【背景介绍】除菌过滤是指除去流体中微生物的工艺过程,该过程不应对产品质量产生不良影响。
包括液体和气体除菌过滤。
药品生产中采用的除菌过滤膜的孔径一般不超过0.22um(或者0.2um,这两种标称没有区别)。
当膜过滤器在1960年代出现在市场上时,0.45um孔径的膜被认为是“除菌级”的液体过滤器,并被成功应用于注射剂的除菌过滤。
这些过滤器采用黏质沙雷氏菌(Serratia marcescens)进行挑战确认。
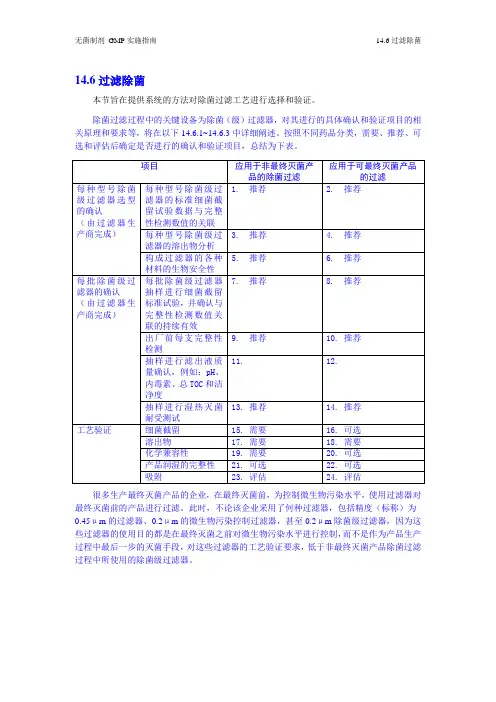
14.6过滤除菌本节旨在提供系统的方法对除菌过滤工艺进行选择和验证。
除菌过滤过程中的关键设备为除菌(级)过滤器,对其进行的具体确认和验证项目的相关原理和要求等,将在以下14.6.1~14.6.3中详细阐述。
按照不同药品分类,需要、推荐、可选和评估后确定是否进行的确认和验证项目,总结为下表。
很多生产最终灭菌产品的企业,在最终灭菌前,为控制微生物污染水平,使用过滤器对最终灭菌前的产品进行过滤。
此时,不论该企业采用了何种过滤器,包括精度(标称)为0.45μm的过滤器、0.2μm的微生物污染控制过滤器,甚至0.2μm除菌级过滤器,因为这些过滤器的使用目的都是在最终灭菌之前对微生物污染水平进行控制,而不是作为产品生产过程中最后一步的灭菌手段,对这些过滤器的工艺验证要求,低于非最终灭菌产品除菌过滤过程中所使用的除菌级过滤器。
14.6.1除菌级过滤器的验证/细菌截留【法规要求】编者理解:在这里法规要求的第一个要点是在采用除菌过滤方法时,首先确认采用的过滤器为“除菌级”的,即“除菌过滤器”。
达到此要求后,除菌过滤法中的其它无菌保障措施才有意义。
定义过滤器是否为除菌级,需要依据过滤器的微生物截留能力,并完成相关的标准方法确认和工艺验证。
而过滤药液所用的时间、流速、温度、滤出总量、过滤器二侧压力(压差)、药液对微生物的生存性的影响和过滤器的重复使用等情况,都是可能影响过滤器细菌截留能力的重要因素,需要在验证过程中考虑并确证。
【背景介绍】除菌过滤是指除去流体中微生物的工艺过程,该过程不应对产品质量产生不良影响。
包括液体和气体除菌过滤。
药品生产中采用的除菌过滤膜的孔径一般不超过0.22um(或者0.2um,这两种标称没有区别)。
当膜过滤器在1960年代出现在市场上时,0.45um孔径的膜被认为是“除菌级”的液体过滤器,并被成功应用于注射剂的除菌过滤。
这些过滤器采用黏质沙雷氏菌(Serratia marcescens)进行挑战确认。

无菌制剂第2版(药品gmp指南)过滤工艺在药品生产过程中,无菌制剂的过滤工艺是至关重要的环节之一。
它涉及到的知识点很多,本文将重点介绍无菌制剂第2版(药品gmp 指南)中的过滤工艺,以帮助读者更好地了解这一领域。
一、过滤工艺简介过滤工艺是无菌制剂生产过程中的关键环节,其目的是去除溶液中的微粒、细菌等杂质,以确保产品质量和安全性。
根据药品生产质量管理规范(GMP)的要求,无菌制剂的过滤工艺必须遵循严格的操作规程和质量标准。
二、过滤介质的选择过滤介质是过滤工艺的核心部分,其选择直接影响到过滤效果和产品质量。
在无菌制剂的生产中,常用的过滤介质包括深层过滤介质、膜过滤介质等。
选择合适的过滤介质需要根据产品特性和生产工艺进行综合考虑。
三、过滤工艺流程无菌制剂的过滤工艺流程一般包括预处理、过滤和后处理三个阶段。
预处理的目的是去除溶液中的大颗粒杂质,以保证过滤介质的正常工作。
过滤阶段是整个流程的核心,通过过滤介质去除微粒、细菌等杂质。
后处理阶段则是对过滤后的溶液进行质量检测和清洁处理,以确保产品质量符合标准。
四、过滤工艺的质量控制质量控制是无菌制剂过滤工艺的重要环节,它涉及到生产过程中的各个环节。
首先,需要对过滤介质进行定期检测和维护,以保证其正常工作。
其次,需要对生产环境进行严格控制,确保无菌生产条件。
此外,需要对产品进行质量检测,包括微粒含量、细菌含量等方面的检测。
五、总结无菌制剂的过滤工艺是无菌制剂生产中的关键环节之一,其质量控制直接关系到产品的质量和安全性。
在实际生产中,我们需要根据产品特性和生产工艺选择合适的过滤介质和流程,并严格遵守操作规程和质量标准。
只有这样,才能确保无菌制剂的质量和安全性,为患者提供安全有效的药品。

一、实训背景随着医药行业的不断发展,无菌灌装工艺在药品生产中扮演着越来越重要的角色。
为了提高我国医药企业的竞争力,培养具备无菌灌装工艺操作技能的专业人才,我校开展了无菌灌装工艺模拟实训。
本次实训旨在使学生掌握无菌灌装工艺的基本原理、操作步骤、设备维护及安全知识,提高学生的实践操作能力。
二、实训目的1. 使学生了解无菌灌装工艺的基本原理和操作步骤。
2. 培养学生无菌操作技能,提高无菌意识。
3. 使学生熟悉无菌灌装设备的操作和维护方法。
4. 提高学生应对无菌灌装过程中突发事件的能力。
三、实训内容1. 无菌灌装工艺基本原理无菌灌装工艺是指在生产过程中,通过严格的操作程序和设备控制,使产品在灌装过程中不受到微生物污染的一种生产方式。
无菌灌装工艺主要包括以下步骤:(1)物料准备:对物料进行灭菌处理,确保物料无菌。
(2)设备准备:对灌装设备进行清洗、消毒,确保设备无菌。
(3)灌装:将灭菌后的物料灌装到无菌容器中。
(4)封口:对灌装后的容器进行封口处理。
(5)检验:对灌装后的产品进行微生物检验,确保产品无菌。
2. 无菌操作技能培训(1)无菌操作基本要求:穿戴无菌工作服、手套、口罩等,保持工作环境整洁,防止微生物污染。
(2)无菌操作步骤:手部消毒、物料传递、设备操作、容器清洗、封口等。
(3)无菌操作注意事项:避免交叉污染,严格控制操作时间,保持无菌环境。
3. 无菌灌装设备操作与维护(1)设备操作:熟悉设备结构、操作流程,确保操作规范。
(2)设备维护:掌握设备保养知识,定期进行设备检查、清洁、润滑等维护工作。
4. 无菌灌装过程突发事件应对(1)设备故障:立即停止操作,查找故障原因,排除故障。
(2)物料污染:立即停止操作,对污染源进行消毒处理,重新进行物料准备。
(3)人员污染:立即停止操作,对污染人员进行隔离,进行手部消毒。
四、实训过程1. 理论学习:通过课堂讲解、资料查阅等方式,使学生掌握无菌灌装工艺的基本原理、操作步骤、设备维护及安全知识。
草案无菌试验指南无菌试验操作指南(仅供内部参考)1Tetra Pak草案无菌试验指南注意: 无菌试验安排在试产良好及档案记录完善的基础上进行.目录1. 定义 44无菌试验的准备2.4 (1). 生产加工区与灌装区的清洗4杀菌设备与灌装机的清洗检查 (2). 超高温(UHT)53. 无菌试验协议的拟定5 (1). 双方职责5 (2). 费用5 时间安排 (3).5 (4). 产品5(5). 辅助用品说明6无菌试验操作步骤 4.6 评估标准(1).6 (2). 操作参数与原料质量6 (3). 中间产品质量要求6 取样方法 (4).7 无菌试验次数及取样量(5).7 评估方法 (6).7 (7). 坏包样品的定义7 (8). 无菌试验记录7 工厂接收标准(9).7低于接收标准结果的处理 (10).8 附录 1. 灌装间要求9附录生产用水与锅炉用水质量要求2.2Tetra Pak草案无菌试验指南附录3. 灌装机用双氧水质量要求 1011 AQL与可信度下的取样说明附录4. 不同的12 灌装机记录表附录5.13 附录6. 无菌试验记录表14无菌试验合格证书7. 附录3Tetra Pak草案无菌试验指南注意: 以下无菌试验必须至少有一位利乐包装(中国)有限公司的代表参加进行。
1. 定义调试即在销售公司的主持下,对设备进行初步运转,以确保设备满足基本的设计意图并可投入商业运作。
设备适用于被考核的设备,如单个机器,部分生产线或整条生产线。
说明: 设备由用户界定。
性能指标特殊的功用性参数,表明设备理想的运转水平;有时已包含于利乐包装与客户间的协议及相关条款中。
工厂符合销售公司性能指标所规定的一条或几条生产线,甚至包括厂房。
销售公司向买方提供设备(销售或租赁)或服务的,相关的利乐包装或利乐拉伐销售公司。
买方设备买方或租赁方,或同时按交易条款申请技术服务的一方。
灌装机能提供纸盒成型,液态产品灌注(无菌或非无菌状态)以及进一步将其密闭的设备。
谈无菌工艺模拟试验方案设计-方案设计论文-设计论文——文章均为WORD文档,下载后可直接编辑使用亦可打印——摘要:各国GMP及PDA技术报告早已推行无菌工艺模拟试验。
结合法规要求,从培养基模拟灌装方案的设计,风险评估工具,前提条件确认,模拟介质选择,灌装批次与数量,容器装量,最差条件选择,环境监测频率,目检,培养与观察,促生长试验、操作记录、总结报告等方面进行分析,并结合实例探讨西林瓶生产线无菌工艺模拟试验的策略,以提高生物制药行业非最终灭菌产品的无菌保障水平。
关键词:无菌工艺;培养基模拟灌装;试验方案;策略无菌工艺模拟验证活动,可评价无菌制剂生产过程的无菌保障水平。
《药品生产质量管理规范》(2010版)及附录1无菌药品,无菌工艺模拟试验指南(无菌制剂)[1-2]中均对无菌工艺模拟验证有强制要求。
FDA无菌工艺药品指南、PDATR22、PIC/S[3-5]等也有无菌工艺模拟试验的要求。
本文从方案的设计,风险评估工具,前提条件确认,模拟介质选择,灌装批次与数量,容器装量,最差条件选择,环境监测频率,目检,培养与观察,促生长试验、操作记录、总结报告等方面进行分析,并结合实例探讨西林瓶生产线无菌工艺模拟试验的策略,以提高生物制药行业非最终灭菌产品的无菌保障水平。
1无菌工艺模拟试验定义无菌工艺模拟试验是指采用适当的培养基或其他介质,模拟制剂生产中无菌操作的全过程,评价该工艺无菌保障水平的一系列活动。
正常生产的灌装程序,用模拟介质代替产品,来模拟无菌生产的试验过程。
2西林瓶生产线无菌工艺模拟试验的策略以新建重组人源化抗PD-1单克隆抗体注射液生产线为例,方案设计主要从以下几个方面进行考虑:2.1风险评估工具的选择目前产品工艺流程为:化冻-在一次性搅拌袋中混合-预过滤-除菌过滤-灌装,培养基模拟灌装工艺流程为:称量溶解-在一次性搅拌袋中混合-预过滤-除菌过滤-灌装。
根据工艺流程先采用鱼骨图对工艺过程中的关键风险点进行风险识别,找出关键风险点,再用FMEA逐一将这些风险点进行评估,低等级风险项在验证方案中仅作确认或不设计任何措施,风险等级中、高级风险项在方案中进行设计考察。
14.6过滤除菌本节旨在提供系统的方法对除菌过滤工艺进行选择和验证。
除菌过滤过程中的关键设备为除菌(级)过滤器,对其进行的具体确认和验证项目的相关原理和要求等,将在以下14.6.1~14.6.3中详细阐述。
按照不同药品分类,需要、推荐、可选和评估后确定是否进行的确认和验证项目,总结为下表。
很多生产最终灭菌产品的企业,在最终灭菌前,为控制微生物污染水平,使用过滤器对最终灭菌前的产品进行过滤。
此时,不论该企业采用了何种过滤器,包括精度(标称)为0.45μm的过滤器、0.2μm的微生物污染控制过滤器,甚至0.2μm除菌级过滤器,因为这些过滤器的使用目的都是在最终灭菌之前对微生物污染水平进行控制,而不是作为产品生产过程中最后一步的灭菌手段,对这些过滤器的工艺验证要求,低于非最终灭菌产品除菌过滤过程中所使用的除菌级过滤器。
14.6.1除菌级过滤器的验证/细菌截留【法规要求】编者理解:在这里法规要求的第一个要点是在采用除菌过滤方法时,首先确认采用的过滤器为“除菌级”的,即“除菌过滤器”。
达到此要求后,除菌过滤法中的其它无菌保障措施才有意义。
定义过滤器是否为除菌级,需要依据过滤器的微生物截留能力,并完成相关的标准方法确认和工艺验证。
而过滤药液所用的时间、流速、温度、滤出总量、过滤器二侧压力(压差)、药液对微生物的生存性的影响和过滤器的重复使用等情况,都是可能影响过滤器细菌截留能力的重要因素,需要在验证过程中考虑并确证。
【背景介绍】除菌过滤是指除去流体中微生物的工艺过程,该过程不应对产品质量产生不良影响。
包括液体和气体除菌过滤。
药品生产中采用的除菌过滤膜的孔径一般不超过0.22um(或者0.2um,这两种标称没有区别)。
当膜过滤器在1960年代出现在市场上时,0.45um孔径的膜被认为是“除菌级”的液体过滤器,并被成功应用于注射剂的除菌过滤。
这些过滤器采用黏质沙雷氏菌(Serratia marcescens)进行挑战确认。
附件3无菌工艺模拟试验指南(无菌制剂)1.目的为指导和规范无菌制剂生产企业开展无菌工艺模拟试验,充分评价无菌制剂产品生产过程的无菌保障水平,确保无菌制剂的安全性,依据《药品生产质量管理规范(2010年修订)》及附录,制定本指南。
2.定义本指南所述的无菌工艺模拟试验,是指采用适当的培养基或其他介质,模拟制剂生产中无菌操作的全过程,评价该工艺无菌保障水平的一系列活动。
3.范围3.1本指南涵盖了无菌工艺模拟试验的基本要求、不同工艺模式的相应要求、试验的基本流程和结果评价等内容,适用于无菌制剂的无菌工艺验证。
3.2本指南所述条款是在现有无菌工艺技术基础上提出的相关要求,旨在规范企业开展无菌工艺模拟试验活动。
在科学的基础上,鼓励新技术、新设备的引入,进一步提高无菌制剂的无菌保障水平。
4.原则在对无菌生产工艺充分认知和生产经验累积的基础上,应结—1 —合工艺、设备、人员和环境等要素定期开展无菌工艺模拟试验,以确认无菌生产过程的可靠性。
开展无菌工艺模拟试验应遵循以下原则:4.1对无菌生产过程实施风险评估,识别生产过程风险点。
评估结果应在试验方案设计时给予考虑。
4.2应充分考虑硬件装备水平与无菌风险的关联性,结合无菌生产过程所涉及到的工艺、设备、人员以及操作时限等因素针对性开展模拟试验。
尽可能模拟实际无菌生产全过程。
应特别关注暴露操作、人工干预等高风险过程。
采用良好设计且受控的无菌灌装系统,特别是自动化的系统如吹灌封、隔离器等,污染率可大幅度降低。
4.3如在同一生产线生产不同剂型和容器规格的产品,应考虑模拟试验方案对各产品无菌工艺过程的适用性。
应对有显著差异的无菌工艺过程开展模拟试验。
采用风险评估的方式统筹考虑该生产线生产使用的容器类型、规格大小,产品类别,灌装速度、过程中断等环节,进行试验方案的设计。
5.无菌制剂生产工艺及模拟范围无菌生产工艺通常包含:经除菌过滤或其他方法获取无菌药液或无菌粉末,在无菌条件下进行液体灌装或粉末分装,容器密封。
冻干制剂在液体灌装的基础上增加了冷冻干燥过程。
无菌工艺模拟试验应从无菌操作的第一步开始,直至无菌产品完全密封结束。
如果在产品制备阶段采用了无菌工艺,此部分工艺也应作为模拟验证的一部分。
对于全过程无菌生产(如配制—2 —后不能除菌过滤)的产品,无菌工艺模拟还应涵盖原液配制、半成品配制等无菌操作过程。
企业应根据风险评估确定无菌工艺模拟试验的起始工序。
6.模拟试验方案的设计及实施过程要求模拟试验是一个系统性工程,通过模拟无菌生产工艺全过程,证实生产过程中无菌保障措施的有效性。
应从以下几方面关注模拟试验的设计与实施:6.1无菌工艺模拟试验的前提条件在无菌工艺模拟试验之前应确认与无菌工艺相关的支持性系统和灭菌系统等验证已完成,并达到了可接受的标准。
6.1.1工艺设备、公用系统和辅助设施已按照预期完成了设计、安装、运行确认及与无菌生产有关的性能确认。
6.1.2已对工艺设备、公用系统、辅助设施,如高压灭菌设备、配液罐、隧道烘箱等的灭菌方法完成了相应的验证。
物料及厂房、设施所使用消毒剂及消毒方式完成了相关的验证。
6.1.3药液及产品接触的气体、设备组件、容器、器具等灭菌工艺或除菌工艺的验证已经完成。
6.1.4无菌生产区域的气流及环境达到了设计要求,并能稳定运行。
但不得采用对环境或者器具进行过度灭菌或消毒的方式提高无菌保证水平。
6.1.5根据无菌生产工艺要求建立了相关受控操作文件。
6.1.6参与无菌工艺模拟试验的人员接受了药品GMP、无菌更衣、无菌操作、微生物知识的培训以及通过实施模拟试验资格—3 —的确认。
6.1.7进入无菌洁净区的全部人员通过了更衣程序的确认,并采用文件或其他措施,确认了每位参与者可进入的区域和其所允许的无菌操作项目。
6.2基于风险的方案设计模拟试验方案设计应结合无菌生产工艺,尽量与实际无菌操作过程保持一致,以求试验结果真实反映生产过程的无菌保障水平。
6.2.1无菌生产工艺的风险评估无菌生产工艺的设计基于对产品特性、工艺技术和无菌保证措施的认知和经验的累积。
设计模拟试验方案前应对无菌生产过程开展系统性风险评估,以充分识别无菌生产过程中潜在风险点。
6.2.2模拟试验方案设计时,应重点考察和评估高风险的无菌操作过程。
无菌生产工艺的暴露操作是影响最终产品无菌特性的重要环节,如设备(或管道)的无菌连接、无菌容器的转运和更换、灌装等关键操作。
模拟试验方案设计应考察以上过程无菌保证措施的有效性。
6.2.3证实人员的无菌操作能力能够满足无菌生产要求,是实施模拟试验的目的之一。
进行模拟试验方案设计时,应结合工艺过程中的暴露操作环节,重点考察有人员参与的关键操作,评价人员无菌操作素养和防护措施的可靠性。
6.3模拟介质的选择与评价6.3.1模拟介质的选择应结合被模拟产品的特点以及模拟介质的可过滤性、澄清—4 —度、灭菌方式等选择合适的模拟介质。
不应选择具有抑菌性的模拟介质,以确保模拟试验结果的可信度。
通常可采用的模拟介质包括促进微生物生长的培养基和安慰剂。
6.3.2 培养基的选择6.3.2.1 胰酪大豆胨液体培养基(TSB)是一种广谱性培养基,特别对无菌工艺环境中源自人体的细菌、芽孢和真菌有良好的促生长效果,是无菌工艺模拟试验常用的培养基。
6.3.2.2 如果产品需充入惰性气体、储存在无氧条件,无菌操作在严格的厌氧环境中进行时(即氧气浓度低于0.1%)。
应评估是否采用厌氧培养基,如硫乙醇酸盐液体培养基(FTM)或其他适宜的培养基。
在厌氧的无菌工艺环境监控中反复发现厌氧微生物或在产品无菌检查中发现厌氧微生物时,需评估增加厌氧培养基。
6.3.2.3 用于模拟抑菌性产品的培养基,如有必要需评估抑菌性产品残存对其促生长能力及模拟试验结果的影响。
6.3.2.4 对于包含动物来源成分的培养基,应考虑培养基引入外源性病毒污染的风险,如BSE(可传染性海绵脑病)/TSE (疯牛病)的风险,亦可选用植物来源的培养基。
6.3.3 培养基的配制6.3.3.1模拟试验的培养基应在适宜区域进行准备,需注意培养基粉尘在环境中的扩散,以及设备表面的残留引发的微生物滋生。
通常按照药典要求或厂商提供的配制方法配制培养基。
配制后的培养基应尽快灭菌或除菌过滤。
—5 —6.3.3.2培养基在模拟试验前应恢复至室温。
即用型无菌液体培养基储存条件和使用条件可遵循生产商要求。
6.3.4 培养基的除菌与灭菌6.3.4.1除菌过滤由于培养基的特性与药液有差异,培养基除菌过滤的滤器型号可与产品使用的过滤器不同。
如因颗粒或生物负载较大等原因引起除菌过滤器的堵塞时,可增加预过滤步骤。
需考虑降低非无菌培养基中细菌和霉菌生长的风险,以避免微生物生长导致培养基过滤性能降低。
此外除菌过滤的方式无法避免支原体污染,湿热灭菌或辐照灭菌有助于降低该潜在风险,必要时可配合除菌过滤联合使用。
6.3.4.2湿热灭菌6.3.4.2.1 在湿热灭菌过程中,应考虑避免受热不均匀或灭菌不充分现象,应对该灭菌方式进行风险评估和验证,亦可使用无菌干粉或液体成品培养基。
6.3.4.2.2 灭菌过程应遵循生产商推荐的灭菌时间和温度的建议,并对灭菌过程予以验证。
确保灭菌后培养基的促生长能力,避免过长时间及过热灭菌使培养基碳化造成其促生长性能的降低,应进行促生长能力试验。
6.3.4.3辐照灭菌使用辐照灭菌的培养基粉末,在适宜环境下进行配制等操作。
辐照灭菌过程应经验证,并在产品质量报告中体现验证中所用的菌种和剂量等信息。
—6 —6.3.5 培养基促生长能力试验6.3.5.1应考虑在无菌工艺模拟试验开始前及14天培养后按照现行中国药典方法对培养基进行促生长试验。
6.3.5.2根据所选择的培养基,按照中国药典要求进行促生长能力试验使用的菌种包括:白色念珠菌(CMCC98001)、黑曲霉(CMCC98003)、枯草芽孢杆菌(CMCC63501)、金黄色葡萄球菌(CMCC26003)、铜绿假单胞菌(CMCC10104)和生孢梭菌(CMCC64941)(必要时)等。
除标准菌株之外,还可考虑加入环境监测和无菌检查中发现的典型微生物。
促生长试验接种量应小于100CFU,按照中国药典要求培养,以证明培养基能够支持微生物的生长。
6.3.6 其他模拟介质的选择及评价6.3.6.1其他模拟介质的选择无菌粉末产品及特殊剂型产品,如悬浊液、软膏/乳膏/乳液/凝胶等,在无菌工艺模拟试验中会使用其他模拟介质,如安慰剂等。
应根据剂型特点、生产工艺及设备选择适当的模拟介质。
模拟介质的流动性应类似于被模拟产品,易于进行灌装/分装等工艺操作。
模拟介质还应具有易于灭菌,无抑菌性,易溶解等特性。
常用模拟介质有聚乙二醇、乳糖、甘露醇、氯化钠、凡士林等。
模拟介质的灭菌过程应经验证并提供相关报告,其内容包括灭菌方式对模拟介质特性有无不良影响,灭菌后的无菌性。
模拟介质的包装形式应与被模拟物的包装形式一—7 —致或能充分代表该种包装形式。
6.3.6.2其他模拟介质的评价在使用模拟介质前应对其适用性进行确认,包括无菌试验、抑菌试验、溶解度试验等。
抑菌试验通常使用枯草芽孢杆菌(CMCC63501)和白色念珠菌(CMCC98001)。
除此之外,还应考虑加入环境和无菌检查中发现的典型微生物。
无菌模拟介质由无菌注射用水分散,然后加入到无菌培养基中,达到模拟工艺选用的浓度范围,然后在每份培养基中接种10-100CFU。
阳性对照接种到不含无菌模拟介质的试管中,参照现行中国药典要求,培养7天所有试管应明显浑浊。
6.4灌装数量及模拟持续时间6.4.1无菌工艺模拟灌装数量应足以保证评价的有效性及完成模拟方案中设计的各种干预活动。
应通过风险评估对所设计的灌装数量、持续时间、模拟方式、预期收率作出合理说明。
6.4.2生产批量小于5000支,模拟灌装批量至少与生产批量相同;产品的生产批量在5000支至10000支,模拟灌装数量应与产品实际的生产批量相当;大规模生产,即产品的生产批量大于10000支,最低模拟灌装数量应不得低于10000支;对于超大批量的生产规模,例如大于100000支,则应考虑适当增加模拟的灌装数量;如采用密封性生产设备,可适当降低模拟数量。
6.5容器装量容器中培养基灌装体积应考虑适宜微生物生长的需要和容器内表面覆盖的要求,灌装体积不必与产品相同,但合适的灌装—8 —量既应保证产品通过倒置和旋转接触到所有内表面并有足够的氧气支持微生物的生长,又应利于对培养基的观察。
6.6模拟试验方法的选择在灌装培养基期间应模拟所有类型和规定数量的干预。
模拟试验应包含生产的初始、结束阶段和干预发生的时刻。
大规模生产时,模拟试验方法可采用但不限于以下几种方式:6.6.1培养基与空瓶切换模拟试验的持续时间和实际生产相当,培养基灌装数量少于实际批量,模拟试验在培养基灌装和空瓶运行间切换。