
#临床研究#
Interventional treatment of obstructive jaundice
with hepatocellular carcinoma
ZH A I Ren -y ou *
,WA N G J ian -f eng ,DA I Ding-ke,Y U Pi ng,W EI Bao -j i e
(D ep ar tment of I nter ventional R adiolog y ,Beij ing Chaoy ang H osp ital ,Cap ital Univer sity
of M edical Sciences ,B eij ing 100020,China)
ABSTRAC T Objective T o analy ze the method and lately therapeutic effect o f interventio nal therapy of biliar y obstructiv e jaundice in patients with hepato cellular ca rcinoma.Methods T wenty -tw o patients (18men and 4w omen;aged 41-87years o ld,mean o f 65year s)w ith hepatocellular car cino ma and biliar y obst ruct ion admit ted fro m Jun 2000to Feb 2005wer e treated with percutaneous t ranshepatic biliary dra inag e (P T BD)or placement of metallic stents.Ser um to tal bilirubin befo re operat ion and 3-7days,8-14day s after operatio n w ere analy zed by AN O V A test.Results T he serum t otal bilirubin decreased fr om (23.6?10.7)mg/dl befo re the procedur e to (17.9?10.1)mg/dl 3-7day s and (14.0?11.4)mg/dl 8-14days after t he pr ocedure.T here wer e signif icant dif fer ence in ser um total bilirubin between before operation and 3-7days,8-14days after operat ion.Conclusion Int erventio nal t her apy is sim ple,safe,and effectiv e fo r biliary obst ruct ion w ith hepatocellular carcinoma.
KEY WORDS H epatocellular neoplasms;Bile duct obstruction;Radiolog y,inter ventio nal
肝癌合并梗阻性黄疸的介入治疗
翟仁友*
,王剑锋,戴定可,于 平,魏宝杰
(首都医科大学附属北京朝阳医院介入科,北京 100020)
[摘 要] 目的 总结原发性肝癌合并梗阻性黄疸进行介入减黄的技术和近期疗效及并发症。方法 从2000年6月-2005年2月收治的具有完整资料的肝癌患者22例。男18例,女4例。年龄41~87岁,中位年龄65岁;低位梗阻者3例,高位梗阻者19例。经右侧穿刺入路7例,经剑突下穿刺入路6例,双侧胆管穿刺入路9例。引流术前血清胆红素含量与术后3~7天、8~14天胆红素水平进行统计学方差分析。结果 术前血清总胆红素(23.6?10.7)mg /dl,引流后3~7天为(17.9?10.1)mg /dl,8~14天为(14.0?11.4)mg /dl 。引流术前血清胆红素含量与术后3~7天胆红素水平、术后8~14天胆红素水平比较有非常显著的差异(P <0.01)。术后住院死亡人数5人,住院死亡率为22.7%。结论 中晚期肝癌性胆道梗阻患者经皮肝穿刺胆汁引流或胆管内支架植入术是一种简单安全、有效的姑息治疗方法,有利于延长患者生存质量和延长生命。
[关键词] 肝细胞肿瘤;胆管阻塞;放射学,介入性
[中图分类号] R735.7;R575;R815 [文献标识码] A [文章编号] 1672-8475(2006)02-0081-03
[作者简介]翟仁友(1954-),男,江苏人,硕士,教授,主任医师。研究方向:介入放射学。
[通讯作者]翟仁友,首都医科大学附属北京朝阳医院介入科,100020。E -mail:zhairenyou@https://www.doczj.com/doc/e815419503.html,
[收稿日期]2005-10-31 [修回日期]2006-01-13
0 引言
中晚期肝癌合并梗阻性黄疸可导致肝脏功能迅速
衰竭,一般已丧失手术治疗机会,即使行姑息性介入栓
塞和局部灌注化疗,其疗效很差,且加重肝功能的损害,迅速出现肝功能失代偿,死亡率较高。因此,此类
病人一旦出现梗阻性黄疸,应尽快采用介入技术进行有效的减黄,为进一步的肿瘤治疗创造条件。现将我们近年来的相关工作总结如下。
1 资料与方法
1.1病例选择 从2000年6月~2005年2月共收治
恶性梗阻性黄疸病人423例,其中具有完整资料的肝癌患者22例。男18例,女4例。年龄41~87岁,中位年龄65岁;70岁及以上患者6例。单纯胆总管梗阻者3例,肝门部单纯左肝管梗阻者6例,肝门部单纯右肝管梗阻者4例,肝门部左右肝管同时梗阻者9例。
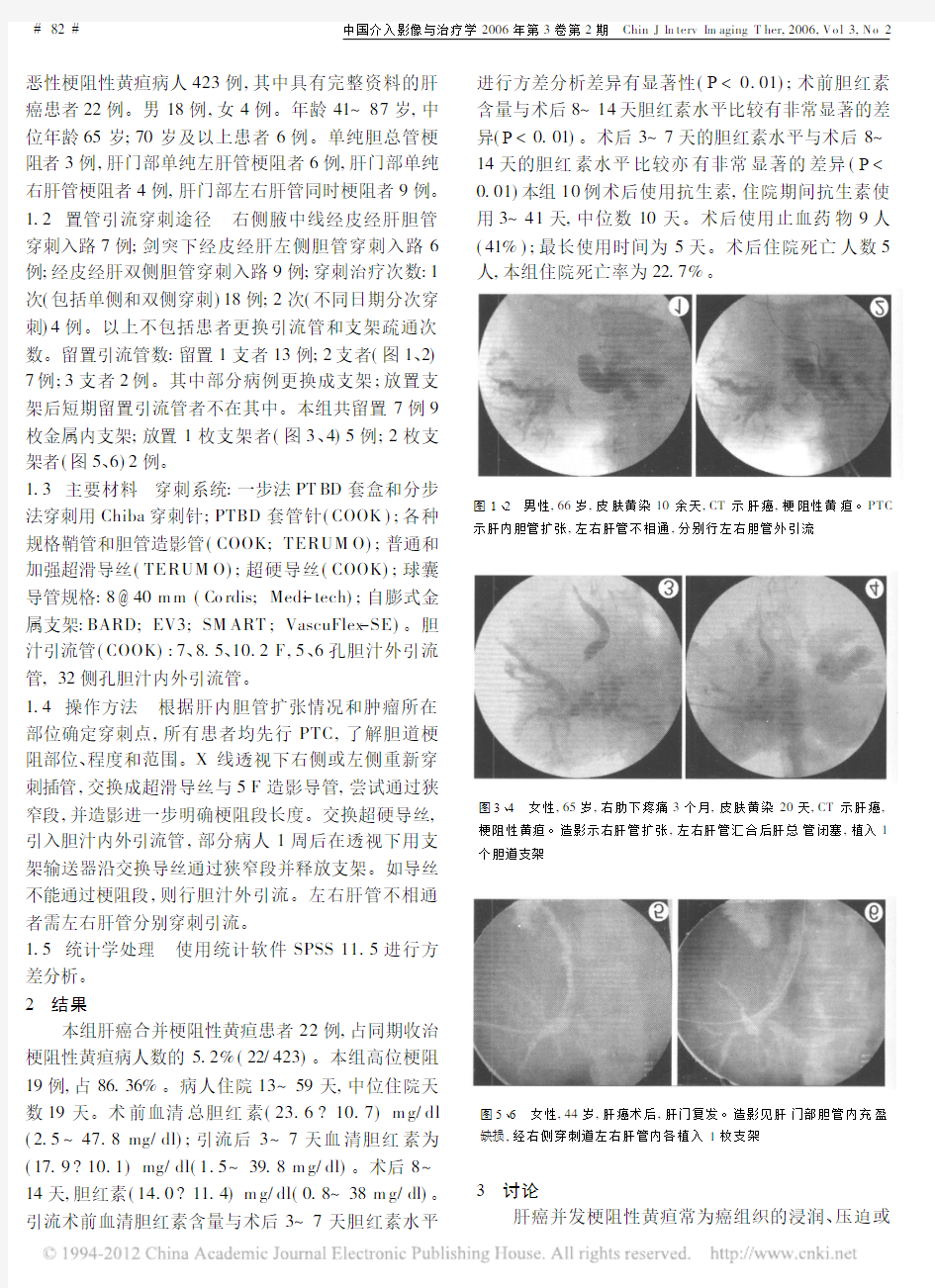
1.2置管引流穿刺途径右侧腋中线经皮经肝胆管穿刺入路7例;剑突下经皮经肝左侧胆管穿刺入路6例;经皮经肝双侧胆管穿刺入路9例;穿刺治疗次数:1次(包括单侧和双侧穿刺)18例;2次(不同日期分次穿刺)4例。以上不包括患者更换引流管和支架疏通次数。留置引流管数:留置1支者13例;2支者(图1、2) 7例;3支者2例。其中部分病例更换成支架;放置支架后短期留置引流管者不在其中。本组共留置7例9枚金属内支架;放置1枚支架者(图3、4)5例;2枚支架者(图5、6)2例。
1.3主要材料穿刺系统:一步法PT BD套盒和分步法穿刺用Chiba穿刺针;PTBD套管针(COOK);各种规格鞘管和胆管造影管(COOK;TERUM O);普通和加强超滑导丝(TERUM O);超硬导丝(COOK);球囊导管规格:8@40m m(Co rdis;Med-i tech);自膨式金属支架:BARD;EV3;SM ART;VascuFlex-SE)。胆汁引流管(COOK):7、8.5、10.2F,5、6孔胆汁外引流管,32侧孔胆汁内外引流管。
1.4操作方法根据肝内胆管扩张情况和肿瘤所在部位确定穿刺点,所有患者均先行PTC,了解胆道梗阻部位、程度和范围。X线透视下右侧或左侧重新穿刺插管,交换成超滑导丝与5F造影导管,尝试通过狭窄段,并造影进一步明确梗阻段长度。交换超硬导丝,引入胆汁内外引流管,部分病人1周后在透视下用支架输送器沿交换导丝通过狭窄段并释放支架。如导丝不能通过梗阻段,则行胆汁外引流。左右肝管不相通者需左右肝管分别穿刺引流。
1.5统计学处理使用统计软件SPSS11.5进行方差分析。
2结果
本组肝癌合并梗阻性黄疸患者22例,占同期收治梗阻性黄疸病人数的5.2%(22/423)。本组高位梗阻19例,占86.36%。病人住院13~59天,中位住院天数19天。术前血清总胆红素(23.6?10.7)m g/dl (2.5~47.8mg/dl);引流后3~7天血清胆红素为(17.9?10.1)mg/dl(1.5~39.8m g/dl)。术后8~ 14天,胆红素(14.0?11.4)m g/dl(0.8~38m g/dl)。引流术前血清胆红素含量与术后3~7天胆红素水平进行方差分析差异有显著性(P<0.01);术前胆红素含量与术后8~14天胆红素水平比较有非常显著的差异(P<0.01)。术后3~7天的胆红素水平与术后8~ 14天的胆红素水平比较亦有非常显著的差异(P< 0.01)本组10例术后使用抗生素,住院期间抗生素使用3~41天,中位数10天。术后使用止血药物9人(41%);最长使用时间为5天。术后住院死亡人数5人,本组住院死亡率为22.7%
。
图1、2男性,66岁,皮肤黄染10余天,CT示肝癌,梗阻性黄疸。PTC 示肝内胆管扩张,左右肝管不相通,
分别行左右胆管外引流
图3、4女性,65岁,右肋下疼痛3个月,皮肤黄染20天,CT示肝癌,梗阻性黄疸。造影示右肝管扩张,左右肝管汇合后肝总管闭塞,植入1
个胆道支架
图5、6女性,44岁,肝癌术后,肝门复发。造影见肝门部胆管内充盈缺损,经右侧穿刺道左右肝管内各植入1枚支架
3讨论
肝癌并发梗阻性黄疸常为癌组织的浸润、压迫或
癌栓堵塞胆管等原因所致,如不能及时解除,病人可于短期内死于肝肾功能衰竭、出血、感染等。
此类梗阻性黄疸多为高位胆管梗阻,梗阻复杂,常累及多支胆管,需要做两支或更多支的引流[1,2]。减黄效果较低位效果差,且住院时间延长。本组病例的中位住院日为19天,高于同期梗阻性黄疸病人的平均住院日水平。部分病例一般情况较差时,引流可分次进行。不少病例可做两支以上金属支架植入术,由于价格昂贵而放弃金属内支架治疗的机会。本组仅有2例在左右肝管内各植入1枚胆道支架。且根据我们的经验金属支架植入较多时再狭窄出现较早,发生率较高。多支引流管同时引流,可做内外引流和单纯外引流相结合。跨过壶腹的内外引流由于刺激奥迪斯括约肌,引起局部痉挛可出现急性胰腺炎,表现为腹痛、腰背痛、恶心、呕吐、腹胀等症状。部分病例CT检查出现胰腺周围渗出,或少量腹水。实验室检查,多数病人表现为血清胰淀粉酶一过性增高。高位胆管梗阻放置支架时,由于很少出现需要跨壶腹的治疗,因此发生胰腺炎的机会相对较少。本组有18例经壶腹放置内外引流管,其中3例术后血清淀粉酶一过性升高,最高者为894IU,给予禁食水,静脉输注抗生素、善宁等药物,经对症处理后改善出院。目前对于跨壶腹操作的病例常规禁食水,操作后6小时测定血淀粉酶,如有异常给与相应的处理。
本组使用引流导管管径为单纯外引流使用7~ 8.5F;一般在操作过程中使用过5F鞘管则使用7F 引流管;如使用过7F鞘管则使用8.5F引流管。内外引流为8.5~10.2F,放置支架后一般保留外引流管观察支架通畅和有无胆管出血等情况,保留引流管3~4天。放置支架时机,各位学者说法不一[3-5],我们认为,如果患者胆管梗阻同时有胆管感染,应先放置外引流或内外引流,待黄疸减轻,炎症控制后,一般在一周后再放置支架。过早地放置支架可能由于胆管黏膜和肿瘤组织水肿,水肿组织经支架网格突入管腔内,闭塞支架管腔,造成支架植入后短期内再狭窄。一次支架植入后,应保留外引流管,可以提高排出胆汁的效率,观察胆管内有无出血,支架是否通畅,同时引流管经穿刺道保留,可以有效地压迫穿刺道,防止穿刺道内血管损伤后出血。
经皮穿刺引流胆汁或胆管支架植入后,黄疸消退的速度很不一致。一般来讲,引流前黄疸出现的时间越长、血清胆红素水平越高,黄疸下降的速度越慢。肝内胆管多发性阻塞,常继发于原发性肝癌或肝内转移瘤。尽管采用多支引流也很难保证引流彻底。黄疸较难彻底消退。引流前血清胆红素水平高于30m g/dl 时黄疸引流效果较差,尽管引流管通畅,黄疸消退缓慢,目前原因不明,可能由于毛细胆管受损害所致。
本组5例住院期间死亡,死亡率远高于3%~4%的平均住院死亡率。主要原因在于患者合并肝癌的肝功能状况较差,经皮经肝穿刺引流可能造成进一步的肝功能损害,肝功能失代偿。术后易出现肝性脑病,肝性肾病。此外,由于肝功能基础较差,凝血功能障碍,介入创伤造成的出血较单纯梗黄更明显,出血量偏多。
总之,对于失去了外科手术机会的中晚期肝癌性胆道梗阻患者经皮肝穿刺胆汁引流或胆管内支架植入术是一种安全、有效的姑息治疗方法,有利于提高患者生存质量和延长生命。但由于部分病人病情凶险,进展较快,及时进行减黄治疗至关重要,对持续时间较长的梗阻性黄疸病例或高龄、病情危重者,应在适当纠正一般情况后方可谨慎施行。
[参考文献]
[1]Zhai RY,Dai DK,Yu P.M alignant biliary obs truction treated
w ith metallic sten ts.Chin J Radiol(Ch ines e),1997,31(11):734-
736.
[2]L ee JW,H an J K,Kim T K,et al.Ob structive jaundice in hepa-
tocellular carcinoma:resp on se after percutaneous tran shepatic
b iliary drainage and prognosti
c factors.Cardiovas c In terven t Ra-
diol,2002,25(3):176-179.
[3]J iang W J,Yao L,Ren A,et al.Percu taneous placemen t of en do-
pr otheses for treatment of malignant biliary obstruction:a report
of51cases.Chin J Radiol(Chinese),1997,31(11):729-733. [4]Zhai RY,Qian XJ,Dai DK,et al.M align ant b iliary obstruction:
treatm ent with interventional radiology.C hin M ed J(C hinese),
2003,116(6):888-892.
[5]S hi HB,Liu S,W ang J,et al.Percutaneous placem ent of b iliary
stent for treatment of malignant obstru ctive jaun dice.J Interven-
tional Radiology(Ch ines e),2003,12(5):352-354.
晚期肝癌常发生的并发症 文章目录*一、晚期肝癌常发生的并发症*二、肝癌晚期的治疗方法*三、肝癌晚期的饮食 晚期肝癌常发生的并发症1、晚期肝癌常发生的并发症之感 染及癌性发热 肝癌并发症可由肝癌本身或常合并的肝硬化所致,也可由抗 肿瘤治疗手段引起,常出现于肝癌中晚期,是肝癌患者的主要死 亡原因之一。 2、晚期肝癌常发生的并发症之黄疸 黄疸的发生率约29.6%~37.5%,是中晚期肝癌患者的常见并发症,黄疸是胆红素代谢障碍时血浆胆红素浓度增高引起的巩膜、皮肤、黏膜、体液等黄染的一种临床表现。根据病因黄疸可分为溶血性黄疸、肝细胞性黄疸及阻塞性黄疸三种。 3、晚期肝癌常发生的并发症之肝癌破裂出血 原发性肝癌破裂出血是肝癌患者的一种严重而致命的常见 并发症,发生率约5.46%~19.8%,也是肝癌患者的主要死因之一,占肝癌死因的9%~10%,由于发病突然、急剧,且常伴休克,在治 疗上很棘手,预后较差。如果不能及时行有效抢救措施,可导致患者迅速死亡。 4、晚期肝癌常发生的并发症之上消化道大出血 常因为门静脉高压引起的食道胃底静脉破裂出血,或者因为
上消化道溃疡出血,轻者表现为黑便,重者可呕吐出大量的鲜血, 因出血量大而发生休克,死亡率比较高,故在治疗晚期肝癌是一 定要避免引起消化道大出血的情况。 5、晚期肝癌常发生的并发症之肝昏迷 见于肝癌的终末期,轻度的表现为行为举止异常,例如睡眠 颠倒(白天睡觉,夜间烦躁)、随意小便等,进一步发展可出现烦躁,最后肝癌患者就会出现昏迷。肝昏迷常因为上消化道大出血诱发,也可以因大量进食高蛋白食物等诱发,也可以没有明显诱因而发 生肝昏迷。 6、晚期肝癌常发生的并发症之肝肾综合征 表现为少尿、大量腹水、水肿,该并发症是肝功能衰竭后继 发性的肾功能障碍。 肝癌晚期的治疗方法1、中医 中医治疗肝癌晚期有一定的作用,很多患者也比较依赖。但 是患者要根据自己的身体情况、病情发展等选择治疗方法和药物。另外,病情一旦确诊就要立即就医,这样才能让中医治疗发挥更 好的效果。 2、化疗 因为一般来说,肝癌晚期患者体质都会很弱,或病情发展扩 散转移,导致病位很多很分散,这样情况就不适合手术。化疗就成
龙源期刊网 https://www.doczj.com/doc/e815419503.html, 原发性肝癌患者的介入治疗研究 作者:刘金明赵震宇李涛 来源:《中国当代医药》2013年第21期 [摘要] 目的研究经导管肝动脉化疗栓塞术(TACE)、经皮肝穿刺无水酒精注射术(PEI)及TACE联合PEI 3种介入治疗手段治疗原发性肝癌的临床疗效。方法选择2006年3月~2008年3月本院接诊的120例原发性肝癌患者进行研究。按照随机数表法,随机分为TACE组、PEI组以及TACE+PEI组,每组各40例。分别采用相应治疗措施对患者进行治疗。结果 TACE+PEI组患者治疗的临床总有效率(95%)明显高于TACE组(70%)和PEI组(30%),3组比较差异有统计学意义(P [关键词] 原发性肝癌;介入治疗;临床疗效 [中图分类号] R735.7 [文献标识码] A [文章编号] 1674-4721(2013)07(c)-0017-02 原发性肝癌是最常见的消化系统恶性肿瘤之一,严重威胁人们群众的生命及健康[1]。有 研究显示,采用介入治疗的手段对原发性肝癌患者进行治疗,效果良好[2-3]。本院分别对单独经导管肝动脉化疗栓塞术(TACE)、单独经皮肝穿刺无水酒精注射术(PEI)以及TACE+PEI 治疗的原发性肝癌的治疗效果进行比较,现报道如下。 1 资料与方法 1.1 一般资料 2006年3月~2008年3月本院收治的120例患者均符合原发性肝癌的相关诊断标准。按 照随机数字表法,随机分为TACE组、PEI组以及TACE+PEI组,每组各40例。TACE组40例患者中,男26例,女14例,年龄34~68岁,平均(53.1±10.1)岁;PEI组40例患者中,男24例,女16例,年龄33~69岁,平均(54.3±8.1)岁;TACE+PEI组40例患者中,男25例,女15例,年龄30~67岁,平均(53.2±10.5)岁。3组患者的年龄、性别及病情状况等一般资料方面差异无统计学意义(P>0.05),具有可比性。 1.2 方法 分别采用TACE、单独PEI以及TACE+PEI 3种治疗措施对患者进行治疗。具体操作为:TACE组采用Seldinger法对患者进行治疗。具体化疗药物的选定为:1000 mg氟尿嘧啶(国药准字H41025147,郑州永和制药有限公司)、6~10 mg丝裂霉素(国药准字H33020854,浙 江海正药业股份有限公司)、多柔比星[国药准字H20013334,辉瑞制药(无锡)有限公司]、顺铂(国药准字H20023461,齐鲁制药厂)。
National Medical Frontiers of China, Dec.2011, Vol.6 No.24中国医疗前沿 2011年12月 第6卷 第24期 37 临床研究原发性肝癌是我国死亡顺位排名前三的一种恶性肿瘤,其起病较隐匿,患者一般不易察觉,多在体检时偶然发现。肝癌最具有特征性的症状是肝区疼痛、乏力、纳差以及消瘦,体征多表现为肝肿大、脾肿大、腹水、黄疸、肝区血管杂音、肝区摩擦音和转移灶相应的体征。肝癌患者生活质量差,出现明显症状的患者其平均生存时间多为半年。目前对肝癌患者尚无有效的治疗手段,手术切除的患者术后复发率比较高。近几年,我院依据文献,采用放射介入治疗原发性肝癌取得了满意的疗效,现报告如下。1 资料与方法1.1 一般资料 选择2007年8月-2011年1月于我院肝胆外科、肿瘤科、消化内科就诊并被诊断为原发性肝癌的患者71例,严格按照随机化的原则将所有入选患者按奇数、偶数分为对照组34例和治疗组37例,其中男性47例,女性24例,年龄分布为38-77岁,平均年龄55岁,病程1月-26年。两组观察对象的年龄、性别等基线信息经调整后,差异不具有统计学意义(P >0.05)。1.2 诊断及纳入标准[1] 根据患者的临床症状、病史、实验室检查等进行诊断。1.3 病例排除标准[2] 与原发性肝癌有相似症状的继发性肝癌、肝硬化、肝炎、肝脓肿等应予以排除。1.4 治疗方法[3] 对照组采用60钴远距离体外照射,B 超定位,每周1.8-2Gy,总量25-55f/4-6周;治疗组在对照组基础上行介入治疗,即肝动脉插管化疗及栓塞的治疗手段,经过股动脉穿刺置入导管,进一步入肝总动脉,在肿瘤的责任血管处注药栓塞,常见的化疗药物有5Fu(500mg)、阿霉素(ADM、20mg)及其衍生物、丝裂霉素(4mg)、VP16和氨甲喋呤等。1.5 疗效判定标准[4] 缓解:肿瘤明显缩小,达到50%以上,并且维持时间大于1个月;稳定:肿瘤缩小不明显,但较治疗前有好转迹象,能够维持1个多月;恶化:肿瘤不但没有缩小,反而有增大倾向或者出现新的病灶。总有效率=(缓解+稳定)/总例数×100%。1.6 统计学方法 Excel 建立数据库,采用SPSS18.0统计学软件分析,计量资 料以均数±标准差(±s )表示, 采用t 检验。计数资料采用率表示,进行χ2检验。等级计量资料采用非参数检验(Z 检验)。P < 原发性肝癌放射介入治疗分析 张学鸿 目的【摘要】 目的 分析原发性肝癌放射介入治疗的临床疗效。方法 方法 选择2007年8月-2011年1月于我院肝胆外科就诊并被诊断为原发性肝癌的患者71例,随机将入选患者按奇数、偶数分为对照组34例和治疗组37例,对照组采用普通放疗;治疗组采用放射介入治疗,治疗后进行疗效对比。结果 结果 放射介入治疗组总有效率为95.5%,对照组总有效率为80.5%,两组情况比较差异有统计学意义(P <0.05)。结论 结论 放射介入治疗能够有效地提高原发性肝癌患者的总有效率,延长其生存时间,临床疗效满意,值得进一步推广。 【关键词】 原发性肝癌;介入治疗;普通放疗;临床疗效doi:10.3969/j.issn.1673-5552.2011.24.0021【中图分类号】【中图分类号】R730.55;R735.7 【文献标识码】 【文献标识码】B 【文章编号】 【文章编号】1673-5552(2011)24-0037-010.05为差异具有统计学意义。 2 结果 2.1 两组有效率比较 放射介入治疗组有效人数为35人,总有效率为95.5%;单纯介入对照组有效人数为27人,总有效率为80.5%,两组比较差异具有统计学意义(P <0.05)。见表1。 2.2 两组患者治疗后生存率的比较 放射介入治疗组6个月生存率的患者有34例,12个月生存率的患者有28例;对照组6个月生存率的患者有25例,12个月生存率的患者有19例,两组差异具有统计学意义(P <0.05)。见表2。 3 讨论 原发性肝癌的起病十分隐匿,大多患者平时并无异常表现,常在体检时偶然发现已患肝癌,处于此期的患者因为没有临床症状、体征而被称之为亚临床肝癌[5]。当患者感到不适、出现肝癌的相应症状时,患者的病情已然进入中晚期,此时治疗非常困难[6]。对于发现较早的肝癌,临床上多采用手术的治疗手段,其他较常见的治疗手段有姑息性外科治疗、多模式综合治疗、肝动脉栓塞化疗、无水酒精瘤内注射、放射治疗、导向治疗、化疗、生物治疗以 及中草药治疗等[7] 。肝动脉栓塞化疗(即介入治疗)是近2、30年新发展的一种非手术的肿瘤治疗方法,对肝癌的治疗能起到良好作用,是临床上非手术疗法中首选的治疗手段。介入治疗多使用化疗药物栓塞肿瘤远端的血管供应,使用明胶栓塞近端的肝动脉,使肿瘤的侧枝循环遭到破坏,从而导致肿瘤灶缺血坏死[8]。多项研究资料表明,介入治疗的1年生存率可达到40%左右,仍不是很理想。放射治疗适用于肿瘤比较局限、手术切除不宜实现的患者,放射治疗具有杀灭残癌的作用,有调查显示放射治疗与中 草药治疗相结合可提高患者的5年生存率达到10%左右[9], 与手术、化疗联用可起到增敏的作用,进一步提高化疗的临床疗效。本研究资料分析表明,放射介入治疗组总有效率为95.5%,1年 作者单位:457000 河南省濮阳市妇幼保健院放射科作者简介:张学鸿(1967-),男,本科学历,主治医师。 表1 两组患者总有效率的比较(n ) 组别 n 缓解 稳定 恶化 总有效率% 治疗组 37 20 15 2 95.5 对照组 34 18 9 7 80.5 两组总有效率比较P <0.05,差异具有统计学意义 表2 两组患者生存率的比较[n (%)] 组别 n 6个月生存率 12个月生存率 治疗组 37 34(91.9) 20(54.1) 对照组 34 25(73.5) 11(32.4) 两组生存率比较P <0.05, 差异具有统计学意义
胆道姑息引流手术处理恶性梗阻性黄疸患者的疗效分析 目的:探讨分析胆道姑息引流手术在处理恶性梗阻性黄疸病方面的临床效果。方法:随机选取2008年6月-2010年5月在本院住院治疗的56例恶性梗阻性黄疸患者,根据患者的不同病情分别对其行胆总管植入外引流、胆总管植入内外引流、胆总管植入支架三种手术,随访3个月,观察治疗效果。结果:56例患者中,有49例得到了随访,患者的病情均有不同程度的改善,平均手术用时104.5 min,术中平均出血量为225.4 ml,总胆红素量由术前的278 mol/L平均下降137 mol/L,肝功能、退黄效果均很好,术后3个月均未再发生黄疸。结论:采用胆道姑息引流手术治疗恶性梗阻性黄疸操作简单、疗效确切,手术创伤也较小,值得临床推广应用。 目前,临床上针对恶性梗阻性黄疸的治疗主要以外科手术为主,为了探讨分析胆道姑息引流手术在治疗恶性梗阻性黄疸方面的效果,本文随机选取了2008年6月-2010年5月在本院住院治疗的恶性梗阻性黄疸患者56例,并回顾性分析其临床资料,现将结果报道如下。 1 资料与方法 1.1 一般资料随机选取2008年6月-2010年5月在本院住院治疗的56例恶性梗阻性黄疸患者,男32例,女24例,年龄32~89岁,平均61.4岁。所有患者均符合恶性梗阻性黄疸的诊断标准,主要的临床症状有尿色变深、皮肤瘙痒、陶土样大便、皮肤呈暗黄或绿褐色等。 1.2 方法根据患者的不同病情,对56例患者分别行以下三种手术方式。 1.2.1 胆总管植入外引流术21例,这些患者的胆总管重度阻塞,首先对其行胆管穿刺及造影,在左右胆管的会合部位留置一根外引流管头弯曲。如果流出黄色胆汁并且没有血性物质流出,就说明留置的位置准确,然后固定好引流管,将流出物接到引流袋中。每天约需引流800 ml胆汁[1]。 1.2.2 胆总管植入内外引流18例,这类患者的胆总管并没用完全阻塞,首先对其行胆管穿刺及造影,找到梗阻的地方后,沿套管慢慢插入导丝。待导丝进入到十二指肠后,将导管撤出,然后插入扩张器,最后置入内外引流管,如果流出黄色胆汁并且没有血性物质流出,就说明留置的位置准确,然后固定好引流管,将流出物接到引流袋中。每天约需引流600 ml的胆汁。 1.2.3 胆总管植入支架17例,这类患者的胆总管也没有完全阻塞,并且管中的狭窄段较短。首先对其行胆管穿刺及造影,将血管鞘插入,将球囊导管沿着血管鞘送到胆管中,待球囊通过胆管中的狭窄段后通过充盈球囊扩张胆管,撤出球囊,将支架传送器送入,然后准确定位内支架,撤出支架管和血管鞘,最后将穿刺通道堵塞。
恶性梗阻性黄疸介入治疗常见问题的处理 翟仁友,黄强 【摘要】介入治疗作为恶性梗阻性黄疸的重要的治疗手段已经广泛应用,但仍有许多问题值得我们重视和研究。我们总结12年来800余例恶性梗阻性黄疸介入治疗病例的经验;详细分析恶性梗阻性黄疸介入治疗的适应证、禁忌证;研究介入治疗多种并发症的发生原因和处理方法;详细讨论胆管引流方法和胆管支架植入的时机和适应证;提出手术麻醉方法的选择、抗生素和止血药物的应用等见解;总结止痛剂的术前术后临床应用;对术后胰腺炎的发生和处理方法以及围手术期病死率进行了深入的探讨。希望我们的经验和教训能够对介入工作者有所帮助。 【关键词】梗阻性黄疸,介入治疗,并发症 中图分类号:R735;R735.7文献标识码:C文章编号:1008-794X(2007)-10-0649-03 InterventionalradiologyofmalignantbiliaryobstructioncomplicationandtreatmentZHAIRen-you,HUANGQiang.DepartmentofRadiology,BeijingChaoyangHospitalCapitalMedicalUniversity,Beijing100020,China 【Abstract】Intervetionaltherapyasanimportanttherapeuticmethodformalignantbiliaryobstructionhasbeenusedextensively,buttherestillremainsomeproblemsworthyforouremphasisandresearch.Weretrospectivelyreviewedmorethan800patientswithmalignantobstructivejaundiceduring12years.Indications,contraindications,complicationsandcorrespondingtreatmentmethodswerestudied.Furthermore,discussionincludingmethodsofbiliarydrainage,propertimeofstentimplantation,methodsofanesthesia,usageofantibioticsandhaemostatwerealsocarriedout.Useofanalgesics(pain-suppressal)pre-andpostprocedure,developmentofacutepancreatitisanditsmanagement,andperi-operativemortalitywerefurtherinvestigatedindetail.Wehopeourexperiencesandlessonswouldgiveinterventionaldoctorssomehelpintheircareer.(JInterventRadiol,2007,16:649-651) 【Keywords】Biliaryobstruction;Interventionalradiology;Complication 梗阻性黄疸可由于多种原因引起,目前采用的 治疗方法主要有外科手术、介入治疗和经内镜治疗。据临床估计约有20%的黄疸病例选择采用手术治疗,约20%的恶性梗阻性黄疸患者选用经内镜治疗,经皮经肝穿刺胆汁引流约占60%,是最常采用的姑息治疗方法。 我院介入放射科从1994年1月至今共治疗梗阻性黄疸患者800余例,先后分组分段进行了总结研究,共发表相关论文16篇。在此基础上,我们对临床上所见的各种临床问题和采取的应变措施进行总结,供同行们参考。1介入治疗适应证的选择 一般认为,Karnofsky评分≥50分者(需要很多的帮助,并时常需要医护治疗),可以耐受经皮经肝穿刺胆汁引流术。对评分在20~40分的病例,术后预计病死率高达50%以上,应和家属充分讨论,权衡利弊,达成共识后,方可实施。黄疸水平是决定减黄的重要指标,血清总胆红素≥70μmol/L,已达到施行介入减黄的要求;在≥140μmol/L时必须进行减黄处理,否则肝功能迅速受到影响。此外,肝内胆管扩张,急性胆管炎也是重要指标之一。部分病例虽能手术治疗,但由于一般情况较差,承担手术风险较大,可先行介入胆汁引流,纠正一般情况后,再行外科手术治疗。 基金项目:国家十一五课题资助项目(2007BAI05B06) 作者单位:100020北京首都医科大学附属朝阳医院放射科 通讯作者:翟仁友 ?述评Comment?
原发性肝癌患者介入治疗后疗效影响因素研究 摘要:目的探讨原发性肝癌患者介入治疗后对 疗效的影响因素。方法本次选取2011年4月?2015 年2 月,我院接收原发性肝癌50 例,分析对预后造成影响的因素。结果本组肝细胞腺癌40例,1 年生存率为 87.5%,2年为42.5%,3年为10%,4年为5%。肝细胞腺癌中位生存期为21 个月,混合型腺癌12个月,胆管细胞癌11 个月,有统计学差异(P<0.05)。TACE 中位生存期为20个月,TAI 中位生存期为10 个月,有统计学差异(P<0.05)。行Cox回归多因素分析,门静脉高压、组织坏死、大体分型、供血情况、表面抗原、肝外转移均为诱导因素(r 均值=0.033,P<0.05),使生存风险增加。结论供血情况、门静脉高压、HBsAg,大体分型、肝外转移、组织坏死是独立的对肝癌患者生存造成影响的因素,血供丰富、无门静脉高压、HBaAg 阴性、小癌型、无肝外转移、无组织坏死的肝癌病例,有较高生存率。 关键词:原发性肝癌;介入治疗;预后;影响因素 原发性肝癌(PLC)有较高恶性程度,发病隐匿,
大部分患者到院初诊时手术指征已丧失,至中晚期。 介入微创方案具效果确切、创伤小优势,对介入治疗 效果产生影响的因素展开分析,是指导临床病例选取 的关键[1]。本文就此内容展开探讨,现将结果总结 如 下。 1资料与方法 1.1一般资料本次选取2011年4月?2015年2 月,我院接收50例原发性肝癌作研究对象,男39例,女11例,年龄35?78岁, 平均(60.8±9.4)岁。均依据CT检查、甲胎蛋白 (AFP)检测,并结合临床表现确诊。组织学分型:混合型腺癌3 例,肝管细胞癌7 例,肝细胞腺癌40 例。大体分型:小癌型2 例,块状型20例,弥漫型8例,结节型20例。 1.2方法本次选取的患者41 例采用肝动脉选择性或超选择性化疗栓塞术(TACE),9 例采用肝动脉选择性局部化疗术(TAI )。药物:表阿霉素40mg,氟尿嘧啶1000mg,奈达铂100mg,碘化油4?18ml。介入步骤:完成肝动脉造影操作,应用Seldinger 法,经股动脉插管,在导丝引导下达肝固有动脉,后轻柔操作,经其左支、右支达靶动脉;细致观察血管分布特点及肿瘤直径。
恶性梗阻性黄疸的介入治疗 发表时间:2011-10-14T16:46:09.780Z 来源:《中外健康文摘》2011年第21期供稿作者:付国文丁堃 [导读] 目的探讨恶性梗阻性黄疸的介入治疗方法及其疗效。 付国文丁堃(江西省玉山县人民医院消化科 334700) 【中图分类号】R735.8【文献标识码】A【文章编号】1672-5085(2011)21-0180-02 【摘要】目的探讨恶性梗阻性黄疸的介入治疗方法及其疗效。方法对23例恶性梗阻性黄疸患者,采用经皮经肝穿刺胆道引流术(PTCD)及胆道金属内支架置入术(PTIBS)或结合局部动脉化疗术,所有患者均经B超、CT或MRI明确诊断,并确定梗阻部位。结果 23例采用经皮经肝穿刺置入外引流管及支架置入术。术后总胆红素、直接胆红素、碱性磷酸酶均明显下降。术后23例患者黄疸消退满意;16例黄疸消退,置入内支架术后4周在DSA下行局部灌注化疗术。结论经皮经肝穿刺胆道外引流加内支架置入术是姑息性治疗恶性梗阻性黄疸的安全、有效方法,结合局部动脉灌注化疗,能提高患者的生命质量及延长生存期。 【关键词】梗阻性黄疸胆管梗阻介入性治疗 恶性梗阻性黄疸常由于胆管癌、胰头癌、原发性肝癌、肝脏转移瘤、肝门淋巴结转移等压迫和侵及胆管所致,外科手术切除率低,预后较差的消化系统恶性肿瘤[1]。患者常由于早期诊断困难而失去手术机会,随着介入放射学技术的发展,经皮肝穿刺引流术加内支架置入术作为恶性梗阻性黄疸姑息性治疗手段,具有安全、简便、并发症发生率低、临床疗效显著等优点,近年来已被临床医师和患者所认知和接受。可缓解黄疸,改善由于梗阻性黄疸引起的种种症状,提高患者的生存质量,延长生存时间[2]。现将我们进行的23例资料完整的外引流加内支架治疗的恶性梗阻性黄疸病例报告如下。 1 资料与方法 1.1 一般资料 本组23例,男16例,女7例,年龄33~84岁,平均64岁;其中胰头癌3例,胆囊癌2例,肝门部胆管癌18例。临床表现为全身皮肤,黏膜及巩膜黄染,小便赤黄、白陶土样大便、全身瘙痒、乏力纳差、恶心呕吐。术前均经B超、CT、MRI影像学检查。所有患者术前均查出、凝血时间,凝血酶原时间及活动度和生化检查,心电图。术前给予安定10mg肌注,术中用2%利多卡因局部麻醉。穿刺器械包括胆道穿刺套盒,超滑导丝、超硬导丝、5F Cobra或猎人头造影导管:内支架用10例。 1.2 PTCD并内支架置入术操作方法 患者仰卧于DSA检查床上,右季肋区消毒铺巾,局麻下,选用21G穿刺针,腋中线肋膈角下2cm左右的肋骨上缘进针,针尖向第11胸椎下缘方向水平穿刺,至距离胸椎2~3cm时停止进针,拨出针心,在透视下边退针边注射少量造影剂,证实穿刺针位于胆道系统后,多抽出一些胆汁,然后通过穿刺针注入稀释的造影剂,显示胆道系统。为了保证安全,胆道进入点应距离阻塞上端4cm以上,否则需重新穿刺。通过穿刺针置入0.018吋导丝,退出穿刺针后,顺细导丝置入穿刺套管针,套管针置入后,送入超滑导丝,变换导丝头端的方向使之通过狭窄段,沿导丝送入Cobra导管或猎人头导管,导管通过狭窄后,更换成超硬导丝,使其头端位于十二指肠内,退出导管,根据情况判断是否需要球囊扩张狭窄段。撤出球囊,送入支架释放系统,准确定位后在透视监视下小心释放支架。沿导丝送入外引流管,使引流管侧孔完全位于胆道内,然后固定外引流管。 2 结果 2.1 疗效本组23例外引流及内支架置入术均成功。术中无胆道出血、胆瘘等并发症发生,而且无手术死亡病例。 2.2 不良反应情况 23例患者经皮经肝外引流术加内支架置入术后,全身皮肤瘙痒症状消失,大部份患者食欲明显改善,其中有2例胰头癌患者食欲无明显改善。大部份患者术后1~3d有上腹部不适,轻度憋痛,未经处理自行缓解,余无明显并发症发生。5例患者在支架置入4周后进行了肝动脉或胃十二指肠上动脉灌注化疗。 3 讨论 采用经皮经肝穿刺胆汁引流,可解除病人黄疸,但是大量胆汁的丢失易造成电解质紊乱,携带引流管患者精神上不易接受,也给患者带来诸多不便及并发症[3]。内支架的置入使黄疸的引流基本接近正常人体的生理功能,并为下一步针对肿瘤的治疗创造了机会[4]。经皮经肝穿刺胆道引流术并内支架置入术的操作要点是:1.PTCD前准确定位,再决定皮肤进针点,避免发生气胸、血胸。2.PTCD后,应选择外周二、三级胆管分支作为穿刺插管进入点,以便使导管有较大的活动余地和释放支架时近端有较多的空间,靶胆管直径应≥3~4mm,靶胆管与主肝管呈钝角延续。穿刺过细胆管,当进行置入引流管时,引流管将堵塞靶胆管所属小分支造成局限性胆汁淤积而继发胆道感染。3.在Cobra导管或猎人头导管和导丝配和下调整导管方向,打通梗阻段,将导丝送入十二指肠内。操作中导丝应始终位于十二指肠内,可以缩短手术时间和减少并发症。4.选择的球囊直径应略小于支架直径。在释放支架过程中及时调整支架位置,避免支架错位或滑脱。内支架两端需超过狭窄1cm以上。5.支架置入术后引流管应保留2~3周,待纤维窦道形成及无任何并发症出现时,关闭引流管2d,复查总胆红素、直接胆红素及碱性磷酸酶,如无升高患者无不适出现再拔出外引流管。6.对低分化类肿瘤,为了预防胆道再狭窄应对肿瘤进行灌注化疗。 经皮经肝胆道外引流加内支架置入术对梗阻性黄疸的解除近期疗效满意,血清胆红素值下降明显,很少发生严重并发症,是姑息性治疗外科不能手术切除的恶性梗阻性黄疸的有效且安全的方法,可以替代外科姑息性胆肠吻合术,但对肿瘤本身并无治疗作用,结合局部动脉灌注化疗,能提高患者的生命质量及延长生存期[5]。 参考文献 [1]姜卫剑,姚力,任安,等.经皮胆道内支架置入术姑息性治疗恶性梗阻黄疸[J].中华放射学杂志,2009,31(11):729-733. [2]钱晓军,仁友,戴定可,等.老年人恶性梗阻性黄疸介入治疗回顾性分析[J].中华放射学杂志,2008,34(11):342-345. [3]李麟荪,贺能树.介入放射学[M]北京:人民卫生出版社,2005:149-164. [4]杨建勇,陈伟.介入放射学临床实践[M].北京:科学出版社,2006:109-119. [5]翟仁友,戴定可,于平.金属内支架治疗恶性梗阻性黄疸的临床研究[J].中华放射学杂志,2008,31(11):734-736.
述评 作者单位:710032 西安,第四军医大学西京医院肝胆外科 恶性肿瘤梗阻性黄疸的治疗策略 窦科峰 上官建营 恶性肿瘤梗阻性黄疸系指恶性肿瘤直接侵及或压迫肝外胆道致胆汁排出受阻。根据肿瘤起源及胆汁排出受阻的部位一般可分为低位胆道梗阻及高位胆道梗阻。低位胆道梗阻指壶腹周围恶性肿瘤所致的梗阻,包括胰头癌、胆总管末端癌及壶腹癌等,部分起源于壶腹附近的十二指肠癌及淋巴瘤等也可致低位胆道梗阻。高位胆道梗阻主要指高位胆管癌,即肝门部胆管癌所致的胆道梗阻,肝门部胆管癌又称Klatsti n 瘤。 恶性肿瘤梗阻性黄疸的核心问题是胆道持续、进行性梗阻所引发的以肝损害为源头的一系列器官功能障碍。主要有胆道高压所致的肝细胞损害、胆盐与胆红素等不能入肠,并反流入血可引起内毒素血症、多器官功能衰竭及凝血功能障碍、肠黏膜屏障功能的下降、肠道细菌的易位、继发感染及出血倾向、免疫功能低下、伤口愈合延迟,出现手术并发症等,尤其合并的感染可造成感染性休克,低血压及长时间的梗阻性黄疸导致的有效循环容量的减少,加上大的手术创伤引发肝肾功能衰竭。这些危害均可影响病人对手术的耐受性,出现并发症,导致手术失败甚至死亡。因此解除胆道梗阻应是首要、关键的治疗措施,而要取得有效的治疗,取决于医生如何采取积极、合理、针对性治疗措施以对抗、缓冲、代偿梗阻性黄疸造成的损害。 目前,国内恶性肿瘤梗阻性黄疸临床治疗认识不尽相同,缺少必要的规范和多科协作。人们往往不是根据病情选择适合的治疗手段,而是根据各专科医生自身的专业、喜好或某些利益驱动来选择方案。建立恶性肿瘤梗阻性黄疸诊疗规范,成立以疾病为中心的多学科合作的医疗组共同研究和制定合理的治疗方案、追寻科学的理论、更合理的诊疗方法,十分必要。 一、确定性手术切除 恶性肿瘤梗阻性黄疸临床上以根治性手术切除恶性病变、解除梗阻为首选的治疗方法。但是,此类病人发现时往往已属中晚期,能行外科根治术者仅 占7%。最理想的方案为积极早期发现恶性肿瘤梗阻性黄疸病人,在黄疸较轻时积极一期手术探查。对总胆红素 250 mol/L,通过影像学评估,无远处转移、无门静脉肠系膜上静脉浸润,病人黄疸时间短,全身情况尚可,可以积极行根治性手术切除,如本医疗单位由于技术或设备原因,不能行手术治疗,建议病人转有条件医院治疗,以免延误手术时机。 根治性治疗是将病变彻底切除,是恶性肿瘤梗阻性黄疸唯一有效的治疗方式,必要时可行扩大根治性切除。手术方式根据病变局部情况及病人全身情况决定,不能盲目扩大手术范围、追求手术的根治性而忽视病人耐受性。高位胆道梗阻易侵犯门静脉和肝动脉,根治性手术方式一般采用胆管癌肿物切除、肝十二指肠韧带骨骼化,必要时可联合肝叶切除术、肝动脉和门静脉切除重建可提高肝门部胆管癌的切除率及根治率。如条件允许,术中B 型超声检查有助于进一步了解根治性切除可能性、切除范围安全性及最大切除范围。低位胆道梗阻则行胰十二指肠切除术。入腹后应全面探查,明确切除区域之外有无转移灶。行Kocher 切口探查胰头与下腔静脉有无浸润,进一步探查肿瘤未侵犯肠系膜上及门静脉血管,可行胰十二指肠切除术。如血管局部被侵犯可扩大手术,切除局部门静脉或肠系膜血管,采用侧壁缝合、脾静脉转流,必要时可行人工血管或移植血管进行重建。根据病变部位不同可选择不同手术方式以达到根治目的,如传统胰十二指肠切除术、保留幽门胰十二指肠切除术、保留十二指肠的胰头切除术或保留胰头的十二指肠切除术等。切除后消化道重建,需运用确切及熟练吻合方法,主要目的为防止胰漏、胆漏和肠漏。对于部分位于中段胆管的肿瘤也可采取肿瘤局部切除、肝十二指肠韧带清扫及肝总管空肠吻合术,同样可以达到根治性目的。
肝癌并发黄疸的治疗与护理 发表时间:2013-04-07T10:03:24.700Z 来源:《中外健康文摘》2013年第1期供稿作者:丛春仙[导读] 目的讨论肝癌并发黄疸的治疗与护理。丛春仙(大兴安岭图强职工医院 165301)【中图分类号】R473.73 【文献标识码】B【文章编号】1672-5085(2013)1-0298-02 【摘要】目的讨论肝癌并发黄疸的治疗与护理。方法配合治疗进行护理。结论遵医嘱给予药物或物理降温,并密切监测体温变化,加强营养。【关键词】肝癌并发黄疸治疗护理 (一)病因黄疸是中晚期肝癌病人常见的并发症之一,发病率为29.6%~37.7%。根据病因黄疸可分为溶血性黄疸、肝细胞性黄疸及阻塞性黄疸,肝癌病人所并发的黄疸属于后两种,而以阻塞性黄疸多见。 (二)临床表现肝癌病人并发黄疸的主要临床表现是在肝癌常见症状基础上出现皮肤、巩膜、尿便呈黯黄色或黄绿色,粪便颜色变浅灰或呈陶土色,皮肤瘙痒、胆绞痛或伴有寒战、高热等。主要临床表现可分为三种类型:胆管炎以腹痛、发热、黄疸为主要表现;进行性无痛性黄疸;波动性黄疸。 (三)治疗肝癌合并黄疸的病人,积极治疗肝内原发肿瘤,是控制和消除黄疸的根本措施。针对黄疸,亦应积极利胆退黄或控制其进展,尽可能改善病人全身状况,为后续治疗寻求时机。 [外科治疗] (1)肿瘤切除术手术方式包括肝的规则切除和不规则切除。临床可根据肿瘤部位、大小及肝脏储备能力等具体情况选择不同术式,术后胆管压迫解除,黄疸可完全消退。 (2)置管引流术对于一些已失去剖腹探查机会的极晚期病例,则可采用PTCD。 (3)肝动脉结扎减少肝肿瘤的血液供应,使肝肿瘤缩小,甚至缺血坏死,减轻对胆管系统的压迫,使黄疸缓解,具有一定的抗肿瘤作用。 (4)肝动脉插管化疗。 (5)胆管空肠吻合术将胆汁引入肠中,减轻黄疸。 (6) Stent支撑内引流术指经皮肝穿刺或经内镜用扩张器扩张狭窄的胆管。或术中直视下留置Stent支撑架内引流术。 (四)护理 [护理评估] 1.健康史 (1)一般资料年龄、饮食习惯、营养状况等。 (2)既往史有无慢性肝炎、血吸虫病、黄疸、肝癌、肝硬化病史,肝功能及HBV水平。 2.身体状况了解疾病的性质和严重程度,重要器官的功能状况和营养状况。 (1)局部巩膜黄染,腹部疼痛的部位、性质,有无压痛、反跳痛及放射痛;腹部有无包块。 (2)全身全身皮肤有无黄染、有无抓痕,有无恶心、呕吐,发热,腹腔积液等症状;意识状态、生命体征情况。 (3)辅助检查胆管系统相关检查及血生化检查。 3.心理状况 (1)认知情况病人对疾病的进展、治疗及护理措施了解程度。 (2)心理承受能力病人对本次发病的心理反应,对疾病的发生及预后产生的焦虑和恐惧的程度。 4.社会支持系统家庭、社会对病人的支持程度,家庭的经济承受能力。 [护理诊断] 1.预感性悲哀与担忧疾病预后和生存期限有关。主要表现为情绪紧张、烦躁不安、呼吸急促、易激动、反复向医护人员询问疾病的相关知识。 2.疼痛与肿瘤迅速生长导致肝包膜张力增加或累及胆管系统致胆绞痛有关。主要表现为肝区痛、胆绞痛。 3.体温过高与胆管梗阻继发感染、炎症反应有关。一般表现为低至中度发热,也可有寒战、高热。 4.营养失调:低于机体需要量与食欲减退、恶心、呕吐、消化不良、腹泻及癌肿消耗有关。主要表现为体重减轻、消瘦。 5.皮肤完整性受损与胆盐刺激皮肤引起瘙痒有关。主要表现为皮肤有抓痕或有破损。 [护理目标] 1.病人情绪稳定,悲哀心理缓解或消退。 2.病人能配合完成应对疼痛的方法,自述疼痛缓解或可以耐受。 3.病人体温降至39℃以下或恢复正常。 4.病人的营养状况得到适当维持。 5.病人的皮肤、粘膜完整。 [护理措施] 1.心理护理病人常会出现否认、悲哀、畏惧和愤怒情绪,对治疗缺乏信心。护士要以同情、理解的态度对待病人,讲解与疾病和手术相关的知识;每次检查和护理前给予解释,帮助病人和家属进行心理调节,使之树立战胜疾病的信心。 2.疼痛的护理对于疼痛较剧烈的病人,及时给予有效的镇痛剂,并指导病人应用各种非药物的镇痛方法,分散注意力,如看书、听音乐等。 3.改善营养状况提供高蛋白、高搪、低脂和丰富维生素的饮食,必要时给予肠外营养和输注白蛋白等,改善营养状况,并静脉补充维生素K。
作者单位:430022武汉,华中科技大学同济医学院附属协和医院放射科·专题综论· 原发性肝癌的综合介入治疗 钱骏 冯敢生 【主题词】 肝肿瘤/治疗; 癌,肝细胞/治疗; 栓塞,治疗性 【Subject words】 Liver neoplas m/therapy; Carcinoma,Hepatocellular/therap y; Embolization,therapeutic 原发性肝癌是世界上最常见的恶性肿瘤之一,我国每年约二十二万人死于肝癌[1]。介入治疗肝癌目前被公认为是治疗不可切除性中晚期肝癌的重要手段,它在抑制肿瘤生长、提高患者生存率等方面取得明显进展,但其总体疗效仍欠佳。经肝动脉化疗栓塞术(TACE)后,患者机体免疫功能和肝功能的下降、肿瘤细胞对化疗药物不敏感、耐药以及术后肿瘤侧枝循环的生成等,是其中几个最主要的原因。由于肝癌特殊的生物学特性及目前对其认识的局限性,任何一种单一治疗模式,包括单纯介入治疗都难以治愈肝癌。 提高肝癌总体疗效依赖于综合治疗已成为共识。综合介入治疗肝癌是指多种介入治疗方法相联合以及介入治疗与肿瘤生物治疗、物理治疗、外科手术治疗等相结合的综合治疗措施。其目的在于发挥各种治疗方法的优势,避免其缺点,协同作用,获得单一治疗方法所无法得到的疗效。现就目前综合介入治疗的方法作一评述。 1.介入免疫联合治疗:免疫治疗主要包括肿瘤细胞因子免疫疗法(如IL-2/IL-12、TNF、IFN)、肿瘤过继免疫治疗(如LAK、TIL、CTL)、肿瘤主动免疫治疗(如OK-432)。但单纯使用免疫制剂的毒副反应较大,限制了临床有效剂量的使用。介入免疫联合治疗,如细胞因子免疫治疗、过继免疫治疗、主动免疫治疗与TACE或瘤体内注射法联合运用,或可直接杀伤肿瘤细胞和抑制肿瘤细胞增长,减轻瘤负荷;或可增强免疫细胞对肿瘤细胞的杀伤活性和某些化疗药物的抗癌效应,产生协同效应;或可在肿瘤局部刺激特异性抗肿瘤免疫应答,提高肝癌患者的免疫功能,并克服化疗栓塞使肿瘤患者免疫力更加低下的副作用,从而提高疗效,延长患者的生存期[2]。于志坚等[3]报道肝动脉灌注IL-2、IFN联合TACE治疗手术不能切除的中晚期肝癌86例,结果完全缓解1例,部分缓解率达55.8%,优于单纯TACE组的3 2.1%。 2.肝癌的介入导向疗法:导向疗法是利用有一定特异性的载体(包括铁蛋白抗体、甲胎蛋白抗体、抗人肝细胞癌抗体、抗乙型肝炎表面抗原抗体、碘化油和非抗体类如非降解玻璃微球等),把药物(如表阿霉素或生物反应调节剂)或其他杀伤肿瘤的物质(如放射性核素)选择性地运送到肿瘤部位,以提高治疗效果的一种治疗方法。采取介入方法即经肝动脉给药有其巨大优势,既可减少或避免生物导向免疫治疗中存在的三大问题,即稀释、生理屏障和非特导性吸收,又可增加肝癌局部的药物浓度,提高癌/肝比,减少全身的毒副反应。放射核素如131I为弹头的制剂其杀伤力大于化疗弹头,而双弹头的运用则可集中化疗和放疗的优势,进一步提高杀伤肿瘤的效能。通过多种单克隆抗体混合使用以及利用核素弹头减少抗原表达异质性的影响,并增加局部化疗药物浓度,对清除肝癌亚临床灶,减少肿瘤复发和转移,具有广阔的前景。 3.介入联合基因治疗:随着基因工程和介入放射学技术的发展,经介入方法行基因治疗已渐成雏形并正走向临床。在影像学方法引导下,通过经皮穿刺将目的基因直接导入肿瘤局部,具有导向可靠、操作简便和直观的优点,可使全部肿瘤细胞均有被转染的机会;而经肝动脉插管注入目的基因,则可使目的基因在靶器官相对定向地表达,能够增强目的基因的治疗作用及肿瘤细胞对药物的敏感性,并最大限度地减少其副作用[4]。经介入途径进行联合基因治疗,从多方面调整机体的抗肿瘤作用,综合强化了各种单一基因的治疗效果,它包括自杀基因的联合治疗(如CD/5-FC和HSV-tk/GCV系统)、免疫因子基因治疗的联合应用(如IL-2和GM-CSF)、肿瘤生长抑制基因的联合应用(如p53和p16两种基因)、自杀基因和细胞因子基因的联合治疗(如CD
阻塞性黄疸的治疗 全网发布:2011-06-23 21:39 发表者:朱刚剑4359人已访问 恶性阻塞性黄疸在临床上常表现为皮肤和巩膜黄染、尿黄、皮肤瘙痒、白陶土样便、多呈进行性加重及进行性消瘦、衰竭,合并感染者可出现寒颤、发热、腹痛,甚至休克症状。在治疗上有外科手术根治切除术和姑息性外科胆肠吻合术;介入治疗包括内镜逆行置管引流(ERCP)或经皮肝穿刺胆道引流术(PTCD),并可辅助以支架置入治疗。 对于早期阻塞性黄疸,外科手术治疗是目前最重要的治疗方法之一。手术主要为切除病变,取出合并的结石,胆管改道等。但恶性阻塞性黄疸被发现时多已晚期,且手术创伤大,中—重度的阻塞性黄疸患者往往由于高龄、肿瘤的侵蚀、低蛋白血症、肝肾功能损害、营养不良等,使术后并发症及死亡率不容乐观。目前,先采用介入的方法,缓解阻塞性黄疸,使全身情况改善,进一步判断肿瘤分期,有助于判断手术切除率,减少不必要外科创伤,减低术后并发症,对选治疗阻塞性黄疸方案起举足轻重的作用。 内镜逆行胆道造影及支架置入
胰十二指肠镜技术是将十二指肠镜经口、胃进入十二指肠,观测十二指肠乳头,行内镜逆行性胰胆管造影术(ERCP),该技术已由最初的诊断技术发展成为一项集诊断和治疗为一体的内镜技术。 该技术是解除手术无法切除的恶性胆道梗阻很好的一种方法,并且创伤小,术后患者恢复快,对患者体质要求低,主管干扰较小,不会丢失胆汁引起胆汁丢失综合征,与外引流相比内引流符合生理状况,没有长期带管引起的不适,也不会导致水、电解质紊乱。而经皮肝穿刺胆道引流和鼻胆管引流均属外引流,导管容易填塞和脱落,难以长期保留,且胆汁大量流出,可导致水电解质紊乱及消化功能障碍,尤其对中晚期胆管、胰腺肿瘤引起的梗阻性黄疸应用十二指肠镜放置胆道内支架具有近期解除胆道梗阻,缓解黄疸,改善肝功能延长患者生命之效果,具有创伤与风险小,病人易于难受。 胆管癌内镜治疗的方法与患者是否有手术机会密切相关,如果患者可以接受手术治疗,内镜治疗的目的主要是术前减黄,可以放置鼻胆引流管、塑料支架及可回收支架等。 如果患者已不能接受手术治疗,内镜治疗将成为姑息治疗的方法之一,可以在胆管放置支架,首选通畅时间较长的支架,如金属支架。如果患者的生存时间在1年半左右,一般考虑放置金属支架,支架长度一般选择两端超出肿瘤2 cm左右为宜。 胆管结石内镜治疗的方法结石超过1.5cm先碎石,再用取石篮取石,结石直径在0.5cm左右可直接用气囊取石。乳头切开处用1:1万
第22卷第1期肝胆胰外科杂志V01.22No.12010年1月JournalofHepatopancreatobiliarySurgeryJan?2010 原发性肝癌合并胆管癌栓的诊治进展 庄卓男.张培建 (扬州大学第二临床医学院普通外科研究室。江苏扬州225001) ?文献综述? [摘要]以往多认为原发性肝癌合并胆管癌栓已属晚期,治疗棘手,预后差。但随着外科手术方式的完善和 技术水平的提高,影像学诊断技术的成熟,对胆管癌栓形成机制、病理学特征及临床分型有了更多的认知, 患者术后的生存时间得以提高,生活质量得以改善。原发性肝癌合并胆管癌栓在普外科中的诊疗有了较大 的进展。 [关键词】黄疸;肝肿瘤;胆管癌栓;综述文献 [中图分类号】R735.7;R735.8[文献标识码]C[文章编号】1007—1954(2010)01-0086—03 胆管内癌栓形成并造成阻塞性黄疸的肝癌是一种特殊类型的肝癌,其发生率为4%tli。以往在临床中,由于其表现为阻塞性黄疽及胆道感染的症状,易与胆石症、胆道出血、肝炎及胆管癌等混淆,且多认为晚期肝癌缺乏彻底的根治方法,多持消极态度或保守治疗。但近年来随着各种技术的成熟,对其又有了新的认知。形成了主要以手术为主的多种综合治疗方法。2.2Ueda分类141结合外科手术需要及便于预后判断将其分为五型I型:与原发灶相连的癌栓侵入同侧二级以上胆管;Ⅱ型:与原发灶相连的癌栓延伸至同侧一级胆管;Illa型:与原发灶相连的癌栓延伸至肝外朋管内:Ⅲb型:癌栓延伸至对侧胆管内.致两侧肝内胆管均扩张;1Va型:与原发灶相连的癌栓侵及同侧肝内或肝外胆管;IVb型:癌栓延伸至对侧胆管内;V型:肝外胆管内孤立的癌栓,原发灶不明确。 1原发性肝癌合并胆管癌栓的形成机制及病理学特征3原发性肝癌合并胆管癌栓的临床特点 胆管癌栓一般认为是由原发性肝癌通过以下途径形成:①肝癌细胞直接侵犯肝内胆管并在其中形成癌栓,癌栓与原发灶呈“哑铃状”生长而阻塞胆道;(爹肝癌细胞脱离原发灶,种植于肝内外胆管的管腔内造成胆管阻塞;③癌细胞先侵入门静脉或淋巴管.再侵入胆管壁;(少门静脉癌栓侵入邻近的胆管;⑤癌细胞经神经鞘间隙侵入胆管壁;⑥癌肿先侵入胆管壁上的滋养JIiL管。再穿破胆管上皮,进入胆管腔内。病理学特征:癌栓多呈棕红色和灰白色,似烂肉状.质较脆,可呈条索状或柱状.部分有蒂,癌栓可伴有血凝块,易从胆管壁剥出。显微镜下发现癌栓的主要成分为肝癌细胞,混有散在的白细胞及机化组织;若肝癌细胞侵犯胆道致出血,含癌细胞的血凝块(癌性血栓)阻塞胆道,显微镜下发现栓子以红细胞为主.内有散在的癌细胞及坏死组织翻。 2原发性肝癌合并胆管癌栓的分型 目前肝癌合并胆管癌栓的分型较多,但常用的分型有以下两种: 2.1Satoh分法t31I型:肿瘤突破肝内胆管壁,并有肝内原发肿瘤的营养血管供血,继续向远端胆管生长,使整个肝内外胆管充满癌栓铸型致阻塞性黄疸;11型:侵入胆管后坏死的肿瘤片段与原发癌灶脱离,癌栓下移至肝外胆管致阻塞性黄疸:Ⅲ型:肿瘤致肝内胆管出血,含癌细胞的血凝块阻塞肝外胆管。 收稿日期:2009--06—15 作者简介:庄卓男(19排)。男,山东13照人,研究生。3.1肝癌伴胆管癌栓的共同特点d)AFP增高;②肝炎病史(乙型为主)伴不同程度肝硬化;③肝内肿瘤;(D胆道扩张,明显增高的AKP也提示胆道梗阻的存在。本病占原发性肝癌的1.5%一10%.患者可同时有原发性肝癌和梗阻性黄疽两种表现。一般以黄疸为主要症状,可表现为腹痛、发热、皮肤黏膜黄染,黄疸可为进行性无痛性加重嘲。 3.2主要临床表现①阻塞性黄疸及胆管感染症状;②腹痛多为右£腹钝痛或胀痛,可放射到右侧肩背部;③肝肿大;④伴有中度不规则发热及乏力、纳差、体质量下降等原发性肝癌的一般症状。少数患者由于胆管内癌栓的坏死或脱落而出现剧痛或绞痛;当出现胆管感染时,患者可出现高热症状,表现为典型的夏克氏三联征。肝癌患者合并黄疸,应高度怀疑此病。 3.3肝癌伴胆管癌栓,尤其以阻塞性黄疸为主要症状者诊断困难,易误诊。术前诊断符合率仅45.45%,与文献【6l报道相仿。常见误诊原因:①以Charcot’s三联征为首发症状。黄疸出现波动时易误诊为胆石症;②进行性加重、无痛性黄疸.易误诊为胆管癌;③肝脏肿瘤体积小,或肿瘤大部分在肝门部,而肝门结构复杂,扩张的胆管回声紊乱,不易分辨;④肝脏肿瘤体积小.癌栓在肝内外胆管局限性生长,出现胆绞痛和阻塞性黄疸的典型症状。 4原发性肝癌合并胆管癌栓的影像学诊断方法 4.1B超超声诊断阻塞性黄疸的主要特征是胆道系统显示扩张.也是与肝细胞性黄疽、溶血性黄疸的主要鉴别之处。 一86—