
挫伤——较轻微,仅见实质性脏器局部回声增粗、增高或不均匀性改变,考虑与外伤相关;
挫裂伤——包括挫伤和裂伤,即:既有实质回声改变又有包膜的破裂;即真性破裂。
破裂——个人理解应该是挫裂伤的俗称。
血肿——实质内部破裂,病变处实质见无回声区或包膜下无回声(前者实质内血肿,
后者包膜下血肿;注:新鲜血肿多呈高回声)。
总之平时我是这样报的:无积液的,单报挫伤、血肿;有积液的,脏器回声有变化的,
报**脏器挫裂伤、**脏器血肿;腹腔积液另报。
------------一己之见
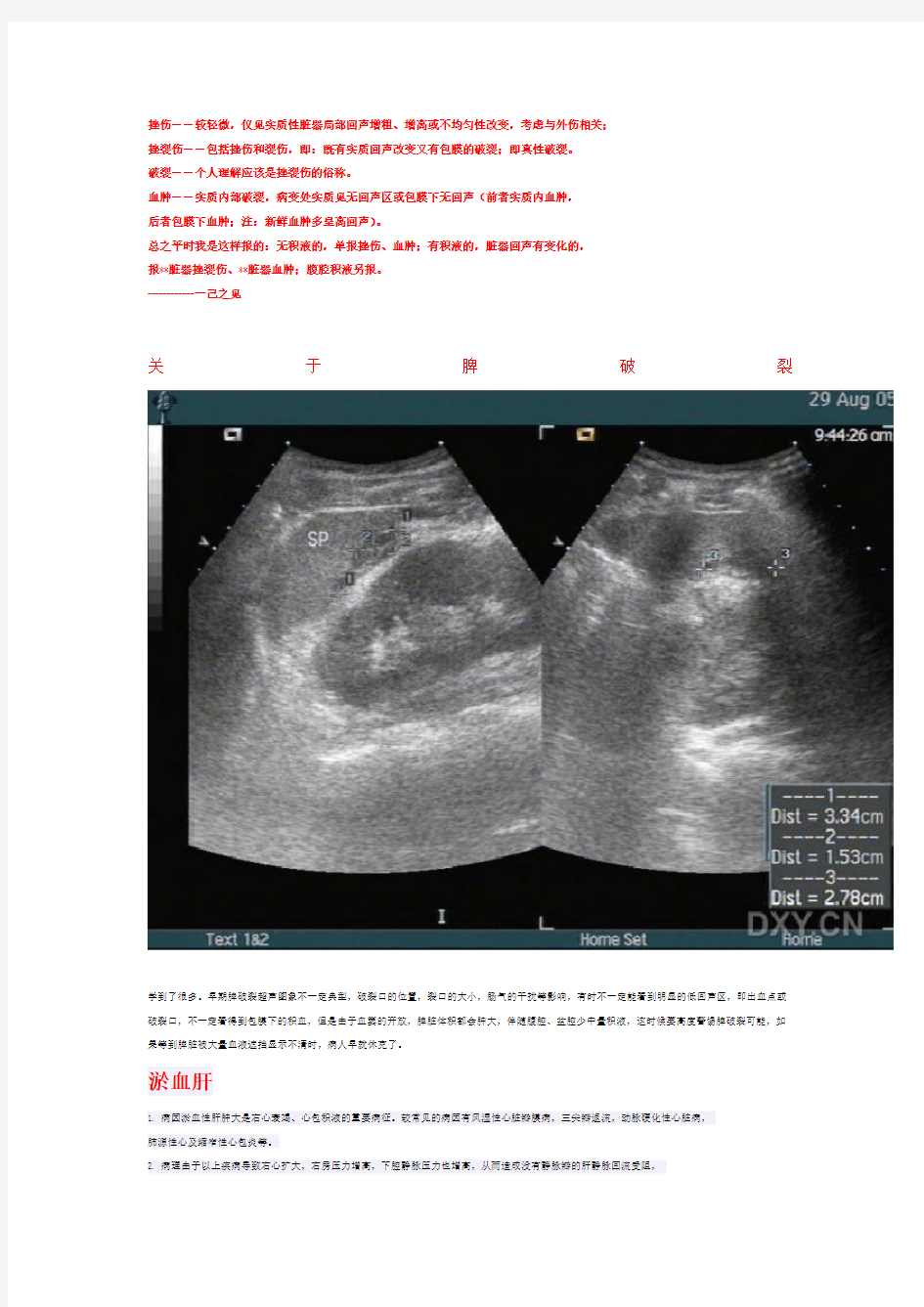
关于脾破裂
学到了很多。早期脾破裂超声图象不一定典型,破裂口的位置,裂口的大小,肠气的干扰等影响,有时不一定能看到明显的低回声区,即出血点或破裂口,不一定看得到包膜下的积血,但是由于血窦的开放,脾脏体积都会肿大,伴随腹腔、盆腔少中量积液,这时候要高度警惕脾破裂可能,如果等到脾脏被大量血液遮挡显示不清时,病人早就休克了。
淤血肝
1. 病因淤血性肝肿大是右心衰竭、心包积液的重要病征。较常见的病因有风湿性心脏瓣膜病,三尖瓣返流,动脉硬化性心脏病,
肺源性心及缩窄性心包炎等。
2. 病理由于以上疾病导致右心扩大,右房压力增高,下腔静脉压力也增高,从而造成没有静脉瓣的肝静脉回流受阻,
导致肝静脉压力进一步增高,静脉扩张。同时,右心衰竭导致肝细胞缺氧,萎缩,网状支架塌陷、坏死,纤维组织增生,结果为肝功失常,肝小叶纤维化,最终导致心源性肝硬化。
3. 临床淤血肝患者常有右上腹胀,疼痛等症状,同时心衰症状也较明显。临床查体会发现肝大,压痛,质地较软,
有充实饱满感,肝颈返流实验阳性。
4. 声像图表现淤血肝声像图表现较典型,肝脏体积略增大,被膜光整。肝脏回声均匀,肝静脉各级分支显示清晰,
衬托出肝脏透声增强,而回声则减低,三支肝静脉增宽,分别超过10mm,下腔静脉增宽>2.0cm
5.脾大
6.腹水
7.右房大
8.三尖瓣返流
再补充一点,有时可出现窦后性门脉高压,表现为门静脉周期性短暂性返流
脾大
右房大0
FNH(Focal Nodular Hyperplasia)即肝脏局灶性结节增生,是一种肝脏良性占位性病变,较少见,多好
发于年轻女性,但与口服避孕药无关。FNH是仅次于海绵状肝血管瘤的第二位肝脏良性肿瘤,
表现为肝脏内界限分明的结节,一般小于5cm。在结节切面中有特征性的中央性星型瘢痕,
自纤维化轴心区向周围呈纤维索状,形如舵轮。中央瘢痕含有增生的胆小管和肝动脉,
但无门静脉。本病多发于40~50岁,90%为女性患者。该病发病机理不太明确,
曾认为与口服避孕药有关,但发现不少病例无服药史,而认为可能与错构过程、
局灶性损伤、血管功能不全有关。也有认为由于动脉对局部肝实质灌注过多,
从而导致继发性肝细胞增生。大多数病人无明显自觉症状,常在影像检查或其他疾病剖腹手术时无意被发现。
鉴别诊断:
需与其鉴别的肿瘤包括肝细胞肝癌(HCC)、血管瘤及少见的肝纤维板层样肝癌(FLHCC)、肝腺瘤等。
与HCC 鉴别要点: (1) HCC 主要由肝动脉供血, 早期强化, 但其强化特征为“早进早出”,
门脉期和延迟期扫描大多数病灶为低密度,界限一般清楚;FNH为除中心瘢痕外均匀显著强化,界限往往不清或欠清,门脉期和延迟期扫描病灶为稍高密度或等密度。(2) 较大的HCC病灶强化往往不均匀, 因为其中心往往发生坏死,
而FNH 病灶除中心瘢痕外, 病灶的强化均匀一致, 且瘢痕的有无和病灶的大小无关。
(3) HCC 动脉期扫描有时可见到供血动脉, 较细小, 但显示几率低且多位于周边。
(4) 中心显示瘢痕以及瘢痕的延迟强化高度提示FNH 的诊断,
(5)包膜的出现则高度提示HCC 的诊断
与血管瘤鉴别要点[3]:典型的血管瘤增强特点为早期从周边开始呈结节状或环形强化, 逐渐向中心扩展, 延迟期等密度或高密度充填。而FNH 的强化方式为中心向四周弥散且均匀一致, 两者不难鉴别。但也有少数不典型的血管瘤, 在动脉期扫描中明显强化呈高密度, 而门脉期和延迟期扫描中为等密度, 这和FNH 难以鉴别。MRI 的检查有利于两者的鉴别;肝腺瘤为肝内少见的良性肿瘤,女性多见,与口服避孕药有关,其具有出血和恶性变的倾向, 主张手术治疗
。腺瘤常可显示包膜,血供丰富, 在螺旋CT 多期扫描中的CT表现和FNH 相似,两者的鉴别有时比较困难。99m Tc 胶体硫核素扫描, 如病灶内有浓聚, 可提示FNH的诊断;另外FNH 还需与较少见的肝纤维板层样肝癌(FLHCC) 鉴别。FLHCC 也可无肝硬化,并可见病灶中央低密度瘢痕区,但部分FLHCC 病灶平扫可见钙化, 增强后无明显特征, 与FNH 强化特征不同。
临床鉴别要点
主要是跟肝细胞癌(HCC)的鉴别,对下一步治疗方案有决定性的意义。除了影像学检查(CT,MRI、造影彩超)以外,病史,乙肝三系,HBV-DNA,肿瘤标记物(AFP),穿刺活检都是重要的诊断手段,其中活检病理是金标准。
恶变及治疗
目前FNH尚无发生恶变的报道。鉴于纤维板层型肝细胞癌有时会呈现类FNH样瘢痕,因此,对疑有FNH癌变的病例应首先排除纤维板层型HCC和高分化HCC的可能性。对大于5cm,进行性增大的FNH,建议手术治疗,方式为规则肝叶或肝段切除,标本送病理。
观察图像似乎肿物之外的肝组织回声增粗,结合肿物内部的血流丰富且为高阻,考虑肝Ca,良性的不会出现这么高的阻力。
呈环状血流,血流阻力偏高,暂不做良性考虑,应该是占位性病变吧
、先考虑FNH(几年前做过一类似者,肝脏实性包块,大小约8cmX7cm,建议上级医院检查,一知名三甲医院增强CT考虑原发性肝Ca,术后病理FNH);
2、肝海绵状血管瘤?
3、错构瘤?
4、肝腺瘤大多体积较小,边界清楚规整,常可见完整包膜反射。(血中雌激素水平增高)
胸腔积液
首先看它涉及几条线(腋前、中、后线,肩胛下角线,后正中线),再看涉及几个肋间,一般小于3CM为微量,少于5CM为少量,5-8CM为中量,大于8CM为大量
飞鸟征很漂亮,是属于正常的声像图。“飞鸟”征:PV+IVC+GB,其中PV右支是鸟的头、PV主干是鸟的身子、IVC和GB是鸟的两个翅膀。
考虑血块可能。占位以实行为主,也很少见有这么大的团块状絮状回声,且就这幅图来看,与膀胱壁没有必要的连接;腰椎手术要导尿,也就是要插尿管滴,呵呵。
输尿管膀胱壁段Ca?
输尿管
膀胱壁段Ca?
诊断:子宫内膜癌(又称子宫体癌),子宫周边膀胱、直肠受侵犯,腹腔脏器转移肝,腹水
腹部出现多部位占位,首先判断那是原发灶,那是转移灶,此病例考虑原发灶为子宫体癌,转移的子宫的肿瘤我很少听说。直接的浆肌层浸润生长,侵犯与子宫相邻的脏器,临床有阴道排液、疼痛、出血,但临床大多见于50岁以上妇女。
腹部出现多部位占位,比较常见的是库肯勃瘤这类情况,腹腔脏器肿瘤转移至卵巢,常见胃肠道肿瘤。
肝硬化主要是看声像下缘角变钝回声增强,光点粗,肝静脉变细变窄等
难以鉴别的时候要看肝表面肝硬化的肝表面呈锯齿状改变我的导师告诉我们一个非常有用的办法
就是用高频探头观察肝表面可见肝表面不平整碰到硬化结节就更有底气这样下了
肝实质弥漫性病变回声一般增强,光点粗,记得要结合临床病史
如果患者有明显脂肪肝声像又有肝炎,但是光点粗
我的老师说要报肝实质弥漫性病变呵呵我私人一般在后面会同时加上脂肪肝
淤血肝肯定是首先有右心衰病史然后肝静脉明显增宽肝实质还是低
有些大医院不下淤血肝这个诊断就直接报肝静脉增宽因为那里的临床医生很牛X,会分析嘛
有些医院会报淤血肝因为临床医生水平…… 有时确实需要明确的超声诊断
以上是个人愚见希望对你有所帮助请高手继续指点
腹主动脉夹层
患者突然下腹部疼痛来就诊,血压有偏高,100/150,超声检查腹部血管,腹主动脉上段内径都是正常的,横隔断内径19mm,左叶下缘段16mm,开口处内径13mm,分叉处内径10mm,于腹主动脉开口处见一条索状回声,长约49mm,如下图所示,(有一张横切的图未保存)
腹主动脉夹层动脉瘤
90%病人首发症状为突然发生的、持续性、进行性加重的剧烈腹痛,呈刺痛、撕裂样或刀割样疼痛
您好:我父亲今年61周岁,08年2月10号查出(2月7号开始痛)腹主动脉夹层动脉瘤
腹部探查结果:腹主动脉上段内径21毫米,内可见一光带漂浮,将腹主动脉分成真假两腔,向上自腹主动脉腹腔干下方15毫米,向下延至左髋总动脉,右髋总动脉显不清。(髋字有误)
我想请问专家,我父亲病情已经非常严重吗,该怎么治疗,费用多少?
我看到一文章如下:正常成人腹主动脉的直径为1.6cm~2.0cm,当腹主动脉扩张膨胀至2cm 以上时,即可诊断为腹主动脉瘤。据统计,瘤体直径增大到7cm 以上时,死亡率可高达70~80%。在诊断为腹主动脉瘤而未手术的病人中,1年内因腹主动脉瘤破裂而死亡者约为15%,2年内约为30%,5年内约为60%,8年后无一例存活。直径<5cm时,视各种情况可与保守治疗,但应密切随诊观察。
我应怎样看这篇文章,这里所说的腹主动脉的直径为1.6cm~2.0cm,瘤体直径增大到7cm,直径<5cm和我父亲报告上所说内径21毫米是一个意思吗
肝脏超声诊断70例临床分析 摘要:目的:研究肝脏超声诊断技术在临床中的应用和效果。方法:回顾性分 析我院近两年诊治的70例行肝脏超声诊断患者的临床资料。结果:所有70例患 者中经肝脏超声诊断有:肝癌10例,包括左前叶与右后叶各5例,并经手术病 理证实,3例为转移性,7例为原发性;肝血管瘤12例,并经螺旋CT检查证实,肿瘤体积在3mm×4mm~46mm×72mm间;脂肪肝28例,其中,轻、中、重度分 别为15例、9例、4例;肝囊肿14例,包括左叶与右叶分别为8例、6例;肝脓肿6例,左叶与右叶各为3例。结论:应用肝脏超声诊断技术能明显加强临床相 关肝脏疾病的诊断率,效果明显,值得推广。 关键词:肝脏疾病;超声诊断;临床分析 Clinical analysis of 70 cases of liver ultrasound diagnosis Abstract: Objective: To study the application and effect of liver ultrasound diagnosis technology in clinic. Methods: The clinical data of 70 patients with liver ultrasound diagnosed in our hospital in the past two years were retrospectively analyzed. RESULTS: All 70 patients were diagnosed by liver ultrasound: 10 cases of liver cancer, including 5 cases of left anterior lobe and right posterior lobe, confirmed by surgery and pathology, 3 cases were metastatic, 7 cases were primary; hepatic hemangioma 12 cases were confirmed by spiral CT examination. The tumor volume was between 3mm×4mm~46mm×72mm. There were 28 cases of fatty liver, including 15 cases, 9 cases and 4 cases of mild, moderate and severe cases, and 14 cases of hepatic cysts. There were 8 cases and 6 cases of left and right lobe, 6 cases of liver abscess, and 3 cases of left and right lobe. Conclusion: The application of liver ultrasound diagnosis technology can significantly enhance the diagnosis rate of clinically relevant liver diseases, and the effect is obvious and worthy of promotion. Keywords: liver disease; ultrasound diagnosis; clinical analysis 前言:在临床上超声诊断应用非常普遍,尤其是在肝脏疾病的诊断中,能利用超声图像,更 加直观地查看到患者肝切面的具体形态、大小,与肝脏相邻的组织以及肝内部的实质结构等 情况,进而为临床肝脏病变的早期诊断提供有利证据。本文选取我院近两年诊治的70例行 肝脏超声诊断的患者作为观察对象,具体探讨该诊断技术的应用与效果,报告如下。 1.资料与方法 1.1一般资料 选取我院近两年收治的70例行肝脏超声诊断的患者作为观察对象,其中男45例,女25例;年龄22岁~77岁,平均年龄(46±4)岁。 1.2方法 利用GELOGIQS6彩色多普勒超声诊断仪,检查前叮嘱患者空腹8h,引导患者采取仰卧位 或左侧卧位,从患者的上腹部纵切、横切与肋间切、肋缘下斜切等多个切位进行全面排查。 观察患者的肝脏、胆囊与脾脏及其周边血管情况,尤其要注意查看患者肝脏的大小、内部的 回声情况与肝内管道的结构走向、胆囊大小等,并利用彩色多普勒超声对其血流征象进行全 面探查[1]。 1.3判断标准 患者肝右叶前后径在8cm~10cm间,而肝脏前后缘最大距离凭借肋间切面声像图测量所得。患者右肝最大斜径在12cm~13cm以下,测量标准是静脉注入下腔静脉中肋下缘斜切面声 像图。左半肝长度在6cm~8cm以下,厚度在5cm~6cm以下。肝尾叶的厚度与长度均在 4.5cm以下,而测量标准是经下腔静脉纵切面声像图所得,上表现是肝左静脉近端,下表现 是门静脉左支衡部,厚度在2.0cm以下,宽度在4.0cm以下。尾叶厚度测量则是通过门静脉 左支斜切面测量下腔静脉和门静脉左支间的距离所得。若满足上述情况,定为正常。 2.结果 本组70例患者中经肝脏超声诊断发现:肝癌10例,其中左前叶与右后叶各5例,并经 手术病理证实,3例为转移性,7例为原发性;肝血管瘤12例,并经螺旋CT检查证实,肿
常见器官慢性瘀血举例 1.慢性肺瘀血 (1)原因:左心衰竭 (2)病理变化 A.镜下病变:a.肺泡壁毛细血管高度 扩张、充血;b.肺泡腔内有多少不等的水 肿液,并可见巨噬细胞和少量漏出的红细 胞。漏出的红细胞被巨噬细胞吞噬变成含 铁血黄素,呈棕黄色颗粒。心力衰竭时, 常见器官慢性瘀血举例 肺内出现含有含铁血黄素颗粒的巨噬细胞,称心力衰竭细胞(heart failure cell);c. 肺间质纤维结缔组织增生和含铁血黄素沉着→肺褐色硬化 B.大体病变:a.肺肿大,暗红色,切面可挤出淡红色泡沫状液体;b.长期瘀血→肺褐色硬化(质实、硬,棕黄色) 常见器官慢性瘀血举例 2.慢性肝瘀血 (1)原因——右心衰竭 (2)病理变化 A.光镜改变:a.肝小叶中央区肝细胞萎缩甚至坏死消失,中央静脉及其附近的肝窦扩张、淤血;小叶周边部肝细胞发生脂肪变性;b. 淤血性肝硬化 常见器官慢性瘀血举例 B.大体病变: a.槟榔肝(nutmeg liver) b.淤血性肝硬化 3.慢性脾瘀血 重点与难点 ?熟悉动脉性充血的概念、病变及后果 ?掌握静脉性充血的概念、原因、病变及后果 ?掌握慢性肺、肝及脾淤血的病变 英语词汇 ?hyperemia 充血 ?arterial hyperemia 动脉性充血 ?venous hyperemia 静脉性充血 ?heart failure cell 心力衰竭细胞 ?nut meg liver 槟榔肝 ?congestion 瘀血 血栓形成(thrombosis) 主要内容 ?血栓形成的概念
?血栓形成的条件和机理 ?血栓形成的过程 ?血栓的类型 ?血栓的结局 ?血栓对机体的影响 1.血栓形成的概念 活体心血管内血液凝固或血液中某些有形成分析出、粘集形成固体质块的过程。形成的固体质块叫血栓(thrombus) 2.血栓形成的条件和机制 (1)心血管内膜(内皮细胞)的损伤 (2)血流状态的改变 (3)血液性质的改变—血液凝固性增高 3. 血栓形成过程 4. 血栓类型及形态 (1)白色血栓(pale thrombus) ?部位:心脏瓣膜和动、静脉血栓起始部 ?大体观:灰白色,质硬,表面粗糙有波纹,与血管壁紧密相连 ?镜下 a.组成:血小板+纤维素+少量红、白细胞; b.结构:血小板小梁由呈珊瑚状,其表面粘附较多的中性粒细胞,小梁间为纤维素网眼,内有少量红细胞 (3)混合血栓(mixed thrombus) ?部位:延续性血栓的体部、心室壁瘤及动脉瘤的附壁血栓 ?大体观:灰白色和红褐色相间的层状结构(层状血栓) ?镜下观:a.组成:血小板+纤维素+红细胞、白细胞;b.结构: (3)红色血栓(red thrombus) ?部位:延续性血栓尾部(凝固性血栓) ?大体观:暗红色,新鲜时湿润有弹性;陈旧时干燥、易碎、无弹性,易脱落 ?镜下观:a.组成:纤维素+红、白细胞和血小板;b.结构:纤维素呈网状,内为正常血液分布的血细胞 (4)透明血栓(微血栓或纤维素性血栓)
「药物性肝损伤(DILI)」是临床极具挑战的难题,中华医学会消化病学分会曾在2007 年发布了「急性药物性肝损伤」诊治建议草案,内容仅针对急性DILI,2014 年7 月美国胃肠病学会(ACG)发布了首个药物性肝损伤临床实践指南,迈出了药物性肝损伤规范化诊治的第一步,然而该指南仅适用于特异质性肝损伤。 近期,中华医学会肝脏分会发布了国内首个药物性肝损伤指南,该指南同时适用于固有型DILI(InDILI)和特异质性DILI(IDILI)。下面就为大家总结一下本指南的要点。 流行病学 1. 我国尚缺乏面向普通人群的大规模DILI 流行病学数据,其主要原因为我国DILI 数据多来自医疗相关机构的门诊及住院患者,难以明确DILI 在人群中的确切发病率。 2. 明确指出DILI 的危险因素,包括宿主因素(遗传因素如药物代谢酶等的HLA 遗传多态性、非遗传因素如年龄、性别、妊娠、基础疾病等)、药物因素和环境因素(酒精、吸烟等)。 DILI 的耐受性、适应性及敏感性的定义 指南明确了DILI 耐受性、适应性以及敏感性的定义,耐受性是指个体在药物治疗期间未出现肝损伤的生化学证据;适应性是指个体在药物治疗期间出现肝损伤的生化学证据,但继续用药生化学指标恢复正常;易感性是指个体在药物治疗过程中甚至停药后出现DILI,且不能呈现适应性缓解。准确区分上述概念对DILI 的治疗决策有重要意义。 发病机制 发病机制仍然分为药物及其代谢产物的直接肝毒性和特异质性肝毒性两大类,而亦有学者将其概括为药物及其代谢产物所致的「上游」事件以及肝脏靶细胞损伤通路和保护通路失衡构成的「下游」事件,目前观点倾向于认为「适应性免疫攻击」是最后的共同事件。
肝脓肿的超声诊断价值 肝脓肿为临床较常见的严重疾患,诊断困难,病死率高。目前超声在此症液化阶段的定性诊断已得到肯定,但在肝脓肿早期炎症阶段、慢性经过及脓肿超声定位和病因提示则见于文献者较少。我院自2008年3月~2011年3月共收治拟诊肝脓肿患者9例。其中8例经手术治疗,证实7例,与术前超声诊断对比基本吻合,经回顾分析,认为超声检查对诊断肝脓肿具有较高的临床应用价值。现分析报告如下。 1临床资料 本组9例肝脓肿患者,男7例,女2例,年龄21~83岁,病程7.5~22天。临床表现为肝区胀痛9例,伴有畏寒、发热等全身中毒症状者6例,9例患者均有不同程度的肝肿大、肝区叩击痛,血液实验室检查出现类白血病反应7例,血生化提示肝功能有不同程度损害者6例,其中伴有血糖升高者2例。检查方法采用韩国生产麦迪逊3200超声诊断仪常规肝区多个切面检查。 2结果 超声诊断肝脓肿9例,经手术8例证实7例,脓肿在左叶2例,右叶6例,左右叶均有的1例,含1个脓肿者6例,含2个脓肿以上者2例。均行脓肿脓腔切开冲洗引流术,1例手术证实为陈旧性肝血肿,追问既往病史原有肝区外伤史。术前超声诊断符合率为87.5%。1例因高龄、一般情况差,伴心肺功能不全及糖尿病而保守治疗,结合临床及多次超声检查证实为肝脓肿。超声诊断总符合率为88.9%。
3讨论 超声诊断充分液化的肝脓肿并不困难,此期的肝脓肿超声图像表现为回声较低的蜂窝状结构,其内可见无回声小区,稍后可见厚约3~5mm脓肿壁的回声增强光带,内壁常不光滑,外壁与肝组织间分界不明显,腔内为无回声区或间杂稀疏点状弱回声。脓液稠厚时,因脓腔呈不规则分布的低回声,酷似肝内实质性点位病变,须加鉴别。令患者急迅侧动体位可见脓腔内光点飘浮移动,或用探头适当施加压力可见脓腔压扁变形。实质占位则无前述现象。实质点位内有时可有彩色血流而脓腔内一般无血流显示。 肝脓肿早期病变尚外于炎症阶段,超声图像无典型液化脓腔发现,仅表现为肝表面不平,局部肝包膜凸起和肝实质回声减低区,边界模糊不规则。此期超声图像极似肝脏恶性肿瘤和肝结核等,即使应用彩色血液亦可能混淆,应结合临床认真分析鉴别。 慢性肝脓肿超声图像几乎均呈肝内实质性占位改变,与肝组织间界限较清楚,其内回声低强间杂,以较强回声为主。此期肝脓肿亦常与肝肿瘤超声图像混淆。慢性肝脓肿形成炎性假瘤者更不易与肝癌鉴别。其内无彩色血流是超声鉴别要点。 肝脓肿是由于阿米巴原虫或细菌感染引起的肝内化脓性感染灶,一般病理过程为炎症、部分坏死液化、脓肿形成。细菌性肝脓肿常以恶寒、高热、右上腹痛、肝肿大为主要症状和特征,可分为单发性或多发性。阿米巴肝脓肿一般多在阿米巴痢疾后1~3个月发生,脓肿以单个为多见,主要位于肝右叶[1]。两类脓肿在声像图上不易鉴别。依
肝脓肿的超声诊断及鉴别诊断夏野 发表时间:2017-09-30T17:05:11.013Z 来源:《航空军医》2017年第15期作者:夏野[导读] 因两者的治疗原则不同,故鉴别诊断重要。尽管在声像图上各有某些特点,但是特异性并不强,明确诊断需穿刺抽液进行病原学及组织学检测。 (黑龙江省漠河县人民医院 165399) 摘要:肝脓肿为临床较常见的严重疾患,可分为细菌性和阿米巴性两种。该病诊断困难,病死率高。随着医学科学的飞速发展,肝脓肿的诊断技术有了很大提高,尤其是超声技术的普及应用,目前超声对肝脓肿的诊断已得到肯定,使肝脓肿能早期发现,早期治疗。 关键词:肝脓肿;超声诊断 细菌性肝脓肿临床较为常见,其常见致病菌为大肠埃希菌、葡萄球三叉链球菌等。细菌进入肝脏的主要途径包括①经肝门静脉系统:如由化脓性阑尾炎及二囊等引起;②经胆道系统:如由胆石症引起:③经肝动脉:如亚急性心内膜炎、骨髓炎等引起脓血症所致;④经淋巴系统:如胆囊炎或膈下脓肿所致。细菌侵入肝脏后引起炎症反应,多形成较小的脓肿,亦可融合成较大的脓腔。脓腔的中央为脓液和坏死组织,周围可有纤维组织包裹。孤立性肝脓肿多位于肝右叶,大小不等;多发者肝左、右叶均可发生。部分患者继发于肺炎、肠道炎症等全身其他部位的感染。但值得注意的是,由于目前抗生素应用广泛,许多肝脓肿临床症状不典型,仅表现为疲劳、乏力、低热和肝区不适。阿米巴肝脓肿是由于阿米巴的溶组织酶直接破坏肝细胞,以及阿米巴原虫大量繁殖阻塞肝静脉等,造成肝组织梗死形成较大脓腔。该脓肿以单发多见,常累及肝右叶。由于脓液是溶解和坏死的肝细胞碎片和血细胞.故呈棕褐色。病情较细菌性肝脓肿轻,但病程较长,以发热、肝区钝痛、食欲缺乏为主要表现。近年来随着国民生活水平的提高和卫生条件的改善,阿米巴肝脓肿的发病率有所下降。临床以细菌性肝脓肿多见。 1.细菌性肝脓肿 1.1典型肝脓肿:相当于脓肿形成期,此时脓肿大部分或全部液化。①二维超声:肝内单发或多发的类圆形占位病变,以多发常见,单发者多位于肝右叶,直径0.5~20 CM;脓肿壁超声表现多样,边界可清晰或模糊,多数壁较厚,内壁不光整呈毛刺样高回声;脓肿内部为无回声区,伴密集点状碎屑回声及分层状液平面(图1A)。脓腔内的回声取决于脓肿液化坏死的程度,组织碎片的大小、多少及脓液的黏稠程度。当脓肿内含气体时,多表现为强回声,后方可伴声影及彗星尾征。间接征象:近膈顶的病灶可引起患侧膈肌运动受限,部分可并发胸腔积液(图2)或膈下脓肿等。脓肿较大或数目较多时,肝脏可弥漫性增大,下缘角变钝。②彩色多普勒超声:脓肿内无血流信号(图1B)。囊壁可检出血流信号,多呈动、静脉频谱,血流速度及阻力指数一般无特殊。③超声造影:常见的细菌性肝脓肿动脉期表现为周边环状高增强、内部可见无增强坏死区以及分隔样增强。动脉早期病灶邻近的肝叶或肝段可有楔形高增强,但迅速消退至等增强。门脉期脓肿消退为环状低增强,少数仍呈等或高增强。延迟期脓肿壁及内部分隔的增强进一步消退,病灶边界更加清楚。 1.2非典型肝脓肿 图1 A肝脓肿 ①早期肝脓肿:此时脓肿尚未液化,表现为实性低回声肿块。具有以下特点:a.无明确的脓肿壁回声;b.脓肿边缘可出现较宽的弱回声带,与周围组织分界欠清,中心由于坏死可呈高回声;c.脓肿后方回声增强;d.在短期内(1周左右)病灶的大小、内部回声发生明显改变。表现为病灶区增大,内部回声减弱或变为液性暗区。②肝脓肿愈合期(图1C、D):a.脓肿暗区逐渐缩小,边界清楚或模糊;b.肉芽组织和纤维组织增生时,可形成边界不清的高回声团,或形成强回声瘢痕或钙化伴声影。③粟粒样肝脓肿:若脓腔太小,可仅表现为肝脏弥漫性增大,肝内回声不均匀增强,与其他肝脏弥漫性病变很难鉴别。脓腔稍大者则可在炎性的强回声肝实质中显示散在多发的小液性暗区。 二维超声显示肝实质内类圆形混合回声团(A,↑),边界欠清,囊壁厚薄不均,内壁欠光整,内部可见细弱密集点状回声,后方回声增强;CDFI显示内部未见明显血流信号(B,↑f)。治疗后复查,二维超声显示脓肿范围较前明显缩小(C,↑),边界欠清,内部暗区基本消失;CDFI显示脓肿内部未探及明显血流信号(D,↑)
第三章肝胆胰脾疾病的超声诊断 第一节肝脏疾病的超声诊断 实时超声诊断法是肝脏疾病的首选影像学诊断方法。其目的的主要在于:①确定肝内占位性病变并提示定性、定位诊断;②对某些弥漫性肝脏疾病或肝弥 漫性疾病的某种阶段作出明确诊断;③ 鉴别细胞性黄疸和阻塞性黄疸。 正常肝脏 一.正常肝脏声像图 正常肝脏的外形在肝脏横切面上近似楔形,右侧厚而大,为楔底,左侧小而薄,为楔尖。在纵切面声像图上,肝的形态略呈三角形,右半肝的截面积较左半肝为大,底位于图像左侧,为肝左叶或右叶膈顶部,为肝左叶或右叶下缘。正常肝脏轮廓光滑、整齐,轮廓线是由含纤维结缔组织的肝包膜形成,呈一条线状纤细、光滑强回声围绕整个肝脏。在肝膈面肝轮廓线与腹膜线状回声之间有微小的间隙。二者易分辨,而肝顶部的肝轮廓线与顶部膈肌粗带状强回声间的间隙常不明显,二者不易分辨。正常肝实质呈灰阶中等细小光点回声,分布均匀。肝内管道结构呈树状分布,肝内门静脉管壁回声较强,壁较厚,可显示至三级分支。肝静脉管壁回声弱,壁薄,可显示一至二级分支,肝内胆管与门静脉平行伴行,管径较细,均为伴行门静脉内径的1/3,位于肝门处的肝动脉常显示,穿行于门静脉和胆管之间。正常肝脏在靠近第二肝门附近的肝实质随心动周期变化而有伸缩,提示肝质地柔软。彩色多普勒检查,肝内门静脉血流为朝肝流向,而肝静脉为离肝蓝色血流,肝动脉为花色高速血流。脉冲多普勒检查,肝内门静脉呈持续性平稳频谱,随呼吸略有波动,肝静脉呈三相波型频谱。动脉呈高阻动脉频谱。
图3-1-1正常肝脏声像图:左图为肝右叶肋间切;右图为肝左叶剑下纵切 图3-1-2正常肝脏声像图:肝右肋缘下斜切 图3-1-3正常肝脏声像图:M型超声(右图)示靠近第二肝门附近的肝实质 随心动周期变化而有伸缩,提示肝质地柔软 二?肝脏的正常值 正常肝脏左叶厚度和长度分别不超过60mm和90mm,右叶横径不超过 100m mm,右叶最大斜径为100 ~ 140mm。 肝脏弥漫性疾病 肝脏实质内的弥漫性病理改变称弥漫性肝疾病,常见的有肝炎、慢性血吸虫肝病、脂肪肝、淤血性肝病、肝硬化
肝淤血
乐活网疾病频道为您提供肝淤血的相关健康小常识,包括肝淤血发病病因,肝淤血如何 诊断,要做哪些检查,以及肝淤血确诊后的治疗方法,让您能够快速方便的全面了解肝 淤血的相关知识,不过也要郑重提醒您,此内容只做参考建议作用,有疾病应该及时去 正规医疗单位诊治以免贻误病情! 肝淤血是怎么回事? 肝淤指的是,血液经过后腔静脉从肝脏回流到心脏,因某些原因使这种回流受阻, 导致血液在肝静脉内淤滞的状态。淤血从肝小叶的中心静脉开始一直扩展到肝血窦,周 围肝细胞因压力、营养不良及供氧不足而发生萎缩、变性及坏死。血液进入这些部位中, 使肝小叶的中心呈暗红色,而周边呈淡粉红色,形成所谓豆蔻肝。肝淤血引起门脉及流 入门脉的腹腔静脉的淤血,导致腹水的产生。 肝淤血原因,肝淤血是由什么引起的? 1.肝脏的肿瘤、脓肿、囊虫以及淋巴结肿大等使肝静脉受压迫。 2.肝静脉或其分支内形成血栓。 3.有右心机能不全的心脏病及心瓣膜病。 4.引发右心机能不全的肺部疾病。 5.伴有左心机能不全的心脏病。 6.因绦虫寄生造成的循环障碍。 肝淤血检查,肝淤血应该做哪些检查? 1.肝脏肿大:因淤血,肝内血液量增加,肝脏的大小和重量增加。正常时在肋弓后 缘触不到的肝脏此时可触摸到。 2.腹水增加:因肝脏淤血,门静脉及汇入门静脉的肠道、肠系膜、大网膜等处的静 脉发生淤血。另外肝细胞的病变使白蛋白的合成减少,血浆渗透压降低。由于这些原因, 使漏出性腹水增加。 3.呕吐:肝肿大及腹水增加使胃受到压迫,引起呕吐。 4.淤血性心力衰竭时呈现的各种症状。 5.精神萎靡不振。
6.食欲减退。 7.消瘦。 【临床病理】 1.肝血清酶活性升高:因淤血导致肝细胞变性坏死,使细胞中的 GPT、GOT 及精氨酸 酶释放到血中,血中这些酶的活性升高。 2.胆汁淤滞引起 γ -GTP、ALP 及胆红素升高。以上两种所见在其它肝脏疾病中也可 出现,需要结合临床症状进行鉴别。 肝淤血的鉴别诊断? 肝腹水:肝硬化腹水俗称肝腹水。正常人腹腔内有少量的游离腹水,一般为 50 毫升 左右,起着维持脏器间润滑作用,当腹腔内出现过多游离液体时,称为腹水。肝硬化腹 水是一种慢性肝病。由大块型、结节型、弥漫型的肝细胞性变,坏死、再生;再生、坏死, 促使组织纤维增生和瘢痕的收缩,致使肝质变硬,形成肝硬化。肝硬化肝功能减退引起 门静脉高压,导致脾肿大,对蛋白质和维生素的不吸收而渗漏出的蛋白液,形成了腹水 症。 肝被膜血肿破裂 :被膜下破裂,被膜下肝实质破裂,形成被膜下血肿是肝脏破裂的 一种,肝脏破裂是指钝器作用引起的肝脏破裂。由于外力直接作用于肝区,肝脏在前后 腹壁与脊柱之间受挤压,或人体在运动中因加速、减速牵引、扭转都可使肝脏组织受到 损伤。 肝脂肪变:细胞浆内出现的脂滴超过生理范围,或正常不出现脂滴的细胞中出现脂 滴,即称为脂肪变。肝脏是脂肪酸代谢的主要器官,肝脂肪变较常见,严重时几乎所有 的肝细胞均发生脂肪变,肝脏肿大,可有轻度压痛及肝功能异常,称为脂肪肝。 1.肝脏肿大:因淤血,肝内血液量增加,肝脏的大小和重量增加。正常时在肋弓后 缘触不到的肝脏此时可触摸到。 2.腹水增加:因肝脏淤血,门静脉及汇入门静脉的肠道、肠系膜、大网膜等处的静 脉发生淤血。另外肝细胞的病变使白蛋白的合成减少,血浆渗透压降低。由于这些原因, 使漏出性腹水增加。 3.呕吐:肝肿大及腹水增加使胃受到压迫,引起呕吐。 4.淤血性心力衰竭时呈现的各种症状。 5.精神萎靡不振。 6.食欲减退。 7.消瘦。
肝脓肿的超声诊断与临床意义 【摘要】目的探讨超声对肝脓肿的诊断价值。方法回顾性分析我院收治的12例肝脓肿患者的超声检查结果和诊治经过,并经手术及穿刺证实。结果超声诊断肝脓肿11例,诊断符合率91.7%,误诊1例,误诊率8.3%。结论超声可作为肝脓肿诊断和定位治疗的首选方法,具有重要的临床应用价值。 【关键词】肝脓肿;超声;诊断 肝脓肿可发生在任何年龄。近年,随着人们生活水平的提高和自我保健意识的不断增强,临床上肝脓肿的发病率呈明显下降的趋势。现将我院1998~2008年间应用实时超声诊断、经手术及穿刺证实的12例肝脓肿患者的临床资料进行分析总结,以探讨超声对肝脓肿的诊断价值。 1 资料 1.1 一般资料本组12例患者,男9例,女3例,年龄30~52岁,病程11~65 d。12例患者临床均表现为寒战、高热症状,体温38.1℃~40.3℃;多数患者有右上腹疼痛、肝区压痛或叩击痛,实验室检查白细胞及中性粒细胞明显增高。 1.2 仪器与方法应用西门子G-60彩色多普勒超声诊断仪,探头频率3.5 MHz。患者取平卧位、左侧卧位,从剑突下、肋缘下、右肋间对肝脏进行多切面、多角度、多方向的全面扫查,记录脓肿的部位、数目、大小及与周边组织的关系,可动态观察图像的演变过程,必要时对胸腔及腹腔进行扫查。 2 结果 本组12例患者均经手术及穿刺明确诊断为细菌性肝脓肿。其中肝右叶脓肿10例,肝左叶2例;单发病灶7例,多发病灶5例;脓肿直径21~67 mm不等,伴同侧胸腔积液3例。超声诊断11例,诊断符合率91.7%;1例患者误诊为原发性肝细胞癌,后经穿刺证实为肝脓肿,误诊率8.3%。 3 讨论 肝脓肿是由阿米巴原虫或细菌感染引起的肝脏局限性化脓性病变,主要分布在肝右叶,可能与病原菌主要来自门脉系统的特殊解剖结构有关[1]。其病理过程一般为炎症、部分坏死液化、脓肿形成。细菌性肝脓肿常以恶寒、高热、右上腹痛、肝肿大为主要症状和特征,可分为单发性或多发性。 肝脓肿的声像图表现:①脓肿呈圆形、椭圆形或近似圆形,因脓肿的数目、大小和所在部位不同,肝脏形态可增大、增厚或局限性向外隆起[2];②脓肿声像图有多种不同表现,其演变过程与病程及脓肿的液化程度有关:a.病变初期:脓肿区呈分布不均匀的低至中等回声,无清晰的壁,与周围肝组织的边界模糊而
脂肪肝的超声诊断 B超可检出肝脂肪含量达30%以上的脂肪肝,肝脂肪含量达50%以上的脂肪肝,超声诊断敏感性可达90%。 影像学检查 1、超声检查:弥漫性脂肪肝在B超图像上有其独特的表现: (1)肝肾对比或肝肾回声差异,肝实质回声强度>肾回声; (2)肝前后部回声差异,近场回声密集增强而远场衰减; (3)肝内管道结构特别是静脉变细不清; (4)肝脏轻度或中度肿大。近来趋于把这些标准量级化,以综合积分判断脂肪肝程度。 B超可检出肝脂肪含量达30%以上的脂肪肝,肝脂肪含量达50%以上的脂肪肝,超声诊断敏感性可达90%。亦有报道认为,在非纤维化的肝脏中,超声诊断脂肪肝的敏感性达100%。B超现已作为脂肪肝的首选诊断方法,并广泛用于人群脂肪肝发病率的流行病学调查。近来国外报道B超诊断脂肪肝的阳性预测值为67%。 2、CT:弥漫性脂肪肝表现为肝的密度(CT值)普遍低于脾脏、肾脏和肝内血管,增强后肝内血管影显示得非常清楚,其形态走向均无异常。CT值的高低与肝脂肪沉积量呈明显负相关,因脾脏CT值常较固定,故肝/脾CT值的比值可作为衡量脂肪肝程度的参考标准,或作为随访疗效的依据。CT对脂肪肝的诊断具有优越性,其准确性优于B超,但费用昂贵及有放射性是其不足之处。另外,磁共振及肝动脉造影主要用于超声及CT检查诊断困难者,特别是局灶性脂肪肝难以与肝脏肿瘤鉴别时。 (四)肝活检超声引导下肝穿刺活检组织细胞学检查是确诊脂肪肝,特别是局灶性脂肪肝的主要方法,在形态学检查时作必要的特殊染色、免疫组化、组织生化测定及特殊细胞学检查等,可提高诊断的目的性。 因肝活检有创伤性,患者难以接受,故目前主要用于: (1)局灶性脂肪肝与肿瘤区别; (2)探明某些少见疾病,如血色病、胆固醇酯贮积病、糖原贮积病等; (3)无症状性可疑NASH,肝活检是唯一诊断手段;
肝脏 1.肝右锁骨中线肋缘下长度:正常人肝脏在平稳呼吸时,超声在肋缘下扫查不到或稍触及。2.肝右叶最大斜径:12 ~14cm。 3.肝右叶前后径:8 ~10cm。 4.左半肝厚度及长度:分别为5~6cm 、5~9cm。 5.门静脉内径:不超过1.4cm、血流速度范围:13~25 cm/s、血流量:约900±217ml/min。6.肝动脉峰值速度范围:65~85cm/s 、阻力指数:0.6~0.75。 胆囊与胆道 胆囊最大纵切面长径:约7~9cm 、前后径:多不超过3cm 胆囊壁厚:2~3mm 左右肝管内径:约2mm 、总肝管内径:3~4mm 、总胆管内径:6~8mm 胆囊动脉血流峰值速度:45~65cm/s 、阻力指数:0.5~0.67 脂餐一小时后收缩≥1/2 肝硬化,肝包膜下迂曲管状回声,范围约63X31mm,较宽处约8.1mm,管状暗区旁似可见片状高回声。 B超于肝右后叶中上段探及大小约2.8cmx2.5cm圆形低弱回声包块,囊壁清晰,厚约0.3cm,呈强回声,周边无晕环,内透声差,后方回声无明显增强,可见侧方声影,CDFI示:其内无血流信号。其余未发现异常。考虑肝囊肿继发感染,囊壁钙化,CT确考虑肝脓肿可能. 肝血管瘤,是肝脏的良性肿瘤。以肝海绵状血管瘤最常见。海绵状血管瘤一般是单发的,多发生在肝右叶;约10%左右为多发,可分布在肝一叶或双侧。血管瘤在肝脏表现为暗红,蓝紫色囊样隆起。分叶或结节状,柔软,可压缩,多数与邻近组织分界清楚。病人一般无自觉症状。 B型超声可检出直径>2cm的肝血管瘤。典型表现为边界清晰的低回声占位伴有后方不甚明显的回声增强效应。但大多数小血管瘤为强回声,瘤体直径多<5cm,当瘤体较大时,其边界可呈清楚的花瓣状或分叶状,内部有时可见散在的点状低回声和少许纤维束光带。因瘤体回声较肝组织强,内部结构易于辨认,因此诊断符合率高。较大的血管瘤(多>5cm)则表现为内部高低混杂回声,边界不整,形状不一,此为瘤内有纤维性变、血栓形成或坏死所致。有时肝癌也可有类似图像,因此需做其他影像学检查加以鉴别。 左右肝间条索状回声正中裂
肝血管瘤的超声诊断 刘建军 发生在肝脏的血管瘤较其他脏器多见。本病是一种血管的先天性畸形,发生率在0.35%-2%之间。有人认为,发生在肝脏中的大多数为海绵状血管瘤,由于肿瘤较小,大部分患者不引起症状。 一、肝脏毛细血管瘤 常较小,直径一般在1-3cm,为肝内的毛细血管局部过度增生所致,单发的多见,也可为多发。 声像图表现: 1、肝脏的外形、轮廓多无变化,只有当病变较大,并位于近肝脏表面处,轮廓可稍有突起。 2、大部分病变区境界清晰,回声较高而分布尚较均匀;少数病变区回声低于肝组织回声,仅与周围肝组织之间有回声较高而明显的线状境界。 3、病变区内部均可观察到细小如大头针状圆形或管状无回声区,形成筛状结构;并可观察到有些肝组织内的小血管直接通入病变内部,使病变区边缘出现凹陷性缺损。 4、病变可为单个或多个,常位于靠近肝脏边缘或肝表面处、临近肝内较大血管或与肝内血管有密切关系。 5、病变远侧回声多无明显变化。 6、随访观察,短期内病变区多无明显增大现象。 7、彩色多普勒检查:大多数较小肝血管瘤内血流难以显示,少数
病例可见病变内及病变周围有相连的细小静脉血流,血流分布可以稀少或较密,对低回声型血管瘤的诊断极有帮助。 二、肝脏海绵状血管瘤 本病多为单发性,一般生长缓慢。大的血管瘤可出现上腹肿块,,肝肿大,肿块有的可压缩,有的硬而有结节感,。切面上肿瘤呈紫颜色,系由多数囊状或筛状间隙所组成,间隔厚薄不一,囊腔内充满血液,形成的血栓及间隔可发生钙化。 声像图表现: 1、肝脏有局限性增大、增厚、轮廓不规则。 2、病变区范围常较大,形态不规则,与周围组织间境界有的可不清晰。 3、病变内部回声强弱不一,呈条索状或蜂窝状,并有大小不一、形态不规则的无回声区,其内侧壁多较整齐。如有钙化灶存在,可出现小区强回声并伴声影。 4、如病变部位位于肋缘下或剑突下时,稍加重探头压力,常可观察到病变区前后径缩小,内部无回声区亦同时有缩小征象,去除压力后,仍恢复至原来图像。 5、后方回声不增强。 6、彩色多普勒检查:病变区常可显示较多的条状、点状静脉血流,有的血流与周围肝组织血流相通,如检出病变内有小区窦状静脉血流时,诊断更可确定。 三、临床意义
挫伤——较轻微,仅见实质性脏器局部回声增粗、增高或不均匀性改变,考虑与外伤相关; 挫裂伤——包括挫伤和裂伤,即:既有实质回声改变又有包膜的破裂;即真性破裂。 破裂——个人理解应该是挫裂伤的俗称。 血肿——实质内部破裂,病变处实质见无回声区或包膜下无回声(前者实质内血肿, 后者包膜下血肿;注:新鲜血肿多呈高回声)。 总之平时我是这样报的:无积液的,单报挫伤、血肿;有积液的,脏器回声有变化的, 报**脏器挫裂伤、**脏器血肿;腹腔积液另报。 ------------一己之见 关于脾破裂 学到了很多。早期脾破裂超声图象不一定典型,破裂口的位置,裂口的大小,肠气的干扰等影响,有时不一定能看到明显的低回声区,即出血点或破裂口,不一定看得到包膜下的积血,但是由于血窦的开放,脾脏体积都会肿大,伴随腹腔、盆腔少中量积液,这时候要高度警惕脾破裂可能,如果等到脾脏被大量血液遮挡显示不清时,病人早就休克了。 淤血肝 1. 病因淤血性肝肿大是右心衰竭、心包积液的重要病征。较常见的病因有风湿性心脏瓣膜病,三尖瓣返流,动脉硬化性心脏病, 肺源性心及缩窄性心包炎等。 2. 病理由于以上疾病导致右心扩大,右房压力增高,下腔静脉压力也增高,从而造成没有静脉瓣的肝静脉回流受阻,
导致肝静脉压力进一步增高,静脉扩张。同时,右心衰竭导致肝细胞缺氧,萎缩,网状支架塌陷、坏死,纤维组织增生,结果为肝功失常,肝小叶纤维化,最终导致心源性肝硬化。 3. 临床淤血肝患者常有右上腹胀,疼痛等症状,同时心衰症状也较明显。临床查体会发现肝大,压痛,质地较软, 有充实饱满感,肝颈返流实验阳性。 4. 声像图表现淤血肝声像图表现较典型,肝脏体积略增大,被膜光整。肝脏回声均匀,肝静脉各级分支显示清晰, 衬托出肝脏透声增强,而回声则减低,三支肝静脉增宽,分别超过10mm,下腔静脉增宽>2.0cm 5.脾大 6.腹水 7.右房大 8.三尖瓣返流 再补充一点,有时可出现窦后性门脉高压,表现为门静脉周期性短暂性返流
肝脏肿瘤的超声诊断及鉴别诊断 【摘要】目的探讨肝脏良恶性实质性占位性病变的超声图像及彩色多普勒血流成像(CDFI),提高其诊断价值,减少误诊率。方法回顾性分析我院2008年1月至2009年3月106例肝脏占位病变的患者中,肝血管瘤45例,原发性肝癌40例,转移性肝癌21例。患者均经CT或MRI或病理证实。结果原发性肝癌、转移性肝癌、肝脏血管瘤共106例,超声有共同和不同之处,临床意义不同。结论二维超声及彩色多普勒血流成像(CDFI)检查在肝脏良恶性占位病变的诊断和鉴别诊断中有重要的地位,为临床提供重要参考资料。 【关键词】 超声检查;肝脏肿瘤;CDFI 肝癌是我国乃至世界范围内常见的恶性肿瘤之一。肝脏的超声诊断中二维超声是基础,彩色多普勒血流成像(CDFI)检查是在二维超声基础上,对肝脏实质和病灶的血流进行检测及分析,从而提高了超声诊断和鉴别诊断的水平,尤其是对于肝脏良恶性占位病变,二者结合对诊断和鉴别诊断提供了很大的帮助。 1 资料与方法 1.1 一般资料2008年1月至2009年3月来玉林市第二人民医院就诊并确诊的患者,其中男65例,女41例,年龄29~80岁。平均(57.32±7.54)岁。肝血管瘤45例,原发性肝癌40例,转移性肝癌21例。患者均经CT或MRI或病理证实。 1.2 方法仪器采用Aloka SSD-3500彩色多普勒超声仪,探头频率3. 5 MHz。先用二维声像图行肝脏大小、形态多切面扫查,确定肿瘤部位、大小、形态、数目与血管关系,回声,有无声晕,测量肿瘤大小,再用超声多普勒观察肿瘤血流信号,测量血流的峰值流速和阻力指数。 2 结果 45例肝血管瘤中患者多数无临床症状,超声检查中发现,少数有肝部不适。超声表现:①高回声型:最常见,呈圆形或椭圆形,边界清晰,内部可见散在点状低回声或少许纤维条光带;②低回声型:肿瘤回声明显低于肝实质,呈圆形或椭圆形,边界清晰,周围有高回声包膜,内部有不规则小等号,后方回声增强;③混合型:多见于大血管型,为典型的蜂窝状网络结构,边界清晰,周围有高回声包膜。彩色多普勒表现:尽管肝血管瘤内血流丰富,但由于瘤体内血流速度较低,彩色多普勒不易测到血流信号,故血流信号检出率极低。40例原发性肝癌,29例为乙型肝炎病毒感染,4例为丙型肝炎病毒感染,发展为肝炎后肝硬化3例为酒精性肝硬化,4例无诱因。原发性肝癌超声影像表现中,直径<3 mm的小肝癌,多单发,边界较清晰,结节周围见低回声声晕,内部回声不均匀;肝癌体积较大时,不规则形,内部回声不均匀,边界不清
保肝药物在心力衰竭所致淤血性肝损害中的疗效分析 【摘要】目的: 探讨不同保肝药物在心衰所致的淤血性肝损害中的疗效,为保肝药物在淤血性肝损害中合理应用提供依据。方法:采用回顾性分析方法,收集郑州大学附属郑州市中心医院2010.1-2014.12收治的513例单纯心衰导致的淤血性肝损害患者的临床资料进行分析,按照心功能程度分为I级(n=75),II级(n=267);III级(n=171),按是否使用保肝药物治疗分为用药组(n=379),未用药组(n=134);其中用药组内使用解毒类保肝药分为H组(n=214),使用抗炎类保肝药分为K组(n=165)为,分别采集开始综合治疗第1天、1周内、2周内的肝功能结果,与治疗第1天相比,显效表示转氨酶下降≥50%,有效表示转氨酶下降20%-50%,余表示无效,分析用药组与未用药组内不同程度心衰导致的淤血肝性损害在不同时间内的疗效及用药组内不同程度心衰导致的淤血性肝损害使用不同药物在不同时间内的疗效。结果:用药组I级H组在治疗1周内、2周内均显效(n=25);用药组II级 H组在治疗1周内显效、有效、无效分别为89例、35例、19例,在治疗2周内显效、有效、无效分别为123例、15例、5例;用药组III级H组在治疗1周内显效、有效、无效分别为49例、35例、36例,在治疗2周内显效、有效、无效分别为56例、42例、22例;用药组 I级K组在治疗1周内、2周内均显效(n=5);用药组II级K组在治疗1周内显效、有效、无效分别为10例、15例、10例,在治疗2周内显效、有效、无效分别为15例、13例、7例;用药组III级K组在治疗1周内显效、有效、无效分别为4例、7例、23例,在治疗2周内显效、有效、无效分别为9例、10例、15例。未用药组I级在治疗1周内、2周内均显效(n=5);未用药组II级在治疗1周内显效、有效、无效分别为25例、15例、49例,在治疗2周内显效、有效、无效分别为35例、19例、45例;未用药组III级在治疗1周内显效、有效、无效分别为2例、3例、12例,在治疗2周内显效、有效、无效分别为3例、4例、10例。I级、II级、III级心功能衰竭导致的淤血性肝损害是否使用保肝药差异有统计学意义(P<0.05),解毒类与抗炎类保肝药对I级、II级、III级心功能衰竭导致的淤血性肝损害的治疗有统计学差异(P<0.05)。结论:I级心功能衰竭导致的淤血性肝损伤患者可以考虑不必使用保肝药物,II级、III级心功能衰竭导致的淤血性肝损伤需要考虑使用保肝药物,且对于II级、III级心功能衰竭导致的淤血性肝损伤患者,解毒类保肝药物效果优于抗炎类保肝药。 【关键词】淤血性肝损害;保肝药物;疗效;
肝淤血诊断详述 *导读:肝淤血症状的临床表现和初步诊断?如何缓解和预防? 1.肝脏肿大:因淤血,肝内血液量增加,肝脏的大小和重量增加。正常时在肋弓后缘触不到的肝脏此时可触摸到。 2.腹水增加:因肝脏淤血,门静脉及汇入门静脉的肠道、肠系膜、大网膜等处的静脉发生淤血。另外肝细胞的病变使白蛋白的合成减少,血浆渗透压降低。由于这些原因,使漏出性腹水增加。 3.呕吐:肝肿大及腹水增加使胃受到压迫,引起呕吐。 4.淤血性心力衰竭时呈现的各种症状。 5.精神萎靡不振。 6.食欲减退。 7.消瘦。 【临床病理】 1.肝血清酶活性升高:因淤血导致肝细胞变性坏死,使细胞中的GPT、GOT及精氨酸酶释放到血中,血中这些酶的活性升高。 2.胆汁淤滞引起γ-GTP、ALP及胆红素升高。以上两种所见在其它肝脏疾病中也可出现,需要结合临床症状进行鉴别。 肝腹水:肝硬化腹水俗称肝腹水。正常人腹腔内有少量的游离腹水,一般为50毫升左右,起着维持脏器间润滑作用,当腹腔内 出现过多游离液体时,称为腹水。肝硬化腹水是一种慢性肝病。由大块型、结节型、弥漫型的肝细胞性变,坏死、再生;再生、
坏死,促使组织纤维增生和瘢痕的收缩,致使肝质变硬,形成肝硬化。肝硬化肝功能减退引起门静脉高压,导致脾肿大,对蛋白质和维生素的不吸收而渗漏出的蛋白液,形成了腹水症。 肝被膜血肿破裂:被膜下破裂,被膜下肝实质破裂,形成被膜下血肿是肝脏破裂的一种,肝脏破裂是指钝器作用引起的肝脏破裂。由于外力直接作用于肝区,肝脏在前后腹壁与脊柱之间受挤压,或人体在运动中因加速、减速牵引、扭转都可使肝脏组织受到损伤。 肝脂肪变:细胞浆内出现的脂滴超过生理范围,或正常不出现脂滴的细胞中出现脂滴,即称为脂肪变。肝脏是脂肪酸代谢的主要器官,肝脂肪变较常见,严重时几乎所有的肝细胞均发生脂肪变,肝脏肿大,可有轻度压痛及肝功能异常,称为脂肪肝。 1.对导致淤血的心脏病的治疗。 2.肝肿瘤、脓肿、绦虫及淋巴结肿大是淤血的原因时,应通过内外科手段去除。 *结语:以上就是对于肝淤血的诊断,肝淤血怎么处理的相关内容介绍,更多有关肝淤血方面的知识,请继续关注或者站内搜索了解更多。
探讨肝脏超声诊断疾病的声像图特征【摘要】目的探讨肝脏超声诊断疾病的声像图特征。方法对我院肝胆科收治的78例行肝脏超声诊断的临床资料进行回顾性分析。应用彩超诊断仪观察其声像图特征。结果63例诊断为脂肪肝患者中,表现为肝实质点状回声致密41例(65.1%),轻度肝后回声衰减24例(38.1%);门静脉主干管壁变细43例(68.3%);脾脏增厚3.8-4.1cm18例(28.6%),增厚>4.5cm5例(7.9%);不典型病例15例。结论超声检查对肝脏疾病典型者均可直接诊断,可提高临床中、晚期患者检出率,具有显著的诊断价值。 【关键词】肝脏疾病;超声诊断;声像图 超声显像技术作为一种敏感的肝脏疾病诊断方法在临床得到广泛应用,主要集中于肝内占位性病变并提示定性、定位诊断[1]。本文对收集的78例行肝脏超声诊断的脂肪肝患者声像图特征进行了研究分析,现将结果报告如下: 1资料与方法 1.1一般资料选取2009年8月——2011年7月我院肝胆科收治的78例行肝脏超声诊断的脂肪肝患者,其中男44例,女35例;年龄52-82岁,平均61.3岁。所以患者均诊断为典型脂肪肝,诊断标准参考《中华人民共和国肝肾病防治法实施办法》。 1.2超声诊断方法选用彩色多普勒超声仪 (siemens-acuson-x300),探头频率均为3.5hz,检查前空腹至少8h。扫描时患者取仰卧位、左或右侧卧位等多体位,平稳呼吸,按
超声常规二维进行肝脏扫描,先观察肝脏大小、形态、内部回声、肝静脉走向、胆囊壁厚度等,再对占位性病变形态、大小、回声及与周边组织的关系等重点进行探查。脂肪肝超声特征为肝脏回声异常和肝功能损伤,肝实质回声细小、致密,回声强度由浅至深部逐渐减弱,肝内血管因衰减而显示不清晰,局限性脂肪浸润不均性脂肪肝则肝内现片状低回声、无包膜。 1.3不同程度脂肪肝超声诊断标准见表1。 2结果 2.1扫查结果78例行肝脏超声扫查患者中符合脂肪肝典型声像图特征的患者63例,其肝实质点状回声致密41例(65.1%),轻度肝后回声衰减24例(38.1%),门静脉主干管壁变细43例(68.3%),脾脏增厚 3.8- 4.1cm18例(28.6%),增厚>4.5cm5例(7.9%);不典型病例15例。 2.2典型声像图轻度脂肪肝实质回声细小、致密,回声强度由浅至深部逐渐减弱,肝内血管因衰减而显示不清晰(如图1)。另一种表现为局限性脂肪浸润不均脂肪肝,超声必须为肝内片状低回声,无包膜(如图2)。 3讨论 从生理结构上来看,肝脏属人体最大的实质性脏器,有左右两叶,上下两面,主要分布在右上腹腔。肝上界于右锁骨中线第5肋骨上缘,下界与右季肋缘平行。左叶剑突下长约3cm,左侧达第6肋软骨距正中线左侧5cm处。由于管脏冠状结构主要分布着门静脉、