哮喘的诊断及规范化治疗
- 格式:ppt
- 大小:4.47 MB
- 文档页数:86

儿童哮喘标准化门诊儿童哮喘是一种常见的慢性疾病,给孩子和家庭带来了很大的困扰。
为了更好地管理和治疗儿童哮喘,标准化门诊已成为一种重要的管理方式。
标准化门诊通过规范化的流程和治疗方案,可以提高儿童哮喘的诊疗水平,减少误诊、漏诊,提高治疗效果,降低并发症的发生率,提高患儿的生活质量。
本文将介绍儿童哮喘标准化门诊的相关内容,希望对广大医务工作者和家长有所帮助。
一、儿童哮喘的诊断。
儿童哮喘的诊断是门诊工作中的重要环节。
医生需要仔细了解患儿的病史,包括过敏史、家族史等,还需要通过体格检查、肺功能检查和变应原检测等手段来明确诊断。
在标准化门诊中,医生需要严格按照相关的诊断标准和流程来进行诊断,确保诊断的准确性和一致性。
二、儿童哮喘的治疗。
针对不同程度的儿童哮喘,标准化门诊制定了相应的治疗方案。
对于轻度哮喘,可以采用控制治疗,如吸入糖皮质激素和长效β2受体激动剂等;对于中度和重度哮喘,需要加强治疗,可能需要使用口服或静脉注射的激素类药物。
此外,还需要指导患儿及家长正确使用吸入器,并进行相关的教育和指导,帮助他们更好地控制病情。
三、儿童哮喘的随访管理。
标准化门诊还包括了对患儿的随访管理。
医生需要定期对患儿进行随访,了解病情的变化,及时调整治疗方案。
同时,还需要对患儿及家长进行相关的健康教育,指导他们如何正确使用药物,如何应对哮喘的急性发作,以及如何预防哮喘的诱因等。
四、儿童哮喘的预防。
除了治疗,预防也是儿童哮喘管理的重要环节。
标准化门诊需要对患儿及家长进行相关的预防指导,包括避免接触过敏原,保持室内空气清新,保持室内卫生,避免被动吸烟等。
同时,还需要定期对患儿进行变应原检测,及时发现并避免过敏原的接触。
五、儿童哮喘的教育和心理支持。
儿童哮喘患儿及家长需要得到相关的健康教育和心理支持。
标准化门诊需要医生和护士对患儿及家长进行相关的健康教育,帮助他们更好地理解疾病,掌握正确的治疗方法和生活方式。
同时,还需要给予他们必要的心理支持,帮助他们缓解焦虑和恐惧,保持乐观的心态。


一、定义哮喘是由多种细胞包括嗜酸性粒细胞、肥大细胞、 T 淋巴细胞、中性粒细胞、平滑肌细胞、气道上皮细胞等,以及细胞组分参与的气道慢性炎症性疾病。
其临床表现为反复发作的喘息、气急、胸闷或咳嗽等症状,常在夜间及凌晨发作或加重,多数患者可自行缓解或经治疗后缓解,同时伴有可变的气流受限和气道高反应性,随着病程的延长可导致一系列气道结构的改变,即气道重塑。
近年来认识到哮喘是一种异质性疾病。
二、流行病学(一)哮喘的患病率目前,全球哮喘患者至少有 3 亿人,中国哮喘患者约 3000 万人。
(二)哮喘的控制现状近年来哮喘规范化治疗在全国范围内广泛推广,使我国哮喘患者的控制率明显提高,但仍低于发达国家。
三、诊断(一)诊断标准 1.典型哮喘的临床症状和体征:⑴反复发作喘息、气急,伴或不伴胸闷或咳嗽,夜间及晨间多发,常与接触变应原、冷空气、物理、化学性刺激以及上呼吸道感染、运动等有关。
⑵发作时双肺可闻散在或弥慢性哮鸣音,呼气相延长;⑶上述症状和体征可经治疗缓解或自行缓解。
2.可变气流受限的客观检查⑴支气管舒张试验阳性;⑵支气管激发试验阳性;⑶呼气流量峰值(PEF)平均每日昼夜变异率>10%,或 PEF 周变异率>20%。
符合上述症状和体征,同时具备气流受限客观检查中任一条,并除外其他疾病所起的喘息、气急、胸闷及咳嗽,可以诊断为哮喘。
(二)不典型哮喘的诊断 1.咳嗽变异性哮喘:咳嗽作为惟一或主要症状,无喘息、气急等典型哮喘的症状和体征,同时具备可变气流受限客观检查中的任一条,除外其他疾病引起的咳嗽。
2.胸闷变异性哮喘:胸闷作为惟一或主要症状,无喘息、气急等典型哮喘的症状和体征,同时具备可变气流受限客观检查中的任一条,除外其他疾病引起的胸闷。
3.隐匿性哮喘:指无反复发作喘息、气急、胸闷或咳嗽的表现,但长期存在气道反应性增高者。
随访发现有 14%~58%的无症状气道反应性增高者可发展为有症状的哮喘。
(三)分期根据临床表现哮喘可分为急性发作期、慢性持续期和临床缓解期。

件演示课件2023-10-28CATALOGUE目录•儿童哮喘概述•儿童哮喘的诊断•儿童哮喘的治疗•儿童哮喘的预防与控制01儿童哮喘概述儿童哮喘是一种慢性炎症性疾病,主要累及气道,导致气道对各种刺激物过度反应,引起气道狭窄,表现为反复发作的喘息、咳嗽、胸闷等症状。
哮喘主要发生于儿童期,多数在3岁以内起病,且男孩较女孩更易发病。
什么是儿童哮喘儿童哮喘的发病率较高,且呈逐年上升趋势。
不同国家和地区的儿童哮喘发病率存在差异,但总体来说,工业化程度高的国家和地区发病率较高。
儿童哮喘的发病率及分布儿童哮喘的病因与发病机制儿童哮喘的病因较为复杂,主要包括遗传因素、环境因素和免疫因素等。
环境因素主要包括空气污染、吸烟、呼吸道病毒感染等,这些因素可诱发或加重哮喘的症状。
遗传因素是指哮喘具有家族聚集现象,亲属患病率高于一般人群。
免疫因素是指哮喘患者的免疫系统存在异常,对各种过敏原的刺激产生过度的免疫反应,导致气道炎症和气道高反应性。
02儿童哮喘的诊断反复发作的喘息、咳嗽、气促、胸闷,多与接触变应原、冷空气、物理或化学性刺激以及病毒性上呼吸道感染、运动等有关。
排除其他原因引起的喘息、咳嗽、气促和胸闷。
哮喘反复发作,呈慢性过程,常有家族或个人过敏史。
发作时双肺可闻及哮鸣音,呼气音延长,上述症状可经平喘药物治疗后缓解或自行缓解。
儿童哮喘的诊断标准儿童哮喘的诊断程序1. 确定是否存在可疑哮喘症状。
3. 进行过敏原检查,如皮肤点刺试验或血清过敏原特异性IgE测定。
2. 进行肺功能检查,如肺通气功能检查、支气管激发试验或运动试验。
4. 根据病史和检查结果综合判断是否符合哮喘诊断标准。
儿童哮喘的鉴别诊断多见于婴幼儿,常继发于上呼吸道感染,咳嗽为主要症状,肺部听诊可闻及哮鸣音及湿啰音。
喘息性支气管炎接触过敏原后出现鼻痒、鼻塞、流涕、打喷嚏等症状,与哮喘症状同时存在。
变应性鼻炎肺部感染引起的支气管炎症,常有发热、咳嗽、气促、肺部固定性中、细湿啰音等症状。

儿童支气管哮喘诊断与防治指南中华医学会儿科学分会呼吸学组《中华儿科杂志》编辑委员会(2008年修订)前言支气管哮喘(以下简称哮喘)是儿童期最常见的慢性疾病,近十余年来我国儿童哮喘的患病率有明显上升趋势,严重影响儿童的身心健康,也给家庭和社会带来沉重的精神和经济负担。
众多研究证明,儿童哮喘的早期干预和管理有利于疾病的控制,改善预后。
本指南是在我国2003年修订的《儿童支气管哮喘防治常规(试行)》的基础上,参照近年国内外发表的哮喘防治指南和循证医学证据,并结合我国儿科临床实践的特点重新修订,为儿童哮喘的规范化诊断和防治提供指导性建议。
[定义]支气管哮喘是由多种细胞,包括炎性细胞(嗜酸性粒细胞、肥大细胞、T淋巴细胞、中性粒细胞等)、气道结构细胞(气道平滑肌细胞和上皮细胞等)和细胞组分参与的气道慢性炎症性疾病。
这种慢性炎症导致易感个体气道高反应性,当接触物理、化学、生物等刺激因素时,发生广泛多变的可逆性气流受限,从而引起反复发作的喘息、咳嗽、气促、胸闷等症状,常在夜间和(或)清晨发作或加剧,多数患儿可经治疗缓解或自行缓解。
[诊断]儿童处于生长发育过程,各年龄段哮喘儿童由于呼吸系统解剖、生理、免疫、病理特点不同,哮喘的临床表型不同,对药物治疗反应和协调配合程度等的不同,哮喘的诊断和治疗方法也有所不同。
一、诊断标准1.反复发作喘息、咳嗽、气促、胸闷,多与接触变应原、冷空气、物理、化学性刺激、呼吸道感染以及运动等有关,常在夜间和(或)清晨发作或加剧。
2.发作时在双肺可闻及散在或弥漫性,以呼气相为主的哮鸣音,呼气相延长。
3.上述症状和体征经抗哮喘治疗有效或自行缓解。
4.除外其他疾病所引起的喘息、咳嗽、气促和胸闷。
5.临床表现不典型者(如无明显喘息或哮鸣音),应至少具备以下1项:(1)支气管激发试验或运动激发试验阳性;(2)证实存在可逆性气流受限:①支气管舒张试验阳性:吸入速效β2受体激动剂[如沙丁胺醇(Salbutamol)]后15min第一秒用力呼气量(FEV1)增加≥12%或②抗哮喘治疗有效:使用支气管舒张剂和口服(或吸人)糖皮质激素治疗1-2周后,FEV1增加≥12%;(3)最大呼气流量(PEF)每日变异率(连续监测1~2周)20%。


支气管哮喘诊疗指南哮喘是一种气道慢性炎症性疾病,它由多种细胞和细胞组分参与,包括嗜酸性粒细胞、肥大细胞、T淋巴细胞、中性粒细胞、平滑肌细胞和气道上皮细胞等。
其主要临床表现为反复发作的喘息、气急、胸闷或咳嗽等症状,常在夜间及凌晨发作或加重。
哮喘患者可自行缓解或经治疗后缓解,但是随着病程的延长,气道结构会发生改变,即气道重塑。
最近的研究认为,哮喘是一种异质性疾病。
根据流行病学数据显示,全球哮喘患者至少有3亿人,中国哮喘患者约3000万人。
虽然近年来哮喘规范化治疗在全国范围内广泛推广,但我国哮喘患者的控制率仍低于发达国家。
哮喘的诊断标准主要包括典型哮喘的临床症状和体征以及可变气流受限的客观检查。
典型哮喘的临床症状和体征包括反复发作的喘息、气急、胸闷或咳嗽等症状,夜间及晨间多发,常与接触变应原、冷空气、物理、化学以及上呼吸道感染、运动等有关。
可变气流受限的客观检查包括支气管舒张试验阳性、支气管激发试验阳性以及呼气流量峰值(PEF)平均每日昼夜变异率>10%,或PEF周变异率>20%。
符合上述症状和体征,同时具备气流受限客观检查中任一条,并除外其他疾病所起的喘息、气急、胸闷及咳嗽,可以诊断为哮喘。
不典型哮喘的诊断包括咳嗽变异性哮喘、胸闷变异性哮喘和隐匿性哮喘。
咳嗽变异性哮喘指咳嗽作为惟一或主要症状,无喘息、气急等典型哮喘的症状和体征,同时具备可变气流受限客观检查中的任一条,除外其他疾病引起的咳嗽。
胸闷变异性哮喘指胸闷作为惟一或主要症状,无喘息、气急等典型哮喘的症状和体征,同时具备可变气流受限客观检查中的任一条,除外其他疾病引起的胸闷。
隐匿性哮喘指无反复发作喘息、气急、胸闷或咳嗽的表现,但长期存在气道反应性增高者。
随访发现有14%~58%的无症状气道反应性增高者可发展为有症状的哮喘。
哮喘的评估包括分期和分级。
根据临床表现,哮喘可分为急性发作期、慢性持续期和临床缓解期。
严重程度的分级将慢性持续期哮喘病情分为间歇性、轻度持续、中度持续和重度持续4级。

支气管哮喘的规范化诊断及分期、分级标准诊断标准作者:来源:《中国社区医师》2009年第01期反复发作喘息、气急、胸闷或咳嗽,多与接触变应原、冷空气、物理、化学性刺激以及病毒性上呼吸道感染、运动等有关。
发作时在双肺可闻及散在或弥漫性,以呼气相为主的哮鸣音,呼气相延长。
上述症状和体征可经治疗缓解或自行缓解。
除外其他疾病所引起的喘息、气急、胸闷和咳嗽。
临床表现不典型者(如无明显喘息或体征),应至少具备以下1项试验阳性:①支气管激发试验或运动激发试验阳性;②支气管舒张试验阳性第1秒用力呼气量(FEV1)增加≥12%,且FEV1增加绝对值≥200 ml③呼气流量峰值(PEF)日内(或2周)变异率≥20%。
符合上述1-4条或4、5条者,可以诊断为哮喘。
分期根据临床表现哮喘可分为急性发作期(acute exacerbat ion)、慢性持续期(chronic persistent)和临床缓解期(clinical reml Sslon)。
慢性持续期是指每周均不同频度和(或)不同程度地出现喘息、气急、胸闷、咳嗽等症状。
临床缓解期系指经过治疗或未经治疗,症状、体征消失,肺功能恢复到急性发作前水平,并维持3个月以上。
分级病情严重程度的分级主要用于治疗前或初始治疗时严重程度的判断,在临床研究中更有应用价值。
见表1。
控制水平的分级这种分级方法更容易被临床医师掌握,有助于指导临床治疗,以取得更好的哮喘控制效果。
控制水平的分级见表2。
哮喘急性发作时的分级哮喘急性发作是指喘息、气促、咳嗽、胸闷等症状突然发生,或原有症状急剧加重,常有呼吸困难,以呼气流量降低为其特征,常因接触变应原、刺激物或呼吸道感染诱发。
其程度轻重不一,病情加重,可在数小时或数天内出现,偶尔可在数分钟内即危及生命,故应对病情作出正确评估,以便给予及时有效的紧急治疗。
哮喘急性发作时病情严重程度的分级,见表3。
相关诊断试验。

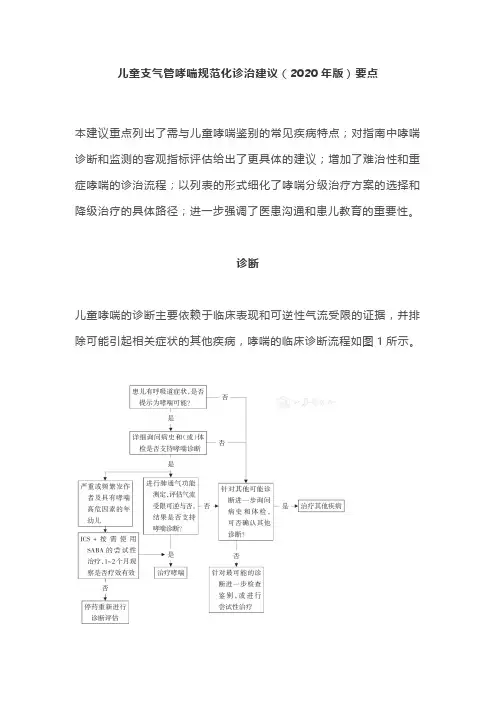
儿童支气管哮喘规范化诊治建议(2020年版)要点本建议重点列出了需与儿童哮喘鉴别的常见疾病特点;对指南中哮喘诊断和监测的客观指标评估给出了更具体的建议;增加了难治性和重症哮喘的诊治流程;以列表的形式细化了哮喘分级治疗方案的选择和降级治疗的具体路径;进一步强调了医患沟通和患儿教育的重要性。
诊断儿童哮喘的诊断主要依赖于临床表现和可逆性气流受限的证据,并排除可能引起相关症状的其他疾病,哮喘的临床诊断流程如图1所示。
注:ICS为吸入糖皮质激素;SABA为短效β2受体激动剂▲图1儿童支气管哮喘临床实践诊断流程图在作出儿童哮喘的诊断之前,须排除其他可引起反复咳嗽和(或)喘息的疾病(表2)。
先天性心脏病心脏杂音;哭吵、运动和进食时可有发绀;生长发育异常;声音嘶哑;心动过速;呼吸急促或肝肿大;可有吸气性喘鸣囊性纤维化出生后不久就开始咳嗽;反复肺部感染;生长发育异常(吸收不良);可见杵状指(趾),及大量松散油腻的粪便原发性纤毛运动障碍咳嗽;反复肺部轻度感染;耳部慢性感染和脓性鼻涕;对哮喘治疗药物反应差;50%的儿童有内脏转位血管环往往存在持续性呼吸音异常或单音调哮鸣音,或吸气性喘鸣;症状严重者可以出现喂养困难和呼吸困难支气管肺发育不良主要见于早产婴儿;出生体重低;出生时呼吸困难;需要长时间机械通气或吸氧免疫缺陷病反复发热和感染(包括非呼吸系统疾病);生长发育异常治疗策略≥6岁儿童哮喘的长期治疗方案:分为5级,通过对儿童哮喘症状控制水平及急性发作次数和严重度的综合评估,考虑适时升级或降级治疗。
初始治疗1~3个月后,根据症状重新评估是否需转诊至专科门诊(表4)。
ICS-LABA联合治疗是该年龄段儿童哮喘强化治疗或初始治疗控制不佳时的优选升级方案。
表4≥6岁儿童哮喘控制治疗和调整建议治疗强度患儿类型a治疗建议注:a符合任一条即按相应级别进行治疗;SABA为短效β2受体激动剂<6岁儿童哮喘长期治疗方案:分为4级,最有效的治疗药物是ICS。

支气管哮喘的规范化诊断及分期\分级标准支气管哮喘(简称哮喘)是由多种细胞,包括气道的炎性细胞、结构细胞(如嗜酸粒细胞、肥大细胞、T淋巴细胞、中性粒细胞、平滑肌细胞、气道上皮细胞等)和细胞组分参与的气道慢性炎症性疾病。
这种慢性炎症导致气道高反应性,通常出现广泛多变的可逆性气流受限,并引起反复发作性的喘息、气急、胸闷或咳嗽等症状,常在夜间和(或)清晨发作、加剧,多数患者可自行缓解或经治疗缓解。
哮喘发病的危险因素包括宿主因素(遗传因素)和环境因素两个方面。
诊断标准●反复发作喘息、气急、胸闷或咳嗽,多与接触变应原、冷空气、物理、化学性刺激以及病毒性上呼吸道感染、运动等有关。
●发作时在双肺可闻及散在或弥漫性,以呼氣相为主的哮鸣音,呼气相延长。
●上述症状和体征可经治疗缓解或自行缓解。
●除外其他疾病所引起的喘息、气急、胸闷和咳嗽。
●临床表现不典型者(如无明显喘息或体征),应至少具备以下1项试验阳性:①支气管激发试验或运动激发试验阳性;②支气管舒张试验阳性第1秒用力呼气量(FEV1)增加≥12%,且FEV1增加绝对值≥200ml;③呼气流量峰值(PEF)日内(或2周)变异率≥20%。
符合上述1~4条或4、5条者,可以诊断为哮喘。
分期根据临床表现哮喘可分为急性发作期、慢性持续期和临床缓解期。
慢性持续期是指每周均不同频度和(或)不同程度地出现喘息、气急、胸闷、咳嗽等症状。
临床缓解期系指经过治疗或未经治疗,症状、体征消失,肺功能恢复到急性发作前水平,并维持3个月以上。
分级病情严重程度的分级:主要用于治疗前或初始治疗时严重程度的判断,在临床研究中更有应用价值。
见表1。
控制水平的分级:这种分级方法更容易被临床医师掌握,有助于指导临床治疗,以取得更好的哮喘控制效果。
控制水平的分级,见表2。
哮喘急性发作时的分级:哮喘急性发作是指喘息、气促、咳嗽、胸闷等症状突然发生,或原有症状急剧加重,常有呼吸困难,以呼气流量降低为其特征,常因接触变应原、刺激物或呼吸道感染诱发。