糖尿病“第六大并发症”:容易被忽略的慢性牙周炎
- 格式:doc
- 大小:21.50 KB
- 文档页数:4

米诺环素治疗糖尿病患者牙周炎的临床疗效观察摘要】目的:评价米诺环素对合并糖尿病的牙周炎患者的临床疗效。
方法:选择天水市第四人民医院门诊就诊的糖尿病牙周炎患者100 例,按就诊顺序随机分为实验组(米诺环素组)和对照组(碘甘油组),在给予常规牙周基础治疗的同时,实验组给予米诺环素局部治疗,每周1 次,对照组给予碘甘油,每周1 次,疗程4 周。
观察两组患者患牙及牙周自发疼痛和咬合情况,侧方叩痛情况,牙周袋深度,并测定血清TNF-α,IL-1,IL-6 水平。
结果:实验组与对照组疗效间差异有统计学意义(P < 0.05),血清TNF-α,IL-1,IL-6 水平差异有统计学意义(P <0.05),米诺环素组疗效优于碘甘油组。
结论:应用米诺环素治疗糖尿病患者牙周炎可有效改善其临床症状,提高治疗效果。
【关键词】米诺环素碘甘油牙周炎【中图分类号】 R2 【文献标号】 A 【文章编号】 2095-9753(2016)5-0158-02牙周炎是由牙菌斑中的微生物所引发的牙周支持组织的慢性炎症。
菌斑微生物及其产物长期刺激牙周支持组织,使牙龈及深部牙周组织发生进行性破坏,牙槽骨质吸收及病理性牙周袋形成,最终导致牙齿脱落。
在临床中见到越来越多的糖尿病患者因牙龈红肿出血,牙周溢浓,牙齿松动来口腔科就诊,我院应用米诺环素治疗此类患者牙周炎取得良好效果,现报导如下:1、材料和方法1.1 临床资料:选择2013 年1 月至2014 年11 月在甘肃省天水市第四人民医院口腔科就诊的糖尿病急性牙周炎患者100 例,按就诊顺序随机将患者分为实验组50 例,对照组50 例。
患者3 个月内未使有抗生素,能配合治疗。
纳入标准:1、所有患者均已确诊为糖尿病患者,2、患者均为急性牙周炎感染者,有自发性牙龈疼痛,红肿,牙周溢脓,疼痛者。
排除标准:对米诺环素过敏者,对碘甘油过敏者1.2 材料:盐酸米诺环素(本院药剂科提供,产自日本SUNSTAR 株式会社),碘甘油(本院药剂科提供,上海运佳黄浦制药有限公司),TNF-α 测定ELISA 试剂盒(Abcam,ab6671),IL-1(Abcam,ab8320),IL-6(Abcam,ab46042)1.3 方法:在常规检查并记录各项指标后,所有患者均进行应急处理,初步清除牙周大块牙石、软垢,脓肿切开排脓,3% 双氧水和生理盐水交替冲洗牙周袋。

CJCM 中医临床研究 2019年第11卷第13期 -93-知柏地黄丸用于糖尿病性牙周炎治疗的观察Observation on treating diabetic periodontitis with Zhibai Dihuang Wan王彦敏1高毅2李敏2(1.石家庄市第三医院,河北石家庄,050000;2.河北省中医院,河北石家庄,050011)中图分类号:R587.1文献标识码:A文章编号:1674-7860(2019)13-0093-证型:ID【摘要】目的:探讨知柏地黄丸治疗糖尿病性牙周炎的疗效。
方法:将2017年4月-2018年2月90例糖尿病性牙周炎患者分成2组,根据随机数字表法分组。
对照组给予牙周基础治疗以及甲硝唑治疗,观察组则给予牙周基础治疗以及甲硝唑联合知柏地黄丸治疗。
比较两组疾病改善率;患者对治疗的满意度;治疗前后患者菌斑指数、牙周探诊深度、松动度以及龈沟出血指数;治疗不良反应。
结果:观察组疾病改善率高于对照组,P<0.05;观察组患者对治疗的满意度优于对照组,P<0.05;治疗前两组菌斑指数、牙周探诊深度、松动度以及龈沟出血指数并无明显差异,P>0.05;治疗后观察组菌斑指数、牙周探诊深度、松动度以及龈沟出血指数优于对照组,P<0.05。
观察组治疗不良反应和对照组无明显差异,P>0.05。
结论:牙周基础治疗以及甲硝唑联合知柏地黄丸治疗糖尿病性牙周炎的疗效确切,可有效改善牙周症状,有效刺激成骨,用药安全,值得推广应用。
【关键词】知柏地黄丸;糖尿病性牙周炎;治疗疗效【Abstract】Objective: To investigate the efficacy of Zhibai Dihuang Wan (知柏地黄丸) on diabetic periodontitis. Methods: 90y patients with diabetic periodontitis from April 2017 to February 2018 were divided into two groups, according to the random number table method. The control group received periodontal treatment and metronidazole, while the observation group received Zhibai Dihuang Wan more. Results: The improvement rate of disease in the observation group was higher than the control group, P<0.05. The satisfaction in the treatment group was better, P<0.05. The plaque index, periodontal probing depth, looseness and sulcus bleeding index were better in the treatment group than the control group, P<0.05. There was no significant difference in the adverse reactions between the observation group and the control group, P>0.05. Conclusion: Periodontal treatment and metronidazole with Zhibai Dihuang Wan are effective on diabetic periodontitis, can effectively improve periodontal symptoms, effectively stimulate osteogenesis, with safety, is worthy of popularization and application.【Keywords】Zhibai Dihuang Wan; Diabetic periodontitis; Therapeutic effectsdoi:10.3969/j.issn.1674-7860.2019.13.037慢性牙周炎是人类最常见的疾病之一。


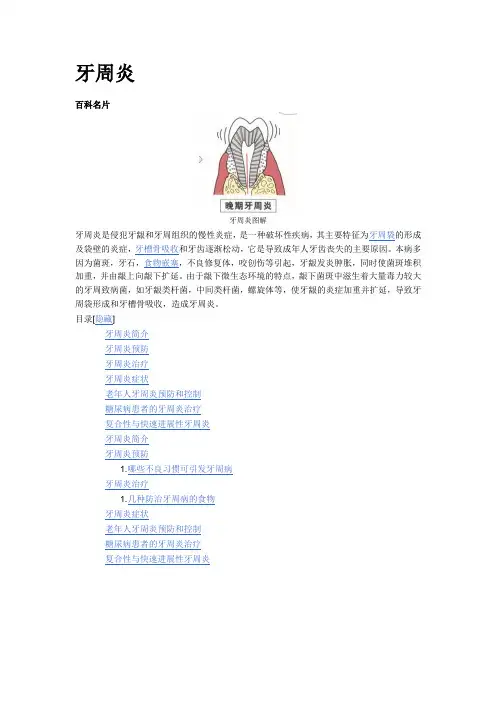
牙周炎百科名片牙周炎图解牙周炎是侵犯牙龈和牙周组织的慢性炎症,是一种破坏性疾病,其主要特征为牙周袋的形成及袋壁的炎症,牙槽骨吸收和牙齿逐渐松动,它是导致成年人牙齿丧失的主要原因。
本病多因为菌斑,牙石,食物嵌塞,不良修复体,咬创伤等引起,牙龈发炎肿胀,同时使菌斑堆积加重,并由龈上向龈下扩延。
由于龈下微生态环境的特点,龈下菌斑中滋生着大量毒力较大的牙周致病菌,如牙龈类杆菌,中间类杆菌,螺旋体等,使牙龈的炎症加重并扩延,导致牙周袋形成和牙槽骨吸收,造成牙周炎。
目录[隐藏]牙周炎简介牙周炎预防牙周炎治疗牙周炎症状老年人牙周炎预防和控制糖尿病患者的牙周炎治疗复合性与快速进展性牙周炎牙周炎简介牙周炎预防1. 哪些不良习惯可引发牙周病牙周炎治疗1. 几种防治牙周病的食物牙周炎症状老年人牙周炎预防和控制糖尿病患者的牙周炎治疗复合性与快速进展性牙周炎牙周炎Periodontitis[编辑本段]牙周炎简介牙周炎已被医学界定论为继癌症、心脑血管疾病之后,威胁人类身体健康的第三大杀手,也是口腔健康的“头号杀手”。
牙周炎出现的一些前期症状,也成为口腔“亚健康”恶化的主要特征。
绝大多数牙周炎患者都伴随着牙龈萎缩的症状,调查发现,在45岁以上的人群,90%以上存在不同程度的牙龈萎缩现象,而牙周炎牙龈萎缩,也一向被口腔医学界视为不可逆转的生理退化现象。
值得重视的是,由于遗传、环境、食物安全方面因素的影响,牙龈萎缩生理退化现象有逐年低龄化趋势,据最新的研究发现,由于成年人脑垂体某些生长激素分泌的减少或停止,会导致口腔及牙龈对于维生素C的吸收出现严重障碍,从而带来口腔和牙龈严重的营养不良,这种营养不良所带来的严重后果,反应在牙龈萎缩生理退化现象大大提前的现实,这也是尽管人们对于刷牙等口腔清洁重视之后,牙龈萎缩仍旧日趋呈现低龄化的根本原因。
牙龈萎缩带来的直接影响,就是作为保护牙齿及龈下牙周组织的天然屏障被打开,导致口腔内各种食物残留及污垢,得以越过健康牙龈的保护而侵入龈下,在这种常规刷牙无法清洁到的口腔卫生“死角”,长时间地累积形成牙石。

牙周疾病与全身健康的关系摘要:牙周病患病率高,是成年人失牙的主要原因。
全身系统性疾病可能影响牙周组织的健康,同时,牙周病也是某些系统性疾病的危险因素,牙周病和心脑血管疾病、骨质疏松、糖尿病、类风湿性关节炎等疾病相互影响。
目前来说,牙周病与全身健康的密切关系越来越引起人们的关注,本文就牙周病与全身系统性疾病的关系以及相关机制作一综述。
关键词:牙周病;全身系统疾病;发生机制牙周病作为口腔最常见的疾病,是世界卫生组织(WHO)公布的影响口腔健康的三大疾病之一。
现已有许多证据表明,牙周病的始动因子是菌斑微生物。
其不仅是人群中最广泛流行的慢性感染性疾病,也是成人失牙的主要原因。
在我国,牙周病的发病率非常高,约为80%-90%。
在菌斑微生物与宿主发生反应,造成牙周支持组织(如牙龈、牙周膜和牙槽骨)炎症和破坏的慢性感染性疾病。
近年来,大量研究表明,牙周病也能影响全身健康或疾病,与全身健康密切相关。
牙周组织的健康在受某些系统性疾患、全身因素以及生活方式等影响的同时,牙周疾病也是某些系统性疾病的危险因素。
1、牙周病的特点菌斑微生物是牙周病的始动因子,这是众所周知且被广泛承认的事实。
与此同时,牙周病发生、发展及转归的一个必要条件是宿主的防御反应。
所以,牙周病作为一种多因素疾病,细菌的不断侵袭和人体的抵御之间的动态平衡被打破所导致的慢性疾病。
口腔是一个相当复杂而独特的生态系统,迄今为止,发现约有800种不同的微生物存在于的口腔之中。
牙周组织比较特别,所以口腔微生物在牙表面面以菌斑生物膜的形式存在,是一种复杂的微生物生态群体,是细菌生存、繁殖的重要场所[1]。
牙结石积累、食物残留、修复不良等局部因素的存在是牙菌斑的积聚的重要加剧因素,同时增加细菌微生物的致病力,最后造成牙周组织的损害。
牙周病患者可能发生牙龈炎症出血、肿胀,牙槽骨不同程度的吸收,牙周袋形成,牙齿松动或移位,最终可导致牙齿的脱落,影响牙齿的咀嚼和辅助发音等功能,从而影响患者的全身心健康。





腔勿魔厦爱希口腔蒺身 ?| l 老年人如何进行I1腔保健? | 酋丸要谦特口窿涛港,。老年 人要坚持每天早晚用温水刷牙, 特别是晚上临睡前O老年人因牙 缝大,容易残存食物 如不清除, 她会凝踌产酸 蘸檄开酋。 昊外' 刷牙还可按摩牙龈,改善牙周血 液循环,这对坚固牙齿,防止牙龈。 萎缩有一定意义O刷牙时要针对_ 自己的特征,使用药物牙膏或含 氟牙蚤 藏轻着齿症状 如霸齿 硬度。同时,刷牙方法要正确,用 力适当,以免造成人为牙齿缺损。 饭后漱口要比刷牙勤,一El三餐 后,利用水的冲力将嵌塞或粘在 牙齿牙缝中的食渣漱掉,如嵌塞 紧密,则可利用牙签或牙线清洁。 一其次.,及时治疗口腔疾病,根 据口腔疾病发展规律,老年人每半 年进行一次 腔检查。这样 有利 于发现和治疗一些早期病变和自 己不易发现的痰病。另外,对缺损、 松动的病牙千万不要贪图便宜,去 找一些游医修补或拔除。以免造成 ・些不良修复体和不必要的损失, 使自己过早地丧失咀嚼功能。
8 《糖廉瘸帮}世 ̄)2oo7.9 DIABETES NEW WORLD
糖 昱 喜 寰 喜 病变所引起的。糖尿病与口腔疾病的 关系十分密切,而且相互影响。未得 到满意控制的糖尿病患者,本身抵抗 力低,给细菌的侵袭创造了有利条 件,因此常并发口腔疾病。常见的口 腔并发症有蛀牙、齿龈脓肿、牙周炎、 齿槽脓漏症、牙龈炎、 =0 ,-YI'/炎症以及 齿龈、舌、粘膜面的糜烂等。临床上许 多患者有口干,口腔烧灼感,牙龈肿 痛和牙齿叩痛。牙周和牙齿反复发生 感染,又可使糖尿病病情恶化。 牙周病被认为是糖尿病的第六 并发症,糖尿病患者牙周病罹患率约 是健康者的四倍多,这是因为糖尿病 患者较易受到感染的缘故。牙周病会 增加血糖的浓度,不利于糖尿病患者 血糖的控制。
糖尿病引起的6大口腔疾病 ●
霍盈臣蚕圈圜糖尿
病特别是2型糖尿病的常见并发症 为全身性骨质疏松,部分患者仅局限 于牙槽骨。发病初期,患者无明显症 状,主要表现为牙齿周围的上下颌骨
老年人牙周病和糖尿病相关关系研究作者:李杏蕊来源:《医学与法学·综合版》2013年第01期【摘要】目的研究讨论老年人糖尿病与牙周病之间的相互关系。
方法根据有无牙周病将150位接受检查的老年人分为有牙周病小组和无牙周病小组,随后对两组的牙周健康状况和血糖进行观察、比较和分析,有牙周病小组中的糖尿病患者有34人,占小组总人数的46.6%;无牙周病小组中的糖尿病患者有21人,占小组总人数的27.3%。
结论老年人牙周病与糖尿病之间存在着相关性,两者之间的治疗相互影响。
【关键词】老年人牙周病糖尿病相关性关系一、简介牙周病和糖尿病牙周病是人类最普遍的疾病之一,即在牙周支持组织上产生的的各种疾病,一般分为两大类,包括牙龈病以及牙周炎,其中牙龈病是指仅仅产生在牙龈组织上的疾病,而牙周炎则是牵连牙龈、牙周膜、牙槽骨和牙骨质四种牙周支持组织的慢性感染性疾病。
这种病主要表现为牙龈炎症、出血、牙周袋形成、牙槽骨吸收、牙槽骨高度降低、牙齿松动、移位、咀嚼无力等等症状。
其治疗一般选择调牙合、正畸疗法和牙周夹板固定等方法。
随着我国社会经济水平的不断提高,人们的生活越来越好,糖尿病患者有明显增加的趋势。
糖尿病是一种由于血中胰岛素绝对或相对不足,从而导致血糖过高,出现糖尿,进而引起脂肪和蛋白质代谢紊乱的病症。
这种病所表现出来的症状主要有:尿频、烦渴、多饮、多食、消瘦等等,其属于内分泌代谢性疾病,采取的治疗方法主要有:控制饮食法、运动治疗法以及食用降糖药物治疗法,另外还需要对糖尿病患者进行医疗知识的普及,使他们认识到该病的危害以及需要注意的事项,为自己的身体健康着想。
二、研究对象与方法本次研究选取的研究对象是离退休干人部或工人共计150人,年龄在58岁到75岁之间,平均年龄为63岁;其中女性65人,男性85人,对他们进行牙周健康状况和血糖检测。
本次研究的方法是采用临床常规牙周探针和美国制造的CXS 型全自动生化血糖分析仪对150位离退休干人部或工人进行检查。
糖尿病“第六大并发症”:容易被忽略的慢性牙周炎
刘海立 主任医师 汝州市济仁糖尿病医院
慢性牙周炎是一种由牙菌斑微生物引起的感染性疾病,导致
牙周支持组织的炎症、进行性附着丧失和骨丧失的牙周病(包括
牙龈炎和牙周炎),是一种慢性进行性疾病。糖尿病患者发生牙
齿脱落的年龄低于正常人群,常合并牙石、牙龈出血、肿胀、口
臭,甚至颌周脓肿等慢性牙周疾病,因此糖尿病人发生慢性牙周
炎的比例更高。
一、糖尿病人合并慢性牙周炎的流行病学,
中华医学会糖尿病学分会候任主任郭立新教授团队对北京
医院内分泌科2015年1月-2016年1月住院的2型糖尿病200
例年龄20-80岁的患者进行调查,慢性牙周炎(牙周袋>3mm)的
患病率为78.5%,重度慢性牙周炎(牙周袋>6mm)的患病率为29%。
文献报道:糖尿病患者伴发重度慢性牙周炎的患病率是非糖
尿病患者的2~3倍,牙槽骨吸收及附着丧失状况较普通牙周炎
患者更为严重,且年龄越大,病程越长,牙周炎发生率越高。因
此糖尿病人容易合并慢性牙周炎,故早在1993年世界著名的牙
周病专家Loe提出牙周病是糖尿病的“第六大并发症”。
二、医、患对糖尿病与牙周炎关系的认识
郭立新教授团队采用个人访谈、调查问卷等研究方式对北
京医院内分泌科2010年 12月至 2011年 2月间住院T2DM 患者
199例进行调查,研究结果为:①患者对口腔保健知识认知正确
率在1.5%-40.2%。85.9%的患者表示在被明确告知糖尿病和牙周
炎关系后会主动关注。②同期调查内分泌科医生对慢性牙周炎关
注率13%,对牙周炎询问率为3.8%。由此可见医患对糖尿病合并
慢性牙周炎的关注度低,因此慢性牙周炎被称为“被忽略的糖尿
病并发症”。
三、糖尿病容易合并慢性牙周炎的原因
1、糖尿病患者唾液量减少、流率减慢,唾液内葡萄糖浓度
升高,唾液pH值下降,口腔自洁力下降,易引起各种病原微生
物的滋生和繁殖。
2、糖尿病患者有特异性的血管病变,血管内皮损伤,血糖
升高,血小板黏附、聚集增强,抗凝血因子减少,红细胞脆性增
加,造成牙龈等口腔组织缺血缺氧。
3、糖尿病患者伤口愈合障碍,易导致口腔病变迁延难愈。
四、病理改变:
慢性牙周炎以牙齿支持组织损害为特征。由牙菌斑中的微生
物所引起牙周支持组织的慢性感染,表现为牙周袋形成、牙龈进
行性附着丧失、牙槽骨吸收。
五、慢性牙周炎诊断标准:
牙周袋深度>3mm且伴有牙龈等结缔组织附着丧失者诊断慢
性牙周炎。
牙周袋深度≦3mm,结缔组织附着丧失已静止,认为无牙周
炎活动。
六、慢性牙周炎评估标准:分度标准以牙龈附着丧失为主。
1、轻度:牙龈有炎症和探诊出血、牙周袋深度≦4mm,牙龈
附着丧失1-2mm。
2、中度:牙龈有炎症和探诊出血、也可有脓,牙周袋深度
≦6mm,牙龈附着丧失3-5mm,牙齿可能有轻度松动,多根牙有
根分叉病变,牙有松动。
3、重度:牙龈炎症较明显或发生牙周脓肿,牙周袋深度>6mm,
牙龈附着丧失≧5mm。
七、慢性牙周炎的危害
1、牙槽骨骨质破坏,成年人牙齿脱落的最主要原因。
2、影响咀嚼、发音、美观。
3、牙龈出血、颌周脓肿、口臭。
4、影响心理健康。
5、慢性牙周炎对糖尿病的影响:已有研究显示,一个重度
牙周炎的溃疡面积相当于自己的手掌大,这么大的溃疡面积每天
有大量细菌及多种炎性因子可进入血液中,引起机体的炎性反应
并激活某些炎症因子,这种状态长期存在时可损伤或破坏胰岛β
细胞,从而引起或加重糖尿病,且增加冠心病、糖尿病性肾脏病
的发生风险。
八、慢性牙周炎的治疗
1、牙周基础治疗:斑菌控制、洁治术和龈下刮治术等
2、药物治疗:包括局部用药与全身用药
3、手术治疗:龈切术、翻瓣术、引导牙周组织再生术
4、激光治疗:低强度激光
5、正畸治疗:为了消除创伤,建立协调的牙齿关系,促进
牙周病变组织愈合、恢复咀嚼功能。
九、糖尿病人慢性牙周炎的预防
糖尿病患者发生慢性牙周炎并不可怕,因为绝大多数慢性牙
周炎是可防、可控、可治的,可怕的是认识不到它的存在,加大
宣传教育,教育内容有:
1、应对每个糖尿病患者进行口腔卫生教育,包括正确刷牙、
刷牙时间3分钟以上,使用牙线清理牙齿间嵌塞食物、药物漱口
液漱口,定期洗牙,假牙护理等。
2、糖尿病会增加患慢性牙周炎的风险,一旦并发慢性牙周炎,
将使糖尿病的血糖控制变得更难。且增加并发症发生风险。
3、每年应进行一次全面的口腔检查,包括牙周状况评估,包
括牙齿附着丧失、出血指数、菌斑指数、探诊牙周袋深度等,如
确诊慢性牙周炎,建议进行合理治疗。
4、如果糖尿病患者有大范围的失牙,应鼓励患者修复失牙以
改善咀嚼功能,以利于摄入合适的营养。
刊发在2019年5月16日《医药卫生报》第7版诊治参考栏