药物过敏性休克应急预案ppt
- 格式:ppt
- 大小:319.50 KB
- 文档页数:6

应急预案
药物引起过敏性休克的应急预案
1、用药前应询问患者是否有药物过敏史,按要求做皮试,有过敏史者禁做过敏试验。
2、按要求正确进行过敏试验操作。
3、试验结果阳性者在患者医嘱单、医嘱执行单和体温单上均填写,并告知患者及家属。
4、试验后接受该药物治疗的患者,停用此药物24h以上者重新做过敏试验。
5、抗生素药物应现配现用。
6、严格执行查对制度,做药敏试验前要警惕过敏反应的发生,备好肾上腺素。
7、试验阴性,每一次注射时应观察20-30分钟,以防发生迟发反应。
应急程序
询问过敏史——做过敏试验——结果判断——该药标记告知家属——阴性者接受治疗——现用现配——严格查对制度——用后观察20-30分钟
I。

药物过敏性休克的防范及应急预案1、药物过敏性休克的防范:2、护理人员给患者应用药物前应询问患者是否有该药物过敏史, 凡有过敏史者禁忌做该药的过敏试验。
3、正确实施药物过敏试验, 过敏试验药液的配制、皮内注入剂量及试验结果判断都应按要求正确操作, 过敏试验阳性者禁用。
4、该药试验结果阳性患者或对该药有过敏史者, 禁用此药。
同时在该患者医嘱单、体温单上注明过敏药物名称, 并告知患者及其家属。
5、经药物过敏试验后凡接受该药治疗的患者, 停此药3天以上或更换批号时应重做过敏试验, 方可用药。
6、抗生素类药物皮试液应现用现配, 配置好的皮试液有效期不超过4小时。
严格执行查对制度, 做药物过敏试验前要警惕过敏反应的发生, 治疗盘内备肾上腺素一支。
药物过敏试验阴性, 第一次注射后观察20~30min, 注意观察巡视患者有无过敏反应及迟发反应的发生。
药物引起过敏性休克的应急预案家属通知护士病人换上哌拉西林组液出现胸闷、心慌、大汗。
1、护士立即通知值班医师并呼叫其它护士, 同时携治疗盘、生理盐水、输液器到患者床旁, 停止输入原液体更换生理盐水及输液器。
2、医生查看病人, 其他护理人员推抢救车及监护仪至患者床旁。
3、护士测血压80/50毫米汞柱, 协助病人平卧。
4、医生考虑药物过敏性休克, 下达口头医嘱皮下注射肾上腺素1毫克, 吸氧, 心电血压血氧监测, 地塞米松注射液10毫克静注、多巴胺注射液10毫克静注(口头医嘱记录单记录)。
5、执行护士复述医嘱内容, 药品进行双人核对并执行。
6、患者出现呼吸减慢, 口唇发绀, 监护示血氧饱和度持续下降, 遵医嘱给予尼可刹米0.375克静注, 呼吸囊辅助呼吸, 并通知手术室气管插管, 呼吸机辅助呼吸(如出现喉头水肿, 通知五官科行气管切开)。
患者心跳停止, 立即行胸外心脏按压。
患者心跳恢复, 自主呼吸恢复, 血压回升, 血氧饱和度95%, 心肺复苏成功。
7、密切观察并记录患者意识、瞳孔、生命体征及尿量等变化, 注意保暖。


药物引起过敏性休克的应急预案及抢救流程一)当患者出现药物过敏反应时,立即通知医生。
二)迅速停用引起过敏反应的药物。
三)立即注射肾上腺素,剂量为1:1000,0.3~0.5ml,可重复使用。
四)保持呼吸道通畅,给予吸氧。
五)密切观察患者的生命体征变化,如血压、心率、呼吸等,及时报告医生采取措施。
六)如患者出现呼吸衰竭、心跳骤停等危急情况,立即进行心肺复苏。
七)护理人员应做好心理护理工作,安慰患者和家属。
抢救流程】通知医生→停用药物→注射肾上腺素→保持呼吸道通畅→观察生命体征→心肺复苏→心理护理。
患者发生过敏性休克时,应立即停止使用引起过敏的药物,并进行抢救。
同时,应迅速报告医生。
治疗过程中,需平卧患者并皮下注射肾上腺素,每隔30分钟注射0.5ml,直至脱离危险期。
同时,应给予氧气吸入,必要时进行人工呼吸和气管切开。
建立有效的静脉通路,输入抢救药品,维持血压和解除支气管痉挛。
发生心脏骤停时,应进行胸外按压和人工呼吸等心肺复苏。
抢救过程中,需密切观察患者病情变化,并及时记录。
对于低血糖的急救预案,怀疑低血糖时应立即测定血糖水平,以明确诊断。
如果无法测定血糖,暂按低血糖处理。
意识清楚者可口服15-20克糖类食品,意识障碍者应给予50%葡萄糖液20ml静推或胰高血糖素0.5mg-1mg肌注。
血糖≤3.9mmol/L时,应再给予15克葡萄糖。
血糖在3.9mmol/L以上,但距离下一次就餐时间在1小时以上,可给予含糖的饮料。
低血糖恢复后,需了解发生低血糖的原因,调整用药,并监测生命体征。
建议患者经常进行自我血糖监测,以避免低血糖再次发生。
为患者提供糖尿病教育,并提供糖尿病急救卡。
对于儿童和老年患者的家属,应进行相关的培训。
如果患者的血糖仍未恢复,应及时采取措施,如调整饮食、增加运动量等。
同时,建议患者定期监测血糖,以确保糖尿病得到有效控制。

01过敏性休克概述Chapter定义与发病机制定义发病机制临床表现及诊断依据呼吸道症状循环系统症状神经系统症状皮肤黏膜表现诊断依据易感人群接触过敏原剧烈运动或情绪紧张遗传因素易感人群与危险因素02应急预案制定背景及意义Chapter医疗机构应对能力现状0102提高抢救成功率的必要性0102规范化管理要求03过敏性休克预防措施Chapter严格掌握用药原则询问过敏史皮试030201药物使用注意事项患者教育及告知义务告知患者及家属医护人员应详细告知患者及家属过敏性休克的可能性和危害,引起他们的重视。
教育患者避免接触过敏原指导患者尽量避免接触可能引起过敏的物质,如某些食物、药物、昆虫等。
教会患者自救措施教育患者在发生过敏性休克时应立即停药、就医,并教会他们简单的自救措施,如平躺、保持呼吸道通畅等。
医护人员培训要求加强医护人员培训掌握急救技能加强团队协作04应急处理流程与操作规范Chapter发现患者异常情况处理密切观察患者病情变化,及时发现异常情况,如呼吸急促、面色苍白、皮肤瘙痒等。
询问患者是否有过敏史,了解过敏原及过敏症状。
立即通知医生,报告患者情况,遵医嘱进行处理。
初步评估与判断停止使用可能引起过敏的药物或治疗。
更换输液器及液体,避免过敏原继续进入体内。
立即将患者与过敏原隔离,清除周围环境中可能存在的过敏原。
立即停止接触过敏原保持患者呼吸道通畅,清除口腔、鼻腔分泌物。
对于呼吸困难的患者,给予吸氧,必要时进行气管插管或气管切开。
监测患者血氧饱和度,确保氧合充足。
保持呼吸道通畅和给氧抗过敏药物治疗立即给予抗过敏药物,如肾上腺素、抗组胺药等。
根据患者病情,可给予糖皮质激素类药物,以减轻过敏反应。
观察患者症状改善情况,及时调整药物剂量及治疗方案。
05观察与监测要求Chapter密切观察患者的意识、面色、呼吸、心率、血压等生命体征的变化。
注意患者有无出现呼吸急促、胸闷、喉头水肿等呼吸道梗阻症状。
观察患者皮肤黏膜是否出现潮红、瘙痒、荨麻疹、血管神经性水肿等过敏反应表现。



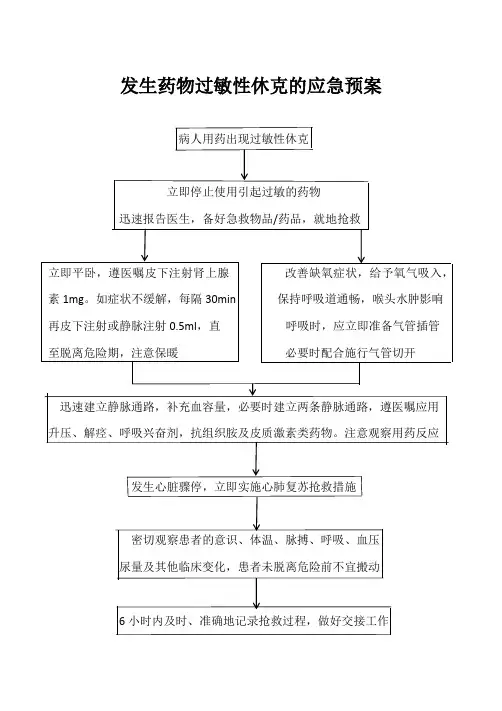
药物过敏性休克的应急预案及处理流程
1.发生过敏性休克,立即停药,报告医生,患者就地平卧,进行抢救。
2.立即皮下注射0.1%盐酸肾上腺素0.5-lml(小儿酌减)。
如症状不缓解,可每隔30分钟皮下或静脉注射该药0.5mL直至脱离危险。
3.给与氧气吸入,必要时行气管插管或气管切开及人工呼吸。
4.迅速建立静脉通道,补充血容量,遵医嘱用升压药、呼吸兴奋剂、抗组胺药物及皮质激素类药物以维持血压、呼吸、解除支气管痉挛。
5.发生心跳骤停,立即行CPR等抢救措施。
6.密切观察患者的意识、体温、脉搏、呼吸、血压、尿量及病情变化,患者未脱离危险前不宜搬动。
7.准确记录抢救过程,如未及时记录应在6小时内据实补记,并加以注明。

药物引起过敏性休克的应急预案一、应急处理团队与职责(一)一线医护人员1、发现患者出现过敏性休克症状后,立即停止使用可疑药物,并保留静脉通路。
2、迅速将患者平卧,抬高下肢,保持呼吸道通畅。
3、立即呼叫医生和其他支援人员。
(二)医生1、迅速到达现场,评估患者的病情。
2、下达紧急处理医嘱,如肾上腺素注射、抗过敏药物使用等。
3、密切观察患者的生命体征和病情变化,调整治疗方案。
(三)护士1、准确执行医生的医嘱,包括药物的准备和注射。
2、监测患者的生命体征,如血压、心率、呼吸等,并做好记录。
3、配合医生进行心肺复苏等紧急抢救操作。
二、应急处理流程(一)病情判断1、医护人员在用药过程中,应密切观察患者的症状和体征。
一旦患者出现皮肤瘙痒、红斑、呼吸困难、血压下降、意识不清等过敏性休克的症状,应立即做出判断。
(二)紧急处理1、立即停止使用可疑致敏药物,更换输液器和液体。
2、保持患者呼吸道通畅,给予吸氧。
如患者出现喉头水肿导致呼吸困难,应立即准备气管插管或气管切开。
3、立即皮下注射 01%肾上腺素 05 1mg(小儿剂量酌减)。
如症状不缓解,每隔 30 分钟可重复注射一次。
4、建立两条以上的静脉通路,快速补充晶体液和胶体液,以纠正休克引起的低血压和有效循环血量不足。
5、给予抗过敏药物,如地塞米松 10 20mg 静脉注射,或氢化可的松 200 400mg 加入 5%葡萄糖溶液 500ml 中静脉滴注。
6、应用血管活性药物,如多巴胺、去甲肾上腺素等,维持血压稳定。
7、如患者出现心跳骤停,应立即进行心肺复苏。
(三)病情观察1、密切观察患者的生命体征,包括血压、心率、呼吸、体温、意识等,每 5 10 分钟记录一次。
2、观察患者的皮肤颜色、温度、湿度,以及有无皮疹、出血点等。
3、观察患者的尿量,评估肾功能。
(四)后续处理1、患者病情稳定后,将其转入重症监护病房进行进一步观察和治疗。
2、填写不良事件报告表,详细记录患者的病情、用药情况、抢救过程等,上报医院相关部门。
