糖尿病患者的牙周病(完整版)
- 格式:doc
- 大小:21.00 KB
- 文档页数:8


龙源期刊网
牙周病久治不愈警示糖尿病
作者:单文华
来源:《家庭医学》2008年第04期
新近研究证明,牙周病是引起和加重糖尿病的一个危险因素,糖尿病患者患牙周病的可能性比正常人高3倍,而且病变发展得更快更严重。
如果反复出现牙龈红肿、疼痛、出血症状,且久治不愈,应警惕糖尿病,做进一步检查确诊。
糖尿病人好发牙周病,原因是由于糖尿病引起糖代谢紊乱,导致机体组织,包括牙周软组织抵抗力下降,使寄生于口腔的细菌大量繁殖,促进牙周组织形成牙菌斑和感染发生。
糖尿病易促发牙周病,常是其并发症之一。
国际糖尿病组织已将牙周病列为糖尿病的第六并发症。
患严重牙周病的糖尿病人,控制血糖量较困难,比没有牙周病的高出6倍多。
因此,糖尿病患者应十分重视口腔卫生保健,具体做好以下几点:
1、正确刷牙。
做到竖刷,顺着牙缝上下、里外刷个干净,每次刷牙2-3分钟,能有效清除牙菌斑。
2、坚持刷牙。
养成早晚2次刷牙和饭后漱口的良好习惯,并长期坚持。
选用杀菌消炎、除臭清爽的和含氟的牙膏,且常更换。
3、定期查治。
每3个月至半年去口腔医院检查一次,每年至少一次进行洁牙治疗,刮除牙石,有助于防止牙周炎。

糖尿病伴慢性牙周炎患者口腔治疗中的护理体会1. 引言1.1 背景介绍糖尿病是一种常见的慢性疾病,世界卫生组织数据显示,全球有4.6亿人受糖尿病困扰。
慢性牙周炎也是口腔健康领域的一大难题,据统计,患有慢性牙周炎的人数更是高达70%。
研究表明,糖尿病患者更容易患上慢性牙周炎,而患有糖尿病的患者中,80%也患有牙周炎。
糖尿病与慢性牙周炎之间存在着密切的相互影响关系,糖尿病患者的免疫功能下降、口腔黏膜容易发生溃疡,这些都增加了患牙周炎的风险。
对于糖尿病伴慢性牙周炎患者来说,口腔治疗和护理显得尤为重要。
在口腔治疗中,患者需要特别注意口腔卫生,定期进行牙龈检查和清洁,以减轻慢性牙周炎对糖尿病控制的影响。
通过有效的口腔护理方法,可以有效控制口腔疾病的发生,提高患者生活质量。
结束。
1.2 研究目的本文旨在探讨糖尿病患者合并慢性牙周炎时口腔治疗中的护理体会,通过深入分析糖尿病和牙周炎之间的关系,总结口腔治疗中需要注意的事项,并探讨牙周炎对糖尿病控制的影响。
我们将重点讨论病人口腔护理的重要性,并提出一些有效的口腔护理方法。
通过本文的研究,旨在为糖尿病伴慢性牙周炎患者提供更加科学和有效的口腔治疗护理方案,帮助他们更好地控制疾病发展,提升生活质量。
2. 正文2.1 糖尿病和慢性牙周炎的关系糖尿病和慢性牙周炎是两种常见的慢性疾病,它们之间存在着密切的关系。
研究表明,糖尿病患者更容易患上牙周炎,而患有牙周炎的患者也更容易发展成为糖尿病。
这是因为糖尿病会降低患者的免疫力,使其更容易感染牙龈,并且疾病控制不佳时,高血糖的存在也会使牙龈更容易受到感染。
慢性牙周炎会导致口腔内细菌数量增加,这些细菌会产生毒素并进入血液循环,进而影响糖尿病的控制。
对于糖尿病患者来说,定期的口腔检查和治疗是非常重要的,可以有效预防牙周炎的发生,并帮助控制糖尿病的状况。
糖尿病和慢性牙周炎之间存在着双向影响,因此对于患有糖尿病的患者来说,保持口腔健康是非常重要的,可以有效帮助控制糖尿病,并提高生活质量。
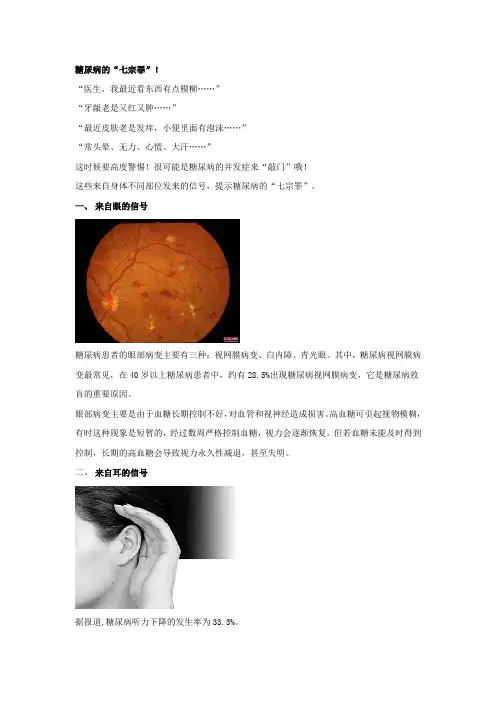
糖尿病的“七宗罪”!“医生,我最近看东西有点模糊……”“牙龈老是又红又肿……”“最近皮肤老是发痒,小便里面有泡沫……”“常头晕、无力、心慌、大汗……”这时候要高度警惕!很可能是糖尿病的并发症来“敲门”哦!这些来自身体不同部位发来的信号,提示糖尿病的“七宗罪”。
一、来自眼的信号糖尿病患者的眼部病变主要有三种:视网膜病变、白内障、青光眼。
其中,糖尿病视网膜病变最常见,在40岁以上糖尿病患者中,约有28.5%出现糖尿病视网膜病变,它是糖尿病致盲的重要原因。
眼部病变主要是由于血糖长期控制不好,对血管和视神经造成损害。
高血糖可引起视物模糊,有时这种现象是短暂的,经过数周严格控制血糖,视力会逐渐恢复。
但若血糖未能及时得到控制,长期的高血糖会导致视力永久性减退,甚至失明。
二、来自耳的信号据报道,糖尿病听力下降的发生率为33.3%。
耳部的神经血管对缺血、缺氧比眼部更敏感,只是耳神经血管位置较深,不易检查发现。
由于糖尿病患者的血管病变,导致耳蜗血管纹毛细血管壁增厚,使血流减少,引起耳蜗的病变。
其次,听神经因缺血缺氧,发生退行性病变(听力早衰),早期可表现为耳鸣、眩晕、耳胀满感,继而发生耳聋。
其病变呈持续性进行性加重。
另外,由于糖尿病患者的抵抗力较低,可致恶性外耳道炎,病变不仅累及外耳道,还可致中耳乳突炎,甚至导致颅内感染等严重并发症而危及生命(死亡率20%)。
三、来自口腔的信号有人统计,超过3/4的糖尿病患者可能合并牙周病。
糖尿病患者的牙周病病变程度往往很严重,如牙龈红肿、流血、牙疮,甚至会失去牙齿。
更可怕的是,如果控制不好口腔内的感染,细菌会蔓延,引起面部感染,还会进入血液中引起其他部位的感染。
比如进入大脑导致脑膜炎或者附着在心脏里导致心内膜炎,损伤大脑和心脏等重要器官,严重时可能导致患者死亡。
因此,在美国牙科学会年会上,有人提出,“牙周病是糖尿病的第六大并发症”。
四、来自皮肤的信号据报告,30%的糖尿病患者患皮肤病。

牙周病ppt课件完整版•牙周病概述•牙周病检查方法•牙周病治疗原则及措施•常见牙周病类型及其特点目录•牙周病预防与保健策略•总结回顾与展望未来发展趋势01牙周病概述定义与分类定义牙周病是指发生在牙齿周围支持组织的疾病,包括牙龈、牙周膜、牙槽骨和牙骨质等。
分类根据病变范围和严重程度,牙周病可分为牙龈炎、牙周炎和牙周脓肿等。
发病原因及危险因素发病原因牙菌斑是牙周病的主要致病因素,牙菌斑中的细菌及其代谢产物对牙周组织产生损害。
危险因素包括口腔卫生不良、牙石、牙齿排列不齐、食物嵌塞、不良修复体、咬合创伤等。
临床表现与诊断依据临床表现牙周病的症状包括牙龈红肿、出血、疼痛、牙齿松动、移位、咀嚼无力等。
严重者可出现牙周脓肿、牙齿脱落等。
诊断依据根据患者的病史、临床表现和口腔检查,结合X线片等影像学检查,可作出牙周病的诊断。
其中,口腔检查包括牙龈状况、牙周袋深度、牙齿松动度等方面的检查。
02牙周病检查方法观察牙龈颜色、形态和质地,检查有无红肿、出血或溢脓。
视诊探诊叩诊使用探针探测牙周袋深度、附着水平及探诊出血情况。
检查牙齿有无松动、移位及叩痛。
030201根尖片观察牙槽骨吸收程度、牙周膜间隙及根尖周病变。
全景片评估全口牙齿的牙槽骨吸收情况,了解牙周病的严重程度。
检查有无感染及炎症指标异常。
血常规评估凝血状况,排除凝血障碍引起的牙龈出血。
凝血功能通过取样培养或PCR 技术,检测牙周致病菌的种类和数量。
微生物学检查实验室检查03牙周病治疗原则及措施教育患者正确的刷牙、使用牙线和漱口水等口腔清洁方法。
口腔卫生指导清除牙菌斑、牙石等刺激牙周组织的因素。
去除局部刺激因素通过调磨牙齿、正畸等手段,消除咬合创伤,促进牙周组织恢复。
调整咬合关系局部用药使用抗菌漱口液、涂布消炎药物等,控制牙周炎症。
全身用药对于严重牙周病患者,可酌情使用抗生素、抗炎药物等全身治疗。
切除增生肥大的牙龈组织,恢复牙龈正常形态。
翻开牙龈瓣,清除牙周袋内病变组织,促进牙周组织再生。

某社区老年2型糖尿病慢性牙周炎患者牙周状况的调查郑晓栋【期刊名称】《中国医药指南》【年(卷),期】2016(14)16【摘要】目的了解真如社区老年2型糖尿病慢性牙周炎患者牙周状况,为重视老年糖尿病患者的口腔治疗,加强其口腔卫生知识宣教提供理论依据。
方法选择在真如镇社区卫生服务中心糖尿病门诊就诊的老年2型糖尿病慢性牙周炎患者54例糖尿病组,同期在本中心口腔科就诊的60岁以上无全身疾病但患有慢性牙周炎患者50例为对照组。
两组对象均接受了牙周炎与糖尿病相互关系认知问卷调查及牙周指数检查。
结果在糖尿病和牙周炎互为影响的知晓率方面均存在95%以上的不知率。
糖尿病组和对照组的牙周探诊深度(PD)和附着丧失(AL)之间差异具有统计学意义(P<0.05),两组之间的龈沟出血指数(SBI)和菌斑指数(PLI)两组虽有不同,但无统计学差异(P>0.05)。
结论社区居民对糖尿病与牙周炎之间互为风险因素、互为影响认知缺乏,老年糖尿病慢性牙周炎患者的附着丧失、牙槽骨吸收程度均要严重于非糖尿病慢性牙周炎患者,社区医师应当加强糖尿病老年患者口腔卫生知识的宣传教育,在社区糖尿病管理中加入口腔护理工作是十分必要的。
【总页数】2页(P11-12)【关键词】2型糖尿病;牙周炎;老年人【作者】郑晓栋【作者单位】上海市普陀区真如镇社区卫生服务中心口腔科【正文语种】中文【中图分类】R587.1【相关文献】1.社区老年糖尿病患者牙周健康状况调查 [J], 刘文静;李刚;闫娜;胡轶;杨再永;王舒妍2.社区慢性病管理的2型糖尿病患者牙周状况与口腔保健知识调查 [J], 王丹3.社区慢性病管理的2型糖尿病患者牙周状况与口腔保健知识调查 [J], 王丹4.血糖控制对老年2型糖尿病伴慢性牙周炎患者牙周状况的影响 [J], 苏哲君;王鹏;霍峰;李毅萍;陈雪;赵维川5.社区慢性病管理的2型糖尿病患者牙周状况与口腔保健知识调查 [J], 王丹因版权原因,仅展示原文概要,查看原文内容请购买。

牙周病(上)1:什么是牙周组织?牙周组织是由牙骨质、牙槽骨、牙周膜和牙龈4部分组成,牙槽骨是包围在牙根周围的颌骨的突起部分,形成牙槽窝容纳牙根。
牙周膜一端埋入牙根的牙骨质内,一端连接牙槽骨,牙根通过牙周膜使牙齿和牙槽骨紧紧地连接在一起,使牙齿能牢固地固定在颌骨的牙槽窝内,同时具有一定的弹性,有利于缓冲牙齿承受的咀嚼力。
牙龈是覆盖在牙槽骨表面和牙颈部周围的组织,两牙之间的牙龈呈楔形,称为牙龈乳头。
2:什么是牙周病?牙周病是口腔两类主要疾病之一,患病率高于龋病,是造成人们牙齿脱落的主要原因之一。
牙周病是指发生在牙周组织的疾病,它有两种含义,广义的牙周病泛指牙周组织的各种病理情况,主要包括牙龈病和牙周炎两大类;而狭义的牙周病则仅指造成牙齿支持组织破坏的牙周炎,而不包括牙龈病。
3:牙周病的病因是什么?牙周病的始动因子是牙菌斑,还有口腔局部因素和全身因素。
口腔局部因素有牙结石(牙垢)、色素沉着、食物嵌塞、咬合关系不良、不良习惯(如不正确的刷牙方法、磨牙症、张口呼吸等)、不良修复体等,人体抵抗力的好坏也会影响牙周病的发病。
全身因素涉及营养、遗传、全身疾病如糖尿病、血液病、月经紊乱、性激素平衡失调等使机体抵抗力下降的人容易患牙周病。
吸烟,精神压力也是引起牙周病的重要因素。
4:牙菌斑是怎样形成的?在清洁的牙面上,很快就会有唾液蛋白或糖蛋白吸附上去,形成获得性膜。
获得性膜上的一些蛋白可以是某些细菌的受体,开始是单个细菌出现在获得性膜上,随后多种细菌聚集并繁殖,24小时便可形成肉眼可以观察到的菌斑。
牙菌斑的形成过程可分为三阶段。
①获得性膜形成;②细菌黏附和共聚;③菌斑成熟。
5:如何自我控制牙菌斑?牙菌斑不会自行脱落,漱口只能清除牙菌斑表面的白垢,如何控制牙菌斑呢?使用牙刷及牙线等工具是自我菌斑控制的最好方法,刷牙最高的菌斑清除率是80%,刷牙一般只有40%~60%的清除率,余下的主要存在牙间隙,应用牙线可以将其清除,对于牙周病患者,牙龈退缩致使牙缝暴露,可使用牙缝刷清洁牙间隙。

龙源期刊网 http://www.qikan.com.cn
提示可能有糖尿病牙齿松动
作者:卫文
来源:《百姓生活》2017年第12期
年近六十的黄老伯,最近接连几颗牙“下岗”,去看医生。口腔科医生高晓峰为他检查口腔
后发现,他有较严重的牙周炎,并建议他查一下血糖。经过几次血糖检查,确诊了黄老伯有糖
尿病。高晓峰表示,有些牙齿疼痛肿胀松动,提示可能有糖尿病。
糖尿病患者出现牙周病的机会很高,病情更严重。高晓峰介绍,有调查表明,糖尿病患者
合并牙周病的发生率,要比非糖尿病患者高3倍。这是因为患者血糖高,体内免疫能力较低。
同时,唾液分泌量会减少,致使口腔内杂物的清洁效果也会降低。这样,遗留在牙齿和牙龈间
的食物碎屑导致細菌滋生,不断侵犯牙龈引起发炎,破坏内部组织。加之糖尿病患者本身组织
修复能力下降,容易发生牙周病而难以修复,病情较为严重。
高晓峰表示,由于血糖控制不理想,使得口腔感染难以控制,牙周炎进一步加重,加速牙
齿松动、移位。有的还造成咬合困难,影响咀嚼;有些则牙根暴露、牙龈萎缩、牙齿掉落。为
此,医生提醒,刷牙时牙龈容易出血,牙齿早早松动,最好去查查血糖。如果已经是糖尿病患
者,那么,这些牙病的表现提示血糖往往没有得到很好控制,应该及时去看内分泌科。



2型糖尿病住院患者牙周病患病率的调查分析目的了解本地区2型糖尿病住院患者牙周病的患病率。
方法选择广州医学院荔湾医院内分泌科2011年1~7月住院的2型糖尿病患者132例,其中,男53例,女79例,年龄为38~87岁。
纳入研究的132例2型糖尿病患者均进行口腔牙周组织的检查。
结果纳入研究的132例2型糖尿病患者中,患有牙周病者85例,无牙周病者47例,牙周病患病率为64%。
结论在2型糖尿病的防治中应注重牙周病的防治。
[Abstract] Objective To understand the prevalence rate of periodontal disease in hospitalized patients with type 2 diabetes in the local area. Methods A total of 132 hospitalized patients with type 2 diabetes were selected in endocrinology department of Liwan hospital of Guangzhou medical college from January to July 2011, including 53 cases of males and 79 cases of females, aged 38 to 87 years old. The periodontal tissue of 132 patients with type 2 diabetes were examined. Results Among 132 cases of patients with type 2 diabetes, 85 cases suffered from periodontal disease, and 47 cases in the study had not suffered with periodontal disease, the prevalence rate of periodontal disease was 64%. Conclusion Patients with type 2 diabetes should pay attention to prevention and treatment of periodontal disease.[Key words] Prevalence; Type 2 diabetes; Periodontal disease大量研究表明,糖尿病与牙周病的患病存在共同危险因素,且互为高危因素。
糖尿病患者的牙周病(完整版)
摘要
牙周病被认为是糖尿病的一个重要并发症,是牙齿支持组织的慢性感染性
破坏性疾病,反过来也会加重糖尿病。因此,应该重视糖尿病患者牙周病
的诊治,清除牙周感染因素,控制牙周疾病,促进患者糖尿病的控制。
糖尿病是一种影响人类健康并且在严重时可危及人类生命的代谢性疾病,
是由于胰岛素的生成不足、功能不足或细胞表面缺乏胰岛素受体等机制,
产生胰岛素抵抗,引起患者的血糖水平升高,糖耐量降低。糖尿病可引起
一系列急慢性并发症,累及全身多个器官。随着生活方式的改变和老龄化
进程的加速,我国糖尿病患病率呈快速上升趋势。牙周病作为糖尿病的并
发症之一,长期的炎症作用会导致牙齿支持组织的丧失进而引起牙齿脱
落,严重影响咀嚼、消化、吸收等功能,影响患者的生命质量。
牙周疾病是由菌斑微生物引起的发生在牙齿支持组织(牙龈、牙周膜、牙槽
骨和牙骨质)的慢性感染性疾病,包括牙龈炎(仅侵犯牙龈组织)和牙周炎(侵
犯牙龈、牙槽骨、牙周膜和牙骨质多种组织),牙龈炎表现为牙龈组织的炎
症,牙周炎时还表现为牙周袋形成、牙槽骨吸收、牙齿松动,最终导致牙
齿脱落。牙周疾病是造成我国成人牙齿丧失的首位原因。近年来,在口腔
科就诊的糖尿病患者人数不断上升,有些患者因牙周炎、牙周脓肿而就诊,
经检查发现不仅患牙周病而且患糖尿病。
糖尿病和牙周炎之间存在双向的关系,牙周疾病能够影响机体的内分泌代
谢,反过来,糖尿病也会加重牙周病的严重程度。近20年来国内外大量
流行病学调查资料表明,在糖尿病患者中,牙周炎的严重程度与糖尿病并
发症之间存在直接的剂量依赖关系[1]。
一、糖尿病对牙周组织的影响
由于糖尿病的基本病理变化,如血管壁增厚、炎症反应加重、中性粒细胞
功能低下、胶原合成减少,使得糖尿病患者的抗感染能力降低、创伤愈合
差。高血糖情况下,体内产生晚期糖基化终末产物(advanced glycation
endproducts, AGEs),它是单核巨噬细胞的趋化物质,与其受体(receptor
for AGE, RAGE)相互作用,激活特异的信号通路和转录因子如核转录因子
-κB(neuclear factor kappa B, NF-κB),使吞噬细胞释放炎症细胞因子
如肿瘤坏死因子-α、IL-1β和IL-6,这些炎症因子可能加重局部牙周组
织的炎症和破坏[1]。1型糖尿病患者的龈沟液中炎症介质前列腺素
E2(PGE2)、IL-1β水平显著高于牙周情况相似的健康对照组,这提示糖尿
病患者比健康者的炎症反应重[2]。
二、糖尿病患者牙周病的临床表现
牙周病包括牙龈炎和牙周炎两大类。糖尿病患者由于自身组织的病理变
化,其牙周病常表现为更重的炎症反应和牙槽骨破坏。
(一)一般情况下的牙周病的临床表现
1.牙龈炎时,牙龈颜色呈鲜红或暗红色,龈缘变厚,失去扇贝状外形,
不再紧贴牙面,龈乳头圆钝肥大,牙龈的质地松软、变脆,缺乏弹性,牙
龈肿胀。健康龈沟的探诊深度一般不超过2~3 mm,在牙龈炎时牙龈炎
性肿胀,龈沟深度加深,形成假性牙周袋(也称龈袋),但是龈沟底的位置
不变,仍在釉牙骨质界处或其冠方。牙龈炎不侵犯支持组织(没有附着丧失
和牙槽骨吸收),经过常规治疗后,牙周组织可完全恢复正常,是可逆性病
变。
2.牙周炎时,结合上皮向根方增殖,原来的龈沟底与牙面分离,龈沟加
深形成真性牙周袋,袋底的位置向根方移位,位于釉牙骨质界的根方,即
发生了附着丧失,X线片可见牙槽骨吸收。牙周炎的炎症、附着丧失和牙
槽骨吸收在牙周炎的早期即已出现,但主观症状并不明显,临床主要的症
状为刷牙或进食时牙龈出血,至发展至晚期,可发生急性牙周脓肿,牙齿
逐渐松动,咀嚼无力或咬物不适,最终牙齿脱落。
(二)糖尿病患者的牙周病的临床表现
糖尿病可影响牙周炎的发病和严重程度,尤其是血糖控制不佳的患者,牙
周组织的炎症较重,龈缘红肿可呈肉芽状增生,易于出血,常有牙周袋溢
脓,并常发生牙周脓肿,严重时可发生多发性牙周脓肿,牙槽骨破坏迅速
(图1)。
图1、2 男性51岁慢性牙周炎伴糖尿病患者,血糖控制不佳,口腔检查
见牙龈色暗红,质地松软,龈缘及龈乳头明显肿胀(图1);牙周基础治疗
后,牙龈颜色变粉,牙龈红肿明显减轻,牙间乳头退缩(图2)
有些糖尿病患者因为牙周疾病首先在口腔科就诊,这些患者往往并不知道
自己患有糖尿病,口腔检查时有上述糖尿病患者的牙周病表现,经检查不
仅患有牙周病而且发现患有糖尿病。因此,对于重度牙周炎和牙周溢脓患
者,应检查其血糖情况。
三、牙周感染给糖尿病患者带来的炎症负担
在发生中、重度牙周炎时,牙周袋壁上皮变薄及表面结构完整性受损,牙
周袋内聚集的大量细菌及细菌毒性产物进入牙周结缔组织及局部小血管。
据估计,一个全口牙齿相对齐全而有重度牙周炎的患者,其受感染的牙周
袋壁表面积总和可高达72 cm2,相当于一个成人的手掌面大小。这种感
染长期存在,无疑会给机体带来不利影响。
目前,越来越多的证据提示,牙周微生物及其毒力因子侵入血循环引起全
身炎症状态加重,炎症细胞因子、急性期蛋白和氧化应激标志物水平升高
[1]。未经控制的牙周炎可能会增加血糖控制的难度,同时也可能诱发心血
管疾病、肾病等其他并发症[3,4]。
四、糖尿病患者牙周病的治疗
由于糖尿病患者具有较高的牙周炎易感性,尤其是血糖控制不佳的患者,
其牙周炎症更难控制,且易出现牙周急性炎症。如果糖尿病患者伴有牙周
病,应积极进行牙周治疗。糖尿病患者一旦出现任何急性口腔或牙周感染
时,更应立即对症治疗。
由于血糖控制对牙周治疗会造成一些影响,因此糖尿病患者的牙周治疗首
先应考虑血糖控制的具体情况及患者的健康状况[5,6]。
血糖控制极差的患者(空腹血糖>11.4 mmol/L),由于牙周治疗后感染概率
很高,建议只进行急症处理(如牙周袋内的局部用药、脓肿切开引流、全身
性抗生素应用等),待血糖得到有效控制后再行牙周治疗,可辅助使用漱口
水。
血糖控制差[空腹血糖>7.0 mmol/L,糖化血红蛋白(HbA1c)>7.5%],甚至
存在并发症或者使用大剂量胰岛素的患者,建议血糖控制良好后再行牙周
治疗。如牙周治疗无法推迟,则仅行牙周基础治疗,不建议牙周手术。可
预防性使用抗生素,在治疗中慎用含有肾上腺素的局麻药,以减少治疗后
感染和伤口不愈合的发生。
血糖控制理想者(空腹血糖4.4~6.1 mmol/L, HbA1c<6.5%)和血糖控制
良好者(空腹血糖6.1~7.0 mmol/L,HbA1c 6.5%~7.5%),牙周治疗同
全身健康者。如需行大范围手术,血糖控制良好的患者应合理使用抗生素,
术后饮食可咨询内科医师,注意减轻患者的手术焦虑。
牙周治疗最主要的是牙周基础治疗和牙周维护治疗。基础治疗主要是针对
病因的治疗,清除牙菌斑,清除导致菌斑滞留的龈上、龈下牙石等局部病
因因素,采用的方法包括洁治、刮治和根面平整等,并进行口腔卫生指导,
教会患者正确刷牙、使用牙线、牙间隙刷等自我控制菌斑的方法,使患者
能进行自我口腔卫生维护。并定期复查,进行专业维护。通过牙周治疗,
牙龈红肿消退,牙周袋变浅,牙周炎症得到控制(图2),全身的炎症状态
也能得到一定控制。
对于糖尿病患者的牙周治疗推荐安排在上午早饭后和服用降糖药物后约
1.5 h,治疗时动作应尽量轻柔,治疗时间应控制在2.0 h以内,以免影响
患者的正常饮食。
五、治疗牙周病对糖尿病患者血糖控制的意义
国内外多项研究表明,对牙周病患者进行治疗后,牙周感染得到控制,对
于糖尿病的血糖控制也有益[7,8,9,10,11]。沙月琴等[7]报道,患者经过牙
周基础治疗后,牙周炎症得到明显改善,龈沟液内的胶原酶水平明显降低,
血糖和HbA1c水平在治疗后明显降低。相关的动物研究结果也表明,有
糖尿病伴牙周炎的大鼠比有糖尿病无牙周炎的大鼠糖耐量显著下降。
Engebretson和Kocher[12]检索3年来有关牙周干预治疗改善糖尿病的
文献报道,其中共有9篇随机对照研究符合纳入标准,这些研究结果表明,
牙周治疗对血糖的控制起积极的作用,牙周机械治疗后3个月HbA1c水
平约降低0.4%,与增加糖尿病患者临床辅助用药的效果相当。
六、糖尿病患者牙周病的预防
由上述牙周病的病因可以看到,牙菌斑及局部的刺激因素引起了牙龈炎,
牙周炎是在牙龈炎长期存在炎症的基础上发展起来的,因此,保持牙面清
洁,消除牙龈的炎症是预防牙周疾病的关键。
对患糖尿病但尚未出现牙周炎的患者,建议采取积极的牙周预防措施,并
定期监测牙周组织的变化。儿童和青少年糖尿病患者,推荐从6岁开始每
年进行牙周检查。
对于已患牙周病的患者,在控制血糖的基础上,进行积极的牙周治疗,之
后要定期复查和维护,以确保疗效的巩固。大量研究表明,牙周治疗后的
专业定期维护治疗是牙周整体治疗计划中必不可少的重要一环,对于有效
控制牙菌斑和预防牙周病的复发具有极其重要的作用。
综上所述,牙周病是牙齿支持组织的慢性感染性破坏性疾病,被认为是糖
尿病的一个重要并发症,糖尿病会加重牙周病的严重程度,反过来,牙周
感染也会影响内分泌代谢,不利于血糖的控制。因此,应该重视糖尿病患
者牙周病的诊治,根据患者血糖控制的具体情况及全身健康状况进行相应
的牙周治疗,控制牙周疾病,从而促进患者糖尿病的控制。