中国急性缺血性脑卒中诊治指南最新版本
- 格式:ppt
- 大小:1.58 MB
- 文档页数:71



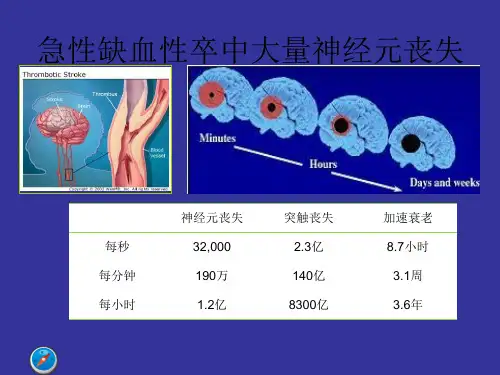



中国急性缺血性脑卒中诊治指南急性缺血性脑卒中是一种常见的血管性疾病,其发病率逐年增加。
为了提高患者的救治水平和生存率,中国脑卒中学会制定了《中国急性缺血性脑卒中诊治指南》。
本文将对该指南的主要内容进行介绍和解读,以期提供对医护人员及患者的参考。
1. 诊断标准急性缺血性脑卒中的确诊需要符合以下条件:- 突发的神经功能缺损症状;- 神经影像学符合脑卒中的特征性改变,如缺血灶或梗死区域。
2. 急救处理发现患者急性缺血性脑卒中症状时,应迅速进行急救处理,包括:- 确保患者通畅的呼吸道;- 监测患者的生命体征,如血压、心率、血氧饱和度等;- 给予氧气治疗,以提高大脑的氧供;- 保持患者头部低位,可减少脑水肿的发生。
3. 早期评估与干预及早评估患者的病情和卒中类型是指南中的重要环节,可以辅助医生选择最佳的治疗策略。
早期干预包括:- 完善的病史采集,了解患者病因、既往疾病、危险因素等;- 进行全面的体格检查,包括神经系统、心血管系统、呼吸系统等;- 辅助检查,如血常规、生化指标、脑血管影像学等。
4. 静脉溶栓治疗对于符合缺血性卒中患者,静脉溶栓治疗是一种常见有效的治疗方法。
指南对静脉溶栓治疗的适应症、禁忌症和药物选择等方面做出了详细的规定。
5. 导管取栓治疗对于血管闭塞引起的急性缺血性脑卒中,导管取栓治疗是一种有效的介入手术方法。
指南对导管取栓治疗的适应症、手术操作、并发症等方面进行了系统介绍。
6. 综合干预治疗急性缺血性脑卒中的综合干预治疗包括药物治疗、功能训练、康复治疗等多个方面。
指南对这些治疗手段的操作技巧、注意事项和预防并发症等进行了详细的说明。
7. 术后处理和护理对于接受介入手术或开颅手术的患者,术后处理和护理尤为重要。
指南对术后处理、围手术期并发症的预防和护理措施提出了详细的建议。
8. 并发症的预防和处理急性缺血性脑卒中患者常存在一系列并发症,如感染、吞咽障碍、压疮等。
指南对这些并发症的预防和处理给出了相应的措施和建议。
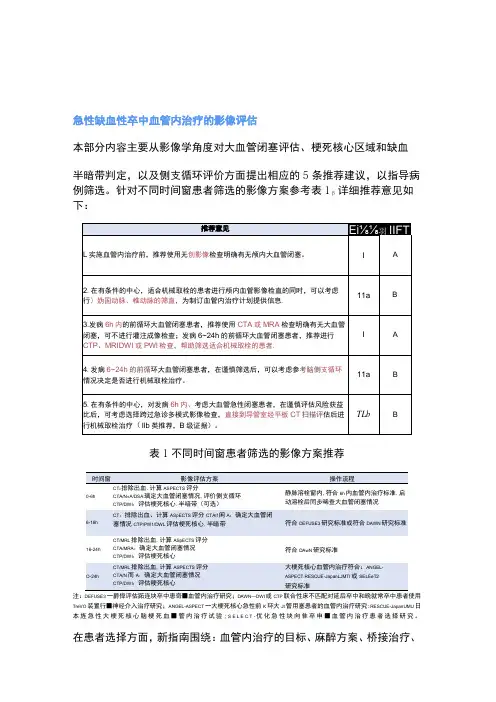
急性缺血性卒中血管内治疗的影像评估本部分内容主要从影像学角度对大血管闭塞评估、梗死核心区域和缺血半暗带判定,以及侧支循环评价方面提出相应的5条推荐建议,以指导病例筛选。
针对不同时间窗患者筛选的影像方案参考表1β详细推荐意见如下:表1不同时间窗患者筛选的影像方案推荐0-6h CT z ASPECTSCTA/N«A/DSA:璃定大血管闭塞情况,评价侧支循环CTP/DWI:评估梗死核心.半喑带(可选)静脉溶栓窗内,符合6h内血管内治疗标准.启动溶栓后同步晞查大血管闭塞情况6-16h CT:排除出血、计算ASpECTS评分CTA/f闲A:确定大血管闭塞情况CTP/PW1/DWL评估梗死核心.半暗带符合DEFUSE3研究标准或符合DAWN研究标准16-24h CT/MRL排除出血.计算ASpECTS评分CTA/MRA:确定大血管闭塞情况CTP/DWI:评估梗死核心符合DAwN研究标准O-24h CT/MRL排除出血,计算ASPECTS评分CTA/N而A:确定大血管闭塞情况CTP/DWI:评估粳死核心大梗死核心血管内治疗符合:ANGEL-ASPECT.RESCUE-JapanLJMTI或SELEeT2研究标准注:DEFUSE3一爵倬评估跖连块卒中患奇■血管内治疗研究;DAWN—DWl或CTP联合性床不匹配对延后卒中和晚就常卒中患者使用TreVO装置行■神经介入治疗研究;ANGEL-ASPECT一大梗死核心急性前K环大Jt管用塞患者的血管内治疗研究;RESCUE-JapanUMU日本旌急性大梗死核心脑梗死血■管内治疗试验;S E L E C T-优化急性块向隹卒申■血管内治疗患者选择研究。
在患者选择方面,新指南围绕:血管内治疗的目标、麻醉方案、桥接治疗、时间窗、中等血管闭塞、基底动脉闭塞、颅内动脉闭塞合并原位狭窄以及前循环大梗死核心患者的血管内治疗方面,汇聚了14条的推荐意见。
应特别强调的是机械取栓的目的是获得血流再灌注而不是仅实现血管再通,实现再灌注是改善预后的关键。



中国急性缺血性卒中诊治指南解读(完整版)2024年6月,《中华神经科杂志》发布了更新版的《中国急性缺血性卒中诊治指南2023》。
该指南基于最新的循证医学证据,提供了急性缺血性卒中(AIS)诊治的最新推荐意见,涵盖急性期静脉溶栓、机械取栓、二级预防抗血小板治疗等多个方面。
本文深入剖析这些关键推荐,结合AIS领域的最新研究成果,对相关文献进行深入解读。
01、血压及血糖管理应谨慎缺血性卒中后70%的患者可见血压升高,多数患者的血压水平在发病后数天内可自行恢复。
血压过高可能增加出血转化风险,血压过低则可能加重缺血损伤。
但是,目前对于AIS的降压目标和时间窗仍没有明确结论。
《指南2023》建议,对于机械取栓术后血管完全再通的缺血性卒中患者,维持术后收缩压在140~180 mmHg可能是合理的,应避免将收缩压控制在120 mmHg以下(Ⅱ类推荐,B级证据)。
30%~40%的缺血性卒中患者可见血糖升高,但急性期血糖控制方案尚不明确。
相比于高血糖,低血糖引起的损伤尤为严重,可导致脑损伤。
因此,加强AIS患者的血糖监测是合理的,但不推荐过于积极的进行降糖干预,并应警惕低血糖的发生。
02、静脉溶栓时间窗有效拓宽随着“缺血半暗带”理论的完善和推广,基于时间窗的溶栓适应证得到了“组织窗”的有效补充。
WAKE-UP试验提出了一种“扩散加权成像与液体衰减反转恢复不匹配”模式,可用来筛选能够从静脉溶栓获益的发病时间不明或醒后卒中患者。
EXTEND试验则借助灌注影像提出了“梗死核心-低灌注不匹配”,旨在筛选出有足够缺血半暗带的患者,成功地将静脉溶栓时间窗拓宽到9 h。
阿替普酶静脉溶栓未来将会惠及更多患者。
另外,由“缺血半暗带”衍生出的“组织窗”理论极大地扩展了静脉溶栓的适应人群,并强调了AIS个体化精准诊疗的重要性。
03、替奈普酶获得非劣效证据TNK是一种改良的溶栓药物,与阿替普酶相比,具有更强的血管再通能力和更低的出血风险,单次短时推注后患者即可进行转诊。
中国急性缺血性脑卒中诊治2023版缺血性脑卒中在中国人群中十分常见,严重威胁生命和健康。
为了提高对缺血性脑卒中的诊治水平,在2023年版的诊治指南中提出了一系列的更新和改进。
本文将就中国急性缺血性脑卒中的诊治2023版进行探讨。
一、诊断缺血性脑卒中的准确诊断对于及时采取有效的治疗至关重要。
根据2023版指南,中国急性缺血性脑卒中的诊断需要基于以下几个方面进行综合评估:1. 临床表现:重点观察患者是否出现突发性神经系统缺陷症状,如面瘫、肢体无力、语言障碍等。
同时需要了解患者的既往病史、风险因素和家族史。
2. 影像学检查:通过核磁共振成像(MRI)和/或计算机断层扫描(CT)来评估脑卒中的发生和损害程度。
此外,还可以进行血管造影和颅内血流动力学评估等检查。
3. 评分系统:根据国际通用的脑卒中评分标准(如NIHSS),对患者的神经功能进行评估,以判断卒中的程度和预后。
二、治疗2023版指南对中国急性缺血性脑卒中的治疗做出了以下更新:1. 神经保护治疗:包括纤溶酶原激活物(rtPA)在内的神经保护性药物在一定条件下可以使用,以恢复梗塞区脑组织的血液供应,减少脑损伤。
2. 血栓切除术:对于合适的患者,可以考虑进行血栓切除术。
这项手术可以通过移除血栓来恢复脑供血,从而减轻患者的症状和促进康复。
3. 综合治疗:脑卒中的治疗需要进行全面和综合的管理,包括控制血压、预防并发症、康复指导等。
此外,还需进行相关的支持治疗,如消除颅内钠水过多、维持血糖稳定等。
三、康复缺血性脑卒中的康复是一项长期而复杂的过程,对于患者的生活质量和功能恢复至关重要。
2023版指南中对中国急性缺血性脑卒中的康复提出了以下建议:1. 早期康复干预:在早期就开始进行康复干预,包括物理治疗、语言治疗、职业治疗等,以促进患者的运动功能和日常生活技能的恢复。
2. 家庭支持:家庭成员的支持对于患者的康复非常关键。
家人应了解脑卒中的特点和康复需求,并与专业医护人员紧密合作,提供适当的帮助和支持。