粘连性肠梗阻的诊断及治疗分析
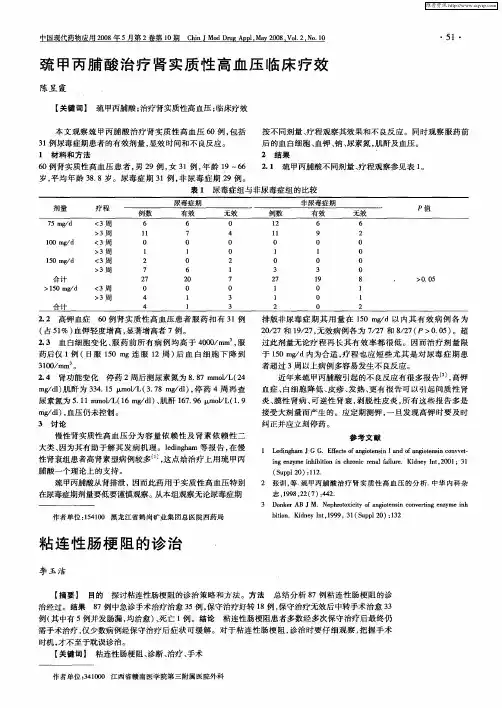
- 格式:pdf
- 大小:315.45 KB
- 文档页数:2



病例分析病例一患者,男,64岁。
腹胀、腹痛、伴恶心、呕吐2+天。
患者2天前无明显诱因出现腹胀、腹痛、伴恶心、呕吐,为持续性胀痛,阵发加剧,呕吐约5次,呕吐物为食物残渣及黄绿色液体,每次量由100~700ml 不等,2天以来未进食,尿量明显减少,四肢乏力,眩晕,急症入院。
既住于2年前曾因急性化脓性阑尾炎行阑尾切除术。
查体:T:36.8℃,P:102次/分, R:20次/分, BP:12.7/8.8kPa(95/66mmHg)。
抬入病房,神志模糊,明显脱水貌(皮肤黏膜弹性差,眼睑塌陷,唇舌干燥);双瞳孔等大等圆,对光反射敏感;心率110次/分,心音弱;肺(-);腹部明显膨隆,未见局部隆起,全腹有压痛,以脐周为甚,未及反跳痛及腹肌紧张;腹部未扪及包块,叩诊为鼓音,肠鸣音亢进,高调,可闻及气过水声。
辅助检查:X线立、卧位腹平片:显示小肠大量液气平,提示低位机械性肠梗阻。
血清电解质:K+:2.8mmol/L, Na+:124mmol/L,CL-:91mmol/L。
血气分析:pH:7.51,PaCO2:6.27kPa(47mmHg),PaO2:12.70kPa(95.3mmHg),HCO3-:30.8mmol/L, BE:6.6mmol, SaO2:96%。
尿常规:SG:1.030,pH:5.0,Na+:10mmol/L,PRO:(-),KET:(+)。
心电图:窦性心动过速。
【临床主要诊断】粘连性肠梗阻?阑尾切除术后。
【临床处理主要措施】监测血压,脉搏,心电图;观察腹痛,肛门排气,排便情况;解痉,胃肠减压;纠正脱水及电解质,酸碱平衡紊乱;必要时手术探查。
【思考题】(1) 该病例存在何种类型的酸碱平衡紊乱、电解质紊乱?发生机制?(2) 该病例的脱水属哪种类型?脱水貌的发生机制?病例二患者,男,34岁。
反复中上腹痛10余年,复发并呕吐咖啡色样物3+小时,柏油样大便1次。
患者10年前无明显诱因出现反复中上腹胀痛不适,伴暖气,多于饭后出现,持续半小时到数小时不等,服“胃舒平”后可缓解,疼痛发作以春秋季节较为频繁。


44哇!国塞旦匿趔!Q!Q生!旦箍≥!鲞笙!!翅£堕i望堕!!!空坚!塑!堕塑!笪塑!丛鲤鲤韭曼P:垫!Q。
Y些≥!t丛!:!§成。
参附汤的功用为:回阳益气、固脱,主治厥脱证。
近年药理研究发现:人参皂甙具有阻滞心肌细胞膜钙通道,减轻细胞钙超载,对抗缺氧一再灌注损伤,还具有清除氧自由基,减轻细胞脂质过氧化程度,抑制N a+一K+一A11P酶,促进ca2+内流,从而增加心肌收缩力,同时改善微循环,扩张血管,起到升压、稳压作用”。
右心室主要由右冠状动脉供血,左室下壁也由右冠状动脉供血,故右室梗死大多与左室下壁梗死合并存在。
单纯右室梗死较少见,约为2.4%,尸解报告右窒梗死的发生率为13.8%一43%f6j。
急性下肇并右室心肌梗死极易出现低血压。
本研究结果显示:两组用药后血压逐渐七升,治疗组血压上升明显.用药后2、5、10d与对照组比较差异有统计学意义(P<0.05);与用药前比较差异有统计学意义(P<0.05)。
综上所述,采用两医常规治疗加参附注射液治疗急性下壁并右窜心肌梗死可有效纠止低血压及改善心功能,明显优于单用西医治疗。
粘连性肠梗阻综合治疗的探讨张炽新陈东参考文献[1]中华医学会心血管病学分会,中华心血管病杂:芯编辑委员会.心血管病治疗指南和建议[M].北京:人民军医出版社,2006:10—13.[2]陈灏珠.实用内科学[M].北京:人民卫生出版社,2005:1339.[3]蔡光先,赵毛庸.中西医结合内科学[M].北京:中I|4中医药出版礼.2005:210.[4]胡元会,吴华芹,祁鑫,等.参附注射液对冠心病慢性心力衰竭心功能及骨髓下细胞动员的影响[J].中国中四氏结合杂志,2009,29(4):311.[5]郑俊奕.乌武华,陈鸶,等.参附注射液对老年人手术患者伞麻诱导期循环稳定性的影响[J].中国I f I两医结合杂志,2009,29(6):491.[6]许玉韵,胡人一.心电图与冠状动脉造影[M].北京:人民卫生出版社。

什么是肠梗阻肠梗阻的四大症状?在我国普外科疾病治疗中,肠梗阻是一种较为常见的急腹症症型,在所有急腹症疾病中发病率排至第3位。
就相关临床报道研究表明,引起肠梗阻发病的原因较多,如患者肿瘤病灶形成、疝等,其中也有60%患者患病原因与其接受腹腔内手术操作有关,这类肠梗阻疾病多为粘连性肠梗阻。
在我国现阶段临床治疗中,及时寻找病因消除阻塞并纠正患者肠胃系统代谢紊乱,是开展肠梗阻疾病治疗的主要原则。
因此做好患者病因分析与临床症状研究总结,对提高疾病临床确诊效率与治疗准确性有积极意义,基于此本文将探讨肠梗阻的四大症状及常见治疗方案。
一、肠梗阻病因及分型肠梗阻为常见外科急腹症之一,症状反应较为强烈,对患者日常生活影响严重,对于一些急性肠梗阻患者而言,其病情发展过快,若不能及时进行治疗干预,可能会导致患者死亡。
临床上依照肠梗阻疾病的发病原因,又将其分为机械型肠梗阻动力型肠梗阻以及血运性肠梗阻三种。
1.机械性肠梗阻:该疾病为三种类型中最为常见的一种肠梗阻疾病。
疾病原因有患者肠腔堵塞、肠管病变、肠外病变有关。
这些原因均会造成患者肠腔组织出现病变,缩小肠腔体积后,导致肠内容物通过障碍,引起相应的疾病症状。
2.动力性肠梗阻:近年来在临床上该类型疾病发病率也有提高趋势,其被分为麻痹性肠梗阻以及痉挛性肠梗阻两种类型。
疾病致病原因虽然也为肠内容无法正常通行,出现障碍,但与患者本身肠腔脏器狭窄无关。
研究人员发现动力型肠梗阻患者出现病理变化与其神经组织反射功能出现障碍、肠壁组织受到毒素刺激两项原因有关。
因此该类疾病病患多为腹腔疾病患者,病后如慢性腹膜炎可导致麻痹性肠梗阻,而尿毒症慢性铅中毒则会引起患者肠功能紊乱,最后出现痉挛性肠梗阻疾病。
3.血运性肠梗阻:该类疾病是临床中较为少见的一种肠梗阻疾病类型,虽然发病率较低,但变化较快,病情极为凶险。
致病原因为患者肠系膜动脉组织或静脉组织因出现栓塞病变,从而导致肠管内血运系统出现功能障碍,因此降低了肠管组织正常活动能力影响,阻碍了其对肠内容物的正常运作处理,最终出现肠内溶物运行受阻,引起肠梗阻症状。

肠梗阻病例分享、病例分析及病例总结案例回顾患者,女,67岁,因腹痛、腹胀、肛门停止排气排便5天,以第一诊断急性肠梗阻于21:00急诊入ICU。
入科后晚班护士遵医嘱留置胃管并接负压引流瓶予胃肠减压,瓶内随即引出了墨绿色胃液200ml。
早晨7:00左右,患者口腔内可见墨绿色的胃内容物,年资较高的护士小谢询问小刘是否检查并抽吸胃管,小刘很是疑惑,胃肠减压管引流出了墨绿色胃液200ml,难道胃肠减压没效吗?原来交接班时,见胃管妥善固定,负压引流瓶内及胃管内均有墨绿色胃液,就一直认为胃肠减压是有效的。
首先检查患者腹部情况,见患者仍腹部膨隆;询问患者仍感腹胀、腹痛;接着用20毫升注射器抽吸胃管,顺利地抽出墨绿色胃液400ml;再次调整胃管位置,胃管深插入近10厘米,置入深度约60厘米,再次用20毫升注射器抽出墨绿色胃液近200毫升;接下来断断续续抽出还未完全消化的酸菜叶子及火龙果仔,反复堵塞20毫升注射器。
大约40分钟的抽吸,又间断抽出约300毫升墨绿色胃内容物,期间20毫升注射器反复被堵。
事实抽出近900ml胃内容物,再次询问患者,患者自觉腹胀明显减轻。
案例分析针对该案例,临床上很多护士以为给患者留置胃管,接个负压引流球就为患者做到胃肠减压,尤其还引流出来胃内容物就更是以为胃肠减压有效。
经验总结在临床上,治疗肠梗阻主要方法之一就是胃肠减压。
研究结果表明,合理有效的胃肠减压可以使交感神经和副交感神经的兴奋性明显降低,促进胃肠蠕动,从而达到使腹胀症状降低的目的。
体会和教训有以下方面:1、要重视患者的主诉。
要询问患者通过胃肠减压后,腹胀是否减轻,若没有减轻,需要寻找症结。
2、重视胃肠减压的交接班。
交接班时,接班护士最好用注射器抽吸胃管,若抽吸不畅,注意改变患者的体位,再次抽吸;注意交接负压引流瓶内的液体量,保持引流瓶内的负压,建议每两小时评估一次,若交接后两小时,瓶内液体量不变,需要再次检查引流是否通畅。
3、重视胃管深度的调整。



肠梗阻的症状及治疗办法上个世纪70年代,我参加农村医疗队在某县医院工作期间曾遇到过这样一个病例:一天,一位突发剧烈腹痛且频繁呕吐的中年男子被抬到诊室。
据这位患者自诉:他的肚子先是鼓起一个拳头大的包块,然后包块便膨胀得像一面鼓。
由于非常痛苦,他已经整整3天没吃没喝了。
经外科医生会诊,这位患者被诊断患有急腹症,由于病因不明,医生决定为其进行剖腹探查。
在手术中,医生发现该患者的结肠内聚集了大量的蛔虫,蛔虫缠绕成团已将肠道堵塞。
原来他患的是蛔虫性急性肠梗阻。
肠梗阻到底是啥病呢?所谓肠梗阻是指患者的肠道因某种原因发生了阻塞,使全部或部分的肠内容物不能通过梗阻部位的一种急腹症。
肠内容物完全不能通过的梗阻叫完全性肠梗阻(病情较重),肠内容物部分不能通过的梗阻叫不完全性肠梗阻(病情较轻)。
肠梗阻是一种常见的消化系统急症,该病不但可引起患者的肠道局部组织正常功能的改变,还可使其出现全身的一系列生理活动的紊乱,严重时可危及生命。
肠梗阻可发生在肠道的任何部位(小肠或结肠),其发病原因多种多样,概括起来主要有两大类:①机械性肠梗阻:该类肠梗阻是指由机械性原因或器质性疾病所导致的,如肠道手术后引起的肠粘连、肠道肿瘤、蛔虫病、肠结核、肠道异物、先天性肠狭窄或闭锁、肠扭转、肠套叠和肠内疝等都可引起肠梗阻;②功能性肠梗阻:该类肠梗阻是由肠功能失调(肠麻痹或肠痉挛)所导致的。
在临床上,肠梗阻患者的主要症状是:1.腹痛:①急性完全性机械性小肠梗阻的患者常自觉中腹部呈阵发性绞痛,其疼痛的特点为开始较轻,然后逐渐加重,疼痛达到高峰时可持续数分钟,然后会慢慢减轻乃至消失。
但间歇一段时间后疼痛可再次发作。
这种疼痛为波浪式疼痛。
该病患者的疼痛一般较轻,疼痛的间歇期也较长。
疼痛发作时患者常自觉腹内有气团窜动,并伴有腹鸣。
由于该病患者的肠内容物不能通过梗阻部位,故其梗阻部位以上的肠腔可显著地扩张,在疼痛发作时可在其腹壁上看到隆起的“肠形”。
②急性完全性机械性结肠梗阻的患者常自觉下腹部疼痛,但这种疼痛比小肠梗阻患者的疼痛轻。
探讨粘连性肠梗阻病因及手术治疗作者:刘涛来源:《中国保健营养·下旬刊》2014年第02期【摘要】目的探讨分析粘连性肠梗阻的发病原因、手术治疗方法,观察其手术治疗的临床效果。
方法将51例在我科就诊的粘连性肠梗阻的患者进行了回顾性分析。
结果51例患者全部经手术治疗,50例患者痊愈出院,1例因感染性休克死亡。
结论引起粘连性肠梗阻的病因较多,在保守治疗无效及出现手术指征后应手术治疗,根据患者的实际情况选择手术方式,才能取得较好的临床疗效。
【关键词】粘连性肠梗阻;病因;手术治疗;临床观察1资料与方法1.1临床资料本次观察病例共51人,为我院2011年——2013年3月在我院住院,接受手术治疗的粘连性肠梗阻的患者。
其中男性32例,女性19例,年龄最小为13岁,最大为68岁,有37例为首次发病,2次梗阻有9例,多次梗阻有5例,全部患者均有腹部手术史,13例为阑尾切除术后,6例为胃十二指肠溃疡术后,10例为剖宫产术后,5例为子宫全切术后,7例为结肠癌术后,5例为胃癌术后,2例为腹外疝气术后,3为脾破裂切除术后。
1.2纳入标准1.2.1符合粘连性肠梗阻的诊断标准①有手术史、腹腔炎症史。
②腹痛、呕吐、腹胀、停止排气排便。
③腹部可有肠型;腹多软,可伴有压痛;叩诊多呈鼓音,可有气过水声及高声调的金属音。
④腹部X平片立位检查可见到阶梯样长短不一的液平面。
1.2.2患者有手术指征非手术治疗无效、已发生绞窄及有绞窄趋势[1]。
1.2.3患者知情同意手术治疗者。
1.3排除标准①不符合诊断标准及纳入标准者。
②粘连性肠梗阻以外的其他类型肠梗阻。
③同时患有严重的心肝肾脑及造血系统等原发疾病者。
④严重的精神障碍者。
1.4治疗方法①保守治疗:禁食、禁饮,胃肠减压,适当补液,加强营养,维持水、电解质及酸碱平衡,根据病情需要使用抗生素。
②手术治疗:本组有18例患者保守治疗后症状缓解,在7日内行腹腔镜下粘连松解术;3例有全身中毒症状者在抗休克的同时行急诊手术;14例在保守治疗后症状加重在24-48小时内行急诊手术,16例保守治疗无效48-72小时行急诊手术。
腹部手术后粘连性肠梗阻的原因分析及护理对策腹部手术常见的并发症就是粘连性肠梗阻,肠梗阻不仅会引发肠管功能的改变,还会造成全身性的生理紊乱,不利于术后恢复。
我们经常听见医生建议患者手术后在身体允许的情况下应该尽早下床活动避免发生肠粘连,那么导致腹部手术后粘连性肠梗阻究竟有哪些原因?怎样才能预防呢?下面小编就带大家了解一下。
1、原因一:心理原因患者缺乏对疾病以及手术的了解很容易在术前产生紧张、焦虑、恐惧等不良情绪,而这些情绪会造成体内神经调节功能的紊乱,外周自主神经对大肠的支配功能受到抑制进而会导致患者肠蠕动减缓而发生肠梗阻。
而术后患者行动不便,翻身以及排便等需要他人帮助,很多患者担心麻烦他人就刻意减少排便的次数,一旦排便反射变弱就容易引发肠梗阻。
护理措施:加强心理疏导加强患者的心理疏导,提前告知患者与家属术后会有哪些不便、手术预期达到的效果并告知患者做好肠道准备工作以及肠道准备的目的,引起患者的重视度。
为其讲解术后体位、饮食、导尿、引流以及排便的注意事项,让患者提前做好心理准备,叮嘱患者不要因为怕麻烦他人就有意减少排便,减少患者的顾虑,提高其治疗依从性,告诉患者积极配合治疗有助于加速康复。
2、原因二:术前肠道准备工作不充分很多患者在手术前不重视医护人员的告诫,术前1天没有进流食;与胃肠蠕动功能正常的患者相比,胃肠蠕动功能较差的患者使用复方聚乙二醇电解质液进行肠道准备效果较差;患者未用温开水溶解复方聚乙二醇电解质液导致口感较差,患者喝不进去或者喝完后有恶心呕吐等不良反应导致服用药液的量不足无法达到预期效果。
此外,采用灌肠剂的患者体位不正确、插管深度不到位、灌肠剂的剂量不够等都会影响肠道清洁效果。
护理措施:加强术前肠道准备工作叮嘱患者术前3天进食流食,术前1晚以及手术当天早上进行灌肠。
若患者有便秘或者胃肠蠕动功能较差需要在术前3天给予患者促胃动力药。
若患者需要口服通便药物需要在医生的指导下按时按量服用。
个月就可以学习食管发音。
依患者病情恢复情况及情绪稳定性而定。
通过出院患者随诊联络卡,通知他们来参加医院定期举办的发音培训班,也可以由医护人员约一些食管发音好的无喉患者和一些恢复期的患者,不必太多,有大约8例患者即可,大家可以通过互动,以身示教的形式来完成食管发音的学习。
食管音的发音训练时间应该避开饭前或饭后1h之内,每次练习时间不要太长,以1h为宜。
刚开始不要急于求成,以致身体产生不舒服的现象,如咽部肌肉过度疲劳、咽部黏膜不适或因紧张或呼吸不协调而导致呼吸不适、胃胀等,就要停止。
最好每天一点一点地练习。
注意饭后必需休息1h才能练习,否则可能出现呕吐现象。
3.5 食管发音的优势:手术后患者呼吸通道起了质的改变,呼吸改道,不再经过鼻腔、咽腔和喉腔,而是直接通过气管出口、气管和肺来进行。
这就大大损害了原来气流流过鼻腔、口腔才能具有的功能,如闻、嗅、品味、吹哨等,引起嗅黏膜废用性萎缩[1]。
进行食管发音,有气流重新流过鼻腔,患者嗅觉功能会有不同程度的提高。
在心理上,无喉者一旦掌握了食管语言功能,最引人注目的情感上的变化在于患者有了一种自我满足感,他感到自己已经显示出明显的自我能力,不依赖一切肉体以外的工具恢复其失去的功能,达到和健康人们一样的高度。
这在心理上带来的优势是其他途径无法达到的。
食管语言者还能尽情表达自己的情感,这是心理情感方面的又一个优点。
同时,在性心理上,能更多地体现出本来的“我”。
重新确立了自我,让人感觉到我是一个男性或女性。
食管语言者所具有的心理优势使其更愿意进入一切社交场合。
使用食管语言和人交往时,不受任何时间、地点、条件的限制,基本达到接近健康人的程度。
3.6 改变姿势可以提高音量:如发食管声时将头偏向一侧,或将手举起放于胸前。
在发声时轻轻压住颈部,增加颈部的压力,可帮助发出较大的声音。
也可以练习一些带有情绪的字或句子,通常会为了发出较大的声音而吸入较多的空气,但仍要注意使发声机能保持放松状态。
粘连性肠梗阻的诊断及治疗分析发表时间:2019-08-06T14:03:19.627Z 来源:《总装备部医学学报》2019年第05期 作者: 黄冬海[导读] 及时诊断粘连性肠梗阻十分重要,在粘连性肠梗阻中采用小肠内置管肠排列术治疗方案具有更显著的疗效,有利于改善患者的症状,并发症少,值得临床推广及应用。
玉林市第一人民医院 广西 玉林 537000 [摘要] 目的:探讨粘连性肠梗阻的诊断及治疗效果。方法:选取我院在2013年6月至2015年6月间收治的120例粘连性肠梗阻患者,随机分成研究组和对照组,各60例。对照组给予常规的手术治疗,研究组则采取小肠内置管肠排列术治疗,对两组的治疗效果进行分析比较。结果:研究组患者住院时间及肛门排气时间较对照组均缩短,研究组患者术后腹腔囊肿、切口感染、再梗阻以及肠瘘的发生率明显低于对照组,数据差异有可比性(P<0.01)。结论:及时诊断粘连性肠梗阻十分重要,在粘连性肠梗阻中采用小肠内置管肠排列术治疗方案具有更显著的疗效,有利于改善患者的症状,并发症少,值得临床推广及应用。[关键词] 粘连性肠梗阻,诊断,治疗分析 [Abstract] objective: to investigate the diagnosis and treatment of adhesive intestinal obstruction. Methods: 120 patients with adhesiveintestinal obstruction admitted to our hospital from June 2013 to June 2015 were randomly divided into study group and control group,with 60 cases each. The control group received conventional surgical treatment, while the research group received intrapulmonaryintestinal alignment. The therapeutic effects of the two groups were analyzed and compared. Results: the hospitalization time and analexhaust time of the study group were shorter than that of the control group. The incidence of abdominal cyst, incision infection,reobstruction and intestinal fistula in the study group was significantly lower than that in the control group, and the data differences werecomparable (P<0.01). Conclusion: timely diagnosis of adhesive intestinal obstruction is very important, in adhesive intestinal obstruction,the use of small intestinal inset intestinal alignment treatment scheme has a more significant effect, is conducive to improving thesymptoms of patients, fewer complications, is worthy of clinical promotion and application. [Key words] adhesive intestinal obstruction, diagnosis, treatment analysis
粘连性肠梗阻通常是因腹腔内小肠发生粘连,进而影响肠道内容物正常通过[1]。一般多发生在腹部手术,炎症创伤和放疗后,在腹部手术中为常见并发症。粘连性肠梗阻发生率为各种梗阻的20%-50%。反复粘连性肠梗阻在临床中较为常见[2]。因此对粘连性肠梗阻和术后再发粘连性肠梗阻的及时诊断与治疗一直都是胃肠外科的难题,为了预防和治疗该病,选取我院在粘连性肠梗阻患者,实施小肠内置管肠排列术治疗粘连性肠梗阻,具体总结报道如下。1 资料与方法 1.1一般资料 2013年6月至2015年6月120例粘连性肠梗阻病例,将患者随机分为对照组和研究组,其中男性43例,女性37例,年龄26-65岁,平均年龄(43.6±2.8)岁。对照组患者60例,其中男性19例,女性21例,年龄27-65岁,平均年龄(44.7±3.5)岁,其中6例腹腔结核患者,6例腹茧症患者,22例患者均做过1-3次腹部大手术,其中肠扭转术后患者7例,消化道穿孔术后患者8例,胃大部切除术后患者4例,妇科术后患者5例,直、结肠患者2例;研究组患者40例,其中男性21例,女性19例,年龄26-64岁,平均年龄(42.4±2.2)岁,其中5例腹腔结核患者,7例腹茧症患者,21例患者均做过1-3次腹部大手术,其中肠扭转术后患者6例,消化道穿孔术后患者7例,胃大部切除术后患者5例,妇科术后患者6例,直、结肠患者3例。经入院诊疗之后,全部患者均确诊为粘连性肠梗阻[3],在年龄、性别、病症等方面比较无统计学差异(P>0.05)。诊断标准:X线检查:腹部立位片发现大小不均的液气平面。腹部存在压痛、膨隆,听诊肠鸣音亢进。 1.2方法
常规术前处理,具体措施如下:①禁食与胃肠减压:被怀疑为粘连性肠梗阻时,应立即禁食;一旦被确诊是粘连性肠梗阻,应实施胃肠减压。②纠正酸碱平衡、电解质和水紊乱。③防治毒血症与细菌感染:肠梗阻时间如果过长会引发细菌感染、产生细菌毒素,应给予适量的抗生素防治。④营养护理:若病患禁食超过48小时应立即进行营养治疗。⑤对症处理:适时采用麻醉性止痛剂、解痉剂及镇静剂。手术方法,对照组采取探查切口或者原切口进行常规性的肠粘连松解术[5];研究组患者在手术入腹后开始全面探查,先将全部肠管游离,进行锐性或钝性分离粘连,肠管扩张严重的患者先采取减压处理;取一根乳胶管直径在0.5cm左右,由术中肠管长度决定乳胶管的具体长度,大约3-4米长,常规消毒,实施小肠内置管固定空肠造口术操作。在乳胶管中间部位剪几个侧孔,侧孔间距在5-10cm之间,其范围通常在乳胶管道的三分之一左右比较合适。在距离空肠上部Treitz韧带13-16cm处选择入口,按空肠回肠到回盲部再到阑尾的顺序放置提前准备好的肠内置管,最终从阑尾根部穿出,在阑尾根部进行双层荷包的缝合固定,若已切除回盲部,便在结肠任意处的肠壁造口。在空肠肠排列管处引出8cm隧道式包埋,再从壁层腹膜引出。于腹壁引出处固定肠管与腹壁,缓慢把肠道送回腹腔中,最好与生理性排列相似,但无需强求以免过度操作,在放置引流之后关腹。通常内置管保留10-15天,待病患开始肛门排气且恢复肠蠕动时便可拔管。术后处理 ,具体措施如下:①术后患者不可以过早进行活动,防止发生由缝线撕脱、肠管窜动及系膜损伤引发的越位性粘连;②其余处理措施与术前相同。1.3观察指标
观察两组病患住院时间以及肛门排气时间,详细观察并记录术后腹腔囊肿、切口感染、再梗阻以及肠瘘等并发症的情况。 1.4统计学处理
数据均通过SPSS19.0软件处理,计量资料用t检验,计数资料用卡方检验,当P<0.05时表示数据间比较差异具有统计学意义。 2 结果 2.1两组病患住院天数及肛门排气时间比较
研究组患者较对照组住院天数及肛门排气时间显著减少,两组各数据比较差异具有统计学意义,(P<0.01)。见表1。2.2 两组病患术后并发症情况比较
研究组患者较对照组腹腔囊肿、切口感染、再梗阻以及肠瘘的发生率明显减少,两组术后并发症情况比较差异具有统计学意义(P<0.01)。见表2。
3 讨论
粘连性肠梗阻是一种最为常见的肠梗阻,任何性别、年龄均可发生[4]。一般在腹部手术后,或在腹腔感染之后发生,是一种自然生理过程,是机体对异物修复愈合、手术创伤的一种防御性行为。临床实践表明,肠粘连发生时,若肠内容物运行比较畅通,便不会出现梗阻,无需手术,只有出现反复腹痛,发生梗阻时才进行手术干预。严重粘连性肠梗阻比较难以预防,因其无序粘连引反复发作发肠梗阻,治疗棘手[5]。小肠内置管肠排列术治疗粘连性肠梗阻的机理是使全部小肠被内固定管串通达到支撑作用,促进其大弧度排列,进而使其虽有粘连但不发生梗阻。因此,术中必须将所有粘连彻底分离,注意仔细修补分离时引起的肠壁及浆膜破损,必须慎重切除肠段[6]。
粘连性肠梗阻的诊断除病史以外,还应该同时结合实际症状、CT、X线等辅检查。区别出单纯性与绞窄性肠梗阻。综上所述,针对粘连性肠梗阻的诊断与治疗,最终大多数还是要实施手术治疗,解除患者痛苦。参考文献:[1] 孔令源,李俊生. 肠粘连的形成机制及其预防[J]. 医学综述,2013,19(3):407-410. [2] 邵华,孙威,蒋本春,等. 改良内置管小肠排列术在广泛粘连性肠梗阻治疗中的应用[J]. 山东医药,2011,51(18):99-100.
[3] 李贵明,谢仁. 84例粘连性肠梗阻的临床治疗分析[J]. 中外医学研究,2012,10(19):136-137. [4] 潘清文,叶永生,袁远程,等. 肠切除治疗术后粘连性肠梗阻82例临床治疗体会[J]. 中国医药指南,2012,10(8):357-358. [5] 刘晓清. 腹部手术后粘连性肠梗阻89例治疗分析[J]. 山西医药杂志,2013,42(2):205-206. [6] 梁建军. 术后粘连性肠梗阻保守治疗68例治疗体会[J]. 吉林医学,2011,32(24):5066-5067.