Y染色体微缺失检测介绍
- 格式:docx
- 大小:17.39 KB
- 文档页数:1

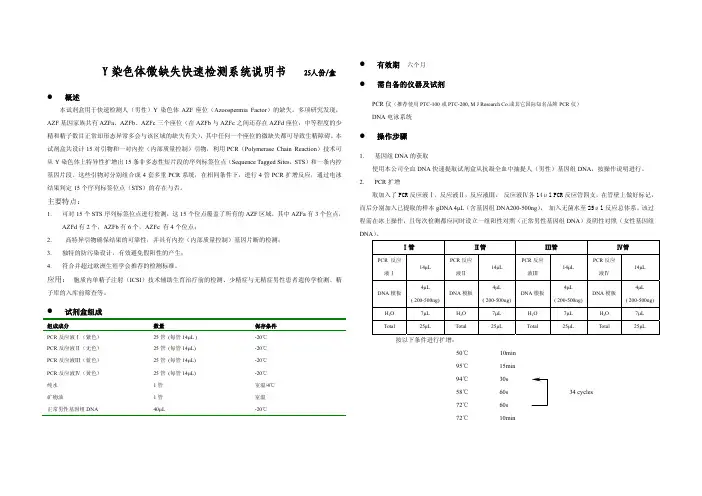
Y染色体微缺失快速检测系统说明书 25人份/盒z概述本试剂盒用于快速检测人(男性)Y染色体AZF座位(Azoospermia Factor)的缺失。
多项研究发现,AZF基因家族共有AZFa、AZFb、AZFc三个座位(在AZFb与AZFc之间还存在AZFd座位,中等程度的少精和精子数目正常却形态异常多会与该区域的缺失有关),其中任何一个座位的微缺失都可导致生精障碍。
本试剂盒共设计15对引物和一对内控(内部质量控制)引物,利用PCR(Polymerase Chain Reaction)技术可从Y染色体上特异性扩增出15条非多态性短片段的序列标签位点(Sequence Tagged Sites,STS)和一条内控基因片段。
这些引物对分别组合成4套多重PCR系统,在相同条件下,进行4管PCR扩增反应,通过电泳结果判定15个序列标签位点(STS)的存在与否。
主要特点:1.可对15个STS序列标签位点进行检测,这15个位点覆盖了所有的AZF区域,其中AZFa有3个位点,AZFd有2个,AZFb有6个,AZFc 有4个位点;2.高特异引物确保结果的可靠性,并具有内控(内部质量控制)基因片断的检测;3.独特的防污染设计,有效避免假阳性的产生;4.符合并超过欧洲生殖学会推荐的检测标准。
应用:胞质内单精子注射(ICSI)技术辅助生育治疗前的检测、少精症与无精症男性患者遗传学检测、精子库的入库前筛查等。
z试剂盒组成组成成分数量保存条件PCR反应液Ⅰ(紫色) 25管(每管14μL ) -20℃PCR反应液Ⅱ(无色) 25管(每管14μL) -20℃PCR反应液Ⅲ(蓝色) 25管(每管14μL) -20℃PCR反应液Ⅳ(黄色) 25管(每管14μL) -20℃纯水z有效期六个月z需自备的仪器及试剂PCR仪(推荐使用PTC-100或PTC-200, M J Research Co.或其它国际知名品牌PCR仪)DNA电泳系统z操作步骤1.基因组DNA的获取使用本公司全血DNA快速提取试剂盒从抗凝全血中抽提人(男性)基因组DNA,按操作说明进行。

Y染色体微缺失检测试剂盒背景介绍根据国际卫生组织调查数据,约15%育龄夫妇存在生育障碍,其中男性因素引起的生育障碍约占一半。
在已知的导致男性不育的遗传学因素中,发病率最高的两种是Y染色体的微缺失和克氏综合症。
Y染色体具有大量重复基因序列及回文结构,这些结构在维持Y染色体进化稳定性的同时也使回文结构内部基因易于丢失,进而导致不育。
缺失率最高的三个影响精子发生的区域被命名为AZFa,AZFb和AZFc,它们之中任何一个出现缺失都有可能导致育性下降或不育。
Y染色体微缺失在无精症或少精症患者中发病率在10-15%,已成为男性不育患者的常规检查项目。
图1,Y染色体AZF区结构示意图(AZFa区两端有两段原病毒序列、AZFb/c区内部有5个序列高度一致的大的回文结构,这些序列和结构导致相应染色体片段易发生同源重组,造成缺失或复制。
)欧洲男科学协会和欧洲分子遗传实验质控协作网(EAA/EMQN)2004年发表“Y染色体微缺失分子诊断指导意见”建议通过对各AZF区的共6个STS位点和两个对照位点检测Y染色体微缺失。
产品简介本剂盒通过“多重定量荧光PCR技术”(Multiplex Quantitative Fluorescent PCR),以一个高度复合的扩增体系中扩增至少15个Y染色体微缺失检测相关的位点,并根据各位点有无扩增产物及扩增产物剂量判断缺失类型。
对于Y染色体微缺失,由于各AZF区片段相对较小,常规核型分析等方法难以发现其缺失。
本项目采用的检测方法是:在各AZF区上分别选择具有序列特异性的多个位点,通过多重定量荧光PCR方法检测各位点。
根据有无扩增产物判定样本染色体是否包含所检测的序列特异性位点,进而推断样本染色体是否在位点所在AZF区域发生缺失;通过部分位点扩增产物相对剂量确定相关位点拷贝数比例,根据拷贝数比例推断相关位点对应区域是否发生缺失或复制,并对于AZFb和/或AZFc区部分缺失或复制,实现了首次检测。

AZF 缺失检查术背景1976年人类首次发现在Y染色体上存在与精子生成有关的基因:无精子因子( AZF) 。
现已明确Y染色体上有3个与精子生成直接相关的基因区域:AZFa 区、AZFb区和AZFc区。
Y 染色体微缺失是指这些基因片段一个或多个缺失,其缺失可导致无精子症或严重的少精子症。
少精、弱精、无精症是现代社会男性朋友面临的一大难题,很多人因为患有少弱精、无精症又没有采取恰当的治疗而丧失了做父亲的能力。
精液常规检查受很多因素的影响,因此精液检查结果时好时坏并不能确诊少弱精症,建议避免影响精子质量的不良因素,比如说检查前生活有规律、禁欲天数适当、避免劳累、熬夜等。
中美专家联合,依据最新的循证医学资料以及临床诊治经验,基于基因诊断男性不育症的基础共同研究并制定了AZF 缺失检查术,旨在通过Y染色休DNA 序列标签位点(sequence tag sites,STS)为基础的多重PCR法,直接检测Y染色体AZF 基因缺失,为医生在临床诊断中提供更准确的指导和参考,成为基因检测男性不育的首选检查手段。
AZF 不同区域的缺失会导致如下症状:AZFa 部分缺失:严重少精子症或无精症;AZFa 完全缺失:无精症;AZFb 部分缺失:严重少精子症或无精症;AZFb 完全缺失:无精症;AZFc 缺失:严重少精子症或无精症;AZFa-b 缺失:严重少精子症或无精症;AZFb-c:无精症;AZFa-c:无精。
原理AZF,azoospermia factor 的简写,中文名为无精子因子。
AZF 其实是Y 染色体长臂上的一段区域,其中包含了一些基因,这些基因参与制造的蛋白质(这里的蛋白质不是营养学上的蛋白质,而是指导人体发育的“程序”。
)对精子的生成极为重要。
经研究发现,按照AZF 缺失区域的不同,或缺失区域组合上的不同,会导致不同程度的重度少精或无精症,因此将AZF 区域分为三段,分别是AZFa、AZFb和AZFc 区域。



Y染色体微缺失检测张磊博士深圳亚能医学检验所目录•背景知识•临床意义及适应症•亚能医学检验服务介绍•临床案例分享•其它服务简介背景知识1★据WHO数据统计,全世界有10~15%的夫妇患有不孕不育症;★其中男性因素占50%;★遗传因素占男性不育的30%;★在精子发生障碍引起的男性不育患者中,Y染色体微缺失的发生率仅次于克氏综合征,是居于第二位的遗传因素。
图1: 原发性不孕全球发病率统计(WHO, 2010年数据)图2: 继发性不孕全球发病率统计(WHO, 2010年数据)EAA/EMQN发布2013版指南12背景知识1Y染色体微缺失Y染色体长臂存在精子发生相关的基因,被称为无精子因子(AZF);缺失率最高的三个影响精子发生的区域被命名为AZFa,AZFb和AZFc,它们之中任何一个出现缺失都有可能导致不育症。
3据WHO统计,男性原发性无精子症与少精子症患者中约10%~15%存在Y染色体微缺失。
背景知识1在中国,约有11.5%的男性不育是由AZF 区缺失引起的。
资料来源:全球不育男性中AZF缺失所占比例(Simoni et al., 2008 发行)Y染色体微缺失4背景知识1Y染色体AZF区结构示意图资料来源:Y染色体结构及微缺失模型(Repping et al., 2002)Ratio ~80%0.5-4%1-5%1-3%背景知识1AZFa区缺失AZFc区缺失AZFb区缺失AZFa、AZFb和AZFc缺失患者主要表现为唯支持细胞综合征(SCO综合征)伴睾丸体积缩小,无精子生成,占整个AZF缺失0.5~4%患者主要表现为生精过程阻滞在精母细胞阶段,无精子生成,占整个AZF缺失1~5%患者表现多样化,会出现无精子症和少精子症的不同临床表现,临床上最常见,约80%患者表现为100%无精子症临床表现Y Y染色体AZF区微缺失资料来源:2013年EAA/EMQN 指南(C. Krausz, et al., 2013)1资料来源:2013年EAA/EMQN 指南(C. Krausz, et al., 2013)2013年EAA/EMQN 指南AZF 区基础分析指南建议进行AZF区筛查流程背景知识AZF区筛查流程1资料来源:2013年EAA/EMQN 指南(C. Krausz, et al., 2013)2013年EAA/EMQN 指南AZF 区扩展分析背景知识临床意义及适应症2Y染色体微缺失检测临床意义3减少病人痛苦,提高辅助生殖成功几率1确定无精、少精患者病因,避免不必要的药物及手术治疗2尽量避免将有缺陷基因传递给下一代4为未来的基因治疗提供理论依据资料来源:2013年EAA/EMQN指南(C. Krausz, et al., 2013)2临床意义及适应症Y染色体微缺失检测适应症常规适应症☆男性不育症IVF、ICSI治疗前☆非梗阻性无精子症患者☆严重少精症者(少于5×106/mL)☆精子库入库前质量筛选☆无精症患者术前☆原因不明的男性不育症用药前资料来源:2004年EAA/EMQN指南(M. SIMONI, et al., 2004)2临床意义及适应症Y染色体微缺失检测适应症推荐适应症☆少精子症患者(精子数目少于20×106/mL)☆精子密度正常,但原因不明的男性不育症患者☆男性不育伴隐睾和精索静脉曲张的患者☆妻子有不明原因习惯性流产的患者资料来源:2004年EAA/EMQN指南(M. SIMONI, et al., 2004)二、STS-多重定性PCR法(EAA 和EMQN 推荐使用)一、实时荧光PCR法(简便、快速)三、基因芯片法四、荧光原位杂交技术Y染色体微缺失检测方法亚能医学检验服务介绍3服务介绍—PCR-荧光探针法3采用多重PCR结合多色Taqman荧光探针技术,选择与男性不育高度相关的Y染色体AZF区域6个序列标签位点(EAA/EMQN指南推荐)进行检测,以判断AZF区域是否存在微缺失。

对外周血Y染色体AZF微缺失基因检测-病理学论文-基础医学论文-医学论文——文章均为WORD文档,下载后可直接编辑使用亦可打印——不育不孕症严重影响到一个家庭的和睦及幸福,随着科技及化工业的发展,不育不孕症患者越来越多,成为本世纪严重危害人类生殖健康的疾病之一。
据世界卫生组织(WHO)统计,全世界育龄夫妇约有15%存在生育问题(WHO1987年),这部分人群中有50%不育与男性因素有关,而由遗传缺陷因素所引起的生精障碍约占男性不育因素的30%。
男性不育患者中Y染色体长臂无精子症因子(azoos-permiafactor,AZF)区微缺失被认为是最重要的非梗阻性无精及少精症因素之一,现代分子生物学和细胞遗传学的研究亦证实了与精子生成相关的AZF基因存在于Y染色体长臂q11区,目前将Y染色体AZF区分为4个区位,分别为:AZFa区、AZFb区、AZFc区和AZFd区,其中任何一个区域座位点的微缺失都可导致生精障碍,造成少精或无精而导致男性不育,其微缺失引起的男性不育发生率仅次于Klinefelter综合征,并且在进行辅助生殖技术卵胞质内单精子注射(ICSI)过程中能将这种遗传缺陷传递给男性下一代,因此在进行ICSI治疗之前进行Y染色体微缺失检测具有重要的临床及理论意义。
本研究对来我院诊治的332例男性精子异常患者及100名已育男性进行外周血Y染色体AZF微缺失基因检测,现总结分析报告如下。
1 资料与方法1.1 临床资料病例组:选择2011年7月至2014年1月到我院生殖中心诊治的不育男性患者(年龄20~46岁),诊断标准:女方检查正常,结婚1年以上,未采取避孕措施且夫妻生活正常的情况下不能生育的非阻塞性男性患者,在排除了其他原因如感染等原因后对其进行精液常规分析,按照WHO精液分析标准分类:精子密度20106/mL者为少精症患者;患者每间隔7~14d留取精液检测1次,连续3次未发现精子,进一步离心沉淀也没有发现精子者为无精症患者。

丫染色体微缺失是严重少精子或无精子症的重要原因,是导致男性不育的第二大遗传因素,其发生率仅次于Klinefelter综合征(克氏综合征)。
从1999年开始,欧洲男科学协会和欧洲分子遗传实验质控网(EAA/EMQN为提高诊断质量,出版了丫染色体微缺失分子诊断指南,并提供了客观的实验质量评价方法。
最新版的实验室指南是2013年9月EAA/EMQN根据12年的临床积累和专家共识,在1999版和2004版的基础上修订而成。
新指南重点阐明:在少精子症或无精子症男性中发现的丫染色体微缺失区域,主要是无精子因子(azoospermia factor,AZF)区域仅包含AZFa AZFb AZFbc AZFc和AZFabc区,独立的AZFd区并不存在;AZFc 区中gr/gr 缺失是影响精子生成的一个危险因素,但临床意义尚存争议,不作为常规检查指标;检测位点增加并不能提高检测灵敏度,反而可能使结果复杂化;基于两管多重PCR的检测方法仍适用于整个AZF缺失检测。
EAA/EMQN 12年国际质量评估计划(EQA计划)的实施表明,参与实验室通过规范实验操作,改善报告质量,可有效降低诊断错误率。
丫染色体微缺失在中国不育男性中的发生频率为11.5%,处于较高水平,我们建议将AZF检测作为男性严重少精子或无精子症的常规检测项目,呼吁国内AZF检测实验室加入EQA计划,完善中国丫染色体微缺失检测实验操作规范。
丫染色体微缺失分子检测在中国已开展多年,国内专家对AZF缺失模式、检测序列标签位点(sequenee- tagged site, STS的数量、检测方法和内部质量控制等临床问题未达成共识。
各实验室的诊断操作方法有很大不同,导致不准确或错误诊断时有发生,迫切需要建立丫染色体微缺失诊断标准和质量控制标准。
EAA/EMQN 更新的2013版指南对以上问题都给出了明确的专家共识,对我国建立自己的检测指南有重要的指导意义。
一、丫染色体微缺失发生频率丫染色体微缺失在健康人群中发生率约为1/4 000,但在不育男性中显着升高,微缺失发生频率为2%〜10%(甚至更高)。

中国人Y染色体微缺失分子诊断指南(草案)2005.4 上海前言在精子发生障碍引起的男性不育患者中,Y染色体微缺失的发生率仅次于Klinefelter’s syndrome(克氏综合征),是居于第二位的遗传因素。
Y染色体微缺失已成为男性不育患者的常规检查项目。
欧洲男科学协会和欧洲分子遗传实验质控协作网为提高诊断质量,在1999年和2004年先后发布了第一版和第二版Y染色体微缺失分子诊断指南。
经过多年的临床实践证明该指南准确、灵敏和易于操作。
2005年4月在上海召开了中国人Y 染色体微缺失分子诊断的研讨会,成立了Y染色体微缺失分子诊断协作网。
会议在欧洲指南的基础上起草了符合目前我国男性不育诊疗现状,并反应最新生物技术发展的中国人Y染色体微缺失分子诊断指南。
本指南重点讨论Y染色体微缺失分子诊断具体实施时的标准化和规范化,推荐的相关方法和设计是根据欧洲指南和我国已有的实验研究基础上综合而成。
对机理研究和背景知识介绍部分在本指南中不再详细讨论。
男性不育症患者Y染色体微缺失分子筛查适应症常规检测的适应症:1、男性不育症患者选择单精子卵泡浆内注射(ICSI)或体外受精(IVF)生育子代前;2、非梗阻性无精子症患者;3、严重少精子症患者(精子数目少于5×106/ml);4、无精子症患者进行睾丸活检术前;5、男性不育症患者(如精索静脉曲张)手术前;6、原因不明的男性不育症患者用药前。
推荐检测的适应症:1、少精子症患者(精子数目少于20×106/ml);2、精子密度正常,但原因不明的男性不育症患者;3、男性不育伴隐睾和精索静脉曲张的患者;4、妻子有不明原因习惯性流产的患者。
诊断实验指南Y染色体上存在影响精子发生的无精子因子(AZF)区域,进一步可分为AZFa,AZFb和AZFc三个区域。
Y染色体微缺失分子诊断实验利用多重聚合酶链反应(multiplex-PCR)特异性扩增Y染色体AZF区域的序列标签位点(STS),扩增产物用电泳或杂交等方法进行检测。

y染色体微缺失检测报告Y染色体微缺失检测报告是通过分析个体的Y染色体上的基因组信息,来判断是否存在Y染色体上的微小缺失。
Y染色体微缺失通常是指在Y染色体上缺失了一小段DNA序列,可能导致生殖系统发育异常,进而可能影响男性生育能力。
该检测报告的撰写需要结合临床数据和分子生物学实验结果,从以下几个方面进行描述和讨论:1. 检测目的和方法:- 描述检测的目的,即确定是否存在Y染色体微缺失。
- 说明采用的具体检测方法,如多聚酰胺凝胶电泳或其他分子生物学分析技术。
2. 检测样本信息:- 描述样本来源,包括个体的基本信息和临床病史。
- 指明分析的样本类型,如血液或其他生物组织。
3. 实验结果:- 描述实验的结果,包括检测到的Y染色体微缺失情况。
- 列出具体的DNA序列变化,如缺失的起始和终止位置,缺失的碱基数目等。
4. 结果解读:- 对实验结果进行解读,包括指出是否存在Y染色体微缺失以及缺失的具体位置。
- 讨论缺失的大小和可能的影响,如是否涉及重要基因或调控区域。
5. 临床意义:- 探讨Y染色体微缺失与男性生育能力的关系,如可能导致的生殖系统发育异常及不育症。
- 分析缺失的具体基因或区域对生殖系统发育的影响,提供临床参考依据。
6. 建议和辅助诊断:- 根据检测结果提出建议,如是否需要进一步的检测确认或治疗。
- 推荐辅助诊断方法,如遗传咨询或其他相关检测。
总结:针对Y染色体微缺失的检测报告需要结合实验结果和临床数据,全面地分析和描述缺失情况,并对其临床意义进行解读和讨论。
通过该报告,可以为医生提供指导和帮助,为患者提供更准确的诊断和治疗方案。
中国人Y染色体微缺失分子诊断指南(草案)2005.4 上海前言在精子发生障碍引起的男性不育患者中,Y染色体微缺失的发生率仅次于Klinefelter’s syndrome(克氏综合征),是居于第二位的遗传因素。
Y染色体微缺失已成为男性不育患者的常规检查项目。
欧洲男科学协会和欧洲分子遗传实验质控协作网为提高诊断质量,在1999年和2004年先后发布了第一版和第二版Y染色体微缺失分子诊断指南。
经过多年的临床实践证明该指南准确、灵敏和易于操作。
2005年4月在上海召开了中国人Y 染色体微缺失分子诊断的研讨会,成立了Y染色体微缺失分子诊断协作网。
会议在欧洲指南的基础上起草了符合目前我国男性不育诊疗现状,并反应最新生物技术发展的中国人Y染色体微缺失分子诊断指南。
本指南重点讨论Y染色体微缺失分子诊断具体实施时的标准化和规范化,推荐的相关方法和设计是根据欧洲指南和我国已有的实验研究基础上综合而成。
对机理研究和背景知识介绍部分在本指南中不再详细讨论。
男性不育症患者Y染色体微缺失分子筛查适应症常规检测的适应症:1、男性不育症患者选择单精子卵泡浆内注射(ICSI)或体外受精(IVF)生育子代前;2、非梗阻性无精子症患者;3、严重少精子症患者(精子数目少于5×106/ml);4、无精子症患者进行睾丸活检术前;5、男性不育症患者(如精索静脉曲张)手术前;6、原因不明的男性不育症患者用药前。
推荐检测的适应症:1、少精子症患者(精子数目少于20×106/ml);2、精子密度正常,但原因不明的男性不育症患者;3、男性不育伴隐睾和精索静脉曲张的患者;4、妻子有不明原因习惯性流产的患者。
诊断实验指南Y染色体上存在影响精子发生的无精子因子(AZF)区域,进一步可分为AZFa,AZFb和AZFc三个区域。
Y染色体微缺失分子诊断实验利用多重聚合酶链反应(multiplex-PCR)特异性扩增Y染色体AZF区域的序列标签位点(STS),扩增产物用电泳或杂交等方法进行检测。
Y染色体微缺失是严重少精子或无精子症的重要原因,是导致男性不育的第二大遗传因素,其发生率仅次于Klinefelter综合征(克氏综合征)。
从1999年开始,欧洲男科学协会和欧洲分子遗传实验质控网(EAA/EMQN)为提高诊断质量,出版了Y 染色体微缺失分子诊断指南,并提供了客观的实验质量评价方法。
最新版的实验室指南是2013年9月EAA/EMQN根据12年的临床积累和专家共识,在1999版和2004版的基础上修订而成。
新指南重点阐明:在少精子症或无精子症男性中。
测指南有重要的指导意义。
一、Y染色体微缺失发生频率Y染色体微缺失在健康人群中发生率约为1/4 000,但在不育男性中显着升高,微缺失发生频率为2%~10%(甚至更高)。
2013版指南指出Y染色体微缺失在中国不育男性中发生频率为11.5%,处于较高水平。
2006年朱晓斌等[1]针对中国不育男性染色体的研究表明AZF微缺失在非梗阻性无精子症患者中的发生率为9.94%,严重少精子症患者中发生率为5.82%,与国内外其他学者的研究基本一致。
随着微缺失分子机制的阐明和Y染色体男性特异区域的结构(MSY)测序完成,结合十多年临床数据分析,EAA专家总结沿用Repping等[2]对Y染色体微缺失区域的定义模式,分为:AZFa区缺失、AZFb区缺失、AZFbc区缺失和AZFc区缺失,认为只有该微缺失模式有明确的临床表现。
国内外学者对AZFd区缺失是否存在一直存有争议。
尽管发现在AZFb与AZFc两区域之间存在新的缺失位点(一些学者认为的AZFd区缺失),但是该区域缺失没有明确的临床意义,也并非独立存在的缺失模式。
所以第四区域AZFd区缺失仍存在较多争议。
Müslümanolu等[3]在2005年的一项研究中指出AZFd缺失可能与精子形成有关,但仍缺乏有力的临床证据。
2013年,陈科等[4]在精子正常和轻度少精子症患者中都发现了假定的AZFd 区缺失。
Y染色体微缺失检测据WHO调查,全世界有15%的夫妇患有不孕不育症其中约50%由男性因素所致。
约30%的男性不育是由于遗传因素引起的生精障碍,表现为无精或者少精。
在精子发生障碍引起的男性不育患者中,Y染色体微缺失的发生率仅次于Klinefelter’s syndrome(克氏综合征),是居于第二位的遗传因素。
Y染色体微缺失已成为男性不育患者的常规检查项目。
Y染色体微缺失分子检测的临床意义Y染色体上存在影响精子发生的无精子因子(AZF)区域,进一步可分为AZFa,AZFb和AZFc三个区域。
AZFa缺失较为罕见,大约占1%~5%,主导精母细胞的增生,缺失导致精子在青春期前发生阻滞,表现为唯支持细胞综合征(SCOS)。
临床还表现为小睾丸症,75%为无精子症,25%为严重少精子症。
AZFb缺失率在16%左右,导致在减数分裂前期或减数分裂中精子发生阻滞,停留在精母细胞阶段, AZFb缺失患者睾丸内可见精原细胞和初级精母细胞,生殖细胞停止成熟,没有精子生成。
AZFb全部缺失时,临床表现为无精子症;部分缺失时,可表现为无精子症或严重的少精子症。
AZFc缺失最常见的Y染色体微缺失,发生率为60%,睾丸组织学表现呈多样化,对于同一患者,一些生精小管内仅见支持细胞,另一些生精小管内则可见精原细胞、精母细胞及少量精子,有时精液检查可见少量活动精子。
AZFc缺失者可以有不同的临床表现:病人出现无精子症或少精子症;有的病人表现为精子计数正常,但多伴有精子形态异常。
另外,有研究发现AZFc区域缺失的少精子症患者,其精子数目有进行性下降的趋势,最后发展为无精子症。
因此,对AZFc区域缺失的少精子症患者,应及早进行治疗或将其精液进行冷冻保存。
两个以上的AZF区同时缺失发生率为14%。
可以是AZFa+c、AZFb+c或AZFa+b+c的缺失,其中AZFb+c的缺失最为频繁,临床上表现为更加严重的精子生成障碍。
41。
中国乡村医药浙中地区男性不育患者Y染色体微缺失检测分析张 恒 刘 颖 吴海啸 吴 汉 杨 庆 胡 洋 黄 汀不孕不育是影响人类生殖健康的重要问题,其中导致男性不育的原因有多方面,如遗传因素、下丘脑-垂体病变、生殖器外伤、输精管梗阻等。
其中遗传因素是临床上导致男性不育的重要因素。
在总人群中Y染色体微缺失的发生率约为1/4000,但在无精或少精的男性中,其发生率明显提高,为2%~10%,有的地区甚至更高[1-2]。
为了解浙中地区Y染色体微缺失在无精或少精男性患者中的发生情况,笔者采用荧光PCR法对321例患者进行Y染色体微缺失检测。
1 资料与方法1.1 对象与分组 选取2017年1月至2019年5月我院就诊的无精子症患者89例为无精子组、严重少精子患者136例为严重少精子组、精液质量正常者96例为正常对照组,年龄22~45岁。
排除梗阻性无精患者,按照WHO静液分析标准,精子密度<5×106/ml为严重少精。
1.2 荧光定量PCR法检测 采用乙二胺四乙酸抗凝真空采血管采集患者外周静脉血2ml,-20℃保存备用。
取200μL 抗凝血,采用新鲜血液DNA提取试剂盒(厦门艾德生物医药科技股份有限公司)提取基因组DNA,按照试剂盒说明书进行操作。
使用NanoDrop 2000微量紫外分光光度计进行DNA浓度检测。
Y染色体无精子因子(AZF)基因微缺作者单位:321000 浙江金华市中心医院泌尿外科(张恒、吴海啸、吴汉、杨庆、胡洋、黄汀),中心实验室(刘颖)通信作者,刘颖,Email:***********************失检测采用Y染色体微缺失检测试剂盒(厦门艾德生物医药科技股份有限公司)进行。
使用欧洲男科学协会/欧洲分子遗传质量协作网(EAA/EMQN)推荐的序列标签位点(STS),检测Y染色体AZFa、AZFb、AZFc三个区域的缺失状态,每个区域分别以两个STS位点为代表,AZFa区检测的STS位点为sY84和sY86,AZFb区检测的STS位点为sY127和sY134,AZFc区检测的STS位点为sY254和sY255。
Y染色体微缺失
一、检测项目:Y染色体微缺失(sY254、sY127、sY86、sY134、sY84、sY255)
二、检测目的:
在精子发生障碍引起的男性不育患者中,Y染色体微缺失是居于第二位的遗传因素,其发生率仅次于Klinefelter综合征(克氏综合征),Y染色体微缺失已成为无精子症和少精子症不育患者的常规检查项目。
据欧洲男科学会总结并推荐6个序列标签位点(sequence tag sites, STS),sY84、sY86 (AZFa ) ;
sY127、sY134 (AZFb) ;sY254、sY255 (AZFc) 进行检测,对于男性不育的诊疗具有重要意义。
三、临床意义:
1、无精子和少精子存在的遗传学问题如Y染色体微缺失可垂直传给男性后代,可通过术前筛查进行
种植前遗传学诊断切断遗传途径,一种方法是选女胚移植,另一种方法是对生殖细胞嵌合体的男性也可以选择正常男胚移植。
2、诊断Y染色体微缺失,找到精子生成障碍的真正原因,从而避免不必要的药物及手术治疗。
3、诊断无精子症患者Y染色体微缺失的种类,现研究表明AZFb缺失者不能找到精子,而AZFc缺
失者75%可活检到成熟精子,故对睾丸活检能否发现成熟精子有一定的指导意义。
4、由于AZFc缺失可能出现随时间进行性精子数量减少的现象,所以携带AZF缺失的少精症或无精
症的父亲如能通过ICSI或IVF技术受孕,其男性后代在成年早期也应考虑精液的保存,避免将来不要的治疗。
尽管父亲可将这种Y染色体微缺失遗传给儿子,但后代的遗传表型可能有所不同,还不能完全预测其不育的程度。