急性胰腺炎诊治指南PPT参考幻灯片
- 格式:ppt
- 大小:1.52 MB
- 文档页数:55


•急性胰腺炎概述•急性胰腺炎诊断方法•急性胰腺炎治疗方法目录•急性胰腺炎患者护理要点•急性胰腺炎并发症及其处理•急性胰腺炎预防与康复指导01急性胰腺炎概述定义与发病机制定义发病机制涉及胰液分泌增多、胰管阻塞、胰腺微循环障碍、炎症反应等多个环节。
其中,胰液分泌增多和胰管阻塞是急性胰腺炎发病的基础。
流行病学及危险因素流行病学危险因素临床表现与分型临床表现分型02急性胰腺炎诊断方法01020304血清淀粉酶测定尿淀粉酶测定血清脂肪酶测定其他生化检查腹部超声是急性胰腺炎的常规初筛影像学检查,因常受胃肠道积气的干扰,对胰腺形态观察常不满意。
腹部CT诊断急性胰腺炎的重要影像学手段,可发现有无胰腺肿大和胰周液体积聚,亦可发现胆道结石、胆管扩张等。
腹部MRI对急性胰腺炎的诊断价值与CT相似,但MRI无放射性损害,可多次重复检查。
诊断标准与鉴别诊断诊断标准临床上符合以下3项特征中的2项,即可诊断为急性胰腺炎。
1)与急性胰腺炎符合的腹痛;2)血清淀粉酶和(或)脂肪酶至少高于正常上限值3倍;3)腹部影像学检查符合急性胰腺炎影像学改变。
鉴别诊断急性胰腺炎应与下列疾病相鉴别:1)消化性溃疡急性穿孔;2)胆石症和急性胆囊炎;3)急性肠梗阻;4)急性心肌梗死等。
03急性胰腺炎治疗方法禁食、胃肠减压静脉输液药物治疗030201非手术治疗措施手术治疗原则及术式选择术式选择手术时机根据病情和患者具体情况选择合适的术式,如胰腺坏死组织清除术、胰周引流术、胆囊切除术等。
手术原则并发症预防与处理假性囊肿01胰腺脓肿02多器官功能障碍综合征0304急性胰腺炎患者护理要点评估患者心理状态,提供心理支持和安慰,减轻焦虑和恐惧情绪。
向患者和家属解释急性胰腺炎的病因、症状、治疗及预后,提高其对疾病的认识和理解。
指导患者保持良好的生活习惯,如规律作息、合理饮食、戒烟限酒等,以预防疾病复发。
心理护理及健康教育在禁食期间,通过静脉输液补充水分、电解质、热量和营养素,以满足机体基本代谢需求。
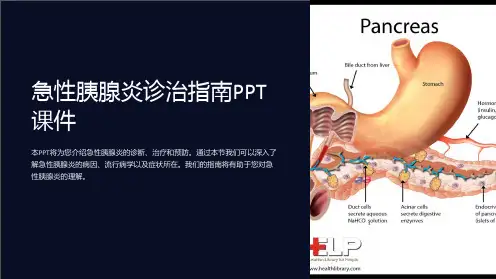








内科急性胰腺炎ppt课件•急性胰腺炎概述•诊断与鉴别诊断•治疗原则与方案选择•患者教育与心理支持•康复期管理与随访计划制定•总结回顾与展望未来进展目录contents01急性胰腺炎概述定义与发病机制定义急性胰腺炎是多种病因导致胰酶在胰腺内被激活后引起胰腺组织自身消化、水肿、出血甚至坏死的炎症反应。
发病机制涉及胰液分泌增多和胰管内压力增高、胰腺微循环障碍以及胰腺自身消化等。
急性胰腺炎的发病率逐年上升,与生活方式、饮食习惯等密切相关。
发病率年龄与性别分布地域与季节分布任何年龄均可发病,但以青壮年多见,男女比例相近。
地域差异不明显,但季节变化可影响发病率,如春季和冬季为高发期。
030201流行病学特点临床表现与分型临床表现急性胰腺炎的典型症状包括腹痛、腹胀、恶心、呕吐、发热等。
严重者可出现休克、多器官功能障碍等。
分型根据病情严重程度可分为轻型急性胰腺炎和重型急性胰腺炎。
轻型胰腺炎症状较轻,预后良好;重型胰腺炎病情凶险,并发症多,死亡率高。
02诊断与鉴别诊断诊断标准及流程诊断标准通常采用亚特兰大分类标准,包括临床表现、实验室检查和影像学检查三个方面。
诊断流程详细询问病史,进行全面体格检查,结合实验室检查和影像学检查结果,综合分析得出诊断。
实验室检查与影像学检查实验室检查包括血清淀粉酶、脂肪酶、血糖、血钙等指标的测定,有助于评估胰腺功能和病情严重程度。
影像学检查常用腹部超声、CT、MRI等检查方法,可直观显示胰腺形态、炎症范围和并发症情况。
鉴别诊断及相关疾病鉴别诊断需与急性胃炎、急性胆囊炎、肠梗阻等疾病进行鉴别,通过详细病史询问、体格检查和实验室检查可明确诊断。
相关疾病急性胰腺炎可能并发胰腺脓肿、假性囊肿、消化道出血等并发症,需密切关注病情变化并及时处理。
03治疗原则与方案选择抗感染治疗根据病情选择合适的抗生素,预防和治疗感染。
使用生长抑素及其类似物抑制胰液分泌,减轻胰腺自身消化。
镇痛、解痉使用镇痛药物缓解疼痛,使用解痉药物减轻胰腺水肿和炎症反应。
急性胰腺炎诊治指南教学课件pptxx年xx月xx日contents •急性胰腺炎概述•急性胰腺炎的病理生理•急性胰腺炎的诊断与评估•急性胰腺炎的治疗方法与策略•急性胰腺炎的预防与预后•急性胰腺炎典型病例分享与讨论目录01急性胰腺炎概述急性胰腺炎是指多种病因引起的胰酶激活,继以胰腺局部炎症反应为主要特征,伴或不伴有其他器官功能改变的疾病。
定义主要病因包括胆道疾病、酒精、胰管阻塞、十二指肠降段疾病、手术与创伤、代谢障碍、药物、感染以及全身炎症反应等。
病因定义与病因临床表现急性胰腺炎通常表现为左上腹疼痛、恶心、呕吐、腹胀、发热等症状,严重者可出现呼吸困难、意识障碍、低血压等。
诊断根据病史、体查、实验室检查和影像学检查进行诊断。
其中,淀粉酶检测是最常用的实验室检查方法,而腹部CT等影像学检查可帮助确认病变范围和程度。
临床表现与诊断分类急性胰腺炎可分为轻症急性胰腺炎和重症急性胰腺炎。
轻症患者较少出现器官功能衰竭和局部并发症,而重症患者则常出现多器官功能衰竭和局部并发症。
分型根据病因和发病机制的不同,急性胰腺炎可分为胆源性急性胰腺炎、高脂血症性急性胰腺炎、酒精性急性胰腺炎等。
不同分型具有不同的发病特点和治疗策略。
急性胰腺炎的分类与分型02急性胰腺炎的病理生理急性胰腺炎时,大量炎症细胞浸润胰腺组织,导致胰腺水肿、坏死和出血。
炎症细胞浸润炎症细胞释放多种细胞因子和炎症介质,如IL-1、IL-6、TNF-α等,进一步加剧炎症反应。
细胞因子与炎症介质急性胰腺炎的炎症反应1急性胰腺炎的病理生理机制23胰腺腺泡细胞分泌的胰酶在急性胰腺炎时异常激活,导致胰腺自身消化。
胰酶异常激活急性胰腺炎时,胰腺微循环障碍导致胰腺缺血和坏死。
胰腺微循环障碍急性胰腺炎时,胰腺细胞发生凋亡和坏死,导致胰腺组织损伤和功能障碍。
细胞凋亡与坏死急性胰腺炎时,胰腺组织坏死继发感染可引起腹腔脓肿、败血症等。
感染急性胰腺炎时,胰腺组织坏死继发感染可形成胰腺脓肿。