肺结节亚洲共识指南推荐
- 格式:docx
- 大小:15.35 KB
- 文档页数:5



图1 不确定性质的结节处理流程专家小组完善这一新推荐是为了适应亚洲国家临床实践条件和可供利用资源巨大变化。
此外,专家小组建议由内科医生、外科医生、影像科医生和病理科医生共同制定患者的治疗方案。
在亚洲的许多国家,最初的结节良恶性的评估用的是临床判断。
临床医生希望通过定量模型来预测结节为恶性的可能性,但要注意,这些模型并未在亚洲人群中验证。
事实上,可以通过目标人群,易用性,和验证的程度指导ACCP 指南建议的定量模型的选择。
个人的地域和文化环境可能对患者对于这个「小概率的可能性」的在意程度有所不同。
总体来说,亚洲人群肺结节为恶性病变的可能性要比欧洲人群要高。
看似良性的结节(为恶性的概率很低的结节)有时候准确的诊断要比监测更加必要。
例如:肺结核或其他需要特殊治疗的感染性疾病还有大量使用免疫抑制剂的患者(如移植)需要采取积极的治疗。
图2 > 8 mm 性质未明的实性结节的处理流程在亚洲,肺癌的危险因素高发,有报道指出,大小稳定的结节在多年之后出现恶变,这暗示着根据临床的判断和病人的意愿每年监测的时间应该扩大(3 年或以上)。
但专家小组发现缺乏支持这一做法的证据还有持续辐射带来的潜在风险。
若结节缩小或者消失,监测可以停止。
在一些亚洲国家,PET 是否被引进还有它的价格可能是一个问题。
对于临床上评估为恶性病变的可能性低但CT 对结节的描述并不确切的时候可以做PET 以进一步明确。
感染(例如肺结核、真菌或者寄生性疾病)和肿瘤生长缓慢(例如原位癌)可能造成PET 结果出现假阳性或假阴性。
所以,在亚洲,PET 的诊断率并不特别高,需要活检来鉴别其他因素造成的肺结节。
手术活检并不同于治疗性移除所有恶性肿瘤的手术切除。
一般来说,手术活检和手术切除是同时发生的,它们是肺结节诊断和治疗的金标准。
可在术中行冰冻切片,如果是恶性,行肺叶切除。
在亚洲,因为良性疾病(如肺结核)的发生率较高,连续影像学监测发现结节大小改变,并不能很自信地诊断其为恶性病变。
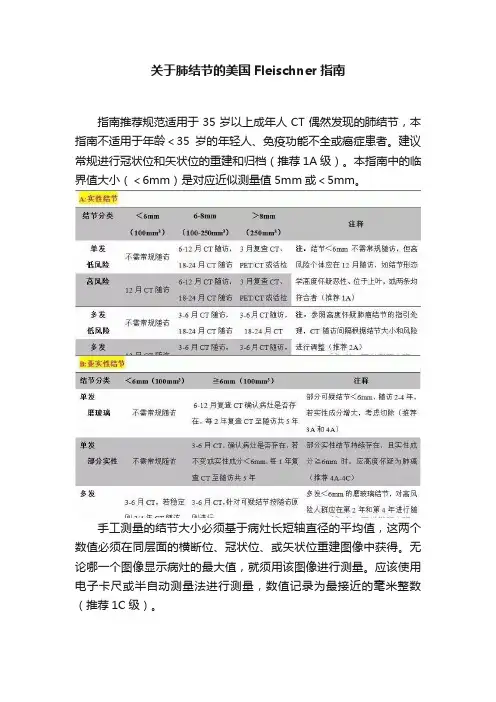
关于肺结节的美国Fleischner指南指南推荐规范适用于35岁以上成年人CT偶然发现的肺结节,本指南不适用于年龄<35岁的年轻人、免疫功能不全或癌症患者。
建议常规进行冠状位和矢状位的重建和归档(推荐1A级)。
本指南中的临界值大小(<6mm)是对应近似测量值5mm或<5mm。
手工测量的结节大小必须基于病灶长短轴直径的平均值,这两个数值必须在同层面的横断位、冠状位、或矢状位重建图像中获得。
无论哪一个图像显示病灶的最大值,就须用该图像进行测量。
应该使用电子卡尺或半自动测量法进行测量,数值记录为最接近的毫米整数(推荐1C级)。
对肺实性结节的推荐意见单个实性非钙化结节低风险人群<6mm(5mm或更小)的实性结节,无需常规随访(推荐1C级)。
目前,在临床低风险因素下小结节与肺癌可能性之间缺乏直接证据。
然而通过对列入肺癌筛查项目的对象进行观察,大量证据显示当前吸烟者或最近戒烟者处于肺癌风险。
在美国,从不吸烟者或年轻患者的实性结节肺癌风险较低,与嗜烟者比,其相对风险约为0.15。
在高危人群中,假设<6mm的实性结节平均肺癌风险小于1%,那么我们推测临床低危人群其患肺癌风险更低。
该建议与本指南把肺癌风险低于1%的结节剔除出常规CT随访的建议一致。
临床高风险人群<6mm的实性结节无需全部常规随访。
若结节虽<6mm,但形态可疑、位于上叶,或两项均符合者,应确保在第12个月时CT随访(推荐2A级)。
基于多项筛查得到的研究数据,本指南把实性结节常规随访的临界值提高到6mm,提示在高危人群中<6mm的结节、患肺癌的风险小于1%。
另一方面,形态学可疑、位于上叶,或两项均符合者,其肺癌的风险率增加至1%-5%。
因此,应根据患者伴随疾病及个人意愿,考虑在第12个月进行CT随访。
而这种情况下,不推荐更早期的随访。
经验表明,这样的小结节即使为恶性,在12个月内罕有进展;而短期随访检查显示其无明显变化反而会误导其为良性。
临床低风险人群发现6-8mm孤立的非钙化实性结节,推荐根据病灶大小、形态和患者意愿,在6-12个月时进行第一次随访(推荐1C 级)。

肺结节诊治中国专家共识(2018年版)2015年首部”肺部结节诊治中国专家共识"[1]发表以后,各个国家与地区相继对肺结节诊治指南进行了更新,这些指南与共识的更新完善了肺结节的诊治与管理策略。
在此背景下,为了与时俱进,博采众长,在总结我国首部肺结节诊治共识[1]的经验和推广过程中遇到的问题,并广泛听取了多学科专家的意见,参考了”肺结节评估:亚洲临床实践指南"[2]及其他学科共识或指南[3,4,5,6,7]后,对原有共识进行了修订。
更新内容主要有以下几个方面:细化了肺结节的分类,对肺结节、微小结节进行了精确的定义;定义了我国肺癌高危人群,推荐进行低剂量CT筛查;强调了肺结节的影像学诊断和鉴别诊断;注重准时随访并观察肺结节的外部结构和内部特征等,旨在提高我国各级医院医生对肺结节的诊治水平。
一、肺结节的定义和分类(一)肺结节的定义[1,2,3,4,5]影像学表现为直径w 3 cm的局灶性、类圆形、密度增高的实性或亚实性肺部阴影,可为孤立性或多发性,不伴肺不张、肺门淋巴结肿大和胸腔积液。
孤立性肺结节多无明显症状,为边界清楚、密度增高、直径w 3 cm 且周围被含气肺组织包绕的软组织影。
多发性肺结节常表现为单一肺结节伴有一个或多个小结节,一般认为>10个的弥漫性肺结节多为恶性肿瘤转移或良性病变(感染或非感染因素导致的炎症性疾病)所致;局部病灶直径>3 cm者称为肺肿块,肺癌的可能性相对较大,不在本共识讨论的范围内。
(二)分类[123,4,5]1 •数量分类:单个病灶定义为孤立性,2个及以上的病灶定义为多发性。
2 •病灶大小分类:为便于更好地指导分级诊疗工作,对肺结节患者进行精准管理,特别将肺结节中直径<5 mm 者定义为微小结节,直径为5~10 mm者定义为小结节。
微小结节可在基层医院管理;小结节可在有诊治经验的医院,如中国肺癌防治联盟肺结节诊治分中心管理;10~30 mm的肺结节则应尽早请有经验的专家诊治。



中国肺结节病诊断和治疗专家共识(完整版)一、背景结节病是一种原因不明的、以非干酪样坏死性上皮样细胞肉芽肿为病理特征的系统性肉芽肿性疾病[1]。
该病几乎可以累及全身各个器官,但以肺及胸内淋巴结最易受累,其次是皮肤和眼部[2]。
结节病的诊断、鉴别诊断过程较为复杂,病情评估有时需要多学科共同参与,治疗方案需要个体化,1989年制定的国内结节病诊治指南[3],已不能满足目前的临床需求,亟须更新。
中华医学会呼吸病学分会间质性肺疾病学组、中国医师协会呼吸医师分会间质性肺疾病工作委员会组织了国内呼吸科、影像科、病理科等多学科有经验的结节病诊治专家依据国内外临床诊治经验和证据制定了本共识,旨在提高临床医生对肺结节病的认识水平,规范我国肺结节病的临床诊治,改善患者的生活质量和预后。
本共识也提出了我国结节病诊疗方面若干尚需解决的问题,期望通过建立全国范围内结节病患者数据库,健全我国结节病多学科、多中心合作机制,开展相关临床和基础研究,不断积累研究证据,提高临床诊治和科学研究水平。
二、概述结节病是一种病因及发病机制尚未明确的系统性肉芽肿性疾病,以中青年发病为主,女性发病率略高于男性;不同地域及种族之间的发病率、临床表现迥异,瑞典的年发病率达160/10万人,美国白种人的年发病率为49.8/10万人,非裔美国人为141/10万人[2],日本的年发病率约为1.01/10万人[1],我国尚缺乏结节病的流行病学资料。
典型的肺结节病表现为纵隔及对称性双肺门淋巴结肿大,伴或不伴有肺内阴影;常伴有眼、皮肤病变,也可累及肝、脾、淋巴结、涎腺、心脏、神经系统、骨骼和肌肉等组织和(或)器官。
结节病的诊断主要依靠临床、影像和病理学资料进行综合判断。
在受累部位组织活检明确为非干酪样坏死性上皮样细胞肉芽肿的基础上,结合患者的临床、影像学表现,除外其他病因后可确诊为结节病。
不同结节病患者的受累组织和(或)器官、临床表现、治疗反应及预后都具有较大的异质性,大多数患者预后良好,部分呈现自限性病程,约25%左右的患者表现为慢性、进展性病程,最终导致肺纤维化、肝硬化、致死性心律失常、失明等不可逆病变,严重影响患者的生活质量和寿命[1,2]。



肺结节诊治中国专家共识(2018年版)影像学表现为直径≤3 cm的局灶性、类圆形、密度增高的实性或亚实性肺部阴影,可为孤立性或多发性,不伴肺不张、肺门淋巴结肿大和胸腔积液。
孤立性肺结节多无明显症状,为边界清楚、密度增高、直径≤3 cm且周围被含气肺组织包绕的软组织影。
多发性肺结节常表现为单一肺结节伴有一个或多个小结节,一般认为>10个的弥漫性肺结节多为恶性肿瘤转移或良性病变(感染或非感染因素导致的炎症性疾病)所致;局部病灶直径>3 cm者称为肺肿块,肺癌的可能性相对较大,不在本共识讨论的范围内。
(二)分类[1,2,3,4,5]1.数量分类:单个病灶定义为孤立性,2个及以上的病灶定义为多发性。
2.病灶大小分类:为便于更好地指导分级诊疗工作,对肺结节患者进行精准管理,特别将肺结节中直径<5 mm者定义为微小结节,直径为5~10 mm者定义为小结节。
微小结节可在基层医院管理;小结节可在有诊治经验的医院,如中国肺癌防治联盟肺结节诊治分中心管理;10~30 mm的肺结节则应尽早请有经验的专家诊治。
随访时间仍根据流程分别管理实性和亚实性肺结节。
3.密度分类[1,2,3,4,5]:可分为实性肺结节和亚实性肺结节,后者又包含纯磨玻璃结节和部分实性结节:(1)实性肺结节(solid nodule):肺内圆形或类圆形密度增高影,病变密度足以掩盖其中走行的血管和支气管影;(2)亚实性肺结节(subsolid nodule):所有含磨玻璃密度的肺结节均称为亚实性肺结节,其中磨玻璃病变指CT显示边界清楚或不清楚的肺内密度增高影,但病变密度不足以掩盖其中走行的血管和支气管影。
亚实性肺结节中包括纯磨玻璃结节(pure ground-class nodule,pGGN)、磨玻璃密度和实性密度均有的混杂性结节(mixed ground-glass nodule,mGGN),后者也称部分实性结节(part solid nodule)。
中国肺结节病诊断和治疗专家共识(完整版)一、背景结节病是一种原因不明的、以非干酪样坏死性上皮样细胞肉芽肿为病理特征的系统性肉芽肿性疾病[1]。
该病几乎可以累及全身各个器官,但以肺及胸内淋巴结最易受累,其次是皮肤和眼部[2]。
结节病的诊断、鉴别诊断过程较为复杂,病情评估有时需要多学科共同参与,治疗方案需要个体化,1989年制定的国内结节病诊治指南[3],已不能满足目前的临床需求,亟须更新。
中华医学会呼吸病学分会间质性肺疾病学组、中国医师协会呼吸医师分会间质性肺疾病工作委员会组织了国内呼吸科、影像科、病理科等多学科有经验的结节病诊治专家依据国内外临床诊治经验和证据制定了本共识,旨在提高临床医生对肺结节病的认识水平,规范我国肺结节病的临床诊治,改善患者的生活质量和预后。
本共识也提出了我国结节病诊疗方面若干尚需解决的问题,期望通过建立全国范围内结节病患者数据库,健全我国结节病多学科、多中心合作机制,开展相关临床和基础研究,不断积累研究证据,提高临床诊治和科学研究水平。
二、概述结节病是一种病因及发病机制尚未明确的系统性肉芽肿性疾病,以中青年发病为主,女性发病率略高于男性;不同地域及种族之间的发病率、临床表现迥异,瑞典的年发病率达160/10万人,美国白种人的年发病率为49.8/10万人,非裔美国人为141/10万人[2],日本的年发病率约为1.01/10万人[1],我国尚缺乏结节病的流行病学资料。
典型的肺结节病表现为纵隔及对称性双肺门淋巴结肿大,伴或不伴有肺内阴影;常伴有眼、皮肤病变,也可累及肝、脾、淋巴结、涎腺、心脏、神经系统、骨骼和肌肉等组织和(或)器官。
结节病的诊断主要依靠临床、影像和病理学资料进行综合判断。
在受累部位组织活检明确为非干酪样坏死性上皮样细胞肉芽肿的基础上,结合患者的临床、影像学表现,除外其他病因后可确诊为结节病。
不同结节病患者的受累组织和(或)器官、临床表现、治疗反应及预后都具有较大的异质性,大多数患者预后良好,部分呈现自限性病程,约25%左右的患者表现为慢性、进展性病程,最终导致肺纤维化、肝硬化、致死性心律失常、失明等不可逆病变,严重影响患者的生活质量和寿命[1,2]。
肺结节亚洲共识指南推荐
指南推荐:
1. 性质未明肺结节
1.1 推荐:在胸片上新发现一个性质未明肺结节时,回顾该患者之前做的影像检查。
1.2 推荐:对于大小在 2 年内变化不明显的性质未明的肺结节,高危患者每年做 CT 筛查时间超过 2 年
1.3 推荐:对于胸片发现性质未明的肺结节患者,行低剂量螺旋 CT(最好是薄层)了解结节的特征,评估其为恶性的可能性(表1)
2. > 8 mm 性质未明的实性结节
2.1 推荐:对于 > 8 mm 性质未明的实性结节,应该由一个中心的多学科处理。
这个中心应有 CT/PET,良性病变的诊断能力(如肺结核)还有活检(手术或微创)
2.2 推荐:对于 > 8 mm 性质未明的实性结节,根据临床判断其为恶性的可能性。
如果可能,使用一个有适当区域注意事项说明的验证模型做定量评估。
2.3 推荐:对于 > 8 mm 性质未明的实性结节,有一下情况应该用 CT 进行监测:
▪临床上预测其为恶性的概率很低 (<5%)▪活检阴性,PET 评价病灶非高代谢
▪尽管充分了解疾病有进展的风险,患者更愿意这种非侵入性的处理方式
2.4 推荐:对于 > 8 mm 性质未明的实性结节,需要在 3-6 月,9-12 月,18-24 月进行连续的薄层 CT 的监测,之后,根据临床的判断和患者的意愿每年做一次。
2.5 推荐:对于 > 8 mm,其为恶性的可能性为 5-60%(中度)的性质未明的实性结节,在手术活检或继续做影像学监测前,可以考虑做 PET 进一步明确结节的特征。
注意不能用 PET 进行筛查。
2.6 推荐:对于 > 8 mm,其为恶性的可能性 > 60%(高)的性质未明的实性结节,功能性成像技术对术前进行分期可能比对结节的特征描述更重要。
2.7 推荐:对于 > 8 mm 性质未明的实性结节,在以下情况下进行非手术活检:
▪临床上预测其为恶性病变的可能性为中度(5-60%)
▪PET 显示结节高代谢
▪非手术活检结果为可疑阳性
▪患者已充分了解介入性诊断的程序
2.8 推荐:如果结节为恶性的可能性大,PET 可以进行术前分期,查找之前没有被发现的转移。
2.9 推荐:对于 > 8 mm 性质未明的实性结节,若患者选择手术活检,推荐行微创手术2.10 推荐:对于 > 8 mm 性质未明的实性结节,临床医生在作出处理前应该充分考虑患者的经济情况
3. 直径﹤8 mm 的实性结节
3.1 推荐:对于≦8 mm 肺癌风险较低的实性结节,行 CT 对结节的大小进行监测:
▪≦4 mm 的结节,根据患者的意愿和临床的判断,考虑进行每年的 CT 检查
▪﹥4 mm,≦6 mm 的结节,如果大小稳定,根据患者的意愿和临床的判断,考虑行每年行低剂量螺旋 CT 检查对其重新评估。
▪﹥6 mm,≦8 mm 的结节,如果大小稳定,根据患者的意愿和临床的判断,在 6 月、18-24 月行低剂量螺旋 CT 检查对其重新评估。
3.2 推荐:对于≦8 mm 肺癌高风险的实性结节,结节的大小行CT 进行监测:
▪≦4 mm 的结节,12 个月后复查 CT,之后根据患者的意愿和临床的判断,考虑进行每年的 CT 检查
▪﹥4 mm,≦6 mm 的结节,6-12 个月, 18-24 个月时行 CT 对其重新评估,若无明显变化,根据患者的意愿和临床的判断,每年复查。
▪﹥6 mm,≦8 mm 的结节,在 3 个月,6 个月,12 个月时行CT 对其重新评估,如果大小稳定,根据患者的意愿和临床的判断,每年复查。
4. 非实性(磨玻璃)结节(图 4)
4.1 推荐:对于≦5 mm 的非实性(纯磨玻璃)结节,根据患者的意愿和临床的判断,每年行 CT 检查监测。
4.2 推荐:对于﹥5 mm 的非实性(纯磨玻璃)结节,至少 3 年内每年做 CT 对结节进行再次评估,之后根据患者的意愿和临床的判断,每年行 CT 检查监测。
5. 部分实性结节(图 4)
5.1 推荐:≦8 mm 的部分结节,在 3 个月,12 个月,24 个月时行低剂量螺旋 CT 对其重新评估,如果结节稳定,根据患者的意愿和临床的判断,每年复查。
若有细菌感染的征象,应经验性地使用抗生素进行排查。
5.2 推荐:﹥8 mm 的部分结节,每 3 个月行低剂量螺旋 CT 对其重新评估,若有细菌感染的征象,应经验性地使用抗生素进行排查。
对于 3 个月后仍然存在的结节,可考虑行非手术活检和 / 或外科手术,在术前可行 PET 对其进行分期。
6. 一个或多个结节
6.1 推荐:除一个主要的结节外,还伴有一个或一个以上的其他结节,专家小组建议对每个结节进行单独评估,不排除根治性治疗,酌情考虑病理学确认是否为转移。
7. 介入性检查
7.1 推荐:当选择非手术活检时,选择哪种方法应考虑一下方面:
▪结节靠近胸壁或者位置较深,特别是不需要穿过肺裂,周围无肺气肿的情况下,可考虑使用 TTNA 或 TTNB
▪结节靠近支气管,可见支气管征,或气胸高危患者可考虑使用支气管镜
▪如果条件允许,可使用改良的支气管镜检查,特别是在结节较小还有结节周围有肺气肿的情况。