不稳定颈动脉粥样硬化斑块的影响因素分析
- 格式:docx
- 大小:15.75 KB
- 文档页数:2


颈部动脉有斑块是怎么回事现在有很多人会发现自己的颈部动脉有斑块,当出现这个现象的时候,很多人都不知道是怎么回事,虽然不清楚是怎么回事,但是有些人会对颈部动脉出现斑块比较重视,会到医院进行检查,但是有些人就会置之不理。
如果发现颈部动脉有斑块的现象,一定要引起重视,因为这很可能是全身的动脉出现了粥样硬化,所以要及时的到医院进行检查,早发现早治疗。
这样可以更好的预防出现脑中风的情况,现在就说说颈部动脉有斑块是怎么回事,什么人群更容易出现这个情况。
★情况一颈动脉是为脑部提供血液供应的主要动脉,因其位于颈部、位置表浅现已成为反映“动脉粥样硬化程度”最常用的检查部位。
正常情况下,颈动脉内-中膜厚度约为0.8-1.0 mm,当其数值大于1.5 mm则称之为颈动脉斑块。
★情况二颈动脉斑块是机体老化的自然属性,是全身动脉粥样硬化的局部表现, 50岁以上老年人或多或少都会出现颈动脉斑块,程度不同而已。
★情况三彩色多普勒超声是检查颈动脉最常用的检查方法,全面解读颈动脉彩超报告依据:颈动脉是否存在斑块,斑块是否导致管腔狭窄,是否影响了颈动脉的血流,是否引发头晕或“小中风”的症状。
★情况四颈动脉斑块需要切除吗?当颈动脉斑块造成管狭窄程度小于70%,每年行双侧颈动脉彩超检查,以关注颈动脉斑块的进展情况。
当颈动脉管腔狭窄程度大于70%,应择期手术治疗。
★情况五当颈动脉斑块为不稳定性斑块而引发“小中风”(一侧肢体活动不灵、语言障碍、眼睛黑朦)症状发作时,应引起高度重视,此时哪怕狭窄程度不到70%也应该及时接受手术治疗。
★情况六高血压、高血脂、糖尿病及吸烟的人群更容易长颈动脉斑块,控制“三高”、戒烟、清淡饮食及锻炼可控制颈动脉斑块的发展;但是,目前尚没有一种药物可消除颈动脉斑块,因此不要轻信任何民间偏方。
★情况七颈动脉内膜剥脱(开刀手术)或放置支架(微创手术)是处理颈动脉斑块的两大手术方法,当管腔重度狭窄或出现症状时才考虑此疗法。



《临床影像学评估颈动脉粥样硬化斑块的对比分析》篇一一、引言颈动脉粥样硬化斑块是动脉粥样硬化疾病在颈动脉中的表现,是心血管疾病的重要危险因素之一。
临床影像学技术在评估颈动脉粥样硬化斑块中扮演着重要角色,为早期诊断、病情评估和治疗效果提供了重要依据。
本文旨在对比分析不同临床影像学方法在评估颈动脉粥样硬化斑块中的应用,以期为临床实践提供参考。
二、方法1. 研究对象本研究选取了经临床确诊的颈动脉粥样硬化患者,共收集了100例患者的影像学资料。
2. 影像学方法(1)超声检查:采用高频超声探头对患者的颈动脉进行扫描,观察斑块的大小、形态及回声特点。
(2)数字减影血管造影(DSA):通过向体内注入造影剂,利用X线对血管进行造影,观察血管狭窄程度及斑块对血流的影响。
(3)磁共振血管成像(MRA):利用磁共振技术对血管进行成像,观察斑块的性质及与血管壁的关系。
(4)计算机断层扫描血管成像(CTA):通过多层面X线扫描及计算机重建技术,观察斑块的形态、大小及与周围组织的关系。
三、结果1. 不同影像学方法在评估颈动脉粥样硬化斑块中的应用(1)超声检查:超声检查操作简便、无创,可清晰显示斑块的形态、大小及回声特点。
对于软斑块及溃疡性斑块的诊断具有较高敏感性。
(2)DSA:DSA可直观显示血管狭窄程度及斑块对血流的影响,对于评估斑块的稳定性及决定治疗方案具有重要价值。
但为有创检查,需使用造影剂。
(3)MRA:MRA可清晰显示斑块的性质及与血管壁的关系,对于评估斑块是否引起血管狭窄及狭窄程度具有重要价值。
此外,MRA无辐射,适用于全身各部位血管的评估。
(4)CTA:CTA可清晰显示斑块的形态、大小及与周围组织的关系,对于判断斑块的稳定性及制定治疗方案具有重要意义。
但CTA为有辐射检查,需使用造影剂。
2. 对比分析四种影像学方法在评估颈动脉粥样硬化斑块中各有优缺点。
超声检查操作简便、无创,适用于初步筛查;DSA可直观显示血管狭窄程度及斑块对血流的影响,对于指导治疗方案具有重要意义;MRA无辐射,适用于全身各部位血管的评估;CTA可清晰显示斑块的形态、大小及与周围组织的关系,对于判断斑块的稳定性具有重要价值。

颈动脉不稳定性粥样硬化斑块形成的相关因素探讨陆继强;吕静云【期刊名称】《临床合理用药杂志》【年(卷),期】2009(2)18【摘要】目的探讨颈动脉不稳定性粥样硬化斑块与高血压、低高密度脂蛋白、高三酰甘油及糖尿病之间的关系,寻找脑梗死的危险因素。
方法对76例脑梗死住院患者经超声检查测量颈动脉内-中膜厚度(IMT),斑块大小、特征;并对其中32例不稳定斑块患者查相关的血清三酰甘油、高密度脂蛋白、血糖、血压等临床资料,分析颈动脉不稳定性粥样硬化斑块与相关临床资料的关系。
结果76例脑缺血住院患者中超声检出不稳定斑块32例。
32例中高血压29例,高密度脂蛋白降低14例,三酰甘油增高9例,糖尿病8例。
32例中23例有硬斑及不稳定斑块形成,9例单纯有不稳定斑块形成。
结论脑梗死患者颈动脉粥样硬化以斑块居多,其中不稳定斑块为重要的危险因素。
年龄、高血压、高密度脂蛋白降低及高三酰甘油是影响颈动脉斑块形成的危险因素,而高血压病在斑块发展中起重要作用。
【总页数】2页(P55-56)【关键词】颈动脉不稳定性斑块;脑梗死;危险因素【作者】陆继强;吕静云【作者单位】江苏省镇江市第三人民医院B超室;江苏省镇江市中医院【正文语种】中文【中图分类】R743【相关文献】1.颈动脉粥样硬化斑块形成的相关危险因素的临床探讨 [J], 金远志;王邦宁2.不稳定性颈动脉粥样硬化斑块的相关因素 [J], 刘逾前;李海波;张晓慧;康哲;王志辉3.颈动脉粥样硬化斑块形成机制、危险因素与脑梗死的相关性探讨 [J], 林艳;林峰4.中风康复胶囊对脑梗死颈动脉粥样硬化斑块及斑块形成相关因素的影响 [J], 赵平丽;吕哲;秦合伟5.老年2型糖尿病患者颈动脉粥样硬化与斑块形成的相关危险因素 [J], 戴雨濛; 张薇薇; 张伟; 孙梦雯; 严光因版权原因,仅展示原文概要,查看原文内容请购买。


·临床研究·急性缺血性脑卒中颈动脉粥样硬化斑块性质影响因素及ESM-1、Lp-PLA 2、miR-21鉴别价值分析陈杰1,任国勇1,王炜2,米英姿1作者单位1.太原钢铁(集团)有限公司总医院/山西医科大学第六医院神经内科太原0300082.山西省人民医院检验科太原030012收稿日期2023-07-15通讯作者米英姿jaytoalex@摘要目的:探讨急性缺血性脑卒中(AIS )颈动脉粥样硬化斑块性质影响因素及内皮细胞特异性分子-1(ESM-1)、脂蛋白相关磷脂酶A 2(Lp-PLA 2)、微小核糖核酸-21(miR-21)对斑块性质、分级及预后的鉴别价值。
方法:选取2020年2月~2023年2月太原钢铁(集团)有限公司总医院AIS 患者120例,收集AIS 患者的临床资料,测定其颈动脉粥样硬化斑块的性质和分级,测定AIS 患者血清ESM-1、Lp-PLA 2、miR-21水平,评定短期预后。
比较不同斑块性质AIS 患者临床资料及血清ESM-1、Lp-PLA 2、miR-21水平,Logistic 回归分析AIS 颈动脉粥样硬化斑块性质影响因素,绘制受试者工作特征(ROC )曲线评价血清ESM-1、Lp-PLA 2、miR-21对AIS 颈动脉粥样硬化斑块性质的鉴别价值,Spearman 相关性分析血清ESM-1、Lp-PLA 2、miR-21与AIS 颈动脉粥样硬化斑块分级的关系,比较联合血清ESM-1、Lp-PLA 2、miR-21鉴别易损斑块与稳定斑块患者短期预后情况。
结果:120例AIS 患者经颈动脉超声检查可知,25例斑块未形成,95例斑块形成(其中稳定斑块38例,易损斑块57例);斑块分级:1级38例,2级32例,3级25例。
易损斑块患者TG 、LDL-C 、ESM-1、Lp-PLA 2、miR-21均高于稳定斑块(P <0.05);TG 、LDL-C 、ESM-1、Lp-PLA 2、miR-21均为AIS 颈动脉粥样硬化斑块性质影响因素(P <0.05);绘制ROC 曲线,发现联合血清ESM-1、Lp-PLA 2、miR-21鉴别诊断AIS 颈动脉粥样硬化斑块性质的AUC 最大,为0.899,具有较好诊断效能;血清ESM-1、Lp-PLA 2、miR-21与AIS 颈动脉粥样硬化斑块级别呈正相关关系(P <0.05);联合血清ESM-1、Lp-PLA 2、miR-21鉴别易损斑块患者短期预后良好率低于稳定斑块患者(P <0.05)。


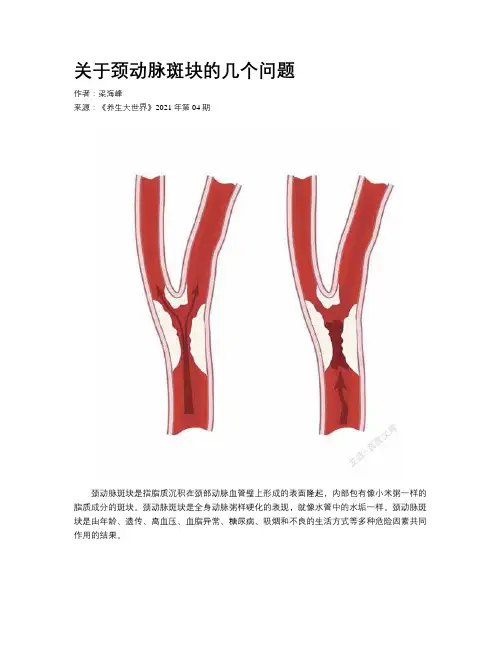
关于颈动脉斑块的几个问题作者:梁海峰来源:《养生大世界》2021年第04期颈动脉斑块是指脂质沉积在颈部动脉血管壁上形成的表面隆起,内部包有像小米粥一样的脂质成分的斑块。
颈动脉斑块是全身动脉粥样硬化的表现,就像水管中的水垢一样。
颈动脉斑块是由年龄、遗传、高血压、血脂异常、糖尿病、吸烟和不良的生活方式等多种危险因素共同作用的结果。
颈动脉斑块是脑缺血梗死的重要危险因素,大约25%~30%的颈动脉斑块和缺血性脑梗死相关。
颈动脉斑块严重的可以造成颈动脉狭窄,导致脑组织血液灌注不足,出现头晕、黑朦、思维模糊等表现。
往往在突然从卧位改为坐位或从坐位变成站立位时发生。
(一)发现颈动脉斑块,了解斑块是否稳定,是否造成了颈动脉狭窄,这些信息对脑梗死的防治具有重要的意义。
(二)颈动脉位置表浅,超声容易准确的测量。
因此,颈动脉可以作为反映全身动脉粥样硬化情况的窗口。
在同样的人体内环境下,颈动脉出现斑块可以间接地反映其他部位的动脉,如冠状动脉、颅内动脉的动脉粥样硬化情况。
(三)颈动脉超声可以清楚地测量颈动脉内中膜的厚度和斑块的稳定程度,相对于CT血管造影、核磁等检查,更加方便和经济。
颈动脉超声报告中经常会出现上述名词。
它们是根据颈动脉粥样硬化严重程度划分的,比斑块还轻的称为颈动脉内中膜增厚(大于等于1毫米),当内中膜大于等于1.3毫米就被称为斑块,斑块进一步增大就会导致颈动脉狭窄。
我们不赞成所有的人都去检查颈动脉超声,但是对于有下列情况之一者,应当做颈动脉超声检查。
(一)有高血压、血脂异常、糖尿病、吸烟、肥胖、有卒中家族史、年龄大于55岁等危险因素者。
(二)当患者出现脑部缺血症状时要随时检查。
建议没有缺血症状的颈动脉斑块患者一年左右复查一次颈动脉超声。
积极控制高血压、血脂异常、糖尿病、高同型半胱氨酸血症、肥胖、吸烟等危险因素,尽量避免饮酒。
对于颈动脉明显狭窄或者狭窄部位呈不稳定状态的患者,或者出现脑缺血症状的颈动脉狭窄患者,需要进行颈动脉支架植入术或外科颈动脉内膜剥脱术。
1848氧血症、高碳酸血症、c反应蛋白异常的比较,结果显示,H bA,。
>7%组白细胞异常、低氧血症、高碳酸血症及C R P增高的阳性率明显高于H bA,。
47%组,差异有统计学意义(P< 0.05,见表1)。
2.2病原分布情况血糖控制达标组痰培养阳性结果9例,阳性率50%,合并两种以上细菌感染3例,占33.33%。
血糖不达标组痰培养阳性结果22例,阳性率57.98%,合并两种以上细菌感染1l例,占50%。
总体的病原菌分布情况见表2。
2.3H bA。
47.O%组与H bA,。
>7%组进行平均抗生素使用时间、住院时间及治疗转归的比较H bA,。
>7%组抗生素应用时间、住院时间及死亡人数均较H bA。
≤7.0%组多,差异有统计学意义(P<0.05,见表3)。
表l两组患者实验室检查阳性率比较[n(%)】T abl e1C om par i s on o f s om e i nd exes bet w een t w o gr o ups表2糖尿病肺部感染痰培养药敏结果分析T abl e2D i abetes drug susc ept i bi l i t y re sul t s of pul m onar y i nfe c t i on of spu r um c u l t u r e表3两组抗生索使用时间、平均住院时间及治疗转归比较T abl e3C om par i s on of s om e i nd exes be t w ee l l t w o gr o ups3讨论随着人们生活水平的提高、饮食结构改变及人口老龄化,糖尿病患病率不断升高,而糖尿病合并肺部感染在糖尿病感染性疾病中占有重要位置。
据报导糖尿病合并感染的发生率约为32.7%一90.5%,肺部感染约占糖尿病合并感染的45%,其病死率可达41%u1,本研究与此基本相符,糖尿病患者易并发肺部感染可能与以下因素有关:(1)长期的高血糖状态有利于细菌的生长捧1。
影响颈动脉斑块的相关因素分析费世早;陈观保;庞洪波;葛艺东【摘要】目的:研究颈动脉斑块的影响因素及药物治疗的效果.方法:运用彩色多普勒超声检测颈动脉斑块及血管中内膜厚度,并检测血脂、血小板、C-反应蛋白等指标的变化,观察经阿托伐他汀治疗后各指标的变化.结果:经阿托伐他汀治疗后,颈动脉斑块有所缩小,且中内膜厚度变薄,差别有显著意义(P<0.05),CRP、低密度脂蛋白、高密度脂蛋白、血小板治疗前后及与对照组比较,差别均有显著意义(P<0.01).结论:颈动脉斑块与C-反应蛋白、低密度脂蛋白、高密度脂蛋白及血小板的水平相关;阿托伐他汀治疗能稳定、逆转斑块.%Objective:To examine the factors involved in carotid plague formation and its sizes and the outcomes of medication. Methods: We performed color Doppler ultrasonography in all patients for detecting carotid plague condition and common carotid artery intima-media thickness (IMT) and examined the blood fat, platelets and c-reactive protein (CRP) for changes of theae levels after medication of atorvastatin. Results: After atorvastatin therapy, the carotid plague was reduced and IMT became thinner(P<0.05). The levels of CRP, low density lipopro-tein(LDL), high density lipoprotein (HDL) and platelets were significantly different from pre-and post-medication as compared with the con-trols(P<0.01). Conclusion: Carotid plague formation and its diameter appears associated with levels of CHF, LDL, HDL and platelets. Atorvastatin can effectively manage the plague and even produce reverse effects.【期刊名称】《皖南医学院学报》【年(卷),期】2012(031)002【总页数】4页(P116-119)【关键词】颈动脉斑块;彩色多普勒超声;中内膜厚度;C-反应蛋白;低密度脂蛋白;高密度脂蛋白;阿托伐他汀【作者】费世早;陈观保;庞洪波;葛艺东【作者单位】芜湖市第二人民医院神经内科,安徽芜湖241000;芜湖市第二人民医院神经内科,安徽芜湖241000;芜湖市第二人民医院神经内科,安徽芜湖241000;芜湖市第二人民医院超声科,安徽芜湖241000【正文语种】中文【中图分类】R743.3脑卒中特别是缺血性卒中是危害人类健康的最重要疾病之一。
睡眠呼吸暂停相关性高血压中颈动脉粥样硬化及不稳定斑块的患病率及影响因素朱秀宁【摘要】目的调查睡眠呼吸暂停相关性高血压中颈动脉粥样硬化及不稳定斑块的患病率及影响因素.方法 180例睡眠呼吸暂停相关性高血压患者作为病例组,根椐其AHI分为三组,80例为轻度组,70例为中度组,30例为重度组,同时选取80例AHI<5原发性高血压患者作为对照组,对所有患者一般资料进行比较,同时测定患者血脂水平及颈动脉中内膜厚度、斑块形成情况.结果病例组与对照组相比,年龄、体重指数、血压及血脂差异显著.中度组与重度组动脉粥样硬化率有显著差异,OSA是颈动脉粥样硬化发生的危险因素,OSA与不稳定斑块的发生无明显相关,而血脂、年龄及病程与颈动脉粥样硬化及不稳定斑块均明显相关.结论睡眠呼吸暂停相关性高血压患者颈动脉粥样硬化与阻塞性睡眠呼吸暂停独立相关,血脂、年龄,病程与粥样硬化及不稳定斑块形成有关.【期刊名称】《临床肺科杂志》【年(卷),期】2012(017)012【总页数】3页(P2290-2291,2293)【作者】朱秀宁【作者单位】543000,广西,梧州,梧州市人民医院【正文语种】中文睡眠呼吸暂停相关性高血压是一种常见的高血压特殊类型,患者主要表现为夜间血压持续升高并伴频繁发作的阻塞性睡眠呼吸暂停(OSA)。
临床研究表明,由于此类患者受OSA与高血压的双重影响,较其他人群更易患严重的心血管损害。
颈动脉粥样硬化作为早期心血管损害的敏感指标,目前,已有学者研究OSA是患者发生颈动脉粥样硬化及缺血性脑卒中的独立危险因素[1]。
本文旨在通过对180例睡眠呼吸暂停相关性高血压患者临床资料进行回顾性分析,以探讨高血压中OSA 与颈动脉粥样硬化的关系及其对不稳定斑块形成的影响,现报道如下。
一、选用我科自2009年3月至2012年3月期间收治的高血压合并OSA的患者,其中男性120例,女性60例;本组病例高血压诊断均符合2004年《中国高血压诊治指南》标准[2],本组OSA患者均有以下症状:睡眠时打鼾、白天嗜睡、不明原因的高血红蛋白血症、难治性高血压(使用包括利尿剂在内的共3种或3种以上药物治疗时,血压仍然不能控制者)。
如对您有帮助,可购买打赏,谢谢
颈动脉血管斑块的病因及临床表现
导语:在临床上,颈动脉血管斑块的出现,多是因为颈动脉粥样硬化所致,因此,对于造成该症出现的原因,大家就可以参考下文内容进行了解。
颈动脉
在临床上,颈动脉血管斑块的出现,多是因为颈动脉粥样硬化所致,因此,对于造成该症出现的原因,大家就可以参考下文内容进行了解。
颈动脉血管斑块的病因:
颈动脉斑块的形成与动脉粥样硬化相同,受多种因素影响。
其中年龄>60岁、男性、长期吸烟史、高血压病史、糖尿病史及高脂血症等是颈动脉斑块形成的危险因素。
颈动脉血管斑块的临床表现:
根据是否产生相关的脑缺血症状,分为有症状性和无症状性两大类(同颈动脉狭窄):
1.症状性
(1)短暂性脑缺血发作(TIA) 可表现为一过性单侧肢体感觉、运动障碍、单眼失明或失语等,一般仅持续数分钟,发病后24小时内完全恢复。
发作过后查体无明确阳性体征,影像学检查无局灶性病变;
(2)缺血性脑卒中常见临床症状有一侧肢体感觉和/或运动障碍、失语,严重者可出现昏迷。
查体可有相应神经系统定位体征,影像学检查可见局灶性病变。
2.无症状性
许多颈动脉硬化性疾病患者临床上没有任何神经系统症状或仅有一些非特异性表现,如头晕、头痛、晕厥等。
生活中的小知识分享,对您有帮助可购买打赏。
颈动脉粥样硬化斑块的危险因素及对缺血性脑卒中的影响于鹏;牛永清【期刊名称】《中国处方药》【年(卷),期】2016(014)008【摘要】Objective To evaluate the relationship among carotid atherosclerosis-cerebral infarction and its risk factors.Methods Color uhtasonography was used in 117 cases of cerebral infarction for the observation of atherosclerosis. Blood lipid,blood glucose and fibrinogen were detected.Results 91 cases (77.8%)were found to form carotid plaques and carotid stenosis was found in 10 cases. With carotid artery plaque as dependent variables, gender, age, diabetes, hypertension, dyslipidemia as independent variables, using Logistic regression analysis showed that age, smoking, diabetes were independent risk factors may have contributed to the occurrence of plaque. Carotid artery plaque total cholesterol, LDL-C, glucose, fibrinogen levels were significantly higher than those without plaque group(P<0.05).Conclusion Closely related to carotid atherosclerotic plaques and cerebral infarction, age, smoking and diabetes occurs carotid atherosclerotic plaque is an independent risk factor.%目的:探讨颈动脉粥样硬化斑块的危险因素与对缺血性脑卒中的影响。
不稳定颈动脉粥样硬化斑块的影响因素分析
目的:探讨颈动脉粥样硬化斑块不稳定性与外周血白细胞、血小板及血脂、尿酸、血糖的关系。
动脉粥样硬化受累动脉多种病变合并存在,可有局部脂质沉积及纤维组织
增生、钙质沉着,继发性病变有斑块破裂、斑块内出血、局部血栓形成。
粥样
硬化斑块分为稳定斑块和不稳定斑块,不稳定斑块与卒中的发生和复发关系密切。
本文通过回顾性研究,探讨外周血白细胞、血小板及血脂、尿酸、血糖与
颈动脉粥样硬化斑块不稳定性的关系。
1.影响因素之一——白细胞
慢性炎症是动脉粥样硬化发生发展的主要原因,中性粒细胞作为炎症反应
的因子,通过募集巨噬细胞并与抗原提呈细胞相互作用,加重炎症反应,同时,中性粒细胞分泌炎症介质参与急性组织损伤,活化的中性粒细胞粘附于内皮细
胞表面造成内皮功能紊乱,长期炎症导致血管平滑肌增殖、微小血管形成以及
随后的动脉硬化。
血小板和淋巴细胞是血栓和免疫炎症过程中的主要细胞成分,激活的血小板可释放多种可溶性介质,参与调控淋巴细胞的激活、增殖以及细
胞因子的分泌,进而对动脉粥样硬化的发生、发展发挥重要影响。
患者血浆中
淋巴细胞总数降低,导致机体的抗炎能力减弱,使低度炎症持久存在,故有学
者提出淋巴细胞减少与动脉硬化进展相关。
2.影响因素之二——血小板
血小板分布宽度是反应血小板激活和释放的指标。
任何在血管内皮细胞的
过度反应都是导致动脉粥样硬化发展的重要因素,血小板增大说明血小板的活
性增强,相比于正常大小的血小板,其与胶原聚合更迅速,产生更多的血栓素
A2。
血小板分布宽度是颈动脉粥样硬化斑块不稳定性的独立危险因素。
3. 影响因素之三——血脂
高水平的血清尿酸促进低密度脂蛋白及胆固醇等脂类的氧化、沉积,使得
动脉内膜增厚及氧自由基生成增加,破坏动脉内皮细胞,加速动脉粥样硬化进程。
同时尿酸激活血小板凝血系统,进一步促使血栓形成。
美国国家心肺和血
液研究所进行的一项纳入 4866 名参与者的大型研究,提示血清 UA水平越高,动脉粥样硬化越严重。
4. 影响因素之四——尿酸
本研究亦得出血尿酸水平升高是颈动脉粥样硬化斑块不稳定性的独立危险
因素。
中国成人血脂异常防治指南( 2016 年修订版)已明确指出,LDL-C 或 TC 升高为特点的血脂异常是动脉粥样硬化性心血管疾病首要的危险因素,降低
LDL-C 水平,显著减少动脉粥样硬化性心血管疾病的发病、死亡危险,其他类
型的血脂异常、TG 增高或HDL-C 降低与动脉粥样硬化性心血管疾病的发病危
险的升高存在关联。
5. 影响因素之五——血糖
糖代谢紊乱是动脉粥样硬化的危险因素之一。
高血糖作用血管内皮细胞及
血管平滑肌细胞,促进动脉粥样硬化的发生、发展。
乳酸脱氢酶(LDH)几乎存在于人体所有组织中,江志奎等研究发现动脉粥样硬化兔模型在喂食高胆固醇
饲料4 w 或 12 w 时,血清 LDH 升高与动脉粥样硬化的进程相关。
但该研究
颈动脉粥样硬化斑块不稳定组LDH 明显下降,考虑与该组患者口服他汀类药物
较规范导致 LDH 下降有关,或者有其他笔者未能解释的原因。
通过以上研究,血小板分布宽度、血糖、尿酸是颈动脉粥样硬化斑块不稳
定的独立危险因素。
这些指标虽然敏感性高、特异性较低,但获取简单便捷、
费用低、可重复性强,值得临床重视和推广。