腮腺颈部疾病的影像诊断-精品文档
- 格式:ppt
- 大小:2.17 MB
- 文档页数:90


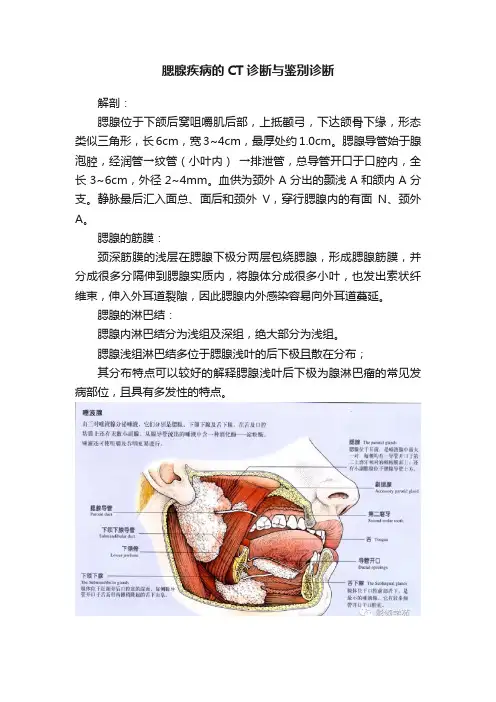
腮腺疾病的CT诊断与鉴别诊断解剖:腮腺位于下颌后窝咀嚼肌后部,上抵颧弓,下达颌骨下缘,形态类似三角形,长6cm,宽3~4cm,最厚处约1.0cm。
腮腺导管始于腺泡腔,经润管→纹管(小叶内)→排泄管,总导管开口于口腔内,全长3~6cm,外径2~4mm。
血供为颈外A分出的颞浅A和颌内A分支。
静脉最后汇入面总、面后和颈外V,穿行腮腺内的有面N、颈外A。
腮腺的筋膜:颈深筋膜的浅层在腮腺下极分两层包绕腮腺,形成腮腺筋膜,并分成很多分隔伸到腮腺实质内,将腺体分成很多小叶,也发出索状纤维束,伸入外耳道裂隙,因此腮腺内外感染容易向外耳道蔓延。
腮腺的淋巴结:腮腺内淋巴结分为浅组及深组,绝大部分为浅组。
腮腺浅组淋巴结多位于腮腺浅叶的后下极且散在分布;其分布特点可以较好的解释腮腺浅叶后下极为腺淋巴瘤的常见发病部位,且具有多发性的特点。
浅深叶划分:以下颌后静脉与胸锁乳突肌内侧的连线(或面神经)为界分为深叶和浅叶,以耳垂为界分为上下极,在矢状位上以下颌后静脉为界将浅叶再分为前上、下极和后上、下极。
涎 腺 疾 病 WHO 涎腺肿瘤组织学分类恶性上皮性肿瘤(1)腺泡细胞癌 2)粘液表皮样癌 3)腺样囊性癌(4)多形性低度恶性涎癌 5)上皮-肌上皮癌(6)非特异性透明细胞癌 7)基底细胞涎癌(8)皮脂腺癌 9)皮脂淋巴腺癌 10)囊腺癌(11)低度恶性筛状囊腺癌 12)黏液腺癌 13)嗜酸性腺癌(14)涎腺导管癌 15)非特异性涎癌 16)肌上皮癌(17)多形性腺瘤癌变 18)癌肉瘤 19)转移性多形性腺瘤(20)鳞状细胞癌 21)小细胞癌 22)大细胞癌(23)淋巴上皮癌 24)成涎细胞瘤2.良性上皮性肿瘤(1)多形性腺瘤(2)肌上皮瘤(3)基底细胞腺瘤(4)Warthin瘤(5)嗜酸性腺瘤(6)小管状腺瘤(7)皮脂腺腺瘤(8)淋巴腺瘤—皮脂腺型—非皮脂腺型(9)导管乳头状瘤—内翻性导管乳头状瘤—导管内乳头状瘤—乳头状涎腺瘤(10)囊腺瘤3.软组织肿瘤(1)血管瘤4.淋巴造血系统肿瘤(1)霍奇金淋巴瘤(2)弥漫性大B细胞淋巴瘤(3)结外边缘区B细胞淋巴瘤5.继发性肿瘤•腮腺肿瘤的病理类型复杂, 其中绝大多数是上皮性肿瘤, 约占95%, 非上皮来源的肿瘤较少见, 约占5% ,•腮腺肿瘤中80% 为良性, 20%为恶性,因此,上皮性良性肿瘤是最常见的类型.•腮腺肿瘤占涎腺肿瘤80%以上,其次是颌下腺5-10%,舌下腺约1%。



精选原创:手把手教会你---腮腺腺淋巴瘤的CT、MRI表现精准医疗,影像先行;共享影像,合作共赢病史病例1,男,56岁,CT19017010主诉:左腮腺区肿物半年余。
左侧腮腺区见一结节状软组织肿块影,边缘不规则但境界较清楚,大小约18*27*33mm,平均CT值约41Hu,增强扫描动脉期病灶呈明显不均匀强化,峰值达126HU,静脉期强化程度明显下降,CT值为62HU,呈“快进快出”表现,病灶内见有小血管进入。
大体病理:术中见左腮腺区下极见约4.0cm×4.0cm不规则肿物,质软,包膜欠完整,与周围组织明显粘连。
病理检查(190419):左腮腺肿物---Warthin瘤。
病例2,男,54Y,CT平扫、MRI平扫+增强检查主诉:发现右腮腺区肿物5年余。
右侧腮腺区见一软组织密度肿块影,边缘不规则,有分叶,平均CT 值约46Hu。
影像学报告右侧腮腺后下区见范围约26mm×18mm×28mm异常信号区,以浅叶分布为主,病灶T1呈低-中等信号、T2呈中-高信号为主,内见液性及纤维信号,境界清晰,STIR-DWI(b=600)病灶未见弥散受限,增强动脉期病灶呈较均匀中高度强化,静脉期强化程度下降,边界较平扫更清晰。
大体病理术中见右腮腺区下极见约4.0cm×4.0cm不规则肿物,质软,包膜完整,与周围组织无明显粘连。
病理检查(190379):右腮腺Waithin瘤。
腮腺腺淋巴瘤(Warthin瘤)是腮腺较常见的良性肿瘤之一,其发病率仅次于腮腺多形性腺瘤(混合瘤),近年来其发病率有增高趋势。
Warthin瘤病灶直径一般3~4cm以下,大多数发生在腮腺,罕见于颌下腺、小涎腺。
临床上大多数患者发现耳前下无痛性肿块或生长缓慢的肿块为主诉,一般多见于50岁以上男性患者。
病史1周~4年不等,体检病灶呈圆形、类圆形或分叶状,边界清,活动度可,质地中等偏硬。
鉴别诊断①多形性腺瘤:又名混合瘤,为腮腺最常见良性肿瘤,发病年龄较Warthin瘤小,一般30-50岁,中年女性为多,病灶以单侧单发为主,增强动脉期轻度强化,延迟期进一步强化,与Warthin瘤明显区别。




