(完整word版)心电图诊断学要点
- 格式:doc
- 大小:71.50 KB
- 文档页数:8

心电图分析步骤1.确定节律,测量心率2.依次分析P、测量PR间期、QRS波、观察ST段、T波、测量QT间期3.测量电轴4.报告的形式:确定者,写出结论不完全确定,先描述,后结论完全不确定,描述现象心电图测量每小格,0.04s,0.1mV心率=60/RR间期或PP间期波段测量:P波和QRS波时间:12导联中最早到最晚PR间期:最早P波起点到最早QRS波起点QT间期:最早QRS波起点到最晚T波终点心电轴判断:以QRS波群Ⅰ+,Ⅲ+,电轴不偏(-30˚~90˚)Ⅰ-,Ⅲ+,电轴右偏(-30˚~-90˚)右心室肥厚、左后分支阻滞Ⅰ+,Ⅲ-,电轴左偏(90˚~180˚);左心室肥厚、左前分支阻滞不确定电轴(-90˚~-180˚);正常人变异、肺心病、冠心病、高血压心脏的偱长轴转位(常人亦可见到)心尖向心底;正常V3或V4导联R/S大致相等顺钟向转位:V3V4导联转向左心室方向,出现在V5V6,R/S<1;右心室肥厚逆钟向转位:V3V4导联转向右心室方向,出现在V1V2,R/S>1;左心室肥厚正常心电图波形特点和正常值(波形的形态、时间、电压)1.P波(心房除极):<0.12s;肢体导联<0.25mV,胸导联<0.2mV;Ⅰ、Ⅱ、avF, V4-V6导联直立;avR导联倒置;其它导联直立、倒置、或双相2.PR间期(房室传导时间):0.12~0.20s;和年龄相关;>房室传导阻滞;<预激综合征3.QRS波群(心室除极):QRS时间<0.11s,0.06~0.10s;肢导联:R I<1.5mV,R I+S III<2.5mV胸导联:R V1<1.0mV,R V5<2.5mVR V5+S V1<4.0mV(M)、3.5mV(F)R V1+S V5<1.2mV左室高电压:R V5+S V1>4.0mV(M)、3.5mV(F),或R V5>2.5mVQRS低电压:I+II+III综合电压<1.5mV4.J点:QRS波群的终末与ST段起始之交接点,大多数在等电位线上5.ST段(心室缓慢复极):下移一般不超过0.05ms,6.T波(心室复极):1/10R<T<1/2R7.QT间期:心率快,QT短;0.36-0.44s;延长,药物影响(奎尼丁)、先天性QT延长综合征8.μ波:胸导联出现,<1/2T;增高,高血钾;倒置,高血压、冠心病右心房肥大:P波尖而高耸,>=0.25mV,“肺型P波”左心房肥大:P波增宽,>=0.12s,双峰型,两峰间距>=0.04s,“二尖瓣型P波”心室肥厚双心室肥大1.大致正常心电图2.一侧心室肥大(另一侧被掩盖)3.双心室肥大的表现:左心室肥大+电轴右偏或V1高R波右心室肥大+RV5高电压心肌缺血冠心病→冠状动脉粥样硬化→冠状动脉供血不足→心肌局部缺血→影响心室复极→心电图ST段、T波的改变缺血型心电图改变(T波),损伤型心电图改变(ST段)正常,心外膜完成复极早于心内膜,可看做是从心外膜向心内膜推进。

诊断心电图知识点总结一、心电图的基本原理心电图是通过记录心脏的电活动来反映心脏功能的一种检查方法。
心脏的电活动主要由心脏肌细胞的去极化和复极化过程所产生,这种电活动可以在体表上被检测到并记录下来。
心电图的记录是通过体表电极将心脏的电活动传导到纸上形成图形来完成的。
心电图的记录包括心电图波形(P波、QRS波和T波)和时间间隔的测量,通过对心电图的分析可以获得心脏的许多信息,例如心率、心律、心室肥大、心室复极化异常等。
二、正常心电图的特征1. P波:P波是心房去极化的电活动,代表心房收缩。
在心电图上,P波通常应该是正向的,并且形态规则,持续时间正常。
2. PR间期:PR间期是P波结束到QRS波开始的时间间隔,它代表心房去极化到心室去极化的传导时间。
正常情况下,PR间期的持续时间应该在0.12-0.20秒之间。
3. QRS波:QRS波是心室去极化的电活动,代表心室收缩。
在心电图上,QRS波通常应该是对称的,形态规则,持续时间正常。
4. ST段:ST段是心室去极化到复极化的时间间隔,它代表心室肌收缩的过程。
在正常情况下,ST段应该是等电位水平的,并且与基线平行。
5. T波:T波是心室复极化的电活动,代表心室舒张。
在心电图上,T波通常应该是对称的,形态规则,持续时间正常。
6. QT间期:QT间期是心室去极化的整个时间间隔,它代表心室去极化的总时间。
正常情况下,QT间期的持续时间应该在0.35-0.44秒之间。
以上是正常心电图的一些特征,对于临床医生来说,了解这些特征可以帮助他们快速诊断心电图的异常情况。
三、心律失常的诊断心律失常是指心脏的搏动节律异常,主要包括心动过缓、心动过速和心律不齐等情况。
心电图的诊断可以帮助医生判断心律失常的类型和程度,及时采取相应的治疗措施。
1. 心动过缓:心动过缓是指心率低于60次/分钟,常见的心动过缓有窦性心动过缓、房室传导阻滞等。
在心电图上,可以通过测量RR间期和观察P波与QRS波之间的关系来判断心动过缓的类型。


常规心电图诊断规范第一部分以形态改变为主的心电图诊断书写要求一、正常心电图1、正常心电图必须保证心电图的图面及各项参数都属正常范围内,如参数有偏差应纠正。
2、正常心电图电轴在-30度~+ 90度范围内。
3、窦性心律的P-P间期互差小于或等于120ms时,直接诊断为正常心电图。
当P-P间期互差大于120ms时,诊断窦性心律不齐。
二、电轴偏移1、电轴左偏:-30度~ -90度:Ⅰ导联主波向上,Ⅲ导联主波向下,Ⅱ导联R/S﹤1。
2、电轴右偏:90度~180度:Ⅰ导联主波向下,Ⅲ导联主波向上。
3、电轴极度右偏:180度~270度(-90~-180度):Ⅰ,Ⅲ导联主波均向下。
(SⅠSⅡSⅢ现象:Ⅰ,Ⅱ,Ⅲ导联R/S﹤1)4、六个肢体导联均呈R/S=1,则其QRS额面电轴为0度。
三、心脏转位1、注意胸前电级安放位置的准确性。
2、逆钟向转位:Ⅴ1导联R/S>1,或Ⅴ1导联R/S<1,但Ⅴ2导联R/S>1;如Ⅴ1导联R/S<1,Ⅴ2导联R/S=1时,不要下此诊断。
3、顺钟向转位:当Ⅴ5或Ⅴ6导联R/S<1,Ⅴ1呈QS或rS时再作诊断。
四、低电压1、肢体导联低电压:所有肢体导联电压均<5mm。
2、胸导联低电压:所有胸前导联电压均<8mm。
3、全导联低电压:符合上述两条标准。
五、短P-R间期1、只要有1个导联的P-R间期达到120ms就不下此诊断2、P-R间期<120ms,QRS异常,应分别诊断。
例:(1)短P-R间期;(2)完全性右束支阻滞等。
3、临床上即使有室上性心动过速病史,也不要诊断L-G-L综合征。
六、ST段改变1、等电位线(1)以P-R段或QRS波起点为基准。
(2)基线不稳时,可以2个QRS波群起点的连线为等电位线。
(3)ST段的测量点为J点后60ms或80ms计(根据心率调整)。
2、ST段抬高:应描述ST段抬高的形态及幅度。
例:弓背向上型、下斜型、马鞍型、凹面向上型等。
(1)正常人ST段抬高于肢体导联不超过1 mm,Ⅴ1、Ⅴ2不超过3 mm,V3不超过5 mm,Ⅴ4~Ⅴ6不超过1 mm。

心电图有关知识点总结一、心脏电生理学基础知识1. 心脏的电生理活动人体心脏是由心脏肌肉组织构成,心脏肌细胞具有自律兴奋性、传导性和可兴奋性。
心脏的电生理活动主要包括兴奋传导过程、动作电位的产生和传导,心脏肌肉的收缩与舒张等。
2. 心脏电活动的来源心脏的电活动主要由窦房结、房室结、His束和心室肌细胞四部分组成,并由这些组成传导系统组成心脏的传导系统。
二、心电图的概念和原理1. 心电图的概念心电图是一种用来记录心脏电活动的无创诊断方法。
通过将心脏电活动转化为图形,用以评估心脏的功能及诊断心脏疾病。
通常通过电极将心脏的电信号转化为实时的图像来显示。
2. 心电图的原理心电图的记录原理是利用一定数量的电极粘贴在患者的身体表面,电极感受到的心脏电信号被放大并记录下来。
记录的信号通过一定的仪器转换为图像,并由医生来解读。
三、心电图的图形识别1. 心电图的形态心电图通常由P波、PR间期、QRS波群、ST段和T波组成。
P波代表心房去极化、QRS波代表心室去极化、ST段和T波代表心室收极化。
2. 心电图的基本识别通过观察P波、QRS波和T波的形态、幅度和时间特征,可以初步判断心电图的正常与异常。
3. 心电图的异常波形常见的心电图异常包括ST段抬高或压低、T波倒置、心室颤动等。
这些异常波形通常代表着心脏疾病的存在。
四、心电图的临床应用和诊断意义1. 心电图在心脏疾病诊断中的应用心电图作为一种无创诊断方法,在心脏病的诊断中具有重要的临床意义。
通过心电图可以评估心脏节律的规律性,检测心脏肥大、心肌缺血、心律失常等病变。
2. 心电图在急救中的应用心电图在心脏急救中起着至关重要的作用。
例如,在心脏骤停的急救中,通过心电图可以及时评估心脏活动,判断是否需要进行心肺复苏和除颤。
3. 心电图在心脏病患者的长期监测中的应用对于心脏病患者来说,进行定期的心电图检查可以帮助医生监测疾病的进展情况,及时调整治疗方案。
同时,心电图还可以用于监测心脏瓣膜疾病、心脏电生理异常等。


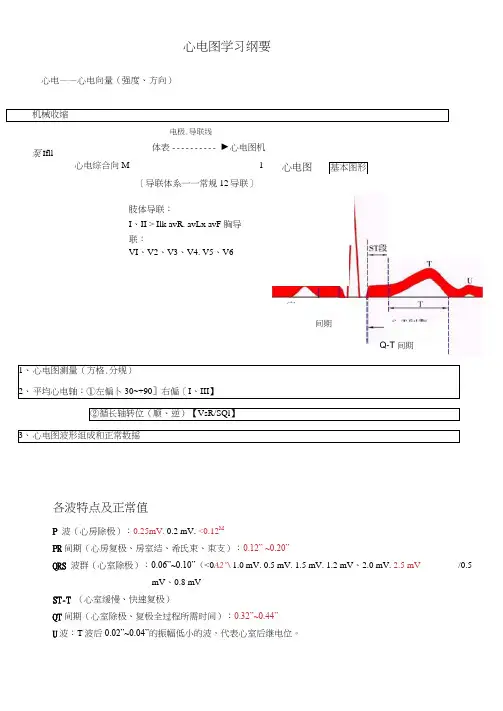
心电图学习纲要心电——心电向量(强度、方向) 机械收缩1、 心电图测量(方格.分规)2、 平均心电轴:①左偏卜30~+90]右偏[I 、III 】②循长轴转位(顺、逆)【VsR/SQl 】3、 心电图波形组成和正常数摇各波特点及正常值P 波(心房除极):0.25mV. 0.2 mV. <0.12MPR 间期(心房复极、房室结、希氏束、朿支):0.12” ~0.20”QRS 波群(心室除极):0.06”~0.10”(<0A2"\ 1.0 mV. 0.5 mV. 1.5 mV. 1.2 mV 、2.0 mV. 2.5 mVmV 、0.8 mVST-T (心室缓慢、快速复极)QT 间期(心室除极、复极全过程所需时间):0.32”~0.44”U 波:T 波后0.02”~0.04”的振幅低小的波,代表心室后继电位。
泵 Ifll 电极.导联线体表 ---------- ►心电图机心电综合向M ------------------------------------------ 1[导联体系一一常规12导联]心电图 基本图形肢体导联:I 、II > Ilk avR. avLx avF 胸导联:VI 、V2、V3、V4. V5、V6 /0.5宀间期Q-T 间期V3~V4易见,增髙一低血钾。
"\丿电图牛寺点:快、短、右室优、T变大房室肥大右房大:p波髙尖,>0.25 mV,“肺型p波”,VI导联p波直立,^0.15 mV,如p双向,振幅和N0・20mV°(图5-1-21)左房大:p波增宽,M0.12”,双峰型,P0.04”,Ptfvi(绝对值)M0・04mm・S, “二尖瓣型p波”(图5-1-22)左室肥大:左室优势:面向左室的导联(I、avL、V5、V6)R振幅增加;而面向右室的导联(VI orV2)—深S波诊断标准:QRS波群电压增髙胸导联:R V5 or Rv6>2.5mV; R V5+S VI >4.0mV (M) >3.5mV (F)肢体导联:R I >1.5mV; RavL>1.2mV; RavF>2.0mV;R I +SIII>2.5mVCornell 标准:RavL +Sv3>2.8mV(M),2.0(F)心电轴左偏:(图5-1-25 )右室肥大:右室优势:面向右室的导联(VI. avR) R振幅增加:而而向左室的导联(I、avL、V5)—深S波诊断标准:QRS波群电压增高VI R/S 1, R 型or Rs 型:V5 R/S W1 or S波加深;avR以R为主Rvl+Sv5 >1.05mV (重症>1.2mV)RavR > 0.5mV心电轴右偏$+90。


诊断学心电图1.心电向量:心脏在电激动过程中产生的既具有强度,又具有方向性的电位幅度称为心电向量。
通常用箭头表示其方向,而其长度表示其电位强度。
2.平均心电轴:是心室除极过程中全部瞬间向量的综合,借以说明心室在除极过程这一总时间的平均电势方向和强度,是空间性的,但心电图学中通常指它投影在前额面上的心电轴。
3.病理性Q波:在心梗坏死型改变时出现面向坏死区的导联出现的异常Q波(时间≥0.04s,振幅≥1/4R)。
4.代偿间歇:指期前出现的异位搏动代替了一个正常窦性搏动,其后出现一个较正常心动周期长的间歇。
代偿间歇=联律间期+代偿间期;当代偿间歇时间长短等于两个基本心动周期时称为完全性代偿间歇,当代偿间歇时间长短小于两个基本心动周期时称不完全性代偿间歇。
5.肺性P波:P波尖而高耸,其振幅≥0.25mV,以Ⅱ、Ⅲ、aVF导联表现最为突出。
常见于右房肥大。
6.二尖瓣P波:P波增宽,其时限≥0.12s,P波呈双峰型,两峰间距≥0.04s,以Ⅰ、Ⅱ、aVL导联明显。
常见于左房肥大。
7.干扰:正常的心肌细胞在一次兴奋后具有较长的不应期,因而对于两个相近的激动,前一激动产生的不应期必然影响后面激动的形成和传导,这种现象称为干扰。
8.偶联间期:又称联律间期、配对间期;指异位搏动的起点与其前一个基本心律的起点之间的时距。
9.逸搏:当高位节律点发生病变或受到抑制而出现停搏或节律明显减慢时或因传导障碍而不能下传时,或其他原因造成长的间歇时,作为一种保护性措施,低位起搏点就会发出一个或一连串的冲动,激动心房或心室,仅发生1—2个称为逸搏。
连续3个以上称为逸搏心律。
10.折返激动:由于环状通路处单向阻滞且传导减慢时造成的激动信号再次回到激动产生处的现象。
11.易损期:在T波峰值到达前30ms时的激动易引发心室颤动,故其称为易损期。
12.原发性ST—T改变:见于冠心病、心肌病、心肌炎、瓣膜病、心包炎、脑血管意外。
13.继发性ST—T改变:见于心室肥大、束支传导阻滞、预激综合症。

心电图监测心电图是麻醉、手术期间及ICU中常用的监测项目,可监测心率和心律,发现和诊断心律失常、心肌缺血及估计心脏起搏器的功能和药物治疗的效果。
第一节心电图监测的方法一、心电图监测仪器二、心电导联及其选择(一)种类1.心电监测系统和心电图监测仪2.动态心电图监测仪3。
遥控心电图监测仪2.动态心电图监测仪(Holter心电图监测仪3.遥控心电图监测仪该仪器不需用导线与心电监测仪相连,方法简便,遥控半径一般为30m,中心台也可同时监测多位病人。
(二)使用时注意事项1.正确使用ECG熟悉操作方法。
设置HR报警上下限,病人在麻醉前或进入ICU时,应作一次ECG记录,供对照和保存2。
造成ECG伪差的原因3。
消除伪差和防止干扰应采取以下各项措施:①一次性使用电极,可按需用电极膏,②接紧各种接头,使传导良好;③暂时拔除各种电器插头;④接好ECG监测仪的地线二、心电导联及其选择手术室及ICU内使用的ECG导联有3只电极、4只电极、5只电极三种。
ECG监测的导联有以下几种:(一)标准肢体导联(二)加压单极肢体导联(三)胸前导联(四)改良胸前导联(五)CB5导联(六)食管心电图导联(七)气管心电图导联(八)心内心电图导联(九)希氏束心电图(一)标准肢体导联I导联为左上肢(+)→右上肢(—);Ⅱ导联为左下肢(+)→右上肢(一);Ⅲ导联为左下肢(+)→左上肢(一)。
Ⅱ导联的轴线与P波向量平行,极易辨认P波,不仅可以监测心律失常,而且能发现左心室下壁的心肌缺血. (二)加压单极肢体导联aVL、aVR, aVF分别代表左上肢、右上肢和左下肢的加压单极肢体导联。
aVF最易检测左心室下壁的心肌缺血(三)胸前导联有V1、V2、V3、V4、V5、V6等6个胸前导联。
(四)改良胸前导联(CM导联)CM导联在手术中应用不影响胸腹手术切口消毒,具有许多优点。
CM:常用于识别心律失常,CM5、CM6是监测左室壁心肌缺血的最好导联.(五)CB5导联1。
心电图诊断指南及操作规范M i c r o s o f t W o r d文档(总6页)本页仅作为文档封面,使用时可以删除This document is for reference only-rar21year.March第一节心电图诊断指南一、正常心电图1.心律:(1)基本心律:窦性或异位。
(2)窦性心律最基本条件:PV5,PV6直立,PavR倒置。
2.心率:大于3大格小于5大格(1格300,2格150,3格100,4格75,5格50),房颤时计算平均心室率。
(1小格为)波:(1)正常圆钝。
(2)正常肢导<,胸导<。
(3)正常<。
间期:正常为-。
波群:(1)时间为-。
(2)电压:Q<1/4R,主要分析V1,V5。
RV1<,RV5<。
(3)胸导自V1-V6,R波逐渐增高,S波逐渐减少,V1:R/S<1,V5:R/S>1。
(5)RV5+SV1<(成年男子),<(成年女子);RV1+SV5<。
段:(1)时间为-。
(2)移位:以j点后-为准,以P-R段为基线,需结合形态分析。
上移:正常V1-V2<,V3<,其余导联<;下移:正常各导联主要均应<。
波:主要分析R波占优势的导联,肢导联主要看I、II,胸导主要看,正常时R波占优势导联T波直立,振幅>R/10。
异常T波表现为低平、平坦、双向或倒置。
间期:与心率快慢有关,正常值应根据相应的心率校正(-)。
波:V2,V3清楚,U与T方向相同,U<T,U<。
11.正常窦性心律:(1)存在窦性P波,即PV5,V6直立,PavR倒置。
(2)P-R间期为-。
(3)P-R间期差<。
(4)频率为60-100次/分。
12.窦性心动过速:窦性心率频率>100次/分。
1岁>140次/分,1-6岁>120次/分。
13.窦性心动过缓:窦性心律频率<60次/分。
医学心电图知识点总结心电图的基本原理是利用导联在不同部位记录心脏电活动图形,通过观察波形和特征来判断心脏的功能状态。
常见的心电图检查包括静息心电图和动态心电图(24小时动态心电图、负荷心电图),它们可以提供丰富的信息帮助医生进行诊断和治疗。
下面我们将结合心电图的临床应用,从导联、波形和常见心律失常等方面对心电图的知识点进行总结。
一、导联心电图采用导联技术记录心脏电活动,导联的选择对于心电图的诊断具有重要意义。
常用的标准导联包括Ⅰ、Ⅱ、Ⅲ导联、aVR、aVL、aVF导联、V1-V6胸导联。
这些导联可以反映心脏电活动在不同方向上的变化,有助于对心脏功能进行全面评价。
Ⅰ. 标准导联1. I导联:将右手与左手电极相连,记录从右手到左手的电压变化。
2. II导联:将右脚电极与左手电极相连,记录从右脚到左手的电压变化。
3. III导联:将右脚电极与左手电极相连,记录从右脚到左手的电压变化。
这三个导联为标准的肢体导联,可以提供心脏电活动在水平和垂直方向上的信息。
Ⅱ. 颈肢导联1. aVR导联:将右手电极与左脚电极相连,记录心脏电活动在胸廓前后的电压变化。
2. aVL导联:将左手电极与右脚电极相连,记录心脏电活动在左胸侧的电压变化。
3. aVF导联:将左脚电极与右手和左手电极相连,记录心脏电活动在胸廓下部的电压变化。
这三个导联为标准的颈肢导联,可以提供心脏电活动在不同方向上的信息。
Ⅲ. 胸导联V1-V6导联:将胸部相应位置的电极与四肢导联相连,用于记录心脏电活动的前后、左右变化,可提供对心脏不同部位电活动的评价。
二、波形心电图上的波形包括P波、QRS波、T波等,它们对于诊断心脏疾病具有重要的临床意义,下面我们对常见波形进行讲解。
Ⅰ. P波P波代表心房去极化过程,通常为正向波峰,其时间正常为0.08-0.1s,振幅不超过2.5mm。
P波异常往往反映心房内传导障碍或者心房增大。
Ⅱ. QRS波QRS波代表心室去极化过程,是心电图上的最大波,其时间正常为0.06-0.1s,振幅应大于0.5mV。
心肌梗死相关动脉的心电图分析王立群教授的的幻灯心脏的冠脉供血概述心脏的血液供应来自左、右冠状动脉.1.左冠状动脉左冠脉主干很短,发出后很快分成前降支和回旋支,部分人还发出对角支。
左室血供的80%源于左冠脉。
(1)前降支分布于左室前壁、前乳头肌、心尖、室间隔的前2/3,以及左、右束支和左前分及支右室前壁.左室血供的50%来自前降支。
(2)回旋支分布于左房、左室前壁、侧壁、后壁,甚至可达后乳头肌,一般人群中,约40%的窦房结血供来自回旋支。
(3)对角支分布于左室前壁的上部。
2.右冠状动脉右冠状动脉分布于右房、右室前壁、侧壁和后壁,左室后壁及室间隔后1/3,左后分支以及房室结和窦房结等,左室血供的20%来源于右冠脉。
动脉判断梗死与缺血相关冠脉的心电图指标冠心病急性心梗的病理生理基本过程是:冠脉突然发生闭塞或次闭塞,引起相应部位的心肌发生严重的缺血,甚至坏死,进而在心电图相关导联出现心肌缺血及坏死的心电图表现:T波倒置,ST段改变及病理性Q波等。
而判断心肌梗死或缺血相关冠脉的过程与上述完全相反,即根据心电图相关导联出现的心肌缺血与坏死的心电图表现,反向推测可能是哪支相关冠脉发生病变.反推相关冠脉病变的心电图表现有3种。
1。
急性心肌梗死时,主要依靠ST段的改变,ST段可表现为上抬或压低,其出现的导联对罪犯动脉的判定有重要意义。
2.慢性或急性期心肌梗死时,主要依靠病理性Q波出现的导联。
3。
非Q波性心肌梗死时,主要依靠有演变过程的T波改变及ST段改变。
应当强调:这些心电图指标应当有动态的变化除此,还应区分心肌缺血的对应导联的改变,此时某些导联的ST段下移是同一份心电图某些导联ST段显著升高的镜像性或对应性改变,不能因对应导联出现的心电图改变而扩大相关动脉的范围.心肌梗死相关动脉的判断1.间隔前壁心肌梗死的相关动脉胸前V1、V2导联面对左室间隔的前部,该部位还含有希氏束和束支。
由冠脉左前降支的间隔支供血如果梗死部位局限在间隔前部,则心电图改变只表现在V1、V2导联,梗死相关动脉为间隔支(图1点),如果整个左室前壁都受累,则心电图的改变将扩大到V3、V4导联,梗死相关动脉是前降支的间隔支发出之前(图1B点)。
诊断学心电图心电图名词解释1.心电向量:心脏在电激动过程中产生的既具有强度,又具有方向性的电位幅度称为心电向量。
通常用箭头表示其方向,而其长度表示其电位强度。
2.代偿间歇:指期前出现的异位搏动代替了一个正常窦性搏动,其后出现一个较正常心动周期长的间歇。
代偿间歇=联律间期+代偿间期;当代偿间歇时间长短等于两个基本心动周期时称为完全性代偿间歇,当代偿间歇时间长短小于两个基本心动周期时称不完全性代偿间歇。
3.肺性P波: P波尖而高耸,其振幅≥0.25mV,以Ⅱ、Ⅲ、aVF导联表现最为突出。
常见于右房肥大。
4.二尖瓣P波:P波增宽,其时限≥0.12s,P波呈双峰型,两峰间距≥0.04s,以Ⅰ、Ⅱ、aVL导联明显。
常见于左房肥大。
5.干扰:正常的心肌细胞在一次兴奋后具有较长的不应期,因而对于两个相近的激动,前一激动产生的不应期必然影响后面激动的形成和传导,这种现象称为干扰。
6.偶联间期:又称联律间期、配对间期;指异位搏动的起点与其前一个基本心律的起点之间的时距。
7.折返激动:由于环状通路处单向阻滞且传导减慢时造成的激动信号再次回到激动产生处的现象。
8.易损期:在T波峰值到达前30ms时的激动易引发心室颤动,故其称为易损期。
9.室内传导阻滞:发生在希低束以下的各种阻滞,均称室内传导阻滞,它包括右束传导阻滞,左束支传导阻滞(包括左前分支传导阻滞,左后分支传导阻滞)等。
10.双分支传导阻滞:包括右束支传导阻滞合并左前分支或左后分支传导阻滞。
左束支传导阻滞,在多数情况下系指右束支传导阻滞合并左侧两个分支之一的传导阻滞。
11.三分支传导阻滞:包括右束支传导阻滞,左侧两上分支中一支完全阻滞,一支传导时间延长或由此发展为完全性房室传导阻滞12.单分支传导阻滞:指右束支传导阻滞或左前分支传导阻滞,或左后分支传导阻滞。
在多数情况下,此名词是指左前分支或左后分支传导阻滞。
13.隐匿性传导:是指电激动进入心脏传导系统后,在传导途径中由于某种原因不能继续传递,但它途经的传导系统却因而产生不应期影响看下一次激动的传导时间,使之延长或使其P-QRS形态改变,这种不完全传导本身在心电图上没有直接表现但却陷匿地影响下一个激动,故名隐匿性传导,它可以发生在传导系统的不同水平和部位,隐匿性传导见于各种单纯或复杂的心律失常之中,并且以各种形式表现于心电图中其基本形式可分为六种:①传导延缓;②传导阻滞;③房室交界区激动推迟;④房室异位节律加速;⑤促成传导加速;⑥促成折返激动。
心电图诊断学一、心电图定义心脏机械收缩之前,先产生电激动,心房和心室的电激动可经人体组织传到体表。
心电图(electrocardiogram,ECG)是利用心电图机从体表记录心脏每一心动周期所产生电活动变化的曲线图形。
3.电偶:由一对距离相近、电量相等的正负电荷构成,其中正电荷称电源,负电荷称电穴,其方向是由电穴指向电源二、心电向量:心肌细胞在除极、复极过程中所产生的电偶,既有数量大小,又有方向,故电偶就是向量。
箭矢所指方向代表向量的方向,箭头代表正电位,箭尾代表负电位,箭矢长短代表向量的大小。
※三、心电图各波段的组成与命名。
2、心电图的组成P波:最早出现,振幅较小,反映心房除极过程。
P-R段,实为P-Q段,反映心房复极过程以及房室结、希氏束、束支的电活动。
P波与P-R段合计为P-R间期,自心房开始除极至心室开始除极的时间,即房室传导时间。
QRS波群振幅最大,反映心室除极全过程。
ST段反映心室缓慢复极。
T波反映心室快速复极。
Q-T间期为心室开始除极至心室复极完毕全过程的时间。
3※、QRS波群的命名R波首先出现的正向波Q波R波之前的负向波S波R波之后的第一个负向波R’波第二个R波(S波之后的正向波)S’波第二个S波(R’波后的负向波)QS波QRS波只有负向波大写: 振幅(电压) ≥0.5mv Q R S Q’ R’ S’小写: 振幅(电压) <0.5mv q r s q’ r’ s’※四、心电图导联与导联轴:电极板安置在人体表面任何两点,并分别用导联线与心电图机相连,所构成的电路称心电图导联。
导联体系:肢体导联与胸导联。
(1)肢体导联:包括双极肢体导联Ⅰ、Ⅱ、Ⅲ及加压肢体导联aVR、aVL、aVF。
其电极主要按放于三个部位:右臂(R)、左臂(L)、左腿(F),(2)胸前导联:属单电极导联。
V1 胸骨右缘第4肋间V2 胸骨左缘第4肋间V3 V2与V4连接线的中点V4 左锁骨中线与第5肋间相交处V5 左腋前线V4水平处V6 左腋中线V4水平处V7 左腋后线V4水平处V8 左肩胛骨线V4水平处V9 左脊旁线V4水平处V3R-V5R 右胸部与V3-V5对称处第二讲:心电图的测量和正常值二、平均心电轴概念心电轴指的是平均QRS电轴,它是心室除极过程中全部瞬间向量的综合(平均QRS向量)。
目测法:通常根据肢体Ⅰ、Ⅲ导联QRS波群的主波方向来估测心电轴的大致方位:口诀:Ⅰ与Ⅲ导联 QRS 主波均向上,电轴不偏;尖对尖,电轴向右偏,口对口,电轴向左走。
(4)正常心电轴及其偏移的临床意义正常心电轴的范围为-30℃-+90 ℃之间;电轴位于-30 ℃—-90 ℃范围为心电轴左偏;位于+90 ℃—+180 ℃范围为心电轴右偏;位于-90 ℃—-180 ℃范围,传统上称为电轴极度右偏,近年主张定义为“不确定电轴”(indeteminate axis)(图4-1-15)。
心电轴的偏移:左心室肥大、左前分支阻滞等可使心电轴左偏;右心室肥大、左后分支阻滞等可使心电轴右偏;四、※心电图各波段的正常值及临床意义。
㈠ P 波:代表左右心房除极的电位和时间变化。
⒈形态和方向:圆钝平滑,Ⅰ、Ⅱ、 aVF 、 V4~V6 直立, aVR 倒置⒉时间:小于 0.12 秒⒊电压:肢导小于 0.25 毫伏,胸导小于 0.2 毫伏⒋意义: P 波时限超过正常,见于左房大,电压超过正常,见于右房大。
㈡ P — R 间期:代表心房开始除极至心室开始除极的时间。
成人为 0.12~0.20 秒,老年人不超过 0.22 秒。
P — R 间期延长,见于房室传导阻滞。
㈢ QRS 波群:代表左右心室除极时的电位和时间变化。
时间为 0.06~0.10 秒,最宽不超过0.112秒。
三个标准导联或三个加压单极肢体导联中,每个导联的 R 波加 S 波的绝对值均小于 0.5 毫伏,称肢体导联低电压,可见于肺气肿,心包积液等。
㈣ S —T 段:自 QRS 波的终点至 T 波起始点间的线段。
正常为 S —T 段为一等电位线。
ST 段下移任何导联不应超过 0.05 毫伏。
ST 段抬高, V1 及 V2 不大于 0.3 毫伏, V3 不大于 0.5 毫伏, V4~V6 导联不大于 0.1 毫伏。
意义: ST 段下移超过正常,是心肌损伤,心肌缺血的象征。
ST 段上抬呈弓背向上,见于急性心梗。
㈤ T 波:代表心室快速复极的电位变化。
正常 T 波方向一般和 QRS 波群方向一致,Ⅰ、Ⅱ、 V4~V6 导联 T 波直立,在 R 波为主的导联中, T 波的振幅不小于同导 R 波的 1/10 。
T 波显著升高,见于心梗早期与高血钾。
T 波低平或倒置,见于心肌损伤,心肌缺血,低血钾。
㈥ u波:代表心室的后继电位,位于T波之后,振幅很低小的波。
明显U波见于低血钾(七) QT 间期:从 QRS 波的起点至 T 波终点,代表心室肌除极和复极全过程所需的时间,正常为 0.32~0.44 秒。
第三讲心房、心室肥大一、心房肥大:㈠右房肥大: P 波高尖,肢导电压≥ 0.25 毫伏,胸导≥ 0.2 毫伏, P 波时间正常。
常见于慢性肺心病,故称“肺性 P 波”(※)。
㈡左心房肥大: P 波增宽大于 0.12秒, P 波顶端常有切迹呈双峰型,峰间隔≥ 0.04 秒。
V1 导联的 P 波双向(先正后负),负向部分称 P 波的终末电势, PV 1 终末部的负向波变深变宽,致 PtfV 1 超过—0.04mm.s 。
左房大常见于二尖瓣狭窄,故称“二尖瓣型 P 波”(※)。
二、心室肥大心室扩大或/和肥厚系由心室舒张期或/和收缩负荷过重所引起,是器质性心脏病的常见后果,当心室肥大达到一定程度时可引起心电图发生变化。
一般认为其心电的改变与下列因素有关:1、心肌纤维增粗,截面积增大,心肌除极产生的电压增高。
2、心室壁增厚、心室腔扩大以及由心肌细胞变性所致传导功能低下,使心肌激动的总时程延长。
3、心室壁肥厚,劳损以及相对供血不足引起心肌复极顺序发生改变。
左、右心室肥大的机制及心电图表现㈠左室肥大的心电图表现1、QRS波群电压增高,常用的左室肥大电压标准如下:胸导联:RV5或RV6>2.5mV ; RV5+SV1>4.0mV(男性)或>3.5mV(女性)。
2、可出现额面QRS心电轴左偏3、QRS波群时间延长到0.10-0.11s,但一般仍<0.12s4、在R波为主的导联,其ST段可呈下斜型压低达0.05mV以上,T波低平、双向或倒置。
在以S波为主的导联(如V1导联)则反而可见直立的T波。
当QRS波群电压增高同时伴有ST-T改变者,称左室肥大伴劳损。
㈡右室肥大的心电图表现1、V1导联R/S≥1,呈R型或Rs型,重度右室肥大可使V1导联呈qR型(除外心肌梗死);V5导联R/S≤1或S波比正常加深;aVR 导联以R波为主,R/q或R/S ≥ 1。
2、RV1+SV5>1.05mV(重症> 1.2 m V ) ;RaVR>0.5mV。
3、心电轴右偏≥ +90°(重症可>+110 °)4、以上心电图改变常同伴有右胸导联(V1、V2)ST段压低及T波倒置,称右室肥大伴劳损。
⒈何谓“肺性 P 波”和“二尖瓣 P 波”?(二)心肌缺血与ST-T改变1、心内膜缺血:若心肌供血不足发生在心内膜下的心肌,则将使这部分心肌的复极时间较正常时更为延长,以至最后的心内膜下心肌复极时,由于没有其它与之相抗衡的心电向量存在,致使心内膜下的心肌复极显得十分突出,导致出现与QRS主波方向一致的高大T波。
2、透壁心肌缺血或透壁心肌梗塞:如供血不足发生在心肌的外膜面下层(透壁心肌缺血或透壁心肌梗塞),则可引起心肌复极顺序的逆转,即转为心内复极在先而心外膜复极在后,于是即出现与正常方向相反的T向量。
(三)临床意义心肌缺血的心电图可仅仅表现为ST段改变或者T波改变,也可同时出现ST-T改变。
临床上可发现约一半的冠心病患者未发作心绞痛时,心电图可以正常,而仅于心绞痛发作时记录到ST-T动态改变。
约10%的冠心病患者在心绞前发作时心电图可以正常或仅有轻度ST-T变化。
典型心绞痛发作时,面向缺血部位的导联常显示缺血型ST段压低(水平型或下斜型下移≥0.1mV)和(或)T波倒置。
有些冠心病患者心电图可呈持续性ST改变(水平型或下斜型下移≥ 0.05mV)和/或T波低平、负正双向和倒置,而于心绞痛发作时出现ST-T改变加重或伪性改善。
冠心病患者心电图上出现倒置深尖、双肢对称的T波(称之为冠状T波),反映心外膜下心肌缺血或有透壁性心肌缺血,这种T波改变亦见于心肌梗死患者。
变异型心绞痛(冠状动脉痉挛为主要因素)多引起暂时性ST段抬高并常伴有高耸T波和对应导联的ST 段下移,这是急性严重心肌缺血表现。
如ST段持续的抬高,提示可能发生心肌梗死。
二心肌梗死(一)心肌梗塞的基本图形及发生机理(1)缺血性T波改变:在心肌供血不足时,首先表现为缺氧。
心肌的有氧代谢降低,能量供应减少,细胞内钾离子丢失较多,使心肌复极时间延长,特别是3位相延缓,使QT 时限延长,T向量背离缺血区,呈对称性T波。
若缺血发生于心内膜面,就出现T波倒置,对称,加深,呈冠状T波;在背向梗死的导联,出现高而对称的直立T波。
(2)“损伤型”改变:缺血时间进一步延长,缺血程度进一步加重,就会出现“损伤性”图形改变,主要表现位正对梗死区的导联,出现S-T段抬高,S-T段弓背向上,与直立的T 波融合,呈“单向曲线”。
(3)“坏死型”改变:更进一步的缺血导致细胞变性、坏死和一系列的修复过程,一般认为由于坏死的心肌细胞不能恢复位极化状态和产生动作电流,致在心电各向量的综合中出现综合向量背离梗塞区。
出现异常Q波,Q波的时限> 0.04s深度> 1/4R。
(二)心肌梗塞的图型演变与分期(早期、急性期、近期、陈旧期)(1)早期:见于急性心肌梗死的很早期(数分钟至数小时)。
心室兴奋时间延长和QRS 波幅有所增加,S-T段向损伤面斜形升高,T波振幅增加,指向损伤面。
此期尚未出现异常Q波,若治疗及时而适宜,有可能避免发展为心肌梗死或使已发生心肌梗死的范围趋于缩小。
(2)※急性期:是一个发展过程,在高耸T波开始降低后即可出现异常Q波(包括QS 波),S-T段起始部呈弓背向上抬高逐渐下降至基线或接近基线,直立T 波可演变为后支开始(向下)倒置,并逐渐加深。
坏死性的Q波、损伤性S-T段抬高和缺血性的T波倒置在此期可同时并存。
此期开始于梗死后数小时或数日,持续到数周,是最易发生意外的时期。
(3)亚急性期:出现于梗死后数周至数月,抬高的S-T段基本恢复至基线,坏死型Q 波持续存在,主要演变是缺血性倒置T波逐渐变浅,直至恢复正常或趋于恒定不变。