胆囊癌超声诊断分析
- 格式:pdf
- 大小:228.01 KB
- 文档页数:1


原发性胆囊癌的超声诊断及误漏诊分析
吴琪;胡元平
【期刊名称】《温州医学院学报》
【年(卷),期】2001(031)006
【摘要】目的:评价灰阶及彩色多普勒超声对原发性胆囊癌的诊断价值.方法:对本院1996~2000年间经超声诊断并经手术及病理证实为原发性胆囊癌患者共61例作回顾性分析.结果:灰阶超声及彩色多普勒超声检查诊断为原发性胆囊癌患者共45例,确诊率为73.8 %(45/61),误漏诊患者共16例,误诊率达26.2%(16/61).结论:灰阶及彩色多普勒超声检查为诊断原发性胆囊癌的一种有效方法, 但仍有较多误漏诊.B超医师必须熟悉胆囊癌的声像图特点并对此引起足够重视.
【总页数】2页(P394-395)
【作者】吴琪;胡元平
【作者单位】温州医学院第一附属医院,B超室,;温州医学院第一附属医院,B超室,【正文语种】中文
【中图分类】R445.1
【相关文献】
1.原发性胆囊癌误漏诊临床分析 [J], 王宇;段文涛
2.胆囊结石合并原发性胆囊癌误漏诊18例分析 [J], 刘继祥
3.胆囊占位性病变的超声诊断价值及误漏诊分析 [J], 刘凤君
4.经阴道超声诊断女性盆腔肿物10例误漏诊分析 [J], 章萍
5.32例胆囊癌超声诊断价值及误漏诊分析 [J], 于艳春
因版权原因,仅展示原文概要,查看原文内容请购买。


胆囊CA超声诊断及漏诊分析胆囊癌早期常无特殊的临床症状和体征,往往延误诊断。
超声是目前诊断胆囊疾病首选的影像学方法。
熟悉胆囊癌的声像图特征及避免常见漏诊原因,将有助于其早期诊断。
2012.01-2012.12我进修医院病理明确胆囊CA35例,结合对应超声检查,现分析如下:1 临床资料1.1一般资料本组31例,女性21例,男性10例,年龄47~83岁(平均61岁)。
临床表现:右上腹及中上腹胀痛18例,黄疸2例,食欲减退1例,体检阳性发现,但无自觉症状8例。
1.2使用仪器和方法本组均采用PHILIPS彩超多普勒超声诊断仪,探头频率3.5-5MHZ。
检查前空腹12h,取仰卧位、左侧卧位,常规沿肋下、肋间做多方向扫查,仔细记录胆囊大小,胆囊壁厚度,胆囊腔内部回声,以及胆总管及周围脏器有无转移情况。
2 结果本组中,超声诊断与病理相符13例,准确率42%,误诊及漏诊18例,误诊及漏诊率58%。
病理类型:本组中,病理证实腺癌26例,鳞癌4例;低分化癌8例,中-低分化癌4例,中分化癌12例。
超声报告胆囊壁增厚(结构紊乱)4例,胆囊内低回声灶(隆起型病变)8例,胆囊实变1例。
误诊腺瘤1例。
相关漏诊中,报告胆囊肿大,胆囊炎伴结石14例,胆总管扩张伴胆囊壁稍增厚3例。
3 讨论3.1胆囊癌的超声声像图表现胆囊癌根据生长类型和进展程度不同,其超声表现可以分为:(1)小结节型:胆囊癌较早期的声像图表现。
常发生于胆囊颈部,表现为胆囊壁向囊腔内突起的乳头状中等回声,病灶基底较宽,表面不平整,体积一般较小,直径约1-2.5cm。
此类型胆囊癌可合并发生胆囊多发结石。
(2)蕈伞型:局部胆囊壁回声不连续,肿块呈蕈伞状自该处突向胆囊腔,病灶多发常见,也可单发,病灶基底较宽,边缘不整,肿块以中等回声为多。
(3)厚壁型:胆囊壁呈局限性或弥漫性不均匀增厚,增厚处囊壁回声不均匀。
弥漫性增厚者早期发生于胆囊颈部,直至向胆囊体部和底部浸润,晚期可导致整个胆囊壁僵硬。

胆囊癌诊断和鉴别有哪些胆囊癌诊断和鉴别1.ERCP:有人报告ERCP对于能够显示出胆囊的胆囊癌诊断率可达70%~90%,但ER-CP检查有半数以上不能显示胆囊。
其影像表现可分三种情况:(1)胆囊胆管显影良好:多为早期病变,典型病例可见胆囊充盈缺损或与囊壁相连、基底较宽的隆起病变。
胆囊壁浸润者可见囊壁僵硬或变形。
(2)胆囊不显影:多属中晚期病例。
(3)胆囊不显影并有肝或肝外胆管狭窄:充盈缺损及梗阻上方肝胆管扩张已是晚期征象。
胆囊癌诊断和鉴别2.CT扫描:CT扫描对胆囊癌的敏感性为50%,尤其对早期胆囊癌的诊断不如US及EUS。
CT影像改变可分三种类型:①壁厚型:胆囊壁局限或弥漫不规则增厚。
②结节型:乳头状结节从胆囊壁突入腔内,胆囊腔存在。
③实变型:因胆囊壁被胆囊癌广泛浸润增厚加之腔内癌块充填形成实质性肿块。
如果胆囊癌侵犯肝脏或肝门、胰头淋巴结转移,多能在CT影像下显示。
胆囊癌诊断和鉴别3.彩色多普勒血流显像:国内文献报告,在胆囊肿块和壁内测到异常的高速动脉血流信号是胆囊原发性恶性胆囊癌区别于胆囊转移癌或胆囊良性肿块的重要特征。
胆囊癌诊断和鉴别4.超声检查:B超检查简便无损伤,可反复使用,其诊断准确率达75%~82.1%,应为首选检查方法。
但B超(US)易受腹壁肥厚、肠管积气的影响,并且不易判定结石充满型及萎缩型胆囊壁情况。
近年来,人们采用EUS(内镜超声)的方法,较好地解决了US的上述问题。
EUS用高频率探头仅隔胃或十二指肠壁对胆囊进行扫描,极大提高了胆囊癌的检出率,并且能进一步判定胆囊壁各层结构受胆囊癌浸润的程度。
因而人们将EUS作为US检查后的进一步精确判定方法。
不论US或EUS,其早期胆囊癌的超声图像主要表现为隆起型病变与局限性囊壁肥厚,亦有两者混合型。
胆囊癌诊断和鉴别5.胆囊癌标记物:在胆囊癌标本的CEA免疫组化研究的报告中,胆囊癌的CEA阳性率为100%。
进展期胆囊癌患者血清CEA值可达9.6ng/ml,但在早期诊断无价值。

据统计,尽管胆囊肉瘤和类瘤也可见,但胆囊癌在胆囊恶性肿瘤中居于首位。
通常,胆囊癌与胆囊良性疾病同时存在,其中以与胆囊结石共存最为普遍。
事实上,结石的慢性刺激是诱发癌变的主要原因[1]。
胆囊癌的临床表现较多但无特异性,以右上腹疼痛最显著。
因为胆囊癌经常与胆囊结石的炎症反应相伴随,因此其疼痛的性质与结石引起者并无太大的区别。
胆囊癌在初期会引起右上腹不适,继而引起连续性的隐痛或钝痛,有时伴随阵发性的剧痛[2]。
胆囊癌亦可表现为肠胃功能不良,引起消化道症状[3]。
近年来,胆囊癌的发病率显著上升,预后差。
我们采用超声造影(CEUS)诊断18例胆囊癌患者,分析了其表现特征,现报道如下。
1资料与方法1.1临床资料2014年6月~2016年6月本院就诊的胆囊癌患者18例,男12例,女6例;年龄38~72岁,平均年龄(57.45±5.5)岁。
经术后组织病理学检查诊断,有胆囊炎或胆囊结石病史者9例。
另选胆囊良性病变患者35例(息肉19例,腺瘤16例),男性20例,女性15例;年龄26~67岁,平均年龄(45.17±4.3)岁。
所有患者签署知情同意书,该研究已通过我院医学伦理委员会批准。
1.2超声造影检查使用PHLIP IU22超声诊断设备(荷兰飞利浦公司)和对比脉冲系列造影成像技术(CPS)。
在造影时,超声机械指数(MI)为0.19,配备4Cs探头,频率为1.5MHz。
使用意大利博莱科(Bracco)声诺维(Sonovue)超声造影剂,取0.9%氯化钠溶液5ml注入容器,加入Sonovue干粉末20mg,震荡摇匀,使干粉末充分分散均匀,形成SF6微泡混悬溶液。
在患者空腹状态下行超声检查。
患者取平卧位或者左侧卧位,扫查肋缘下和右季肋部,仔细观察胆囊病变的大小、位置、回声等情况。
启动PHLIP IU22行CEUS检查,注射造影剂,开启计时和录像设备,多角度持续扫查胆囊病变,在5 min内动态观察胆囊病变的增强表现。

超声造影诊断胆囊癌的表现特征分析人们往往谈癌色变,胆囊癌就是一种常见的癌症类型。
临床实践表明,早发现、早确诊、早治疗,可以改善患者预后,提高生存质量。
随着医疗技术的进步,超声造影技术的应用,对胆囊癌的诊断更加简便、快捷、有效。
下面对此进行简单论述。
1.什么是胆囊癌?胆囊癌起源于胆囊黏膜的上皮细胞,是胆道系统常见的恶性肿瘤,占比达到70%以上。
癌灶常见的部位,是胆囊底部、体部、颈部、胆囊管等。
我国癌症中心的统计显示,近年来胆囊癌发病率不断提高,约为3.9/10万人;且女性患者明显多于男性,随着年龄增高,患病风险也在增加。
该疾病的病因尚不明确,诱发因素除了遗传以外,还包括胆囊结石、慢性胆囊炎、胆囊息肉、胆道感染、胰胆管汇合异常、肥胖、糖尿病等。
2.胆囊癌的症状表现胆囊癌起病隐匿,早期没有明显症状。
如果患者存在胆囊结石、息肉病史,且近期出现腹部不适、疼痛、触及包块、进行性黄疸,提示发生胆囊癌。
也有少数患者因胆囊结石纠正,术中发现胆囊发生癌变。
(1)主要症状。
①腹痛,患者的右上腹部疼痛,特点是持续性隐痛、阵发性剧痛,反复发作且难以缓解。
②腹部包块,触摸可见右上腹部有包块,说明病程已经进入进展期、晚期。
③黄疸,当癌灶侵犯肝门部、肝外胆管,会引起胆管梗阻,出现黄疸症状。
(2)伴随症状。
随着胆囊癌进展,会对患者的肝脏、胆道、胃肠、免疫系统产生危害和影响,患者会出现纳差、消化不良、贫血、低热、腹水、消瘦、腹膜炎、消化道穿孔等症状。
3.针对胆囊癌的诊断方法胆囊癌的诊断主要分为实验室检查、影像学检查两种,常见如下:①肿瘤标志物,通过测定癌胚抗原、糖蛋白CA199等指标,结合影像学检查结果,来提高鉴别诊断率、确诊率,并作为治疗期间的监测和评估方法。
②超声检查,彩色多普勒超声检查,是筛查胆囊结石、胆囊息肉、胆囊癌的常用方法,是目前诊断胆囊癌的首选方案。
③CT检查,利用多排螺旋CT检查胆囊癌,准确率为83%-93.3%;动态增强扫描,可显示出肿瘤和胆囊壁的强化,了解侵犯程度、临近脏器的损伤,以及有无淋巴结转移。



超声对诊断原发性胆囊恶性肿瘤的分析发表时间:2017-05-08T15:38:44.833Z 来源:《健康世界》2017年第5期作者:汪文杰[导读] 原发性胆囊癌是一种恶性程度较高的肿瘤,故认识胆囊癌的声像图,及时发现并诊断胆囊癌至关重要。
黑龙江省宝泉岭农垦管理局绥滨农场医院 156203摘要:目的探讨超声诊断原发性胆囊恶性肿瘤的价值。
方法回顾性分析我院2013年1月—2017年1月收治19例原发性胆囊恶性肿瘤的声像图表现。
结果19例病人中临床手术病理诊断为原发性胆囊恶性肿瘤的13例,诊断符合率达68%。
结论超声检查方法简单,无损伤,诊断符合率高,为原发性胆囊恶性肿瘤的首选影像诊断方法,特别适于基层医院使用。
关键词:超声;诊断;原发性;胆囊恶性肿瘤;分析。
原发性胆囊癌是一种恶性程度较高的肿瘤,故认识胆囊癌的声像图,及时发现并诊断胆囊癌至关重要。
据国外资料统计,胆囊癌手术中只有20%的癌肿局限于胆囊,大多数均已发生了各种各样的浸润转移。
本文回顾性分析我院自2013年1月~2017年1月间收治的行超声检查的原发性胆囊癌患者共19例,超声诊断与手术病理结果对照发现6例不符合病理诊断,不符合率:32%,现分析报告如下。
1 临床资料1.1 一般资料 19例均是住院病人,男7例,女12例;年龄48~76岁。
病程2~15年不等。
1.2 使用仪器和办法使用仪器为美国GE,LOIGO—P5型彩色多普勒诊断仪,探头频率3.5MHz。
病人空腹12~14小时,检查时取仰卧位左右侧卧位或坐位,必要时饮水500ml后再检查。
观察胆囊大小、囊壁厚度、囊内情况及与周围脏器的关系,并记录、摄片。
1.3 结果超声与手术病理均诊断为胆囊癌13例,符合率68%其中合并胆囊结石8例;伴肝脏浸润或淋巴结转移3例,声像图类型:蕈块型,9例,厚壁型:2例,实体型1例,混合型1例。
超声与手术病理不符6例,其中假阴性4例(21%),超声均诊断为胆囊炎、胆囊结石、。
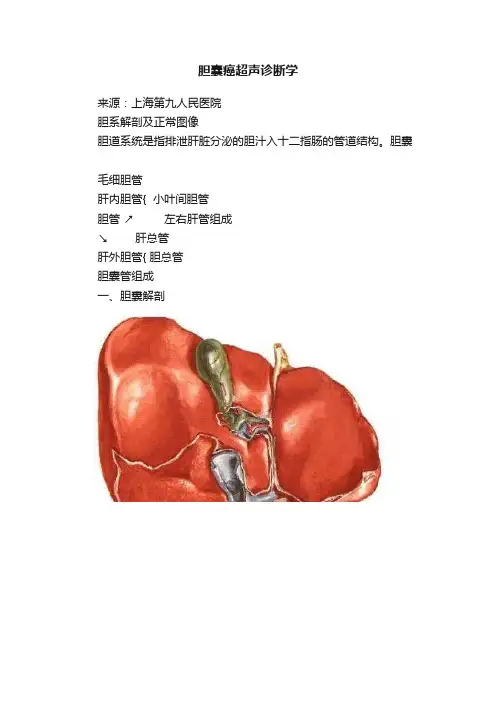
胆囊癌超声诊断学来源:上海第九人民医院胆系解剖及正常图像胆道系统是指排泄肝脏分泌的胆汁入十二指肠的管道结构。
胆囊毛细胆管肝内胆管{ 小叶间胆管胆管↗左右肝管组成↘肝总管肝外胆管{ 胆总管胆囊管组成一、胆囊解剖胆囊位于肝右叶脏面下方的胆囊窝内,呈梨形,长径7-9cm ,宽径和前后径约3cm,容量35-50ml。
胆囊分胆囊底、体和颈三部分。
胆囊底部微露于肝前缘胆囊切迹处,体表投影的位置在右侧腹直肌外缘与右肋弓缘的交界出。
胆囊颈位于肝门右端呈“S” 状扭曲与胆囊管相接,胆囊管长4-5cm,内径0.2-0.3cm,常以近似平行的锐角与肝管汇合成胆总管。
胆囊颈膨出的后壁形成一个漏斗状的囊,称哈氏囊(Hartman ),胆石易嵌顿其内,是超声检查须注意的部位。
检查方法㈠病人准备1. 患者需禁食8小时以上,保证胆囊内充盈胆汁,并减少胃肠的内容物和气体干扰;2. 检查前24小时应禁食脂肪及产气的食物,停用影响排空胆汁的药物或阿托品等;3. 应在X线胃肠造影3日后,胆系造影2日后作超声检查;4. 对横结肠的内容物或气体较多者,影响观察胆囊胆管时,可灌肠排便后检查,腹胀严重者可用消胀药。
㈡检查体位1. 仰卧位是腹部超声检查的最常用体位。
病人舒适,检查方便,效果较好。
缺点是有些患者因胃肠气体移至腹前壁影响观察胆系。
2. 右前斜位仰卧后以身体的左侧为支点,身体的右侧垫高,与床面呈30°至45°,使肝脏和胆囊向左下移,扩大肝脏和胆囊的超声窗作用,减少胃肠气体的干扰,并使胆管从门脉右前位移至门脉正前方,不仅可检出胆囊颈部病变,且可发现肝外胆管中下段病变,是胆系检查的重要体位。
胆囊正常声像图表现形态大小:梨形(pear-shaped), 7-9cm*3cm ,壁厚<3mm分:底(fundus)、体(body)、颈(neck)胆壁:线状高回声,轮廓光整,边缘清晰胆汁:无回声区(anechoic area)柔和度:软胆囊疾病1.胆囊炎←点击2.胆囊结石←点击3.胆囊增生性疾病(息肉,腺肌瘤样增生)←点击4.胆囊肿瘤(胆囊腺瘤和胆囊癌)←点击胆囊炎急性胆囊炎(acute cholecystitis)临床表现:常见的急腹症,通常由于胆结石嵌顿和蛔虫阻塞等疾病所致,急性发作的持续性右上腹疼痛,Murphy征阳性。
原发性胆囊癌30例超声诊断及误诊原因分析严金兰;谢珉;章丰年;都述东;方陈;江丽君【期刊名称】《蚌埠医学院学报》【年(卷),期】2013(38)3【摘要】Objective: To analyze the ultrasonic features and causes for misdiagnosis of primary carcinoma of gallbladder (PC G) in order to improve the diagnosis rate. Methods:Thirty cases of PCG proved by pathology after operation were reviewed retrospectively, ultrasound examination after 8 h fasting. The shape, size, wall thickness and intracavity echo of the gallbladder, the liver and the exterior and interior of the hepatic bile were observed carefully to find out the ultrasonic features of PCG,and the causes for misdiagnosis were analysed. Results:In the 30 cases of PCG, 18 were diagnosed by ultrasonography and 12 were misdiagnosed. Twenty-four of the cases were complicated with gallbladder stones and 6 cases gallbladder polyps,4 cases were found to have liver metastasis and 2 hilar lymph nodes. Conclusions: The ultrasonic manifestation of PCG is complex and diverse. Color Doppler ultrasound may help to improve the early diagnosis rate of PCG and reduce misdiagnosis.%目的:分析原发性胆囊癌(PCG)的超声声像图特征及误诊原因,提高超声诊断PCG的准确率.方法:经手术病理证实的PCG 30例,禁食8 h后空腹超声检查,观察胆囊的形态、大小、壁的厚度、胆囊腔内回声及肝脏和肝内外胆管,分析PCG声像图的特点及误诊原因.结果:30例中超声正确诊断18例,误诊12例;合并胆囊结石24例,胆囊息肉6例,肝内转移4例,肝门部淋巴结肿大2例.结论:PCG的超声表现复杂多样,结合彩色多普勒超声检查,有助于提高PCG的诊断准确率,减少误诊.【总页数】3页(P333-334,337)【作者】严金兰;谢珉;章丰年;都述东;方陈;江丽君【作者单位】安徽省桐城市人民医院,超声科,231400【正文语种】中文【中图分类】R735.8【相关文献】1.边远山区原发性胆囊癌20例误诊原因分析 [J], 伍学明;吴建忠;黄英2.原发性胆囊癌41例误诊原因分析 [J], 王建球;杨廷燕;陆林兴;吴萍山3.原发性胆囊癌超声诊断评价及漏误诊原因分析 [J], 王霞;王实玉;周丽莉;张爱红;宋鹏远;张建刚4.原发性胆囊癌28例误诊原因分析 [J], 段建中;康旭;王哓亮5.原发性胆囊癌的超声诊断评价与误诊原因分析 [J], 李欣竹因版权原因,仅展示原文概要,查看原文内容请购买。
· 科普与经验交流 ·1792020年 第26期胆囊癌出现的原因并没有清楚的认识,却是胆系最常见的恶性肿瘤,患有胆囊癌的患者可能与胆囊结石或慢性胆囊炎的长期存在且发生刺激有关。
患有胆囊炎的患者在早期并没有明显的症状,当发现时已经处于了癌症的发展阶段,因此在治疗的过程当中采用影像学十分容易诊断。
在当今的医学临床诊断缺乏特异的特征,对于这些不敏感的实验室检查方法来说,在诊断的过程当中误诊十分常见,并且以诊为胆囊癌时,往往已经出现癌症的转移现象。
在这个过程当中必须进行一种非介入性的检查方法,这种检查方法是超声显像,它的特点是检查方便,费用低,并且可以重复的观察一种动态化的内容能够较为清晰的展现出胆囊与胆道的内部情况,带来更加清晰直观的诊断内容。
我们结合多数病例患者的情况进行分析,80%的患者在疾病发生的同时伴有结石,在病例上更多的为腺癌,鳞癌是十分少见的。
在早期的病例当中仅仅有几例的情况为早期,其余的都是中晚期的病例,这就说明了胆囊癌在发现的过程当中已经是中后期的病情,对于较为严重的患者来说,只能做短暂的姑息治疗来维持生命体征。
一、胆囊癌的超声上分为以下三种类型:(一)厚壁型,这种的具体表现是胆囊壁呈现着弥漫性不均匀增厚或局限性不均匀增厚的现象,体部症状最为明显,内壁粗糙不规则,外壁也同样不光滑。
这种最常见的就是低回声,在早期的症状表现当中,应当区分与慢性胆囊炎的区别。
胆囊炎的胆囊壁增厚是3~10毫米,但胆囊癌的一般厚度则>10毫米,这是区分二者最典型的方法。
(二)隆起型,这种的特征是肿瘤向胆囊腔内突出,更多的是展现结节状或乳头状,这种常见的回声多为中等回声或弱回声,并且伴有衰减的现象,对于局部的胆囊壁来说,会发生连续性的破坏。
在进行超声检查的过程当中,应当观察囊肿处的基底部包膜以及外部回声。
这种类型的应当注意区分于腺瘤的区别,限流流地明显记得小包膜完整,随着体位的变动发生变化;而胆囊癌则是底部增宽,表面不光滑,包膜不完整,内部回声不均匀,相对于第一种类型来说,这种区别更为明显,且有更多的区分标准。
胆囊癌检查方法介绍
胆囊癌检查:
1.B超声检查:B超检查简便无损伤,可反复使用,是首选检查方法。
内镜超声用高频率探头仅隔着胃或十二指肠壁对胆囊进行扫描明显提高胆囊癌的检出率,能进一步判定胆囊壁各层结构受肿瘤浸润的程度。
2.CT扫描:CT扫描对胆囊癌的影像改变可分三种类型:
(1)壁厚型:胆囊壁局限或弥漫不规则增厚;
(2)结节型:乳头状结节从胆囊壁突入胆囊腔存在;
(3)实变型:因胆囊壁被肿瘤广泛浸润增厚加之腔内癌块充填形成实质性肿块医|学教|育网搜集整理。
如果肿瘤侵犯肝脏或肝门胰头淋巴结转移,多能在CT影像下显示。
3.彩色多普勒血流显像:胆囊肿块和壁内测到异常的高速动脉血流信号是胆囊原发性恶性肿瘤区别于胆囊转移癌或胆囊良性肿块的重要特征。
4.ERCP:ERCP对于能够显示出胆囊的胆囊癌诊断率可达73%~90%.但ERCP检查有半数以上不能显示胆囊。
5.细胞学检查:
(1)细胞学检查:可以直接取活检或抽取胆汁查找癌细胞。
细胞学检查的阳性率不高,但结合影像学检查仍可对半数以上胆囊癌患者作出诊断。
(2)肿瘤标记物:在肿瘤标本的CEA免疫组化研究报告中胆囊癌的CEA阳性率为100%.进展期胆囊癌患者血清CEA值可达
9.6ng/ml,但在早期诊断无价值。
CA19-9、CA125、CA15-3等肿瘤糖链抗原仅能作为胆囊癌的辅助检查。
胆囊癌超声诊断分析
发表时间:2019-06-06T11:35:15.423Z 来源:《健康世界》2019年4期作者:闫红玉
[导读] 胆囊癌是胆道系统中常见的恶性程度较高的肿瘤,多为腺癌,常伴有胆囊结石,年龄50岁以上的女性多见。
河南省焦作同仁医院 454000
摘要:目的探讨胆囊癌的超声特征,临床应用价值,从而显著地提高胆囊癌的临床诊断水平。
方法对笔者所在医院经手术病理证实的112例胆囊癌与超声结果进行了回顾性对比分析、鉴别诊断以及误诊原因分析。
结果超声图像分为四型:壁增厚型,隆起型,混合型,实块型,并且可发现肝浸润,肝转移及区域淋巴结肿大,胆管扩张,胆结石等征象。
结论超声可较早发现胆囊癌,同时判定肿瘤有否转移,对临床治疗方案的制定具有重要价值。
关键词:胆囊癌;超声诊断;超声声像图;诊断分析
胆囊癌是胆道系统中常见的恶性程度较高的肿瘤,多为腺癌,常伴有胆囊结石,年龄50岁以上的女性多见。
由于早期无特殊症状,其诊断往往被延误。
胆囊癌在 x线造影时,多不显影,而超声检查能直接显示胆囊壁的增厚和胆囊腔内的肿块以及脾脏和淋巴结的转移症,从而显著地提高胆囊癌的临床诊断水平。
本文收集并分析笔者所在医院近年来诊断 112例胆囊癌的超声声像图,探讨超声的诊断和鉴别诊断的价值。
现将笔者所在医院 2004~2019年间收治的 112例胆囊癌患者的超声诊断报道如下。
1 资料与方法
1.1 一般资料为笔者所在医院 2004~2019年间经手术病理证实为胆囊癌者,男40例,女72例;年龄 45—75岁,平均60岁。
临床主要症状为右上腹不适、疼痛,部分患者伴有黄疸或上腹部扪及肿块。
1.2 仪器与方法使用西门子 SEQUOIA-512型诊断仪,探头频3.5MHz。
患者空腹,取仰卧、左侧卧位或坐位检查。
必要时饮水。
2 结果
2.1 本组胆囊癌112例中,B超确诊68例。
合并胆囊结石74例。
病理诊断均为腺癌,其中低分化腺癌88例,高分化腺癌24例。
误诊24例,分别误诊为肝癌10例,胆管癌6例,胰头癌4例,胆囊息肉4例。
2.2 根据胆囊癌超声声像图特征,本组将112例患者分为 3期:早期、中期、晚期;分别为18例、62例、32例。
2.3 根据胆囊癌声像图特征,本组还可以分为4型:隆起型、胆囊壁增厚型、实块型、混合型;分别为 20例、22例、20例、50例。
2.4 本组病例合并胆囊结石74例,超声基本表现为强回声伴后方声影。
3 讨论
原发性胆囊癌大多为腺癌,是一种恶性度比较高的肿瘤,早期时并无特异性症状与体征,早期癌多是在B超检查或因胆囊炎行胆囊切除术时发现,常表现为胆囊结石或急性胆囊炎的临床症状而易误诊。
胆囊癌鉴别诊断主要为:(1)胆囊息肉样病变;(2)胆囊结石;(3)原发性肝癌侵犯至胆囊;(4)萎缩性胆囊炎;(5)单发的胆固醇结晶病变性肉芽组织息肉和腺瘤;(6)节段型或局限型腺肌增生症;(7)肝门区转移性淋巴结肿大及肝门区肝实质占位病变。
当胆囊癌病灶较小时,比如小结节型胆囊癌,与胆囊息肉、胆囊腺瘤难以鉴别。
胆囊息肉、胆囊腺瘤两者通常体积较小,基底部较宽,由于是良性肿瘤,一般边缘规则,生长速度较慢,而胆囊癌则呈浸润型生长,形态不规则,囊壁不均匀增厚,内壁线模糊不清,囊腔内肿块形态位置固定,后方不伴声影,如果伴肝内转移病灶,则诊断更不难[1]。
但部分病例因声像改变不典型,病变部位不利于检查或合并其他病变时,诊断就比较困难,应注意鉴别诊断[2]。
晚期胆囊癌主要表现为实块型,肿块内及周围往往伴有结石强回声,并伴有后方声影,此时应与原发性肝癌侵犯至胆囊,以及肝门区转移性淋巴结肿大及肝门区实质性占位病变等相鉴别[3]。
胆囊癌一般伴有胆总管扩张,而原发性肝癌伴有胆总管扩张的几率远小于胆囊癌;如肿块内可见结石强回声,往往支持胆囊癌诊断;另外,超声检查同时,可以结合CT增强扫描、临床资料如肝炎肝硬化病史、AFP检测等也有助于两者鉴别。
当超声发现胆囊较小,胆囊腔狭窄时,应注意胆囊壁厚度、是否规则,黏膜线是否有中断现象,同时应仔细观察胆囊壁外是否有肿瘤浸润的低回声区。
如果上述现象存在,应考虑为胆囊癌的诊断,并同时与萎缩性胆囊炎相鉴别。
有时候,胆囊内炎症形成的胆汁沉积、脓块,以及泥沙样结石也可误诊为胆囊癌,上述病灶,胆囊壁清晰,无浸润性特征,体位改变时大多可随体位移动。
但是胆囊内充满结石时,往往容易掩盖胆囊肿块回声,此时应仔细观察,避免误诊、漏诊。
总之,胆囊癌与良性病变相鉴别时,应注意有无恶性肿瘤特征,比如浸润性生长、壁黏膜中断、转移灶等;与原发性肝癌侵犯胆囊、肝门区转移等恶性病灶鉴别时,应结合临床,仔细询问病史,并同时结合实验室、CT等检查结果,提高胆囊癌的超声诊断率。
本组早期胆囊癌 8例皆误诊,其误诊原因分析为:早期胆囊癌病灶较小,胆囊形态及胆囊壁无明显变化,而晚期胆囊癌的误诊原因一般是由于其浸润广泛,胆囊失去正常结构,与周围组织分界不清,从而误认为胆囊周围组织肿瘤。
这就要求笔者在平时超声诊断中,应做到检查仔细,了解胆囊癌超声诊断特点,注意其鉴别诊断,从而更准确地利用超声图像诊断原发性胆囊癌。
总之,超声检查作为一种无创检查对胆囊癌的诊断具有不可替代的价值,但同时要求笔者检查时应认真仔细,拓展思维,总结其误诊及漏诊原因,才能提高原发性胆囊癌超声诊断的准确率。
参考文献:
[1]任晓苏,马耀山,汝晓睿,等.胆囊癌的CT诊断与手术病理对照研究[J].中国医学影像学杂志,2004,12(2):120—121.
[2]苑菁,张经中,王永平,等.原发性胆囊癌的超声诊断及其误诊分析[J].中国超声医学杂志,1998,14(3):66.
[3]龚春,陈霞.原发性胆囊癌超声诊断分析[J].中国超声诊断杂志,2001,2(1):18.。