脑外伤后脑积水发生的风险因素分析
- 格式:pdf
- 大小:326.17 KB
- 文档页数:2


创伤性蛛网膜下腔出血后脑积水的发生及危险因素分析目的:对创伤性蛛网膜下腔出血(SAH)后脑积水的发生因素进行探讨。
方法:本次研究选取我院于2013年1月份—2015年4月份接诊的202例创伤性蛛网膜下腔出血患者,对患者年龄、GCS评分、是否进行去骨瓣减压术、SAH 特征等创伤性SAH后脑积水的危险因素进行研究。
结果:本文研究的202例患者中有15例患者出现脑积水,在对临床因素以及脑积水发生因素的相关性进行分析时,得知脑积水发生与患者的年龄、GCS评分有着密切联系,与是否去骨瓣减压术没有明显关系。
在Logisticl回归分析结果中显示,患者年龄、分布、脑室内出血是引发脑积水的主要危险因素。
结论:脑积水作为创伤性蛛网膜下腔出血后的主要并发症,与患者的年龄、蛛网膜下腔出血的分布情况以及脑室内出血有着密切联系,临床中需采取有效的措施,减少脑积水的发生。
标签:蛛网膜下腔出血;脑积水;危险因素脑积水是创伤性蛛网膜下腔出血后易产生的并发症之一,脑积水对神经系统功能的损伤,从根本上影响到患者的预后。
国内外有关创伤性蛛网膜下腔出血后引发脑积水的相关报道比较少,本文针对于此,对202例创伤性蛛网膜下腔出血后脑积水患者的临床资料进行分析,将脑积水发生的危险因素进行研究,进而为临床治疗提供参考依据。
1、资料与方法1.1 一般资料本次研究选取我院于2013年1月份—2015年4月份接诊的202例创伤性蛛网膜下腔出血患者作为研究对象,其中男性患者102例,女性患者100例,年龄25—65岁,平均年龄(41.5±2.8)岁。
致伤原因:95例交通事故伤、87例坠落伤、11例殴打伤、9例其它原因;202例患者在入院后均行CT检查,并确诊存在创伤性蛛网膜下腔出血。
1.2 影像学检查与脑积水排查202例患者均行CT检查,部分患者行头颅MR检查,依据患者头颅检查结果,发现患者脑室逐渐扩大,脑沟无扩大现象,并且患者两侧脑室额角间距与最大颅内横径之比超过45%,并呈现出椭圆形扩大趋势[1]。

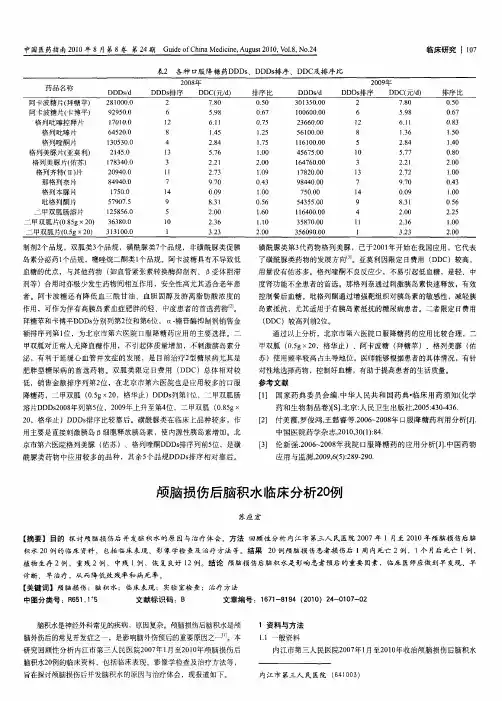
颅脑外伤并发脑积水临床分析【摘要】目的探讨有效的颅脑外伤并发脑积水的临床诊疗措施。
方法对2009年1月——2012年6月间收治的64例颅脑外伤并发脑积水患者的临床资料进行回顾性分析,观察临床表现及影像学特点,所有患者均采用脑室腹腔分流术治疗。
结果本组64例患者治疗后,相关的临床症状和意识状况均有明显好转,ggs评分有所提高。
头颅ct复查所示脑室基本恢复正常,出现分流管堵塞的患者有6例,给予患者再次手术后患者情况改善。
所有患者均进行随访,患者各项情况都得到明显改善,部分患者甚至完全康复。
结论颅脑外伤并发脑积水患者应予以早期诊断,给予针对性的治疗,其关系到患者的预后情况。
【关键词】颅脑外伤;脑积水;脑室腹腔分流术文章编号:1004-7484(2013)-02-0654-01颅脑外伤为外科比较常见的急性疾病,此疾病多因为外力创伤所导致,患者发生疾病后多会合并出现脑积水,其对疾病有很大的影响。
患者会有颅压上升的临床表现,其会导致患者处于危重状态,甚至死亡,故应对患者进行急诊救治,早期诊治对患者的预后非常关键[1]。
笔者所在医院2009年1月——2012年6月间治疗颅脑外伤并发脑积水患者共64例,笔者疾病的诊治进行分析与研究,总结如下。
1 对象和方法1.1 对象笔者所在医院2009年1月——2012年6月间治疗颅脑外伤并发脑积水患者共64例,其中17例患者为女性,47例患者为男性,患者年龄为15-63岁。
7例患者为打击伤所致,15例患者为坠落伤所致,42例患者为车祸伤所致。
所有患者均进行ct检查以明确诊断,所有患者均进行gcs评价,结果显示平均得分为(7.3±1.5)分,27例患者得分为8-l2分,37例患者得分为4-8分。
所有患者都有颅压上升,昏迷等临床表现,并出现震颤性麻痹、痴呆、情绪不稳定、步态不稳、运动障碍等临床表现。
1.2 方法所有患者都给予其进行脑室腹腔分流术治疗,患者在手术之前进行脑脊液辅助检查,如其各项标准符合后可手术治疗。


脑外伤后脑积水发生的风险因素分析汪春雷;朱洁【期刊名称】《医学综述》【年(卷),期】2013(019)015【摘要】目的探讨脑外伤后脑积水发生的风险因素.方法回顾性分析2001年1月至2012年1月因颅脑外伤在淄博市妇幼保健院接受治疗的760例患者的临床资料,根据是否发生脑积水分为脑积水组和非脑积水组,比较两组在性别、年龄、有无颅骨骨折、有无脑挫裂伤、有无合并脑室出血等11个相关指标上有无差异.结果脑积水组及非脑积水组患者在脑挫裂伤发生率、脑室出血发生率、硬膜下血肿发生率、外伤性蛛网膜下腔出血发生率、开颅手术率、昏迷发生率、脑脊液升高率等指标的差异均有统计学意义(P<0.05),颅骨骨折和硬膜外血肿等指标差异无统计学意义(P>0.05).Logistic回归分析发现,脑室出血、硬膜下血肿、外伤性蛛网膜下腔出血、脑脊液压力升高是脑外伤后脑积水发生的风险因素.结论脑室出血、硬膜下血肿、外伤性蛛网膜下腔出血、脑脊液压力升高为脑外伤后发生脑积水的风险因素.【总页数】3页(P2824-2826)【作者】汪春雷;朱洁【作者单位】淄博市妇幼保健院神经外科,山东,淄博,255029;淄博市妇幼保健院神经外科,山东,淄博,255029【正文语种】中文【中图分类】R651.1;R742.7【相关文献】1.脑外伤后脑积水发生的风险因素分析 [J], 黄强2.颅脑外伤后脑积水发生危险因素及二元 Logistic回归分析 [J], 孔成; 厉航; 童民锋3.神经外科康复单元脑外伤后脑积水发生危险因素分析 [J], 胡安明;王宇;孙炜4.颅脑外伤后脑积水的发生及相关危险因素的研究进展 [J], 马兴才;农大环;陈艳;廖佳琪5.重度颅脑外伤后发生脑积水的影响因素及预防措施分析 [J], 宋波;王琨;巨涛因版权原因,仅展示原文概要,查看原文内容请购买。



如何预防脑积水几个简单的方法脑积水是一种严重的疾病,主要指脑脊液在脑室内积聚,造成颅内压力增高。
如果不及时治疗,脑积水可能会导致严重的神经系统损害甚至危及生命。
因此,预防脑积水的方法显得尤为重要。
下面将介绍几个简单的方法帮助预防脑积水。
1.避免头部外伤头部外伤是导致脑积水的一个常见原因。
保护头部是预防脑积水的重要环节之一。
在日常生活中,我们应该注意避免高空坠落、交通事故、运动伤害等可能造成头部外伤的情况。
需要注意的是,即使只是看似轻微的头部创伤,也可能引发脑积水的发生。
所以,如发现头部受伤应及时就诊并接受专业的检查和治疗。
2.保持健康生活方式保持健康的生活方式有助于预防多种疾病,包括脑积水。
充足的睡眠、合理的饮食和适度的运动对维持身体健康都起着重要作用。
养成规律的生活习惯,避免熬夜和过度劳累。
此外,还要注意保持心情愉快,减轻精神压力。
3.及时治疗神经系统疾病一些神经系统疾病,如脑出血、脑膜炎等,如果不及时得到治疗,可能会导致脑室内液体的循环障碍,进而引起脑积水。
因此,对于有患神经系统疾病的患者来说,及时治疗和规范管理非常重要。
4.遵医嘱定期复查对于已经患有脑积水或有潜在脑积水风险的人群,定期复查至关重要。
遵医嘱接受医生的定期检测,了解脑室的变化情况,可以及时发现并处理脑积水的异常。
通过监测脑室的压力和脑脊液的流动状况,可以预测和预防脑积水的发生。
5.注意合理用药某些药物可能会对脑室对应的脑脊液产生不良反应,导致脑积水的发生。
因此,在使用药物时应该遵循医生的建议,按照剂量和频率正确服用药物。
如果出现不适或药物副作用,应立即停药并咨询医生。
6.定期进行脑影像学检查对于有脑积水风险的人群,定期进行脑影像学检查可以及早发现脑室的异常扩张和脑积水的征象。
常见的脑影像学检查方法包括CT(计算机断层扫描)和MRI(核磁共振成像)等。
通过定期检查,可以早期发现脑积水,争取最佳治疗时机。
综上所述,预防脑积水的方法包括避免头部外伤、保持健康生活方式、及时治疗神经系统疾病、遵医嘱定期复查、注意合理用药和定期进行脑影像学检查。


颅脑外伤术后颅内感染的危险因素分析及干预对策探讨颅脑外伤是一种常见且严重的伤害,其后果可能包括颅内感染。
颅脑外伤术后颅内感染是一种严重的并发症,其治疗和干预对策十分重要。
本文将围绕颅脑外伤术后颅内感染的危险因素进行分析,并探讨相应的干预对策。
1. 术中因素:手术中的污染程度、手术时间和术后引流管留置时间是术中影响感染的重要因素。
2. 术后因素:术后的伤口护理、患者的体质状况、免疫功能状态等也会直接影响感染的发生和发展。
3. 医院环境:医院环境的卫生状况、医护人员的操作规范以及医院的感染控制措施是影响术后感染的重要因素。
4. 个体因素:患者自身的情况,如既往有无手术史、有无合并症、疾病的种类等都可能对感染的发生和发展产生影响。
二、干预对策探讨1. 术前准备:术前加强患者的免疫功能,根据患者的个体情况进行术前评估和准备,选择合适的手术方法和医院。
2. 术中细节:在手术过程中注意手术区域和手术器械的无菌操作,术中严格控制术中感染的发生。
3. 术后护理:加强伤口的术后护理,避免伤口的二次感染,保持伤口的清洁和干燥。
4. 个体化护理:根据患者的个体情况进行个体化的护理计划,加强对患者的观察和护理,及时发现和处理感染。
6. 健康教育:加强对患者和家属的健康教育,提高他们对颅脑外伤后感染的认识,引导他们正确的防范和处理感染。
三、结语对于颅脑外伤术后颅内感染的危险因素,我们需要从多个方面进行干预和控制。
通过对术前、术中和术后的细致管理和护理,以及医院环境的严格管理和医疗卫生工作人员的健康教育,可以有效地降低颅脑外伤术后颅内感染的发生率,保障患者的身体健康。
希望本文能够对广大医护人员和患者有所帮助,提高对颅脑外伤术后颅内感染的预防和治疗水平,减少并发症的发生,为患者的康复做出积极的贡献。
引起脑积水的原因有哪些1、脑积水的原因脑积水的病理改变为脑室系统逐渐扩大,第三脑室向下方隆起压迫垂体及视神经交叉部,透明隔可穿破,脑实质变薄,以额叶处最明显,甚至穿破侧脑室与蛛网膜下腔相通。
胼胝体、锥体束、基底节、四叠体、脉络丛及脑干等处均可因长期受压而萎缩。
白质脱髓鞘变,神经轴受压变形,胶质增生及神经细胞退行性变等。
正常情况下,脑脊液的分泌和吸收处于动态平衡状态。
但在病理情况下,颅内脑脊液过多积存于脑室系统或蛛网膜下腔内。
脑积水临床上分为梗阻性脑积水和交通性脑积水两大类。
阻性脑积水见于脑脊液通路受阻,在受阻以上脑室系统扩大而无蛛网膜下腔的扩张。
多见于先天性畸形,如中脑导水管畸形是婴儿脑积水的主要原因,出生时常有头颅偏大,而后是头颅呈进行性异常增大,头身不成比例,智力发育低下,甚至有痉挛性瘫痪。
其次是肿瘤直接堵塞或压迫脑室系统的通道导致脑积水。
交通性脑积水多为后天病变引起,如脑膜炎、蛛网膜下腔出血阻塞蛛网膜粒,引起脑脊液吸收功能障碍,使脑室系统和蛛网膜下腔扩张。
2、脑积水的发病机制2.1、先天畸形:可能与父母接触了某些化学放射物质,孕早期发热、服用某些药物、胎位异常、羊水过多等有关。
较多见的畸形有脊柱裂、中脑导水管狭窄等。
2.2、感染:如化脓性脑膜炎、结核性脑膜炎、脑室炎等,由于增生的纤维组织阻塞了脑脊液的循环孔道,特别多见于第四脑室孔及脑底部的蛛网膜下腔粘连而发生脑积水。
2.3、出血:颅内出血后纤维增生可引起脑积水,产伤后颅内出血吸收不良,也是新生儿脑积水的常见原因,且往往易被忽视。
脑外伤后蛛网膜下腔出血致蛛网膜粘连而发生脑积水。
2.4、肿瘤:颅内肿瘤可阻塞脑脊液循环通路的任何一部分,较多见于第四脑室附近,新生儿期难得遇见肿瘤,以后可发生神经胶质瘤,脑室脉络丛乳头状瘤及室管膜瘤、神经母细胞瘤。
3、脑积水的治疗方法分为非手术治疗和手术治疗。
一般轻度脑积水应先试用非手术治疗,以脱水疗法和全身支持疗法为主。
脑外伤后脑积水发生的风险因素分析
发表时间:2018-09-12T10:55:32.760Z 来源:《中国研究型医院》2018年5卷3期作者:杜宏达
[导读] 脑室出血、硬膜下血肿、外伤性蛛网膜下腔出血、脑脊液压力升高为脑外伤后发生脑积水的风险因素。
伊春市第一医院(黑龙江伊春 153000)
摘要:目的:探讨脑外伤后脑积水发生的风险因素。
方法:回顾性分析因颅脑外伤在淄博市妇幼保健院接受治疗的760例患者的临床资料,根据是否发生脑积水分为脑积水组和非脑积水组,比较两组在性别、年龄、有无颅骨骨折、有无脑挫裂伤、有无合并脑室出血等11个相关指标上有无差异。
结果脑积水组及非脑积水组患者在脑挫裂伤发生率、脑室出血发生率、硬膜下血肿发生率、外伤性蛛网膜下腔出血发生率、开颅手术率、昏迷发生率、脑脊液升高率等指标的差异均有统计学意义(P<0.05),颅骨骨折和硬膜外血肿等指标差异无统计学意义(P>0.05)。
Logistic回归分析发现,脑室出血、硬膜下血肿、外伤性蛛网膜下腔出血、脑脊液压力升高是脑外伤后脑积水发生的风险因素。
结论脑室出血、硬膜下血肿、外伤性蛛网膜下腔出血、脑脊液压力升高为脑外伤后发生脑积水的风险因素。
关键词:脑外伤;脑积水;风险因素
颅脑外伤是神经外科较为常见的急症、重症病种,由于涉及要害器官(脑),患者往往预后不良。
在颅脑外伤后常并发脑积水,其发生机制尚有争议,但毫无疑问增加了此类患者的病死率及致残率。
脑外伤后脑积水根据其发生于创伤后的时间长短可分为急性和慢性两种,急性外伤性脑积水指脑积水发生于创伤后2周内,较易早期发现而及时处理;而慢性创伤性脑积水则发生于创伤后2周后,且起病隐匿,往往不易察觉,故临床上容易被原发病症状所掩盖,从而不能早期诊断和及时干预,更增加了患者的致残、致死率。
本研究回顾性分析了近些年来我院颅脑外伤患者的病历资料,以期找到脑外伤后脑积水发生的风险因素。
一、资料与方法
1、研究对象:回顾性分析近年来因颅脑外伤在淄博市妇幼保健院接受治疗的760例患者的临床资料,致伤因素为交通事故者566例(74.5%),殴打所致151例(19.9%),坠落伤43例(5.7%),患者年龄40~72岁。
根据是否发生脑积水分为脑积水组106例,男79例、女27例,其中急性脑积水37例、慢性脑积水69例;非脑积水组654例,男489例、女165例。
所有患者经临床、影像学等检查明确诊断为颅脑外伤;患者脑外伤后并发脑积水,且经影像学证实。
2、外伤后脑积水诊断标准患者有明确的外伤病史,致伤后出现颅脑损伤的症状,有进行性加重的趋势;排除合并的其他颅脑疾病(如脑萎缩等);影像学支持脑水肿征象,如MRI和(或)CT示:尾状核平面侧脑室前角宽度与同平面颅内板间的宽度比值(Hesson脑室指数)高于正常年龄水平上限值。
3、外伤后脑积水拟分析相关危险因素性别、年龄、有无颅骨骨折、有无脑挫裂伤、有无合并脑室出血、有无硬膜下或硬膜外血肿、有无合并外伤性蛛网膜下腔出血(traumaticsubarachnoidhemorrhage,tSAH)、致伤后有无开颅手术、致伤后有无昏迷、脑脊液压力正常与否。
4、统计学方法:应用SPSS17.0软件进行统计分析,计量资料以均数±标准差(珋x±s)表示,采用t检验,率的比较采用χ2检验,采用Logostic多因素从单因素中进行危险因素分析。
P<0.05为差异有统计学意义。
二、结果
1、脑积水发生相关危险因素分析对脑积水组及非脑积水组患者的性别、年龄、有无颅骨骨折、有无脑挫裂伤、有无合并脑室出血、有无硬膜下或硬膜外血肿、有无合并tSAH、致伤后有无开颅手术、致伤后有无昏迷、脑脊液压力正常与否等11个相关指标进行分析,结果表明,非脑积水组脑挫裂伤、脑室出血、硬膜下血肿、外伤性蛛网膜下腔出血、昏迷的发生率及开颅手术率、脑脊液升高率的指标与脑积水组相比,差异均有统计学意义(P<0.05),颅骨骨折和硬膜外血肿指标差异无统计学意义(P>0.05)(表1)。
脑积水组年龄(55.2±9.6)岁,非脑积水组年龄(53.8±12.1)岁,两组患者年龄差异无统计学意义(t=1.135,P=0.2569)。
2、影响脑积水发生的Logistic多元回归分析数据显示,脑室出血、硬膜下血肿、tSAH以及脑脊液压力升高是导致脑积水发生的独立风
险因素(表2)。
三、讨论
脑外伤后脑水肿是颅脑外伤后较为常见的合并症之一,其发生率各地报道不一,国外数据显示发生率在1.5%~72.0%之间,可能与评估标准不统一相关,本研究则显示发生率为13.9%(106/760),但不管怎样,外伤后脑水肿无疑恶化了患者的病情,类于原发创伤后的二次损伤,升高了患者的致残、致死率。
对于外伤后脑水肿的治疗,手术常不可避免,较为经典的术式主要为分流手术,如植入性分流及脑室外引流;随着微创外科的理念不断深入临床,脑室镜下第三脑室造瘘术的发展和应用也较为普遍[5],但无论哪种手术方法都具有一定风险性。
对于外伤后脑积水的发生应当做到及早发现、及早治疗,才能保证愈合生活质量。
对于急性脑外伤后脑水肿,较易诊断,一般发生于脑外伤后3d左右,症状较为明显及典型[6]。
而慢性脑外伤后脑水肿则起病隐匿:一般发生于致伤后2周以上,有的甚至伤后几个月才发生,颅内压多正常或呈现慢性增高;一般无明显头痛症状,仅表现为轻微的性格改变;体格检查往往亦无阳性发现,或仅表现为原发病的体征;脑室内压及腰穿测压也可正常;部分患者因脑积水压迫功能区脑组织而出现特异性症状,如压迫额叶出现智力障碍、尿失禁、运动障碍(三联征),但脑组织压迫症状个体差异性很大,无特异性表现。
因此,脑外伤后慢性脑积水这些特点给诊断带来很大困难,部分患者因此而延误了治疗。
有关脑外伤后脑积水发生机制的研究有很多,但各自所阐述的观点并不统一。
脑积水发生于脑脊液在蛛网膜下腔及脑室内的循环受阻,导致脑脊液局部聚积而形成,因而脑脊液的产生和吸收的动态平衡被打破是脑积水形成的最终通路。
主流的研究观点认为,造成外伤性脑积水的原因可能有两点,一是脑细胞的损伤,如外伤所致的脑挫裂伤、脑缺血、脑缺氧等;二是脑室高压所致的脑室系统扩大,如硬膜下血肿、脑室内出血、蛛网膜下腔出血、脑内血肿等情况下。
外伤可导致蛛网膜绒毛微血管系统受压而关闭,引发蛛网膜绒毛颗粒的阻力增高,这会直接影响到脑脊液的吸收;外伤等所致的红细胞破裂等会阻塞蛛网膜绒毛,亦可阻碍脑脊液的吸收;外伤后所致的颅内高压,使得蛛网膜下腔与矢状窦压力差减小,也可引起脑脊液的吸收减少。
脑脊液吸收障碍导致脑脊液在脑室系统蓄积,导致脑室扩张,产生压迫神经的一系列症状。
脑外伤后脑积水虽无较为有效的预防措施,但治疗上较为明确,一般主张行脑脊液分流术,目前主张侧脑室-腹腔分流术,此种手术较为简单,安全性高,术后缓解率也较高。
有些学者提出神经功能的改善有赖于分流术后血流动力学的改变,术前脑脊液压力较高者,血流灌注低,术后恢复血流后神经功能改善较为明显。
总之,如脑外伤后能及时发现并处理脑积水,其治疗效果总体较为满意。
参考文献:
[1]齐向前,于明琨.颅脑损伤后炎症反应与脑水肿[J].中华神经医学杂志,2007,6(8):850-852.。