少见部位骨母细胞瘤的影像学分析
- 格式:pdf
- 大小:501.74 KB
- 文档页数:3




骨母细胞瘤的影像学诊断摘要】目的探讨影像学检查对骨母细胞瘤的诊断价值,提高对本病的认识。
方法 27例病人,22例拍摄了正侧位X线平片,8例分别行CT和MRI检查,11例单纯行MRI扫描,9例单纯行CT检查,8例行MRI增强检查,7例行CT增强检查。
结果 14例发生在脊柱;5例发生在胫骨;2例发生在股骨;1例发生在骶骨;1例发生在右足趾骨;1例发生在鼻窦;1例发生在颅骨;1例发生在手指指骨;1例发生在肋骨。
27例中,4例为多发。
骨母细胞瘤以脊柱及长管状骨好发。
平片和CT多表现为膨胀性囊状骨质破坏,病灶内常有钙化、骨化,边缘常有轻度硬化缘;MRI检查多呈不均匀性长T1、T2囊状膨胀性骨质破坏,增强扫描多呈不均匀性强化,部分见软组织肿块;一般无骨膜反应。
结论 CT、MRI对骨母细胞瘤诊断较平片有优势,综合影像学检查能提高诊断符合率。
【关键词】肿瘤骨母细胞瘤 X线诊断体层摄影术 X线计算机磁共振成像骨母细胞瘤(osteoblastoma)是一种较为少见的原发性骨肿瘤,临床多无特异性症状,并且影像表现复杂,误、漏诊率较高,本文搜集经手术病理证实的骨母细胞瘤27例,分析其影像学特征,并评估X线平片、CT、MRI诊断骨母细胞瘤的作用,旨在提高对本病的认识,为临床诊治提供帮助。
1 资料与方法1.1 临床资料厦门市第一医院2007年07月—2010-07月经手术病理证实的骨母细胞瘤患者27例。
其中男17例,女10例,年龄12~56岁,其中30岁以下15例,30~50岁之间8例,50岁以上4例。
临床没有特异性症状,大多因疼痛或发现局部肿块来就诊。
病程两个月到6年余。
1.2 影像学检查方法 27例患者中,22例拍摄了正侧位X线平片,8例分别行CT和MRI检查,11例单纯行MRI扫描,9例单纯行CT检查,7例行CT增强检查,8例行MRI增强检查。
CT机采用德国西门子公司生产的双源螺旋CT,采用各部位常规扫描法,层厚和间隔2~8mm;MR采用德国西门子公司生产的场强为3.0T超导型MR核磁共振仪,均采用各部位常规扫描法,层厚3~7mm。
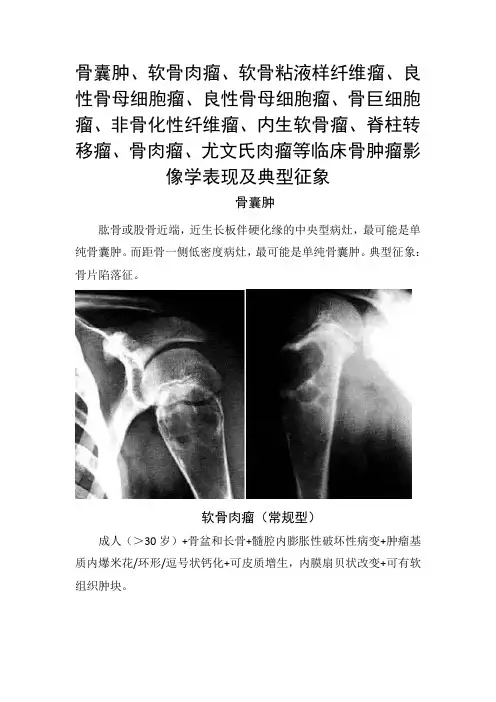
骨囊肿、软骨肉瘤、软骨粘液样纤维瘤、良性骨母细胞瘤、良性骨母细胞瘤、骨巨细胞瘤、非骨化性纤维瘤、内生软骨瘤、脊柱转移瘤、骨肉瘤、尤文氏肉瘤等临床骨肿瘤影像学表现及典型征象骨囊肿肱骨或股骨近端,近生长板伴硬化缘的中央型病灶,最可能是单纯骨囊肿。
而距骨一侧低密度病灶,最可能是单纯骨囊肿。
典型征象:骨片陷落征。
软骨肉瘤(常规型)成人(>30岁)+骨盆和长骨+髓腔内膨胀性破坏性病变+肿瘤基质内爆米花/环形/逗号状钙化+可皮质增生,内膜扇贝状改变+可有软组织肿块。
软骨粘液样纤维瘤良性骨母细胞瘤11-30Y+脊柱(棘突、椎弓和横突)和长管骨(干骺端)+骨局限性膨胀性低密度区+骨皮质变薄甚至断裂+周围清楚的薄壳状钙化+肿瘤内斑点状或大片状钙化或骨化+一般无骨膜反应。
软骨母细胞瘤青少年10-20Y,四肢长管骨骨骺区,肱骨、股骨上端和胫骨近端好发,长骨骨骺端圆形、卵圆形骨质破坏,边缘不同程度硬化,其内常见斑点状、片状钙化。
非骨化性纤维瘤股骨远端后部近皮质病变(部位),伴扇形边缘及硬化边缘(形态)。
病变位于长骨干骺端骨干的内侧,距骺板3~4cm处,1~5cm 大小。
圆形或椭圆形、偏心性生长,与骨长轴一致,呈分叶状,骨皮质变薄,而髓侧边缘硬化,界限清晰。
肿瘤基底与髓腔边界处骨质轻微硬化,常呈肥皂泡沫状,可合并病理骨折。
内生软骨瘤爆米花样、环状、点状钙化灶+分叶状生长+伴发骨皮质内膜面扇贝样边缘;短状骨可无钙化。
骨巨细胞瘤20-40Y,生长板闭合后的,发生于骨关节端的缺少硬化边的溶骨性病灶,+皂泡征,+偏心性=最可能是巨细胞瘤;骨巨细胞瘤内分隔成因=瘤壁骨嵴+残留骨+结缔组织间隔钙化。
骨样骨瘤夜间加重的疼痛+服水杨酸(阿司匹林)缓解+低密密度瘤巢(中心可硬化)+周围反应性骨硬化。
脊柱骨髓瘤多椎体病变+弥漫性融骨性破坏+骨质疏松+附近早期不受累,晚期受累+椎体一般无后凸+软组织肿块少+实验室检查。
脊柱转移瘤原发病史+多椎体病变+浸润性改变+附件受累+软组织肿块+椎体后凸+相邻椎间隙、椎间盘一般无破坏。
![[骨肌影像]“骨母细胞瘤”的临床表现、影像学要点及鉴别诊断~~~](https://uimg.taocdn.com/bbfa23ccc9d376eeaeaad1f34693daef5ff71350.webp)
[骨肌影像]“骨母细胞瘤”的临床表现、影像学要点及鉴别诊断~~~骨母细胞瘤临床资料患者,男,16岁。
双下肢麻木无力1个月。
查体:双下肢肌力0~2级,肌张力增高。
胸8以下感觉减退,腹壁反射及提睾反射消失,双下肢膝腱反射亢进,髌阵挛(+),双侧Babinski征(+)。
实验室检查:血、尿、粪及脑脊液常规(―)。
图1A图1B图1C图1D图1E图1F影像学报告描述CT平扫和矢状面重组(图1A、图1B),胸8附件骨质破坏,有膨胀,其内密度不均匀,可见斑点状钙化,骨皮质破坏,椎管狭窄。
矢状位T1WI、T2WI、FS-T2WI和轴位T2WI(图1C至图1F),胸8附件骨质破坏,有明显膨胀,T1WI呈中等信号强度,T2WI呈稍高信号,椎管狭窄,脊髓受压,脊髓内可见等T1、长T2信号影。
影像诊断与最后诊断均为:第8胸椎附件骨母细胞瘤。
临床与影像学要点骨母细胞瘤(osteoblastoma)又称成骨细胞瘤,由富含血管的结缔组织间质和活跃产生的骨样组织和编织骨组成。
最初称之为巨大的骨样骨瘤和成骨性纤维瘤。
本病较少见,约占原发性骨肿瘤的1%,与骨样骨瘤的确切关系尚不十分清楚。
青少年好发,年龄多小于30岁,男性多见。
临床表现为局部疼痛不适,无明显夜间疼痛。
发生于脊柱的病变可引起脊髓和神经根受压表现。
服用水杨酸类药物无效或使症状减轻。
X线表现:约1/3病例发生于脊椎,且多见于附件,其次为长管状骨,也可发生在不规则骨。
肿瘤大小2~10cm,表现为类圆形、膨胀性骨质破坏,边界清楚。
早期病灶内可无或有密度不一的斑点状钙化或骨化,随着病变进展,钙化或骨化更为广泛和致密,可有少量骨膜反应。
CT表现:对肿瘤内的钙化或骨化显示更清楚,对于脊椎和其他解剖较复杂部位的肿瘤显示更清楚,能更好地显示周围结构清楚。
MRI表现:肿瘤内的非钙化或骨化部分在T1WI为低至中等信号,在T2WI呈高信号;钙化或骨化部分在各扫描序列均呈低信号。
病灶周围的骨髓和软组织内可见出现反应性充血水肿,表现为长T1、长T2信号。

颌骨骨母细胞瘤的诊断及鉴别颌骨骨母细胞瘤(GCT)是一种常见的良性骨肿瘤,通常发生于中年女性。
该瘤的致病原因尚不明确,但与荷尔蒙水平、遗传和骨代谢有关。
颌骨GCT的诊断和鉴别对于恰当的治疗非常重要。
1. 诊断颌骨GCT的首要特点是局部疼痛和肿胀。
其他症状包括面部麻木和血性分泌物。
X线表现显示,颌骨GCT的特征是多房性和囊性、边缘模糊的骨缺损,通常由混合性肿瘤组织和水样液体组成。
肿瘤的影像学表现是诊断颌骨GCT的一个关键因素,但由于其多样性和不典型的表现,需要通过组织学检查和免疫组织化学染色来确定。
组织学特点是在组织学上存在大量的骨母细胞,以及多个细胞和细胞类型。
然而,鉴别诊断颌骨GCT的最大挑战在于,该瘤可以与其他骨病变混淆,如是发炎性病变、囊肿形成和肿瘤炎症。
2. 鉴别诊断(1)骨囊性病变骨囊性病变通常由于不断扩大的骨缺损引起。
在骨囊肿附近可以看到丰富的破骨细胞。
颌骨GCT与骨囊性病变的鉴别在于组织学和影像学。
(2)囊状纤维化骨炎囊状纤维化骨炎通常在年轻人中发生。
它是一种骨代谢紊乱,由于破坏性病变和新骨形成引起。
颌骨GCT和囊状纤维化骨炎的不同点在于,前者通常在中年人群中发生,而后者偏好于年轻人。
同时,在囊状纤维化骨炎的影像学中包含大量的纤维和新骨形成。
(3)颌骨纤维肉瘤颌骨纤维肉瘤是一种少见的侵袭性骨肿瘤,通常在发病期初表现为局部疼痛和肿胀。
与颌骨GCT相比,颌骨纤维肉瘤更倾向于侵犯周边软组织,并且具有大量的坏死和细胞异质性。
3. 结论在颌骨GCT的诊断和鉴别中,影像学表现和组织学检查是至关重要的。
通过准确确定骨病变的类型和严格的诊断,可以为患者选择最恰当的治疗方案,增强疗效,并使手术和治疗更加精确。

软骨母细胞瘤X线、CT、MRI影像病理表现及治疗预后追踪分析摘要】目的探讨软骨母细胞瘤的影像学特征及临床、X线、CT、MRI表现及病理特点的诊断价值.方法分析82例经手术病理或穿刺活检证实的软骨母细胞瘤影像学资料表现及治疗后追踪预后复查. 【关键词】软骨母细胞瘤;放射摄影术;体层摄影术;X线计算机;核磁共振成像【中图分类号】R7【文献标识码】B【文章编号】1008-6315(2015)10-0104-02软骨母细胞瘤又名成软骨细胞瘤;定义为好发于骨骼发育阶段长骨骨骺的良性软骨性肿瘤(2002.WHO). 长期被认为属于巨细胞肿瘤Ewing首先于1923年报道,命名为钙化的巨细胞瘤Koloday(1927)、Ewing(1928)和Codman(1931)等认为它是巨细胞瘤的一种变异,以骨骺软骨性巨细胞瘤命名;Jaffe等(1942)提出,本病可能起源于软骨胚芽细胞,命名为良性软骨母细胞瘤,从而从骨巨细胞瘤中脱离出来目前多数学者认为CB起源于骺软骨细胞或残余骺1临床资料82例中男71例,女11例,年龄15-53岁,30岁以下75例.18例以局部包块就诊,37例局部不适、疼痛就诊,14例为外伤患者偶然发现,7例局部有压痛,6例皮肤稍红,皮温增高,疼痛、肿胀、关节活动受限. 2软骨母细胞瘤的X线、CT、MRI影像级病理分析2.1X 线平片和CT 典型的软骨母细胞瘤发生于骨骺,可跨越骺板累及干骺端,表现为分叶状或类圆形溶骨性骨破坏,内见斑点状、条状、团状和片絮状钙化,为软骨钙化和软骨化骨病灶边缘清楚,硬化,相邻骨皮质可有膨胀、变薄, 甚至消失,有时可见软组织肿块突出皮质轮廓之外.少数有骨膜反应,多为层状、条形. 软骨细胞瘤(CB)占原发良性骨肿瘤的1~2%,占骨良性肿瘤的3.46%;好发于10~25岁的年轻人,文献中最小病人3CB占原发良性骨肿瘤的1~2%, 占骨良性肿瘤的3.46%;好发于10~25岁的年轻人,文献中最小病人3岁,最大70岁;男性较多,男:女为2.2:1;临床表现:无特异性,疼痛、局部肿胀和活动受限为三大主要症状.个别患者可有胀痛或剧痛,夜间加剧;部分病例可有邻近关节活动受限,肢体麻木,邻近肌肉萎缩;部分患者在体检或外伤后行X 线检查时偶然发现病程在数月至数年2.2发病率、年龄和临床表现部位以股骨(33%)、肱骨(20%)和胫骨(18%)最常见,近一半发生于膝关节周围;有二次骨化中心的骨骺皆可发病,如发生于于颅底、胸椎、肩胛骨、肋骨、掌骨、颞骨、下颌骨及距骨等最多见的不典型部位为足部的跗骨和小管状骨好发于四肢长骨的骨骺及骨突,且多位于骨性关节面下;少数位于骺板者, 跨越骺板向两侧发展;极少数位于长管状骨的干骺端,与骨性关节面有一定距离,但多发生于骨骺融合后2.3发病部位镜下主要能观察到三种成分:软骨母细胞、多核巨细胞和软骨基质,原则上所有病例中均能观察到这三种成分;散在分布的多核巨细胞数量过多时往往造成病理误诊;钙盐沉着于软骨母细胞周围,形成“窗格样”钙化,曾被认为是CB的诊断要点,但仅见于1/3的病例;对于没有格子样钙化甚至没有任何钙化的病例,符合临床特点、影像表现及病理形态三要素,也能做出准确诊断. 因此格子样钙化是一种典型形态学特征,而不是诊断要点.2.4病理特征10~15%的CB合并动脉瘤样骨囊肿(ABC);合并ABC的病灶由许多大小不等的海绵样血腔组成,腔内充满流动的血液,此为与单纯肿瘤出血、坏死、囊变的主要区别;液-液平面提示合并ABC可能,但多数仍可见实性成分(与原发ABC不同);ABC范围大者掩盖原发病灶,依靠病理或免疫组化才能做出准确诊断另:35%的ABC 为继发性,最常继发于骨巨细胞瘤软骨母细胞瘤(CB)继发动脉瘤样骨囊肿(ABC) 绝大多数为良性,有一定的局部复发率(3.6%~38%不等),且有肺及全身多处骨转移并死亡的的报道,其机制目前还不清楚;虽有“恶性软骨母细胞瘤” 的病例报道,但其病理学所见与良性软骨母细胞瘤无明显区别,对恶性软骨母细胞瘤的认识仍比较模糊.病理不主张使用侵袭性软骨母细胞瘤的诊断,对局部浸润情况可以在诊断中加以注明;目前尚无明确组织学特点来预测其生物特性,仍需长期常规检查良恶性问题:CT:①部位:肿瘤局限在起源的骨骺处,多偏心性局限性生长,极少穿透骨骺软骨到达干骺端.病灶呈卵圆或圆形,表现为囊状透亮区,直径通常为2~4cm.②边界:肿瘤边缘清晰锐利,多有硬化带,与邻近正常骨界限明显.少数偏心性病灶可能膨胀致皮质变薄甚至断裂.到病程晚期,肿瘤具有侵袭性,骨破坏明显,并可侵入软组织,形成软组织块影.肿瘤可扩展至软骨下骨,但很少进入关节间隙.③钙化:肿瘤内部透亮,呈单房或有骨小梁间隔;一般早期无钙化,中期有的可见小点状、沙砾状钙化,晚期钙化明显并呈模糊疏松状不规则分布,但无巨细胞瘤具有的明显骨小梁分隔改变.④一般无骨膜反应;⑤可有坏死囊变;MRI: 在MRI上的信号与病理密切相关.在T1WI 上,CB表现为不均匀中等或低信号以等、低信号为主,T2WI上信号则呈混杂信号,与病灶内各种细胞成分的比例有关,软骨样基质通常呈较高的信号,伴发动脉瘤样骨囊肿则呈明亮的高信号,出血后囊变也呈高信号,钙化、出血后形成的含铁血黄素则呈低信号. 病灶边缘在T1WI、T2WI呈连续或不连续的低信号环,病理上为肿瘤缓慢生长引起的反应性成骨. 周围可见大片状骨髓水肿,边缘模糊,多跨越骺板;骨髓水肿的病理基础可能由于肿瘤细胞释放的前列腺素,刺激骨髓中纤维血管组织的增生和血管周围淋巴细胞和血浆细胞的渗出,为非特异性改变;病灶切除后炎性反应随之消退,若病灶复发,则又复出血,故可监测肿瘤复发.MRI另一优势在于可以清晰显示肿瘤突破骨皮质形成的团状软组织肿块,还可清晰显示关节软组织的肿胀及关节腔的积液3鉴别诊断少见部位的CB(髌骨CB合并ABC): 出现以下表现时,应高度怀疑恶变或原发恶性软骨母细胞瘤可能:1.局部肿块病史较长,近来生长突然加快;2.病灶外形、轮廓不规则;3.骨破坏区与正常骨分界不清,或虽分界清楚但无硬化带;4.骨皮质破坏较明显,伴有软组织肿块,其内可见环状及半环状高密度影;5.出现大量不规则骨膜反应等状及半环状高密度影;5.出现大量不规则骨膜反应等4.1骨巨细胞瘤软骨黏液样纤维瘤透亮度较高,多位于干骺端,偏心性囊性扩张明显,常侵蚀皮质层或从皮质气球状凸出,内可见粗厚的骨嵴,大囊套小囊,近骨干侧皮质显著增厚. 4.2内生软骨瘤(单发) 内生软骨瘤发病高峰年龄段为20~40岁,多位于长管状骨干骺端,肿瘤形态不规则,缺乏明确硬化边、骨膜增生和软组织肿胀. 4.3软骨肉瘤软骨肉瘤多见于中老年患者,多位于骨盆或长管状骨干骺端,T2WI多呈显著高信号,低信号成分少见,缺乏硬化边. 4.4结核应注意与关节结核相鉴别,尤其是病变侵犯关节软骨时,引起邻近关节的反应,出现疼痛、积液,又为单关节发病,以及对X线片表现认识不足时易与关节结核相混淆主要以临床症状,肺部检查,实验室检查. 4.5软骨性病变的共同影像特征软骨基质X线表现为分叶状低密度.软骨钙化:点状、斑块状、条索状、弧状、半环和环状MRI 信号特征:T1WI呈偏低信号,T2WI呈分叶状高信号,有低信号间隔分隔.4小结软骨母细胞瘤是来源于骨骺、较少见的原发良性肿瘤,但它有局部复发、转移及恶变可能,应综合临床表现、影像特征及病理形态等进行争端,并做相应的外科之劳,尽可能避免复发或转移.参考文献[1]葛英辉,黄兆民,肖官惠,等,成软骨细胞瘤影像学诊断[J].中华医学杂志,1992.72(6).357. [2]孙英彩,崔建玲,李石玲,等.软骨母细胞瘤临床及CT 表现[J].实用放射学杂志,2003,19(7):608-610. [3]高德培,丁莹莹,谭静,等.16层螺旋CT后处理技术在骨肿瘤诊断中的价值.中国CT和 MRI杂志,2006,4(2):39-45. [4]徐爱德,徐文坚,刘吉华.骨关节CT 和MRI诊断学[M].济南:山东科技出版社,2002,157-160. [5]RamappaAT,LeeFY,TangP,etal.Chondroblastomaofbone[J].Jbone[ JonitSurg,2000,82(A):1140-114.6]杨世勋.软骨母细胞瘤临床影像学表现与病理分析[J].中国医学计算机成像杂志,2006,7(3)164-166. [7]刘子君,主编.骨关节病理学[M].北京:人民卫生出版社,2000,180.。
骨母细胞瘤的影像学诊断许尚文;曾建华;张雪林;彭旭红;赵云辉;段刚【期刊名称】《医学影像学杂志》【年(卷),期】2005(015)001【摘要】目的:评价影像学检查对骨母细胞瘤的诊断价值.方法:对18例经手术病理证实骨母细胞瘤的影像学表现进行回顾性分析.18例均摄了平片,6/18例均行CT 平扫和增强、10/18例均行MR平扫和增强.结果:脊柱6例,颅骨4例,胫骨2例,股骨2例,肱骨、骨盆、距骨、软组织各1例.骨母细胞瘤以脊柱及长管状骨好发.平片和CT多表现、膨胀性囊状骨破坏,病灶内常有钙化、骨化,边缘常有轻度硬化缘;MRI检查多呈不均匀性长T1、T2囊状膨胀性骨质破坏,增强扫描多呈不均匀性强化,部分见液平和软组织肿块;一般无骨反应.结论:CT、MRI对骨母细胞瘤诊断较平片有优势,综合影像学检查能提高诊断符合率.【总页数】3页(P28-30)【作者】许尚文;曾建华;张雪林;彭旭红;赵云辉;段刚【作者单位】广州第一军医大学南方医院影像中心,广东,广州,510515;广州第一军医大学南方医院影像中心,广东,广州,510515;广州第一军医大学南方医院影像中心,广东,广州,510515;广州第一军医大学南方医院影像中心,广东,广州,510515;广州第一军医大学南方医院影像中心,广东,广州,510515;广州第一军医大学南方医院影像中心,广东,广州,510515【正文语种】中文【中图分类】R738.1;R814.42【相关文献】1.骨孤立性浆细胞瘤的影像学诊断(附6例报告) [J], 傅剑雄2.原发性骨恶性纤维组织细胞瘤的影像学诊断 [J], 姜铃霞;姚伟武;辛鸿婕3.原发性骨恶性纤维组织细胞瘤的影像学诊断 [J], 谭永明;宋泽进;周克阳;何来昌4.骨原发恶性纤维组织细胞瘤的影像学诊断 [J], 周恩平;王娟;杨敏洁;周阳泱;吴宇旋5.不同影像学诊断方式对良性骨纤维组织细胞瘤的诊断价值分析 [J], 刘伯源;余小容;李军因版权原因,仅展示原文概要,查看原文内容请购买。
[骨肌病变]“骨母细胞瘤”的MRI表现、诊断与鉴别诊断(建议收藏)骨母细胞瘤骨母细胞瘤是一种少见的骨肿瘤,起源于成骨细胞及骨样组织。
【临床表现】好发年龄为30岁以下,发病部位较分散,好发于椎体附件,多位于脊椎的横突、棘突,其次是长管状骨,常见于股骨和胫骨的干骺端或骨端,不侵犯骨骺。
侵袭性骨母细胞瘤为很少见的恶性骨肿瘤,可以原发,也可以是良性骨母细胞瘤多次手术后恶变而来。
【MRI表现】(1)MRI在显示骨质破坏及肿瘤内钙化或骨化方面,不如平片和CT,但在显示肿瘤累及范围以及软组织肿块方面,明显优于CT。
(2)肿瘤形成的骨样组织T1WI上呈稍低或等信号,T2WI上呈等或高信号。
(3)增强扫描肿块呈中度不均匀强化。
(4)病灶周围的骨髓及软组织可出现反应性充血水肿,呈长T1、长T2信号。
(5)当骨质破坏区边缘模糊,软组织肿块巨大,并向周围侵犯,引起相应区域的淋巴结肿大或远处转移,要考虑到侵袭性骨母细胞瘤(图1)。
图1左股骨远端骨母细胞瘤CT示左股骨远端见溶骨性骨质破坏区,其内见斑点状钙化灶【诊断与鉴别诊断】1.诊断依据青年人好发(25岁左右高发),MRI显示形成肿瘤的骨样组织呈T1WI稍低或等信号、T2WI等或高信号,发生骨化或钙化时内可出现斑点状、索条状、团块状或不规则形低信号区,病灶周围少许硬化低信号环。
增强扫描病变实体呈中度不均匀强化;病灶周围的骨髓及软组织反应性充血水肿,呈长T2信号。
2.鉴别诊断(1)骨巨细胞瘤:多见于20~40岁的男性青壮年,好发于骨端关节面下1cm ;多呈偏心性、溶骨性、膨胀性骨破坏,并呈典型的皂泡状改变。
病灶多为单发,边界清楚,无明显硬化,强化多不明显;而骨母细胞瘤常有钙化、骨化,病灶周边常有硬化边,强化多较明显。
(2)骨样骨瘤:病灶直径多小于1.5cm,周围反应性骨质增生明显,在“瘤巢”周围有广泛骨质硬化与骨膜新生骨形成。
而骨母细胞瘤的病灶直径常大于2.5cm,骨质膨胀较明显,骨硬化较轻,增强扫描强化明显。
少见部位软骨母细胞瘤的影像诊断戴灼南;司建荣【摘要】Objective:To investigate the imaging features and their value in the diagnosis of chondroblastoma in unusual locations. Methods:The clinical materials of 7 cases with pathology proved chondroblastoma in unusual locations were retrospectively analyzed,involving talus(n=2) .calcaneus (n = 2) ,patella,ischial tuberosity and inferior ramus of pubis for one case each. In these 7 patients, plain radiography (n=7) ,computed tomography (n=4) and magnetic resonance imaging (n=4) were performed. Results:Expansive bone destruction (n=5) and cystic bone destrution (n= 1) were assessed on radiography, also patchy sclerosis around the lesion (n=3) and intra-tumoral spotty calcifications (n=l). Of the 4 cases undergone CT, there were expansive bone destruction, patchy sclerosis around the lesion and intra-tumoral patchy or spotty calcifications. Expansive bone destruction were showed in 3 cases on MRI with heterogeneous signal intensities. peripheral linear hypo-intensity and obvious bone marrow edema. Conclusion; Imaging features of chondroblastoma in unusual locations included expansive destruction of bone,and peripheral bone marrow edema. Combined utilization of plain films,CT and MRI is helpful for the diagnosis and differential diagnosis of chondroblastoma in unusual locations.%目的:探讨少见部位软骨母细胞瘤的影像学表现及其临床诊断价值.方法:回顾性分析经病理证实的7例少见部位软骨母细胞瘤患者的病例资料.肿瘤位于距骨2例、跟骨2例、髌骨、坐骨结节及耻骨下支各1例.行X线平片检查7例,CT平扫4例,MRI平扫及增强检查4例.结果:X线平片示膨胀性骨质破坏5例,囊状骨质破坏1例,灶周硬化3例,病灶内小斑片状钙化1例;平片漏诊1例.4例CT均显示膨胀性骨质破坏,灶周硬化,病灶内斑点状或小斑片状钙化.MRI上病变呈膨胀性骨质破坏3例,囊状骨质破坏1例,4例病灶信号均混杂,灶周均可见低信号线状影及明显的骨髓水肿.结论:少见部位软骨母细胞瘤具有膨胀性骨质破坏及灶周骨髓水肿明显的特点,平片、CT和MRI三种检查方法联合应用对本病的诊断及鉴别诊断有重要价值.【期刊名称】《放射学实践》【年(卷),期】2012(027)007【总页数】4页(P785-788)【关键词】软骨母细胞瘤;放射摄影术;体层摄影术,X线计算机;磁共振成像【作者】戴灼南;司建荣【作者单位】528000广东,广东省中西医结合医院(佛山市南海区中医院)放射科;528000广东,广东省中西医结合医院(佛山市南海区中医院)放射科【正文语种】中文【中图分类】R814.41;R814.42;R445.2软骨母细胞瘤又称成软骨细胞瘤,是一种少见的原发性骨肿瘤,好发于四肢长骨骨骺,典型部位为股骨两端、胫骨近端和肱骨近端,而扁骨及不规则骨少见[1],易引起误诊。
胸腰椎骨母细胞瘤的影像学诊断并文献复习雍良平;刘念;董国礼【期刊名称】《川北医学院学报》【年(卷),期】2015(000)001【摘要】Objective:To study the imaging characteristics of thoracolumbar spinal osteoblastoma. Methods:Three patients with thoracolumbar spinal osteoblastoma confirmed by operation and pathology were performed with radiographic examination,which were ret-rospectively analyzed with literature review. Results:There were 3 cases located mainly in the vertebral appendix ( spinous processes and pedicle of vertebral arch). Among these,two cases also were in vertebral body and the other one involving adjacent ribs,which showed cystic expansible destruction,small dot and macular calcification and ossification with edge mild sclerosis. MRI findings showed that tumor was circular equal or low signal intensity onT1 WI,low and high signal intensity on T2 WI and slightly high signal intensity on STIR. All lesions showed significant enhancement within osteoid tissue and soft tissue mass and compression of the spinal cord. Conclu-sion:CT and MRI can demonstrate the inner and adjacent structure of the tumor,which is favorable to the diagnosis and differential di-agnosis of spinal osteoblastoma.%目的::探讨胸腰椎骨母细胞瘤的影像学表现特点。