支气管哮喘诊断流程图
- 格式:ppt
- 大小:68.00 KB
- 文档页数:1







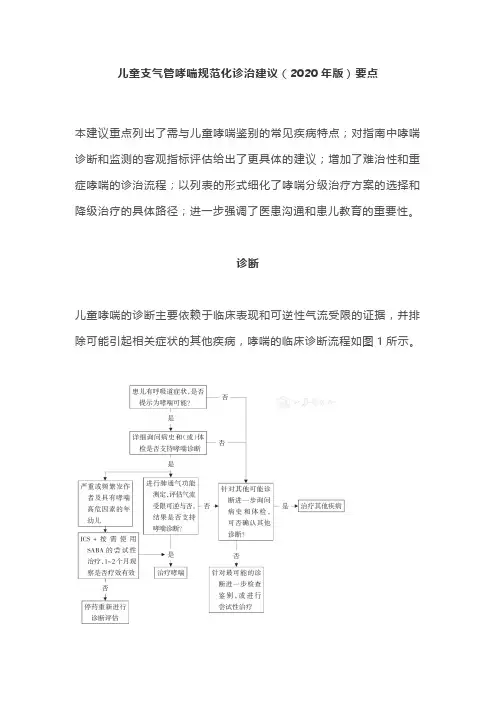
儿童支气管哮喘规范化诊治建议(2020年版)要点本建议重点列出了需与儿童哮喘鉴别的常见疾病特点;对指南中哮喘诊断和监测的客观指标评估给出了更具体的建议;增加了难治性和重症哮喘的诊治流程;以列表的形式细化了哮喘分级治疗方案的选择和降级治疗的具体路径;进一步强调了医患沟通和患儿教育的重要性。
诊断儿童哮喘的诊断主要依赖于临床表现和可逆性气流受限的证据,并排除可能引起相关症状的其他疾病,哮喘的临床诊断流程如图1所示。
注:ICS为吸入糖皮质激素;SABA为短效β2受体激动剂▲图1儿童支气管哮喘临床实践诊断流程图在作出儿童哮喘的诊断之前,须排除其他可引起反复咳嗽和(或)喘息的疾病(表2)。
先天性心脏病心脏杂音;哭吵、运动和进食时可有发绀;生长发育异常;声音嘶哑;心动过速;呼吸急促或肝肿大;可有吸气性喘鸣囊性纤维化出生后不久就开始咳嗽;反复肺部感染;生长发育异常(吸收不良);可见杵状指(趾),及大量松散油腻的粪便原发性纤毛运动障碍咳嗽;反复肺部轻度感染;耳部慢性感染和脓性鼻涕;对哮喘治疗药物反应差;50%的儿童有内脏转位血管环往往存在持续性呼吸音异常或单音调哮鸣音,或吸气性喘鸣;症状严重者可以出现喂养困难和呼吸困难支气管肺发育不良主要见于早产婴儿;出生体重低;出生时呼吸困难;需要长时间机械通气或吸氧免疫缺陷病反复发热和感染(包括非呼吸系统疾病);生长发育异常治疗策略≥6岁儿童哮喘的长期治疗方案:分为5级,通过对儿童哮喘症状控制水平及急性发作次数和严重度的综合评估,考虑适时升级或降级治疗。
初始治疗1~3个月后,根据症状重新评估是否需转诊至专科门诊(表4)。
ICS-LABA联合治疗是该年龄段儿童哮喘强化治疗或初始治疗控制不佳时的优选升级方案。
表4≥6岁儿童哮喘控制治疗和调整建议治疗强度患儿类型a治疗建议注:a符合任一条即按相应级别进行治疗;SABA为短效β2受体激动剂<6岁儿童哮喘长期治疗方案:分为4级,最有效的治疗药物是ICS。

支气管哮喘的诊治进展福建省立医院内科李瑞慧支气管哮喘(Ashma)是由嗜酸粒细胞、肥大细胞和T淋巴细胞等多种炎症细胞参于的气道慢性炎症。
一、病因和发病机制(一)病因哮喘的发病机制还不十分清楚,大都认为是与基因遗传有关的疾病,同时受环境因素的影响。
(二)发病机制不完全清楚。
与变态反应、气道炎症、气道反应性增高及神经因素有关。
二、临床表现(一)症状为发作性伴有呼气性呼吸困难或发作性胸闷和咳嗽,严重者呈坐位或端坐呼吸、发绀等。
有时咳嗽为唯一的症状。
症状可突然发作,用支气管扩张剂或自行缓解。
常在夜间或凌晨发作。
有时运动可出现呼吸困难和咳嗽。
(二)体征胸部呈过度充气状态,有广泛的哮鸣音,呼气困难。
但在轻度发作或非常严重哮喘发作,哮鸣音可不出现。
炎中哮喘患者有时可出现HR增快、奇脉、胸腹反常运动和发绀。
三、实验室及其他检查(一)血液检查可有嗜酸细胞增高,并发感染时白细胞可增高,中性粒细胞增高。
(二)痰液检查可见有嗜酸细胞,合并有感染,痰培养阳性。
(三)肺功能检查为阻塞性通气障碍和过度通气,缓解期可恢复。
可逆性、昼夜节律性、气道高反应性是其特征。
(四)血气分析发作时可有PaO2、PaCO2下降,PH上升,表现为呼碱。
当病情严重时,可表现为呼酸。
如缺氧明显可出现代酸。
(五)胸部X线发作时两肺野透亮度增加,在缓解期多无明显异常。
合并呼吸道感染时可见炎性浸润影。
注意有无气胸、肺不张、纵隔气肿等。
(六)特异性变应原测定血清IgE高,过敏原皮试阳性。
四、诊断1、反复发作的喘息、呼吸困难、胸闷或咳嗽,多于接触变应原、冷空气、物理化学性刺激、病毒性上呼吸道感染、运动等有关。
2、发作时双肺可闻及散在或弥漫性哮鸣音,以呼气相为主,呼气延长。
3、上述症状可经治疗或自行缓解。
4、症状不典型者(无明显喘息和体征)至少应有以下三项中的一项阳性:(1)BHR阳性;(2)BD阳性(经吸入ß2肾上腺素受体激动剂时,FEV1增加15%以上,且FEV1增加绝对值大于200mL);(3)PEF日内变异率或昼夜波动率≥20%。

