急性缺血性卒中(AIS)机械取栓流程(优质医学)
- 格式:ppt
- 大小:15.78 MB
- 文档页数:44

2024急性缺血性卒中的再灌注治疗方法及质控指标对于急性缺血性卒中(AIS)患者,早期血管再灌注是有效降低卒中致残率、致死率的关键。
在国家卫生健康委印发的《2024年国家医疗质量安全改进目标》中,第一个目标即为提高急性脑梗死再灌注治疗率。
AIS再灌注治疗方法从静脉溶栓到取栓治疗,再到球囊扩张和支架植入,AlS的早期再灌注治疗手段不断更新。
(一)静脉溶栓治疗静脉溶栓治疗是通过外周静脉滴注或注射溶栓药物经过血液循环溶解动脉血栓的治疗方法,可快速溶解血栓,迅速改善脑灌注。
静脉溶栓是在时间窗内治疗AIS的有效方法,也是国内外指南的首选治疗方式。
近年来,随着医学影像技术的发展,经过多模影像学评估后,静脉溶栓时间窗再次被拉长,EXTEND研究团队将CT及磁共振灌注成像引入静脉溶栓,该研究对发病4.5~9.0h或醒后卒中(从睡眠中点开始算起9.0h内)存在核心/灌注不匹配的AIS患者予以阿替普酶静脉溶栓治疗,与对照组比较,表现出良好的预后,因此也更新了2021版《欧洲卒中组织急性缺血性卒中静脉溶栓指南》,将静脉溶栓时间窗延长到9ho(二)血管内治疗大血管病变患者静脉溶栓后血管再通率较低,半暗带的恢复不尽如人意。
随着医疗技术的不断发展,血管内治疗成为大血管病变的重要治疗手段。
1.动脉溶栓动脉溶栓是早期血管内治疗方法,是在数字减影血管造影(DSA)的引导下将溶栓药物选择性地送至血管闭塞部位进行溶栓治疗,可用较小剂量的药物在局部达到较高的药物浓度,相较于静脉溶栓具有较高的再通率,同时在DSA下可动态观察血栓溶解情况。
但动脉溶栓治疗为有创操作,且总体费用较高,不利于推广,同时动脉溶栓治疗作用有限,多作为机械取栓的补充治疗。
2.机械取栓机械取栓指在DSA下将取栓装置送至血栓部位,通过支架锚定血栓及抽吸将血栓机械取出。
2015的几项研究均表明,在大动脉闭塞患者中,机械取栓具有高再通率及良好预后,但6h取栓时间窗较窄,患者获益有限,探索更长的有效时间窗成为广大学者的研究方向。


脑动脉取栓术流程
脑动脉取栓术是一种紧急治疗脑卒中(尤其是急性缺血性脑卒中)的手术方法,其流程概要如下:
1. 快速评估:患者出现疑似脑卒中症状后,迅速进行临床评估和影像学检查(如CT、MRI),确认是否存在大血管闭塞。
2. 决策与知情同意:确诊需取栓治疗后,与家属沟通并取得手术治疗同意。
3. 手术准备:患者进入导管室,进行麻醉及术前准备,包括建立血管通路(通常是股动脉穿刺)。
4. 导管操作:通过血管路径,将导管和微导丝引导至脑部闭塞的动脉部位。
5. 取栓操作:使用取栓器械(如血栓抽吸导管、支架取栓装置等)捕获并移除阻塞血管的血栓。
6. 血流恢复确认:移除血栓后,通过造影确认血流恢复正常,确认血管开通。
7. 术后观察与恢复:患者转入ICU或普通病房密切监护,进行后续康复治疗。

急性缺血性卒中机械取栓操作流程
一、定义
急性缺血性卒中(Acute Ischemic Stroke, AIS)是一种以缺血为基
础的中枢神经系统急性病变,是依靠机械取栓技术来恢复缺血部位的血流
促进血液重回正常状态,减缓或防止中枢神经功能受损,以减轻患者症状。
二、操作流程和注意事项
1.准备
(1)诊断缺血性卒中的证据材料(如CT结果,MRI结果等),能够
证明患者确实患有AIS;
(2)根据术前设备检查,确定所需的操作设备,如超声照射设备,
取栓工具,血管图形显示设备等;
2.准备患者
(1)询问患者的基本情况,如病史,药物历史等,并进行相关的实
验室检查;
(2)患者需进行充分的麻醉,以降低手术过程中的痛苦;
(3)及时给予患者足量的输液和输血,保持血液指标稳定;
3.根据血管病理,按照操作流程,由超声指导下,通过平手插管或颅
内穿刺术进入颅内,开始机械取栓操作,如:
(1)确定血管,确认血栓位置;
(2)操作前,在血管内注射术前药物(如双氧水等)来防止血栓运动;
(3)定位血栓,将取栓夹置于血栓附近,确保取栓夹无误;
(4)取栓,慢慢拔出取栓夹,将血栓取出;。
![急性缺血性脑卒中血管内治疗中国专家共识 [自动保存的]](https://uimg.taocdn.com/8a5f5102964bcf84b9d57b28.webp)

急性缺血性卒中的机械取栓术前言在美国,卒中是导致死亡的第五大原因,也是导致严重长期残疾的第一大原因。
大约每3分42秒就有一人死于急性卒中,大约62%的卒中死亡发生在医院以外。
自1940年代以来,卒中死亡率一直存在地理差异,美国东南部称为“卒中高发带”,尽管最近有所改善,但这些差异仍然存在。
平均而言,卒中高发带的死亡率估计比美国其他地区高出30%,而在卒中高发带集中的北卡罗莱纳州、南卡罗来纳州和乔治亚州高出近40%。
急性脑卒中后功能不佳可归因于未能识别关键症状,未能及时到医院就诊而超出治疗窗口。
据估计,从2015年到2035年,与卒中相关的直接医疗费用总额将从367美元增加到943亿美元。
最新研究表明,血管内机械取栓术(EVT)治疗急性缺血性脑卒中(AIS)缺血性卒中,可使发病率和死亡率显著降低。
从历史上看,1996年批准的第一个治疗AIS的方法是静脉使用组织纤溶酶原激活剂(IV-tPA)溶栓。
在此之后,急性脑血栓栓塞症II(PROACT II)研究中,Prolyse证明了在脑卒中发生后6小时内使用尿激酶原进行动脉内溶栓(IAT)治疗大脑中动脉(MCA)闭塞的患者,90天的临床结果得到改善。
卒中介入治疗研究(IMS)表明,联合IV和IA-tPA治疗AIS是安全的且临床有用,而5项已发表的试验的结果彻底改变了血管内治疗(EVT)治疗大血管闭塞(LVO)的方法。
DAWN和DEFUSE-3试验的积极结果代表了目前AIS治疗的模式的转变,从严格以时间为基础的治疗决定转变为以生理为基础的治疗决定,根据先进的成像特征识别可挽救的大脑,或所谓的临床和放射影像不匹配。
与之前的卒中试验相比,DAWN试图通过延长EVT时间窗来纳入更多的卒中患者,包括那些以前被认为不适合进行EVT的卒中患者。
在这篇综述中,我们简要介绍了这些具有里程碑意义的EVT试验,以及基于神经血管成像、当前EVT技术、尚未解决的问题和EVT相关并发症的患者选择标准。

急性缺血性卒中(AIS)机械取栓流程一、流程要点:1、准备5种耗材:导引导管、微导管、微导丝、注射器、Solitaire FR。
2、Solitaire释放后维持5分钟。
3、Solitaire回拉前进行5个动作。
二、以Solitaire FR为例示范取栓操作流程步骤:1、明确闭塞部位,2、微导管定位,3、支架输送,4、支架定位,5、支架释放,6、支架回拉,7、取栓后操作。
1.1 明确闭塞部位:血栓近端行主动脉弓/目标血管近端造影,血栓远端通过血栓后行微导管造影,可确认血栓长度,选择合适长度支架。
2.1 微导管定位:方案1、微导管头端超过血栓远端,以确保当Solitaire FR完全释放后,支架有效长度可以覆盖血栓两端,微导管头端marker所在位置即为支架远端拟到达位置。
方案2、微导管头端超过血栓远端,置于M2平直分支,可于侧位确认,此种方案下可不行微导管造影。
3.1 支架输送:将保护鞘置于微导管前段,直至确认鞘前端就位,顶在内壁。
固定Y 阀后将Solitaire FR血流再通装置推送进入微导管,待推送导丝柔软部分完全进入微导管,再前进10cm后移除导入鞘。
4.1 支架定位:持续推进Solitaire FR直至其远端放射显影标记超过血栓(不要推出导管),与微导管marker重合,尽量确保血栓位于支架有效长度的中后段。
5.1 支架释放:释放Solitaire FR时,需固定(控制)推送导丝保持支架在原位不动,同时将微导管向近端方向收回,尽量缓慢,避免张力瞬间释放切割血栓,引起远端栓塞。
微导管头端必须撤至Solitaire FR近端放射显影标志完全暴露。
Solitaire FR释放后应在原位保持5分钟。
6.1 支架回拉:将Solitaire FR和微导管作为整体回撤,导引导管尾端注射器持续抽吸,直到Solitaire FR撤出,并有通畅的倒流血流。
7.1 取栓后操作:如果需要二次取栓,推荐使用原装置。


急性缺血性卒中急诊处理SOP到院内急诊时,激活急诊卒中单元,神经科医师一起尽快采集病史、完成必要的检查、评估、作出正确诊断、及时进行抢救或收住院治疗。
从入院后完成评估到明确诊断开始用药治疗的时间应控制在一小时之内(急诊脑卒中黄金一小时救治)。
一、诊断(一)病史采集和体格检查,尽快进行病史采集和体格检查(如院前急救已完善,本步骤可酌情减少),以免延误治疗时间窗。
1、临床病史:仍然是诊断的重要依据。
典型者是突然发病,迅速进展的脑部受损的征象,如意识障碍、局灶体征。
2、神经系统检查:重点是发现脑部受损征象,如偏瘫、失语、意识障碍、颅内高压、脑膜刺激征等。
同时应排除其他系统疾病,并进行神经功能缺损NIHSS评估。
(二)诊断分析步骤1、是卒中还是其他疾病:重视发病形式、发病时间,同时注意排除脑外伤、中毒、癫痫后状态、瘤卒中、高血压脑病、低血糖昏迷、高血糖昏迷、脑部炎症以及躯体重要脏器功能严重障碍引起的脑部病变。
2、是哪一类型的卒中:是出血性还是缺血性卒中,根据起病方式、临床表现结合必要的影像学检查来确定。
除非有其他原因不能检查或患者条件不允许搬动,所有疑为卒中的患者都应尽快进行头部影像学(CT/MRI)检查,观察有无脑梗死、脑出血或蛛网膜下腔出血。
3、缺血性脑卒中患者是否适合溶栓治疗:发病时间是否在小时或6小时内,有无溶栓适应证,进行溶栓之前必须进行相应的影像学(CT/MRI)检查后反复评估溶栓指征。
4、检查项目汇总所有患者:头颅CT或MRI、血糖、血清电解质、血液生化、心电图、心肌酶学标记物、血常规、凝血常规;部分患者:肝功能、氧饱和度、毒理学筛查、血液酒精水平、妊娠实验、动脉血气分析、胸片、腰穿、脑电图。
以上检查项目尽量在进行溶栓术前得到检验报告。
但不能为了等待实验室检查项目而延误溶栓时间。
二、处理(一)基本生命支持1、气道和呼吸(1)确保患者的气道通畅:有明显呼吸困难、窒息时,可采用气管插管或机械通气以保障通气。
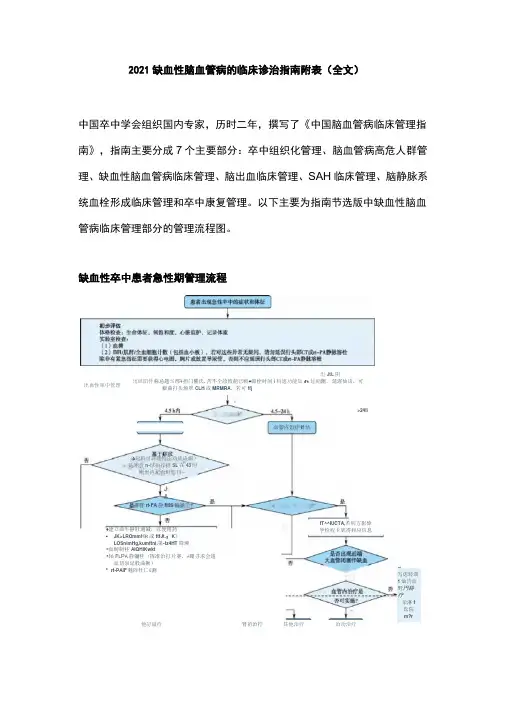
2021缺血性脑血管病的临床诊治指南附表(全文)中国卒中学会组织国内专家,历时二年,撰写了《中国脑血管病临床管理指南》,指南主要分成7个主要部分:卒中组织化管理、脑血管病高危人群管理、缺血性脑血管病临床管理、脑出血临床管理、SAH临床管理、脑静脉系统血栓形成临床管理和卒中康复管理。
以下主要为指南节选版中缺血性脑血管病临床管理部分的管理流程图。
缺血性卒中患者急性期管理流程 出JtL 阴性 出血性率中管理出皿阳件称忌題%邢¥担门權氏.苦不仝診致葩已斬#滞栓时间i 料通功能知ft 址餡刼、延渥仙话,可癖曲打头烦翠CLH 或MRMRA 、若可ffj(&起料可評理特缶劝能诀蝎) 是翎盘n-球抬拧捋SL 在43时剛世内圮否町暗刊—J &書打rt-FA 静flliS 瞬嶽>24li♦建立曲牛静肚通减,以便箱药 • JK>LROmm H R 或ftfJt.:K 》LOSnimHg,kumftni.第-tz4HT 降溯 *血畴制柱AIQHlKwkt•轴F L P A 静彌桂(挥准治打片赛,«硼寻求会逡血切泉延般曲揪) * rt-PAlF 魅阵牡匸£测血管内诒疗if 怙fT^^IUCTA,若钊方影偉学检程卡犹得和应信息写虑转湖1灿吿血野円耕疗亲淋f 氐院m?r他訂谥疔 肾苗治拧 其他治疗 冶功治疔规范内科治疗启动血管评价芨挤接血管内治疗完善溶栓前影像检查(推荐普通CT )溶栓前临床、化验及影像评估 符合溶栓标准it-PA 静脉溶栓怀疑急性大血管闭塞者溶栓标准不符合溶栓标准完善溶栓前抽血化验(若无特殊病史,仅有血糖为溶栓前必须获得结果)溶栓后24h,复査头颅影像,lil 调罄后续治疗方案确认初步诊断及发病时间(Vh,3^4.5h )可疑急性缺血性卒中患者并发症溶栓过程监测]图1缺血性卒中患者急性期管理流程缺血性卒中患者静脉溶栓部分管理流程图2发病4.5h 内缺血性卒中患者静脉溶栓部分管理流程急性缺血性卒中(AIS )血管内救治流程图3AIS 血管内治疗救治流程否是否是否是神甕觸味魏学檢査骨选呵创收止衆虑淫,也诩愼用抽啞取栓或超合球饗歸引护北中何导管黑装骨首冰T 揶劇血无创齡像檜査有无廩内大Mm.结合时间慚选择卷燦评佶方案是杏齢静關擀性忖间宙*是否TI 静脉帮栓怏忌J酬要点」并翌症处理AEh 内皿警内治疔标准: •卒中前mRSiiBbl 井•莎見由颈内动脱近罐大脑中动脉帕段闭塞引起*年齡歹1E 岁• MHSS 评分刮汾• ASPECTS 评分窘分•計冉廿始洽芬(股劭脉穿剧)>6-16h ;DAWN/DEFUSE 3标准 >16*24htDAWN 掠准推荐餅机精取栓治疗坡病24h 内符合指南标椎的急性前舖环尢(1曾闭罪性耶中机械取拎的麻醉方第我个怵化.尽就戦取栓延迟*术中柚据情况便用押救摘施.如球囊观宜禎曲解•根娜闪、病变、术中撫惟制订抗橙泊疗策略ff 养血甘内洽疗患者术后置干禅缠症监护病臥24h 内困台头朋CT 和訓库博像检査朮全面歸檢査大血管闭发匍h 内叫HS3评分A 呀壶发病点b 内WHSS 评分*4比丁分时”斷存在知1普闭隹:血管内泊疗后頃内出H 可参考AIS 瞄出血曲化赴顾则。

急性缺血性卒中急救诊治流程图
阿替普酶静脉
60分钟内溶栓
4.5h
疑似卒中患者(120转运或自行到院)
急诊科门诊
通知卒中急诊人员(电话联系)
询问病史,建立静脉通道,病情评估,完成基线NIHSS
评分,完善ECG、头颅CT等检查和静脉血采样
确诊急性缺血性卒中,如符合(溶栓、介入)治疗,沟通病情,签署同意书,入急诊卒中监护室或卒中单元(病房)不同意静脉溶栓
者
4.5-6h前循环6-8h后循环≤12h
尿激酶静脉溶
栓60分钟内
时间窗内静脉溶栓无效者
可桥接治疗
大动脉闭塞
或静脉溶栓无
效,介入桥接:
动脉溶栓、机器
取栓、支架置入
按外科专科医治指南
实施相关治疗,并注意
调节血压、血糖及病因
筛查、血管评估等密切监测生命体征、各项评分、改善循环等治疗,溶栓及介。
急性缺血性卒中机械取栓术护理管理的研究进展[摘要]急性缺血性卒中(AIS)会给患者生活质量造成严重影响。
对AIS患者尽早实施血管内治疗、快速开通闭塞血管、恢复脑灌注是降低致残率及致死率的有效方式之一,AIS机械取栓患者的规范性护理对防治术后并发症以及促进患者术后康复起重要作用,是治疗过程中非常重要的环节。
目前,对AIS患者早期血管内治疗的相关指南尚没有针对护理指标的最佳工作流程推荐,为此,本文就脑卒中机械取栓患者的护理管理现况从急诊绿道护理、围手术期护理、综合护理、延续性护理、出院后健康管理5个方面进行综述,以建立AIS的优化护理模式。
[关键词]急性脑卒中;机械取栓;护理;综述全球疾病负担研究显示,脑卒中是我国居民死亡的首位原因,2020年中国卒中中心报告指出:根据中国脑血管病大数据平台的统计,我国脑卒中发病率、患病率、复发率和死亡率都居高不下,有效治疗急性脑卒中患者,成为医护人员关注的焦点[1],2014-2015年,来自世界各地不同研究组的4项随机对照试验最终证明了机械取栓术(Mechanical Thrombectomy)在AIS患者中有更好的结果和更好的恢复[2-3]。
1.院前急救绿色通道护理:1.1急救护理小组模式的应用:设立卒中专科绿道护士,将绿道护士纳入急诊科的患者护理管理可以改善患者的预后。
绿道护士的主要职责是预检分诊、识别、和评估患者以及做好急性脑卒中患者的全程追踪、记录、随访和数据录入工作。
1.2路径化护理:路径化护理急救方案的实施通过成立卒中救治小组、制定急救护理方案并实施,明确责任及分工,采用急性脑卒中患者接诊护理路径表来缩短接诊时间。
发挥各学科之间的密切协作,最大限度的利用医疗资源、缩短患者等待及护理交接时间。
急救方案应遵循循证护理、系统管理的理念,以AIS病情特点及溶栓、介入取栓术启动为基础,制定针对性的护理方案,不断优化和改进急诊溶栓、取栓护理流程,提高护理质量,从而提升患者的功能预后。
2023急性缺血性脑卒中特殊患者人群的静脉溶栓治疗组织性纤溶酶原激活剂(tPA)静脉溶栓(IVT)是急性缺血性脑卒中(AIS)患者最有效的治疗方法之一。
然而,在AIS治疗中JVT也面临诸多的问题,除了药物本身所致的、可能发生的过敏反应,全身出血,症状性颅内出血(S1CH),出血性转换(HT)和其他不良反应之外,还存在治疗时间窗窄、各种因素引起的治疗延迟和使用率偏低,以及指南推荐的适应证和绝对/相对禁忌证”艮制了许多特殊AIS患者群体从IVT治疗中获益。
本研究旨在综述近年来tPA-IVT在急性缺血性脑卒中特殊患者人群的研究进展以及影响溶栓治疗的各种因素。
特殊患者的静脉溶栓1 .既往有脑卒中史和血糖水平高荟萃分析表明,IVT可改善有脑出血既往史的AIS患者的预后,而不会增加S1CH或全因病死率,这可能有助于AIS患者IVT管理的决策过程。
EhrIiCh等的研究表明对于缺血性脑卒中既往史合并糖尿病的A1S患者,3-4.5h内tPA-IVT治疗并不增加S1CH或死亡风险。
一般而言,对于本次脑卒中前各种原因(包括既往脑卒中史)导致残疾较重的AIS患者,通常不进行tPA-IVT治疗。
为验证IVT与既往残疾患者良好临床结局的相关性,一项基于连续脑卒中登记的观察性研究(覆盖1080万居民)提示,仅以脑卒中前有残疾为由而不进行IVT,可能是不合理的。
关于溶栓后早期神经功能恶化(END)的危险因素以及END与3个月不良功能结局之间的关系,有研究发现初始血糖水平可能是END的独立危险因素,END可能预测3个月预后不良。
2 .血压水平高在AIS患者中收缩压超过180mmHg是IVT治疗的禁忌证,但尚不确定控制收缩压是否能达到理想的效果。
ENCHANTED研究协作组的一项多中心试验比较了阿替普酶治疗的AIS患者接受强化降压与指南推荐降压,结果表明强化降压虽然安全,且由此带来的ICH发生率减少(vs指南推荐降压),但这一结果并未促使临床转归的改善。
急性缺血性脑卒中院前急救、合理转运、院内急救及公众健康教育急性脑卒中是一种发病率高、致残率高、病死率高、复发率高及并发症多疾病。
急性缺血性脑卒中最有效的治疗方法是时间窗内给予血管再通治疗:包括重组组织型纤溶酶原激活剂静脉溶栓和机械取栓,救治成功率与发病时间密切相关。
AIS救治可以分为3个阶段:院前、急诊、住院治疗。
卒中急救流程概括为8D生存链: Detection(发现)、Dispatch(派遣)、Delivery (转运)、Door(到院)、Data (检查资料)、Decision (临床决策)、Drug (药物治疗)、Disposition (安置)。
1.卒中急救系统建设1.1急救人员培训。
院前正确识别卒中有利于后续现场急救和转运、缩短发病至治疗的时间、提高再灌注率。
推荐意见 :①推荐急救人员至少熟练掌握一种卒中评估量表;②推荐急救人员掌握卒中的诊疗常规及操作规范;③推荐对急救人员多途径持续强化实施卒中教育。
1.2卒中中心网络的建设卒中中心的主要目标是提高治疗水平和卒中治疗标准化。
初级卒中中心和高级卒中中心构成卒中中心网络。
推荐意见 :①在一定的行政区域范围内,根据国家标准建设卒中中心网络;②制作溶栓地图。
1.3构建绿色通道包括:院前院内互联互通信息平台、院内信息系统支持、溶栓团队建立、检验科/放射科的协作以及流程设置。
各组成部分对疑似卒中患者优先处理,快速反应。
推荐意见 :①构建绿色通道,对疑似卒中患者优先处理,快速反应;②设立考核标准,对卒中绿色通道进行质控,持续改进。
1.4建立数据库及改进医疗系统质量推荐意见 :①建立卒中数据库;②组织多学科质量改进委员会来审查和监测卒中医疗质量基准、指标、循证实践和结局;③卒中结局与卒中基线严重程度相关。
院前急救2.1呼叫受理与调度派车推荐意见 :①推荐 EMS 调度员使用卒中评估工具识别疑似卒中患者,增加识别卒中的准确度,减少反应时间;②对疑似卒中患者要优先派遣符合AIS 急救要求的救护车;③EMS 调度员急救车到达前应安抚家人或看护人员,指导其进行适当的自救。
丽水市中医医院急性缺血性脑卒中急诊绿色通道溶栓诊疗路径急诊内科医生工作要求1.听到分诊台护士预告知怀疑有急性缺血性脑卒中(溶栓期内)时,需立即告知急诊护士,做好接待准备,同时预通知EICU及神经内科脑血管专科医师(注:如急诊内科医师在抢救病人,在接到预通知电话时需提前通知急诊二线医师)2.急诊内科医师接诊患者(要求3分钟内)是□否□时间(分钟)__________ 原因___________3.再次病情评估(要求5分钟内)(1) 一侧肢体(伴或不伴面部)无力或麻木是□否□(2) 一侧面部麻木或口角歪斜是□否□(3) 说话不清或理解语言困难是□否□(4) 双眼向一侧凝视是□否□(5) 一侧或双眼视力丧失或模糊是□否□(6) 眩晕伴呕吐是□否□(7) 既往少见的严重头痛、呕吐是□否□(8) 意识障碍或抽搐是□否□(9) 房颤是□否□4. 如患者有上述1项或多项症状,评估是否符合溶栓治疗初筛标准:入选标准(1) 年龄≥18 岁是□否□(2) 卒中症状持续至少30min 是□否□(3) 发病时间窗(<4.5h)是□否□发病时间:______年______月______日______时______分(24小时制)排除标准(1) 症状提示蛛网膜下腔出血是□否□(2) 近3月内有明显的颅脑外伤或卒中是□否□(3) 近3月内有明显的卒中(mRS≥2分, CT或MRI有明显病灶)是□否□(4) 近7天内有不可压部位的动脉穿刺是□否□(5) 急性出血素质是□否□(6) 有颅内出血病史是□否□(7) 具有增加出血危险性的全身恶性肿瘤是□否□(8) 颅内肿瘤、动脉瘤、动静脉畸形、脑脓肿是□否□(9) 近期颅内或脊髓手术是□否□(10) 活动性内出血是□否□(11) 近3个月内急性胰腺炎、溃疡性胃肠疾病或严重肝脏疾病是□否□患者是否符合溶栓治疗初筛标准:( 是□否□)5. 如患者符合溶栓治疗初筛标准,迅速完善相关检查(1) 开通静脉通路医嘱(2) 影像学检查申请急诊头颅CT 是□否□急诊头颈CTA 是□否□申请时间:______________________(3)血化验申请及完成心电图,血化验包括血常规,肝功能,肾功能,电解质,凝血功能,血糖及心梗四项申请时间:_____________ 完成时间:_______________6. 立即打电话请神内脑血管专科医师会诊,打电话时需讲明可能需要溶栓患者7. 如为溶栓,电话联系急诊重症监护室(EICU)急诊内科医师签名:______________ ----------------------------------------------------------------------------------------------------------------------急诊室护士工作要求1. 急诊室护士接到急诊内科医师预通知后,准备抢救病床,同时把组套的血化验试管、心电图机等准备好2. 病人到达急诊室后,迅速转运至安排好的急诊室抢救床,吸氧,心电监护,血氧饱和度监测,通知急诊内科医师(注:要求测量两上肢血压,左侧___/___mmHg,右侧___/___mmHg)(要求3分钟内)是□否□时间(分钟)__________ 原因___________3. 接到急诊内科医师医嘱后,在血化验申请前可先开通静脉通路,抽取血标本备用,粘贴红色溶栓优先标识。