2015年世界卫生组织胸腺肿瘤分类(中文版)
- 格式:docx
- 大小:8.93 KB
- 文档页数:3

胸腺瘤化疗方案第1篇胸腺瘤化疗方案一、背景胸腺瘤(Thymoma)是一种起源于胸腺上皮细胞的肿瘤,根据世界卫生组织(WHO)的分类,胸腺瘤可分为A型、AB型、B1型、B2型、B3型和C 型。
胸腺瘤的治疗方法包括手术、放疗和化疗。
本方案主要针对胸腺瘤患者的化疗部分,旨在为患者提供合法合规的化疗方案。
二、化疗原则1. 个体化治疗:根据患者的病情、年龄、身体状况、病理类型等因素,制定针对性的化疗方案。
2. 联合化疗:采用多种抗肿瘤药物联合应用,以提高治疗效果。
3. 规律化疗:按照预定的时间表进行化疗,确保药物在体内维持一定的浓度。
4. 安全性评估:在化疗过程中,密切观察患者的毒性反应,及时调整药物剂量或治疗方案。
5. 遵循相关法律法规:严格按照国家有关医疗法规和政策,确保化疗方案的合法合规性。
三、化疗方案1. 药物选择:根据患者病情、病理类型和药物敏感性,选择以下药物进行化疗:- 环磷酰胺(Cyclophosphamide)- 阿霉素(Doxorubicin)- 顺铂(Cisplatin)- 长春新碱(Vincristine)- 5-氟尿嘧啶(5-Fluorouracil)2. 化疗方案:- 方案一:环磷酰胺+阿霉素+顺铂(CAP)- 方案二:长春新碱+5-氟尿嘧啶+阿霉素(VAD)- 方案三:长春新碱+5-氟尿嘧啶+顺铂(VFP)3. 化疗周期:每个周期为21天,共进行4-6个周期。
4. 药物剂量:根据患者体重、年龄和药物说明书推荐的剂量进行调整。
四、化疗期间管理1. 定期检查:化疗期间,定期进行血常规、肝功能、肾功能、心电图等检查,以评估患者病情和药物毒性。
2. 毒性反应处理:根据患者出现的毒性反应,及时调整药物剂量或治疗方案,确保患者安全。
3. 营养支持:化疗期间,注意加强患者的营养支持,改善患者生活质量。
4. 心理护理:关注患者心理变化,及时给予心理支持,帮助患者树立战胜疾病的信心。
五、化疗结束后随访化疗结束后,定期对患者进行随访,了解病情变化、毒性反应和生活质量,以便及时发现并处理可能存在的问题。



胸腺瘤诊疗指南或共识流行病学1.胸腺上皮肿瘤起源于胸腺,包括胸腺瘤和胸腺癌,胸腺瘤的发病率约0.13/1 0万-0.15/10,是前纵隔常见的原发肿瘤。
男女发病率相似,40-70岁是好发年龄,儿童和青少年很少发生胸腺瘤。
酒精、烟草、电离辐射都不是胸腺瘤发病的高危因素。
2.前纵膈肿块包括肿瘤病变:胸腺瘤、淋巴瘤、胸腺癌、胸腺类癌、胸腺脂肪瘤、生殖细胞肿瘤、肺转移瘤等(只有胸腺瘤、胸腺癌和胸腺脂肪瘤来源于真正的胸腺成分)。
3.胸腺瘤是前纵隔最常见的原发肿瘤,约占50%,病程常呈缓慢发展(除外淋巴瘤和生殖细胞肿瘤)。
诊断1.CT扫描是诊断胸腺瘤的首选影像学检查,其表现为:位于前纵隔的圆形、卵圆形或分叶状肿块,不伴有淋巴结的肿大。
常邻近大血管、心脏,在左侧无名静脉下方,邻近胸骨;若病灶较大可包绕纵膈大血管,CT表现:中等软组织密度,少部分患者可表现囊性化和钙化。
2.MRI主要用于制定手术计划时确定切缘边界,尤其对于在术前考虑有大血管、心脏侵犯的病人更有价值;不能耐受碘造影进行增强CT扫描的患者,可进行胸部MR I。
3.低剂量CT不能用于胸腺瘤或胸腺癌筛查,因为没有数据证实胸腺瘤或胸腺癌的筛查可以提高生存期。
4.PET-CT能更好的提示解剖结构的情况,能更好的提示解剖结构的情况;有研究显示胸腺癌的最大SUV值明显高于胸腺瘤,与胸腺瘤相比,胸腺癌呈均匀性摄取。
(PET-CT对于胸腺瘤的诊断价值有待进一步明确)5.纵膈肿瘤需要查AFP和β-HCG检测以便于排除生殖细胞肿瘤;查T3、T4、TSH 排除纵膈甲状腺肿。
6.胸腺上皮样肿瘤:①胸腺床部位界限清晰的纵膈包块并不与甲状腺连续;②肿瘤标记物AFP或β-HCG阴性;③无淋巴结肿大表现。
7.FNA可以引起针道肿瘤细胞的种植,因此在考虑胸腺瘤时谨慎使用FNA。
8.若临床和影像学特征都强烈提示胸腺瘤为可切除病灶(例如重症肌无力和影像学典型的占位病灶),没有必要进行手术活检,避免经胸膜的方法进行活检,以防止肿瘤的种植转移。

胸腺瘤分类和分级标准
1. 嘿,你知道胸腺瘤还有不同的类别呢!就像水果有不同种类一样。
比如说 AB 型胸腺瘤,这就好比是苹果,有它自己独特的特点呀!
2. 哇塞,胸腺瘤的分级标准可重要啦!这就好像给胸腺瘤贴上不同的“标签”。
像低危型的胸腺瘤,那不就像是温和的小兔子嘛!
3. 告诉你哦,胸腺瘤分类里有皮质型的呢!这多像是一群小伙伴里比较特别的那个呀,大家得好好认识它呢!例子嘛,就像是人群中那个特别显眼的人一样。
4. 哎呀呀,胸腺瘤还有髓质型的分类呢!这就跟一个班级里有不同性格的同学一样。
就好像有个同学特别安静内敛那种。
5. 嘿,胸腺瘤的分级标准真要弄清楚呀!这可关系到治疗方案呢。
就如同要走不同的路得选对鞋子一样。
比如高危型胸腺瘤,就好像是一条陡峭的路,得格外小心对待哟!
6. 你想想,胸腺瘤的分类多奇妙呀!像混合型的,不就像是一个混合了各种色彩的调色盘嘛!例子嘛,就像那种丰富多彩的艺术作品呀!
我的观点结论就是:了解胸腺瘤分类和分级标准对于正确诊断和治疗胸腺瘤来说是至关重要的呀!。

NCCN肿瘤学临床实践指南(NCCN指南)胸腺瘤与胸腺癌2014第1版中文翻译()复旦大学附属中山医院中西医结合肿瘤科翻译翻译人员:项忆瑾:上海中医药大学中西医结合内科专业硕士;复旦大学附属中山医院住院医师;复旦大学附属中山医院中西医结合肿瘤学基地学员;刘军:上海交通大学医学院内科学博士;上海市第一届肿瘤学规范化培训基地毕业(二年制);复旦大学附属中山医院中西医结合肿瘤科主治医师;作为主要获奖人之一,“胰腺癌基因组学的基础与临床研究”获得2012年教育部科学技术进步奖二等奖;审阅人员:顾喜喜:复旦大学中西医结合医学硕士;复旦大学附属中山医院中西医结合肿瘤科主治医师;丁建勇: 复旦大学外科学博士;复旦大学附属中山医院胸外科副主任医师;翻译说明:胸腺瘤临床治疗效果较好,即使是IV期(出现多发转移),仍有较长的生存期,对于大多数临床肿瘤内科医生及放疗科医生,限于资料较少,可能对于辅助治疗及姑息治疗方案不是非常了解,因此翻译该文为自我学习以及医生之间沟通交流使用。
尽管翻译人员对全文进行了认真仔细的翻译和审校,但限于翻译者英文水平及专业水准,可能存在不够准确甚至错误之处,请读者自行辨别,谨慎参考。
放疗部分个别字句经过中山医院放疗科杨平医生审阅,特此感谢。
*此文电子版可于医脉通及丁香园下载。
胸腺瘤和胸腺癌小组成员名单:见英文版第1页,此处略指南更新概要初始评估(THYN-1)初始治疗(THYM-2)可切除性疾病(THYM-3)局部晚期,晚期或复发性疾病(THYM-4)Array手术切除原则(THYM-A)放射治疗原则(THYM-B)胸腺恶性肿瘤的化疗原则(THYM-C)分期(ST-1)指南更新概要:2014年第1版胸腺瘤与胸腺癌指南同2013年第2版相比,主要更新内容包括:THYM-1首次评估中删除了以下部分:“TSH,T3,T4作为临床证据”“胸腺恶性肿瘤可能”修改为“胸腺肿瘤可能”“胸腺恶性肿瘤可能性不大”修改为“胸腺肿瘤可能性不大”限定词“如适用”新增在“见疾病的具体准则”之后THYM-3胸腺癌在R0切术术后,新增为I类监测建议中“每年随访胸部CT监测复发”修改为“CT随访两年内每6个月1次,然后胸腺癌每年1次,随访5年,胸腺瘤每年1次,随访10年” 脚注“f”新增为“监测的持续时间尚未确定”THYM-B 1 of 2放疗一般原则,第2条修改为“未手术切除的患者或侵袭性胸腺瘤及胸腺癌不完全切除术后应予以放疗”。

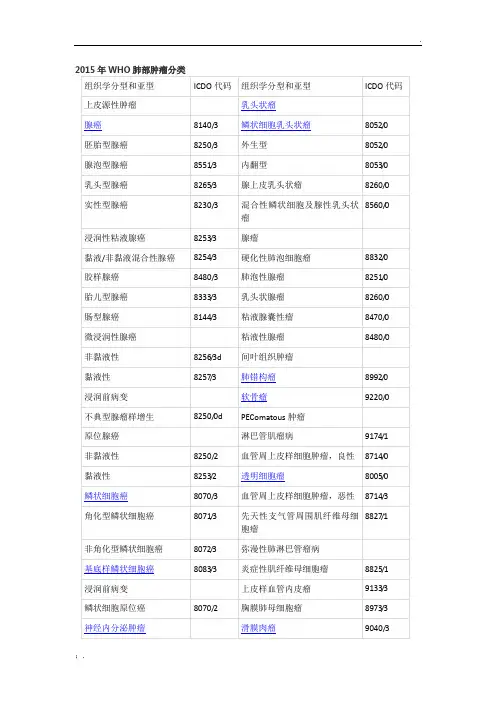
2015年世界卫生组织肺肿瘤分类(中文版)来源:ThoracicSurgery2015年世界卫生组织(WHO)刚发布的肺、胸膜、胸腺和心脏肿瘤的分类相对2004年WHO分类作了较大变动。
该版本的明显变化包括:1)免疫组化技术贯穿于整个分类;2)基因学研究成为新的重点,特别是利用一体化分子检测帮助晚期肿瘤患者制定个体化治疗方案;3)对小活检和细胞学分类与2011年肺癌研究协会/美国胸科学会/欧洲呼吸学会提出的分类大同小异;4)腺癌的分类与在2011年肺癌研究协会/美国胸科学会/欧洲呼吸学会提出的分类大相径庭;5)将大细胞癌的诊断限定于手术切除缺乏明确形态学或免疫组化分化的肿瘤,将原大细胞癌亚型重新分为其他类型;6)重新将鳞状细胞癌分为角化型、非角化型以及基底细胞样三个亚型,非角化型肿瘤需要免疫组化证实存在鳞状分化;7)将神经内分泌瘤归为一类;8)增加NUT肿瘤;9)将术语“硬化性血管瘤”改为“硬化性肺泡细胞瘤”;10)将“错构瘤”更名为“肺错构瘤”;11)新增PEComatous 肿瘤,包括(a)淋巴管平滑肌瘤病(LAM),(b)PEComa, 良性(伴有透明细胞)和(c)PEComa,,恶性;12)介绍了EWSR1–CREB1异位型肺粘液样肉瘤;13)增加EWSR1基因重排的肌上皮瘤及肌上皮癌;14)承认WWTR1–CAMTA1融合对于诊断上皮样血管内皮瘤的有效性;15)在淋巴组织肿瘤中增加了Erdheim–Chester疾病;16)异位起源肿瘤包含生殖细胞肿瘤以及肺内胸腺瘤、黑色素瘤和脑膜瘤。
背景2015年世界卫生组织(WHO)发布了肺、胸膜、胸腺和心脏肿瘤的分类(表1),此次WHO最新发布的分类沿袭了1967年和1981年对肿瘤的分类,1999年对肺和胸膜肿瘤的分类以及2004年对肺、胸膜、胸腺和心脏的分类。
过去十年,由于肺癌基因的研究和肺癌的治疗都取得了卓越的进展,使其与2004年WHO发布的分类发生显着的改变,这些改变会在本文中一一列出。


胸腺瘤病理有几种分型胸腺瘤是一种罕见的胸部肿瘤,发生在胸腺内的恶性肿瘤。
该疾病通常具有多样化的临床和病理类型,因此有着不同的分类方式。
在本文中,我们将探讨胸腺瘤的主要病理分型。
根据世界卫生组织(WHO)的分类标准,胸腺瘤可以分为三种主要类型:上皮样瘤、淋巴样瘤和畸胎瘤。
其中,上皮样瘤是最常见的类型,占胸腺瘤的大多数。
1. 上皮样瘤(thymoma):上皮样瘤是胸腺瘤中最常见的类型,约占胸腺瘤的70-80%。
这种类型的胸腺瘤主要由上皮细胞组成,可出现各种细胞类型,如扁平上皮细胞、立方上皮细胞、淋巴细胞或网状细胞。
根据WHO的分类,上皮样瘤可以分为以下几个亚型:- 良性上皮样瘤:这种亚型的胸腺瘤细胞学和病理学上显示低度或无增殖活性,通常是一个静止的病变。
一般来说,这种类型的瘤体预后较好,患者生存率较高。
- 间质型上皮样瘤:这种亚型的胸腺瘤细胞学和病理学上显示增殖活性和间质反应。
具有间质反应的瘤体通常会导致循环系统的紊乱,并且预后较差。
- 肌肉诱导型上皮样瘤:这种亚型的胸腺瘤细胞学和病理学上显示肌肉诱导性,并伴有肌肉样细胞的增生。
2. 淋巴样瘤(thymic lymphoma):淋巴样瘤是一种由淋巴细胞组成的肿瘤,它可以单独存在或与上皮样瘤同时存在。
淋巴样瘤是一种非霍奇金淋巴瘤类型。
它通常分为两种亚型:霍奇金淋巴瘤和非霍奇金淋巴瘤。
- 霍奇金淋巴瘤:此类瘤体与淋巴结霍奇金淋巴瘤表现出相似的特点,通常伴有Reed-Sternberg细胞和淋巴细胞增生。
- 非霍奇金淋巴瘤:这种类型的胸腺瘤由淋巴细胞组成,但与霍奇金淋巴瘤不同,它缺乏Reed-Sternberg细胞。
3. 畸胎瘤(thymic germ cell tumors):畸胎瘤是一种非常罕见的胸腺瘤类型,占所有胸腺瘤中的1-2%。
胸腺是畸胎瘤中最常受到影响的器官之一。
畸胎瘤的病理特征包括成熟或未成熟的胚胎组织,如骨骼、鳞状上皮、软骨、毛发和牙齿。
畸胎瘤还可以与其他类型的肿瘤共存,例如胚胎癌、畸胎样腺瘤、精原细胞瘤和生殖细胞瘤。

Masaoka Staging SystemI 外被包膜,显微镜下无包膜侵犯IIa 大体上侵犯周围脂肪组织或纵隔胸膜IIb 显微镜下侵犯包膜III 大体上侵犯周围气官IVa 胸膜、心包转移IVb 淋巴或血行转移WHO分型:A 梭形上皮细胞,无异形(atypia),无淋巴细胞AB 类似于A型,有淋巴细胞聚集(foci of lymphocytes)B 大量上皮样细胞。
根据上皮细胞、异形细胞比例分为:B1 类似于正常胸腺的皮质(cortex)和髓质(medulla)B2 散在分布有肿瘤上皮细胞,伴泡状核(neoplastic epithelium cells with vesicular nulcei)B3 中度异形的上皮细胞为主,包括高分化胸腺癌C 胸腺癌(Thymic carcinomas)Levine和Rosai又将胸腺肿瘤分为:1、良性胸腺瘤:细胞学上无异形(cytologically bland),无大体或微浸润,虽为良性但(切除后)仍有转移或复发,故名称具有迷惑性;2、I型恶性胸腺瘤(Category I malignant thymomas):又称高分化胸腺癌(well-differentiatedthymic carcinoma),cytological bland,但是有周围侵犯,25-77%的患者伴有MG;3、II型恶性胸腺瘤(Category II malignant thymomas):通常指胸腺癌,多不伴有MG,组织学上为恶性(Cytologically malignant),可再细分为多种亚型:a.鳞状细胞(Squamous cell)b.粘液表皮样(mucoepidermoid)c.基底细胞样(basaloid)d.lymphoepithelioma-likee.small cell/neuroendocrinef.sarcomatoidg.clear cellh.undifferentiated/anaplastic。
国际抗癌联盟-美国癌症联合委员会第七版与第八版肺癌分期系统对肺神经内分泌肿瘤预后价值的验证崔鹤滕; 冀寿健; 徐倩; 黄玉庭; 徐建明【期刊名称】《《癌症进展》》【年(卷),期】2019(017)022【总页数】6页(P2676-2681)【关键词】肺神经内分泌肿瘤; TNM分期; 生存; 预后【作者】崔鹤滕; 冀寿健; 徐倩; 黄玉庭; 徐建明【作者单位】解放军总医院第五医学中心(南院区)肿瘤中心消化肿瘤科北京1000710【正文语种】中文【中图分类】R734.22015年世界卫生组织(WHO)发布的第四版肺、胸膜、胸腺及心脏肿瘤的分类[1]提出肺神经内分泌肿瘤(pulmonary neuroendocrine tumor,pNET)这一新的概念,将小细胞肺癌(small cell lung cancer,SCLC)、肺大细胞神经内分泌癌(large cell neuroendocrine carcinoma,LCNEC)、肺类癌(pulmonary carcinoid,PC)以及特发性弥漫性神经内分泌细胞增生(diffuse idiopathic pulmonary neuroendocrine cell hyperplasia,DIPNECH)统一归为 pNET。
pNET占所有肺肿瘤的25%[2],最常见的为SCLC,约占所有原发性肺肿瘤的20%,LCNEC占3%,典型类癌(typical carcinoid,TC)占2%,非典型类癌(atypical carcinoid,AC)占0.2%。
pNET在临床特征、生物学行为、治疗方式等许多方面有独特之处。
目前PC与LCNEC的临床分期采用肺癌TNM分期。
2017年1月开始实施的国际抗癌联盟(Union for International Cancer Control,UICC)-美国癌症联合会(American Joint Committee on Cancer,AJCC)第八版肺癌 TNM 分期[3],是根据对68 000例非小细胞肺癌(non-small cell lung cancer,NSCLC)及6000余例SCLC患者分析后形成的。
肺腺癌分类及影像诊断Ø 肺癌是严重危害人类健康和生命的疾病,在世界范围内其发病率和死亡率均己跃居至癌症的首位。
Ø 中国,肺癌是发病率和死亡率上升速度最快的恶性肿瘤,已取代肝癌成为恶性肿瘤死亡的首要因素。
Ø 腺癌是肺癌最主要的组织学类型,占所有病例的50%以上。
•2011年2月国际肺癌研究联合会(IASLC)、美国胸科学会(ATS)和欧洲呼吸协会(ERS)联合发布了肺腺癌多学科新分类,该分类以病理学分类为主要内容(包括切除标本、活检和细胞学分类),同时涵盖了内科治疗、分子生物学、影像学和外科学方面的进展。
Ø 2015年世界卫生组织(WHO)发布了肺、胸膜、胸腺和心脏肿瘤的分类,此次WHO最新发布的分类沿袭了2004年对肺、胸膜、胸腺和心脏的分类。
Ø 相比2004年的分类,2015年WHO的分类对常见肺癌有多个重大的改变,但这些改变主要沿用了2011年国际肺癌研究联合会(IASLC),美国胸科学会(ATS)和欧洲呼吸协会(ERS)对肺腺癌的分类,只是在部分内容上局部有所增减微调。
•2015版WHO肺肿瘤组织学分类吸收了2011年国际肺腺癌多学科分类的内容,对2004版WH0肺腺癌的组织亚型分类做了根本性的改动,对肺腺癌的亚型按癌细胞的生长方式分类,具体内容如下:① 摒弃了WH0(2004)中细支气管肺泡癌BAC和混合型腺癌的名称。
② 将原位腺癌与非典型性腺瘤样增生一同列入浸润前病变。
③ 增加了微小浸润性腺癌。
④ 使用贴壁型生长方式表述浸润性腺癌中的非浸润成分(以前被分为细支气管肺泡癌)。
⑤ 引入浸润性黏液腺癌,取代黏液性细支气管肺泡癌。
⑥ 不再使用透明细胞癌和印戒细胞癌亚型名称。
⑦ 不用粘液性囊腺癌的名称,将其归入胶样癌。
⑧ 2011年肺腺癌多学科新分类中描述性用语“为主”不再应用,如浸润性腺癌贴壁样生长为主,代之以定量描述“%”,将浸润性腺癌根据其主要亚型与全部病变的比例以半定量方式表述出来,以5%的量递增,故浸润性腺癌包括贴壁型、腺泡型、乳头型、微乳头型、实性型生长方式以及浸润性黏液腺癌、胶样型、胎儿型、肠型腺癌。
胸腺瘤的分期进展艾则麦提·如斯旦木;王永清【摘要】@@ 胸腺瘤(thymoma)是一种特殊类型的肿瘤,绝大多数位于前纵隔,少数可位于颈部、胸膜、肺门及肺实质内.发病率每年约0.05/10万人口,任何年龄均好发,可8个月-90岁不等,平均年龄53岁,男女发病率约相等.胸腺瘤的分期一直被认为是预测疗效和判断预后的重要变量,但由于它不同于其它器官的肿瘤,因此不能照搬TNM系统的分期方法.【期刊名称】《中国肺癌杂志》【年(卷),期】2011(014)002【总页数】3页(P170-172)【作者】艾则麦提·如斯旦木;王永清【作者单位】310003,杭州,浙江大学医学院附属第一医院胸外科;310003,杭州,浙江大学医学院附属第一医院胸外科【正文语种】中文【中图分类】R734.2胸腺瘤(thymoma)是一种特殊类型的肿瘤,绝大多数位于前纵隔,少数可位于颈部、胸膜、肺门及肺实质内。
发病率每年约0.05/10万人口,任何年龄均好发,可8个月-90岁不等,平均年龄53岁,男女发病率约相等[1,2]。
胸腺瘤的分期一直被认为是预测疗效和判断预后的重要变量,但由于它不同于其它器官的肿瘤,因此不能照搬TNM系统的分期方法。
有关胸腺瘤分期的文献报道不多,至今仍在不断地更新其分期方法,现将这一内容综述如下,旨在帮助提高认识和规范治疗。
1978年,Berg等[3]最早推出胸腺瘤的分期标准,主要依据胸腺瘤有无包膜以及是否侵犯周围器官和胸腔内转移进行分期,此方法曾经得到广泛应用,虽然1979年Wilkins和Castleman[4]推荐了另一种胸腺瘤的分期标准(表1),但大同小异。
这两种分期方法存在的不足之处在于:①胸腺瘤在胸腔内实际转移的部位不明确;②对胸腺瘤侵袭范围的描述不完善;③III期胸腺瘤的范围太广;④胸腺瘤的淋巴结转移和血行转移的特点未得到重视。
1981年,日本学者Masaoka等提出了手术所见与显微镜所见相结合的分期系统,称之为胸腺瘤Masaoka分期(表2)。
胸腺瘤的分类胸腺瘤是一种在胸腺中生长的肿瘤,它通常不会对身体造成什么影响,但在某些情况下可能需要治疗。
胸腺瘤是相对较少见的肿瘤,它们可以根据其组织学类型、大小和行为进行分类。
以下是常见的胸腺瘤分类。
1. 胸腺上皮瘤(Thymoma):胸腺上皮瘤是最常见的胸腺肿瘤,约占所有胸腺肿瘤的50%。
它们来源于胸腺上皮细胞,通常生长缓慢,不会扩散到其他部位。
根据世界卫生组织的分类系统,胸腺上皮瘤分为A、AB、B1、B2和B3五个亚型。
其中,A型是最好的预后,B3型是最差的预后。
胸腺上皮瘤的治疗通常包括手术切除、放疗和化疗。
2. 胸腺癌(Thymic carcinoma):胸腺癌是一种比胸腺上皮瘤更罕见但更为恶性的肿瘤。
它们来源于胸腺上皮细胞,但其生长速度更快且更容易扩散到其他器官。
胸腺癌通常被分为不同的类型,包括鳞状细胞癌、腺癌、肉瘤和混合型肿瘤。
胸腺癌的治疗通常包括手术切除、放疗和化疗。
3. 胸腺肉瘤(Thymic sarcoma):胸腺肉瘤是一种非常罕见的胸腺肿瘤,通常具有高度恶性程度。
肉瘤可能起源于胸腺的间叶组织,也可能来源于上皮细胞。
胸腺肉瘤的治疗通常包括手术切除、放疗和化疗。
4. 胸腺神经内分泌肿瘤(Thymic neuroendocrine tumor):胸腺神经内分泌肿瘤是一种罕见的肿瘤,它们源自胸腺中的神经内分泌细胞。
这一类型的肿瘤通常被称为类癌和神经内分泌肿瘤。
胸腺神经内分泌肿瘤的治疗通常根据肿瘤的大小、分级和扩散情况来决定,可能包括手术切除、放疗和化疗。
此外,胸腺瘤还可以根据其大小进行分类。
小胸腺瘤直径一般小于3厘米,这些瘤通常是良性的,并且通常不需要进行治疗。
而大胸腺瘤则指直径超过3厘米的肿瘤,它们可能是恶性的,可能会造成症状,并且需要进行治疗。
最后,胸腺瘤还可以根据其生物学行为进行分类。
良性胸腺瘤是指不具有侵袭性且不会扩散到其他器官的肿瘤。
而恶性胸腺瘤是指具有侵袭性且可能扩散到其他器官的肿瘤。
胸腺瘤分型?胸腺肿瘤包括胸腺瘤和胸腺癌4胸腺瘤分型胸腺肿瘤是指发生在胸腺上皮细胞上的良性或恶性肿瘤。
根据世界卫生组织(WHO)的分类,胸腺瘤包括胸腺上皮瘤和胸腺间质瘤。
随着医学研究的进展,对胸腺瘤的分型也得到了进一步的细化。
1. 胸腺上皮瘤胸腺上皮瘤是最常见的胸腺瘤类型,占所有胸腺肿瘤的80-90%。
胸腺上皮瘤可以进一步细分为以下几种类型:(1) 提腺瘤(Thymoma)提腺瘤是胸腺上皮瘤中最常见的类型,占所有胸腺瘤的50-60%。
提腺瘤可以根据WHO的分类分为A、AB、B1、B2、B3和C六个亚型。
亚型之间主要依据瘤细胞形态和增殖指数的差异进行分类。
- A型提腺瘤:细胞形态规整,增殖指数低,预后良好。
- AB型提腺瘤:细胞形态和AB亚型相似,增殖指数中等,预后尚好。
- B1型提腺瘤:细胞形态与正常胸腺相似,增殖指数较高,预后尚好。
- B2型提腺瘤:细胞形态多样,有少许异形细胞,增殖指数适中,预后较好。
- B3型提腺瘤:细胞形态多样,有明显的异形细胞,增殖指数较高,预后相对较差。
- C型提腺瘤:细胞形态异常,增殖指数极高,预后差。
(2) 胸腺癌(Thymic carcinoma)胸腺癌是一种相对稀少但恶性程度较高的胸腺瘤,占所有胸腺瘤的10-20%。
胸腺癌可以根据瘤细胞形态分为不同亚型。
- 角化癌:瘤细胞具有角化细胞特征。
- 未分化癌:瘤细胞基本无法分化,具有强烈的恶性特征。
- 腺癌:瘤细胞形成腺管结构。
- 黏液腺癌:瘤细胞形成黏液性分泌物。
2. 胸腺间质瘤胸腺间质瘤较为罕见,占所有胸腺肿瘤的10-20%。
胸腺间质瘤可以分为以下几个亚型:(1) 胸腺淋巴瘤(Thymic lymphoma)胸腺淋巴瘤是一种起源于胸腺淋巴细胞的恶性肿瘤。
根据病理类型和免疫表型的不同,可以进一步分为弥漫大细胞型淋巴瘤、结节性硬化型淋巴瘤、滤泡性淋巴瘤等。
(2) 胸腺神经内分泌肿瘤(Thymic neuroendocrine tumor)胸腺神经内分泌肿瘤是指起源于神经内分泌细胞的恶性肿瘤。
2015 年世界卫生组织胸腺肿瘤分类(中文版)
1、胸腺瘤
1)概念的连续性
胸腺瘤大部分亚类的命名由字母和数字组成(A型、AB 型和B1-B3 型),新版无变化;胸腺瘤分期使用修订后Masaoka-Koga 系统,也没有变化,新的TNM 分期由国际肺癌研究委员会(IASLC )和ITMIG 联合制定,但只是初步分
期提议,在国际癌症联盟(UICC )和美国癌症联合委员会(AJCC)批准之前不应用于临床。
2)概念变化第四版的一个新特征是胸腺瘤的某些HE 染色的组织学
改变是诊断的必备条件,其它的则根据对诊断的重要性作为可选条件。
这种变化是希望减少概念上的模糊,有助于改善诊断的可重复性。
另一个概念的变化是>30% 的胸腺瘤不只具有一种组织
学改变,不再使用名词「复合胸腺上皮肿瘤」,而是要在诊断中列出所有组织学改变,以最突出的组织学改变作为开始,比例较低的组织学成分依次列出。
但这一原则不适用于
AB 型胸腺瘤和含有癌成分的肿瘤。
第三个概念变化是在组织学特征比较模糊的胸腺瘤诊
断标准中加入免疫组化特征性变化,如A 型和AB 型胸腺瘤的区别在于不成熟TdT+T 细胞是缺乏还是大量存在;AB 型和B1 型胸腺瘤的区别在于细胞角蛋白网络是粗大还是纤细。
在难以分类的胸腺瘤和胸腺癌中常规推荐的免疫组化标志见表1。
表1 对鉴别胸腺瘤和胸腺癌有帮助的常规免疫组化标
志标志表达靶位
细胞角蛋白正常胸腺、胸腺瘤、胸腺癌、神经内分泌肿瘤、部分生殖细胞肿瘤、少见的肉瘤和树突细胞肿瘤的上皮细胞;纵膈肿瘤
细胞角蛋白19
正常胸腺、胸腺瘤和胸腺癌上皮细胞
细胞角蛋白20
正常胸腺和胸腺瘤中阴性;罕见的胸腺腺癌、畸胎瘤或转移性肿瘤中阳性
P63
正常或肿瘤性胸腺上皮细胞、鳞状上皮细胞(畸胎瘤、转移癌)、原发纵膈大B 细胞淋巴瘤的核内表达
P40
正常或肿瘤性胸腺上皮细胞、鳞状上皮细胞(畸胎瘤、转移癌)的核内表达
TdT
正常胸腺的不成熟T 细胞;大于90% 的胸腺瘤和T 淋母细胞性淋巴瘤的肿瘤性T 细胞中表达
CD5
胸腺不成熟和成熟T 细胞和90%的胸腺瘤;部分T 淋母细胞性淋巴瘤的肿瘤性T 细胞;70% 胸腺癌上皮细胞
CD20
正常和肿瘤性B 细胞;50%的A 型和AB 型胸腺瘤的上皮细CD17 80%胸腺癌的上皮细胞;大多数精原细胞瘤的肿瘤性细胞。