内分泌系统疾病的主要症状及体征
- 格式:doc
- 大小:90.50 KB
- 文档页数:5
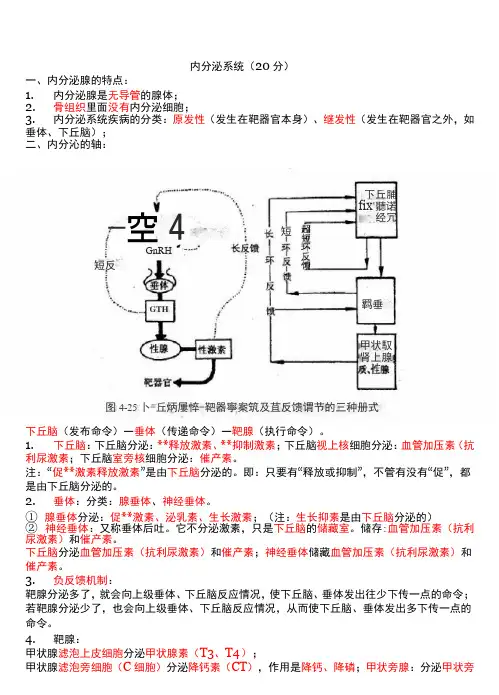
内分泌系统(20分)一、内分泌腺的特点:1. 内分泌腺是无导管的腺体;2. 骨组织里面没有内分泌细胞;3. 内分泌系统疾病的分类:原发性(发生在靶器官本身)、继发性(发生在靶器官之外,如垂体、下丘脑); 二、内分沁的轴:下丘脑(发布命令)—垂体(传递命令)—靶腺(执行命令)。
1. 下丘脑:下丘脑分泌:**释放激素、**抑制激素;下丘脑视上核细胞分泌:血管加压素(抗利尿激素;下丘脑室旁核细胞分泌:催产素。
注:“促**激素释放激素”是由下丘脑分泌的。
即:只要有“释放或抑制”,不管有没有“促”,都是由下丘脑分泌的。
2. 垂体:分类:腺垂体、神经垂体。
① 腺垂体分泌:促**激素、泌乳素、生长激素;(注:生长抑素是由下丘脑分泌的)② 神经垂体:又称垂体后吐。
它不分泌激素,只是下丘脑的储藏室。
储存:血管加压素(抗利尿激素)和催产素。
下丘脑分泌血管加压素(抗利尿激素)和催产素;神经垂体储藏血管加压素(抗利尿激素)和催产素。
3. 负反馈机制:靶腺分泌多了,就会向上级垂体、下丘脑反应情况,使下丘脑、垂体发出往少下传一点的命令;若靶腺分泌少了,也会向上级垂体、下丘脑反应情况,从而使下丘脑、垂体发出多下传一点的命令。
4.靶腺:甲状腺滤泡上皮细胞分泌甲状腺素(T3、T4);甲状腺滤泡旁细胞(C 细胞)分泌降钙素(CT ),作用是降钙、降磷;甲状旁腺:分泌甲状旁短羁垂GTH甲状馭肾上腺決图4-25卜-丘炳屢悴-靶器寧案筑及苴反馈谓节的三种册式GnRH短反下丘脯fix 聽诺经冗—空4腺激素,作用是升钙、降磷。
(升钙降磷甲旁素、降钙降磷旁钙素)②肾上腺:分泌肾上腺素,a受体作用于血管,p受体作用于心脏。
③性腺:分泌睾酮、雌激素和孕激素。
④胰岛:胰岛A细胞分泌胰高血糖素;胰岛B细胞分泌胰岛素;胰岛D细胞分泌生长抑素三、内分泌系统疾病的检查:功能检查就是查特定的激素;定位检查就是靠影像学检查。
一句话,功能诊断找激素,定位诊断找影像。


内分泌的专业知识和话术
1、什么是内分泌学?
内分泌学是研究激素及其相关物质的一门科学。
2、内分泌系统疾病有哪些症状与体征?
肥胖与消瘦、骨痛与多毛、皮肤紫纹、痤疮、色素沉着、眼球突出、泌乳、个矮、超高及多饮多尿等北京中医药大学东方医院内分泌代谢病科谢培凤3、内分泌系统最常见的疾病有哪些?
有糖尿病、甲亢、甲减、甲状腺结节、骨质疏松症、垂体瘤、继发性高血压、库兴氏综合征、阿狄森综合症等。
4、内分泌系统疾病如何诊断?
首先应到内分泌科就诊。
医生根据临床表现分析是那种激素的功能紊乱状态。
然后进行相关的实验室检查证实。
亦即定性诊断。
激素紊乱从哪来?医生需要通过询问病史、体格检查、分段取血测激素水平及影像学检查等寻找激素的来源。
亦即定位诊断。
有些检查在门诊就能完成,有些检查要求严格,需要住院。
5、内分泌系统疾病有哪些症状与体征?
肥胖与消瘦、骨痛与多毛、皮肤紫纹、痤疮、色素沉着、眼球突出、泌乳、个矮、超高及多饮多尿等。
6、内分泌系统最常见的疾病有哪些?
有糖尿病、甲亢、甲减、甲状腺结节、骨质疏松症、垂体瘤、继发性高血压、库兴氏综合征、阿狄森综合症等。
7、内分泌系统疾病如何诊断?
首先应到内分泌科就诊。
医生根据临床表现分析是那种激素的功能紊乱状态。
然后进行相关的实验室检查证实。
亦即定性诊断。
激素紊乱从哪来?医生需要通过
询问病史、体格检查、分段取血测激素水平及影像学检查等寻找激素的来源。
亦即定位诊断。
有些检查在门诊就能完成,有些检查要求严格,需要住院。



2023年临床内分泌疾病诊断标准
概述:
本文档旨在提供2023年临床内分泌疾病诊断的标准。
这些标准是为了帮助医生准确诊断患者的内分泌疾病,并为其提供适当的治疗和护理。
1. 大致定义:
内分泌疾病是由内分泌系统的功能异常引起的一类疾病。
这些疾病可能会影响患者的激素分泌、代谢过程、生殖功能以及其他重要生理过程。
2. 诊断标准:
2.1 症状和体征:医生根据患者的症状和体征来判断是否存在内分泌疾病。
常见的症状包括神经系统异常、代谢异常、性激素异常等。
2.2 实验室检查:医生通常会要求患者进行一系列实验室检查来确认内分泌疾病的存在。
这些检查可能包括血液激素检测、尿液分析、影像学检查等。
2.3 辅助检查:根据患者的情况,医生可能会进行一些辅助检查,如生物组织检查或基因检测,以进一步确认诊断。
3. 常见的内分泌疾病:
3.1 甲状腺疾病:包括甲状腺功能亢进症和甲状腺功能减退症等。
3.2 糖尿病:包括1型糖尿病和2型糖尿病等。
3.3 垂体疾病:包括垂体功能减退和垂体功能亢进等。
3.4 肾上腺疾病:包括库欣综合征和原发性醛固酮增多症等。
结论:
本文档概述了2023年临床内分泌疾病诊断的标准。
这些标准
将帮助医生准确诊断内分泌疾病,为患者提供适当的治疗和护理。
内分泌疾病的诊断应综合考虑患者的症状、体征和实验室检查结果,并根据临床指南进行判断。


浮肿鉴别诊断①肾性水肿:此患者多为老年女性,发现血糖升高14年,高血压3年,平时以二甲双胍、优哒灵控制血糖,老年、糖尿病、药物均可引起慢性肾功能衰竭,导致水钠潴留,此类患者一般以眼睑浮肿多见,或者由于肾功能损害,导致大量蛋白尿,引起低蛋白血症,此类一般以身体低垂部位浮肿多见,可行相关检查,如肝肾功能,24小时尿蛋白定量,同位素GFR等进展诊断。
②心原性水肿:此类患者有长期冠心病、心脏瓣膜病、高血压等心血管疾病病史,以进展性呼吸困难、左心射血不足症状、全身浮肿为主要表现,该患者无相关病史,体检未发现明显异常,心功能尚可,故心功能衰竭引起的浮肿可能性不大③肝原性水肿:该类患者可有病毒性肝炎、酒精性肝病、胆汁淤积、药物中毒、循环障碍、血吸虫感染引起的肝硬化,但一般有黄疸、蜘蛛痣、肝掌等体征,以腹水为主要表现,后期出现明显低蛋白血症,可出现全身浮肿,该患者肝炎病史40年,需考虑此类可能。
④深静脉栓塞:多见于长期卧床、下肢外伤,缺氧、丝虫病患者,由于血黏度升高,皮损伤、血流缓慢,易导致下肢深静脉血栓形成,引起静脉回流障碍,引起下肢浮肿,可行相关检查,进展鉴别。
发热待查鉴别诊断一.感染性发热:可为细菌、病毒、支原体,寄生虫等感染所致〔发热待查常见为结核、伤寒〕,一般血常规可有成分与数量改变,胸部、腹部可有相应体征,该患者血常规白细胞数量不高,各细胞比例无明显异常,胸片未提示异常,抗感染治疗数天,症状无明显改善,可能由于抗感染药物对致病原不敏感所致,可进一步行相关病原学检查,明确诊断,指导治疗。
二.非感染性发热①免疫性疾病:如类风湿性关节炎、SLE、枯燥综合征、血管炎等,可以以关节酸痛,皮肤红斑,口腔溃疡,发热等非特异性临床表现为特点,可行相关检查,进展鉴别②恶性肿瘤:此类患者早期可无任何症状与体征,只以发热为首发或唯一症状,需进展鉴别③分泌性疾病:如甲亢、围绝经期综合征可出现体温升高,但一般伴有甲状腺毒性症状或相关分泌症状,该患者于88年曾行甲状腺切除术,月经无明显改变,可能行不大,必要时可进展鉴别④理化因素:如颅脑外伤、口服大量巴比妥类药物,可引起体温调定点异常,导致发热,该患者无相关病史,不支持⑤自主神经功能紊乱:主要发生于围绝经期妇女,但需排除以上器质性病变后,可行诊断高PTH鉴别诊断1.原发性甲旁亢:由于PTH分泌过多引起,以血钙升高和纤维囊性骨炎为特征的疾病,非典型的病例可无血钙升高的表现,而仅有PTH升高,但可通过高钙抑制试验协助明确诊断。
内分泌代谢性疾病的常见症状及其护理陶素芹发表时间:2016-04-13T16:18:08.343Z 来源:《航空军医》2016年第1期供稿作者:陶素芹刘卫华[导读] 山东省平度市人民医院皮质醇增多症(Cushing综合征)者常为轻到中度肥胖,儿童患者可有严重肥胖。
陶素芹刘卫华山东省平度市人民医院 2667001、常见症状1.1肥胖标准体重(kg)=身高(cm)-105,实际体重在标准体重的±10%范围内均属正常。
实际体重高于标准体重达20%以上为肥胖(obesity)。
常见病因及表现:皮质醇增多症(Cushing综合征)者常为轻到中度肥胖,儿童患者可有严重肥胖。
以满月脸、向心性肥胖,多血质外貌、皮肤紫纹、痤疮、高血压和骨质疏松为主要临床表现。
甲状腺功能减退者,病人除体重增加外,尚有畏寒、纳差、浮肿、嗜睡、便秘、毛发稀疏、皮肤干燥、月经异常、动作迟缓、精神萎靡、智能障碍等。
某些2型糖尿病早期患者,常由于胰岛素抵抗继发高胰岛素血症,脂肪合成过度造成肥胖。
以上由内分泌代谢系统疾病所致的肥胖应注意与单纯性肥胖相鉴别,单纯性肥胖常有一定遗传倾向,全身脂肪分布均匀,一般无异常表现。
1.2消瘦体重低于标准体重达10%以上时称为消瘦(emaciation)。
常见病因及其表现:糖尿病患者,因胰岛素不足,血糖利用不良并大量丢失,加上蛋白质、脂肪分解消耗增加,出现消瘦,常伴有多尿、多饮、多食或由于长期慢性高血糖所致的慢性并发症表现,如视力下降、肾功能减退、肢体末端感觉异常、糖尿病足等。
由内分泌代谢疾病引起的消瘦应与长期营养不良、慢性消化系统疾病(如慢性胃炎、慢性肝病、肠道吸收不良)及慢性消耗性疾病(如结核、恶性肿瘤等)造成的消瘦加以鉴别。
1.3色素沉着色素沉着指皮肤或黏膜色素量增加或色素颜色增深。
2、护理2.1护理评估(1)护理病史及心理社会资料有无生长发育及智力发育异常;体重增加或减少情况;有无进食或营养异常,如有无食欲亢进或减退、进食量、有无口渴多饮等;有无排泄型态的改变,如有无多尿、多汗、有无腹泻、便秘等;有无怕冷、乏力、激动或抑郁等伴发症状;有无身体外形的改变,如毛发稀疏、色素沉着等;有无性功能的减退或亢进。
闭经;无月经或月经停止
3.血脂:食用高脂肪膳食后,血浆脂类含量大幅度上升,但这是暂时的,通常在3~6小时后可逐渐趋于正常。
检测定血脂时,常在饭后12~14小时采血,这样才能较为可靠地反映血脂水平的真实情况。
血脂正常值:
1、总胆固醇(TC)正常范围在5.23—5.69毫摩尔/升。
2、甘油三脂(TG)正常范围差异较大,在0.56—1.7毫摩尔/升。
3、高密度脂蛋白胆固醇(HDL-C)正常范围是大于1.00毫摩尔/升。
4、低密度脂蛋白胆固醇(LDL-C)范围是低于3.12毫摩尔/升。
5、脂蛋白(a)[Lp(a)]健康成人血清中浓度小于300毫克/升。
6、磷脂(PL)正常范围在1.3—3.2毫摩尔/升。
7、游离脂肪酸(FFA)正常范围在0.4—0.9毫摩尔/升。
血脂检查临床意义:
异常结果:
1、总胆固醇(TC)如果超过5.72毫摩尔/升,可视为血脂增高。
总胆固醇的水平主要取决于饮食、体力劳动、环境、性别和年龄。
女性绝经后会明显上升;新生儿期浓度很低,哺乳后很快接近成人水平;随年龄增长也有增高趋势。
2、甘油三脂(TG)如果超过1.7毫摩尔/升,为甘油三脂升高,是动脉粥样硬化和冠心病的危险因素。
如果低于0.56毫摩尔/升,称为低TG血症。
见于一些脂蛋白缺乏的遗传性疾病或者继发脂质代谢异常,如消化道疾患、内分泌疾患(甲状腺功能亢进、慢性肾上腺皮质功能不全)、肿瘤晚期、恶病质及应用肝素等药物时。
3、高密度脂蛋白胆固醇(HDL-C)它的影响因素有很多,如年龄、性别、种族、饮食、肥胖、饮酒与吸烟、运动、药物等。
4、低密度脂蛋白胆固醇(LDL-C)高脂血症患者LDL-C的治疗目标是在2.6毫摩尔/升以下。
【增高】常见于家族性高胆固醇血症、Ⅱa型高脂蛋白血症等。
5、脂蛋白(a)[Lp(a)]【增高】可见于缺血性心脑血管疾病、心肌梗死、外科手术、急性创伤和炎症、肾病综合征和尿毒症、除肝癌外的恶性肿瘤等。
【减低】可见于肝脏疾病,因为脂蛋白在肝脏合成。
6、磷脂(PL)在肝脏合成最活跃,主要由胆汁和肠分泌,自粪便中排出。
磷脂还是构成细胞膜的重要成分。
【增高】常见于胆汁淤积、原发性胆汁淤积性肝硬化、高脂血症、脂肪肝、肾病综合征等。
另外,他对于未成熟儿(胎儿)继发性呼吸窘迫症出现的诊断有重要意义。
7、游离脂肪酸(FFA)正常情况下,在血中含量极微,而且易受各种生理和病理变化的影响。
因此,不能凭一次检测结果来评判,要作连续的动态观测。
【增高】见于糖尿病、甲状腺功能亢进、肢端肥大症、库欣症、肥胖、重症肝疾患、急性胰腺炎等;
【减低】见于甲状腺功能低下、胰岛素瘤、脑垂体功能减低、艾迪生病。
需要检查的人群:冠心病、冠状动脉粥样硬化、心脏病的患者及肥胖人群。
4.血糖正常值:
1、空腹血糖正常值
①一般空腹全血血糖为3.9~6.1mmol/L(70~110毫克/分升)
血浆血糖为3.9~6.9mmol/L(70~125毫克/分升)。
②空腹全血血糖≥6.7mmol/L(120毫克/分升)
血浆血糖≥7.8mmol/L(140毫克/分升),2次重复测定可诊断为糖尿病。
③当空腹全血血糖在5.6mmol/L(100毫克/分升)以上
血浆血糖在6.4mmol/L(115毫克/分升)以上,应做糖耐量试验。
④当空腹全血血糖超过11.1mmol/L(200毫克/分升)时,表示胰岛素分泌极少或缺乏。
因此,空腹血糖显著增高时,不必进行其它检查,即可诊断为糖尿病。
2、餐后血糖正常值
①餐后1小时:血糖6.7-9.4mmol/L。
最多也不超过11.1mmol/L(200mg/dl)
②餐后2小时:血糖≤7.8mmol/L。
③餐后3小时:第三小时后恢复正常,各次尿糖均为阴性
3、孕妇血糖正常值
①孕妇空腹不超过5.1mmol/L
②孕妇餐后1小时:餐后1小时血糖值一般用于检测孕妇糖尿病检测中
权威数据表明孕妇餐后1小时不得超过10.0mmol/L才是血糖的正常水平;
③孕妇餐后2小时:餐后正常血糖值一般规定不得超过11.1mmol/L
而孕妇餐后2小时正常血糖值规定不得超过8.5mmol/L。
血糖临床意义:
异常结果:
空腹血糖浓度超过130毫克%称为高血糖。
如果血糖浓度超进160~180毫克%,就有一部分葡萄糖随尿排出,这就是糖尿。
血糖浓度低于70毫克%称为低血糖。
需要检查的人群:有心悸、乏力、出汗、饥饿感、面色苍白、震颤、恶心呕吐的人群。
1.甲状腺功能亢进症-甲亢
甲状腺毒症是指血液循环中甲状腺激素过多,引起以神经、循环、消化等系统兴奋性增高和代谢亢进为主要表现的一组临床综合征。
甲状腺功能亢进症简称甲亢,是指甲状腺腺体本身产生甲状腺激素过多而引起的甲状腺毒症。