糖皮质激素及免疫抑制剂在肾内科的应用
- 格式:ppt
- 大小:1.21 MB
- 文档页数:81

临床糖皮质激素药物作用、分类、使用原则、肾内科应用、不良反应及防治策略糖皮质激素药物是人工合成的肾上腺糖皮质激素,属于甾体类固醇激素类药物,又称为皮质类固醇。
具有抗炎、抗过敏、抗细菌内毒素、抗休克、允许作用和免疫抑制等药理作用。
但GCs 在迅速控制病情的同时可以导致菌群失调、消化性溃疡、骨质疏松、病理性骨折、股骨头坏死、肾上腺功能减退等不良反应。
GCs分类及使用原则GCs按药物半衰期长短,可分为短效(可的松、氢化可的松)、中效(泼尼松、泼尼松龙和甲泼尼龙等)、长效(地塞米松、倍他米松)3 类。
对于需要长期使用糖皮质激素的一些肾脏病及自身免疫性疾病,宜采用中效激素治疗。
生理剂量和药理剂量的 GCs 具有不同作用,应按不同治疗目的选择剂量。
生理情况下糖皮质激素主要影响物质代谢,超过生理剂量的糖皮质激素具有抗炎、免疫抑制的作用:冲击剂量:以甲泼尼龙为例,7.5 mg~30 mg/(kg·d)大剂量:以泼尼松为例,> 1 mg/(kg·d)中等剂量:以泼尼松为例,0.5~1 mg/(kg·d)小剂量:以泼尼松为例,<0.5 mg/(kg·d)长期服药维持剂量:以泼尼松为例,2.5 mg~15 mg/d糖皮质激素的撤药:短疗程者可快速减药,长疗程者需缓慢减药,遵循先快后慢原则:激素疗程在7d之内者,可以直接停药,超过7d 者,则需要先减药后撤药;泼尼松 30 mg/d × 2 周者,可以每 3~5 d 减少泼尼松 5 mg/d 的剂量;泼尼松 50 mg/d × 4~8 周者,则需要每 1~2 周减少泼尼松5 mg/d 的剂量,至 20 mg 左右后每 2~4 周减 5mg。
如果在减药过程中病情反复,可酌情增加剂量。
糖皮质激素在肾内科应用GCs 治疗方案应综合患者病情及药物特点制订,治疗方案包括选用品种、剂量、疗程和给药途径等。
所有感染性疾病使用 GCs 皆应慎重并严格掌握适应证。

糖皮质激素在肾脏疾病的应用糖皮质激素是由肾上腺皮质束状带合成和分泌的一类激素的总称,其代表是皮质醇(氢化可的松)。
正常人体每天皮质醇的分泌量约10-20mg,由下丘脑-垂体-肾上腺皮质轴通过促肾上腺皮质激素(ACTH)控制,具有昼夜节律,其血液浓度在凌晨时最低,入睡后3~5h开始上升,清晨醒后(上午8点左右)达到高峰,此后有趋于下降。
糖皮质激素分子结构的微小改变会对其作用产生很大影响。
糖皮质激素的基本结构是由21个碳原子组成的固醇结构,泼尼松、泼尼松龙、甲泼尼龙、地塞米松的C1=C2为双键结构,使糖皮质激素作用增强而盐皮质激素作用下降,抗炎作用增加。
氢化可的松则无C1=C2结构。
C6位甲基化(如甲泼尼龙),可使亲脂性增加,组织渗透性提高,从而使药物能够快速到达作用靶位,起效迅速、抗炎活性增加。
另外,C位羟基化(泼尼松龙、甲泼尼龙和11氢化可的松等)则为活性形式,无需肝脏转化,肝脏疾病时使用一方面不会增加肝脏负担,另一方面也不会因肝脏转化减少而影响药物的作用;泼位尚未羟基化,必须通过肝脏转化,在尼松则C11肝功能损害时应避免使用。
地塞米松C位氟化,9虽然抗炎活性增强,但对HPA轴抑制增加,肌肉毒性增加,而泼尼松、泼尼松龙、甲泼尼龙则无氟化。
糖皮质激素的种类和特点(四)目前,在肾脏病临床治疗上最为常用的是中效糖皮质激素制剂,即泼尼松、泼尼松龙、甲泼尼龙。
其中甲泼尼龙具有以下药理学特性和优点,是较为理想的糖皮质激素制剂之一。
糖皮质激素是治疗肾小球疾病,尤其是伴有肾病综合症的原发性肾小球疾病的最常用和有效的药物,激素不仅提高患者缓解率,能长期维持肾功能稳定提高患者生存率。
治疗肾小球疾病的机理抑制炎症反应减少炎症部位白细胞聚集抑制促炎症因子1L-1、2L-8、淋巴毒素β上调抑制炎症因子TGF-β、IL-10降低血管通透性。
抑制炎症因子的生成免疫抑制与激素治疗反应有关的概念1.缓解尿蛋白转阴或微量(<0.3g/d)保持3天以上。

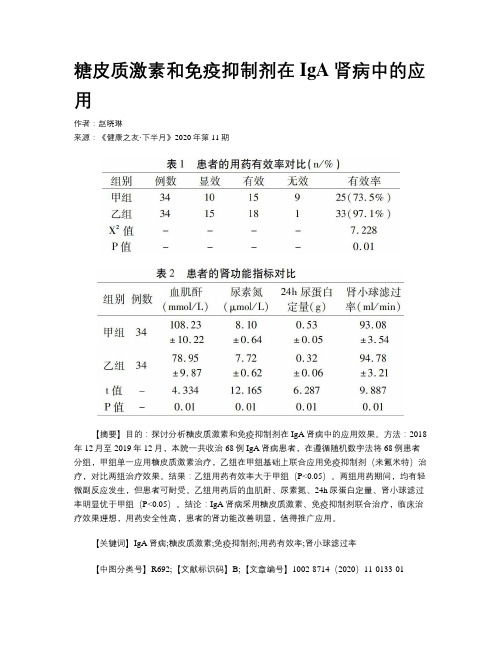
糖皮质激素和免疫抑制剂在IgA肾病中的应用作者:赵晓琳来源:《健康之友·下半月》2020年第11期【摘要】目的:探讨分析糖皮质激素和免疫抑制剂在IgA肾病中的应用效果。
方法:2018年12月至2019年12月,本院一共收治68例IgA肾病患者,在遵循随机数字法将68例患者分组,甲组单一应用糖皮质激素治疗,乙组在甲组基础上联合应用免疫抑制剂(来氟米特)治疗,对比两组治疗效果。
结果:乙组用药有效率大于甲组(P<0.05)。
两组用药期间,均有轻微副反应发生,但患者可耐受。
乙组用药后的血肌酐、尿素氮、24h尿蛋白定量、肾小球滤过率明显优于甲组(P<0.05)。
结论:IgA肾病采用糖皮质激素、免疫抑制剂联合治疗,临床治疗效果理想,用药安全性高,患者的肾功能改善明显,值得推广应用。
【关键词】IgA肾病;糖皮质激素;免疫抑制剂;用药有效率;肾小球滤过率【中图分类号】R692;【文献标识码】B;【文章编号】1002-8714(2020)11-0133-01IgA肾病是一种比较常见且具有高发病率的原发性肾小球疾病,该病具有反复发作现象,且患者具有镜下血尿以及肉眼血尿等典型症状,部分患者还有尿蛋白症状[1]。
若不及时治疗IgA肾病,任由疾病发展,还会增加患者的高血压、肾功能障碍发病率,对患者的身心健康具有较大影响。
为有效控制IgA肾病病情,缓解患者的临床症状,临床展开了大量研究。
有研究[2]指出,糖皮质激素与免疫抑制剂均可作为IgA肾病治疗的首选药物,均可获得一定效果。
但也有研究[3]指出,糖皮质激素联合免疫抑制剂治疗IgA肾病,具有理想效果。
基于此,本研究主要对比分析IgA肾病采用不同療法治疗的效果,报道如下。
1;资料与方法1.1临床资料2018年12月至2019年12月,本院一共收治68例IgA肾病患者,在遵循随机数字法将68例患者分组,每组34例患者。
甲组男女性别比是20:14;年龄区间40-79岁,平均(59.87±5.76)岁。


糖皮质激素在肾脏疾病中的应用糖皮质激素是治疗免疫性肾脏疾病的主要药物,具有强大的抗炎和免疫抑制作用,在肾脏病临床治疗中应用甚广。
但其种类繁多,使用不当会造成严重的不良反应,因此,有必要严格掌握其适应证,并规范糖皮质激素的临床使用。
一、糖皮质激素在肾脏疾病中的适应症二、糖皮质激素的应用方法糖皮质激素的种类繁多,可根据半衰期不同分成短效、中效和长效三种。
在肾脏病临床治疗上最为常用的是中效糖皮质激素制剂,即泼尼松、泼尼松龙、甲泼尼龙。
口服用药:成人口服剂量一般不超过1mg/kg泼尼松(龙)(最大剂量不超过80mg/d)或甲泼尼龙0.8mg/kg/d。
建议清晨一次顿服,以最大限度地减少对HPA轴的抑制作用。
逐步减量,减量时也可采取隔日清晨顿服。
静脉用药:严重水肿时,因胃肠道水肿影响糖皮质激素的吸收,可采用静脉用药。
病情严重时也可应用甲泼尼龙静脉冲击治疗,剂量0.5-1.0g/d×3天,必要时重复1-2个疗程。
三、糖皮质激素在常见肾脏疾病中的应用原则——“足量,慢减,长期维持”起始剂量足首选药物泼尼松为1.0 mg/(kg.d)做为起始剂量,口服8周,必要时延长至l2周。
减量缓慢通常大剂量激素使用8周后,便须减量,每周减量为原先每日剂量的5%~10%。
至0.4~0.5 mg/(kg·d)时,2日药量相加,改为隔日凌晨顿服,以减轻激素不良反应。
当剂量减至20 m~/d左右时症状易复发,则减药更应缓慢,剂量越小,减量宜越慢。
维持时间长最后以最小有效剂量(10 m d)作为维持量再服6个月至1年或更长,也采用隔日凌晨顿服法。
四、糖皮质激素治疗反应的判断在肾病综合征时,根据应用激素后患者蛋白尿量的变化判断治疗反应。
●激素敏感:足量泼尼松(龙)1mg/kg/d或甲泼尼龙0.8mg/kg/d治疗8周内连续三天尿蛋白<0.3g/24h。
局灶节段性肾小球硬化患者对糖皮质激素的治疗反应较慢,判断激素疗效的时间可延长到16周。
肾内科常用药物详细介绍肾友对药物应该不陌生,降蛋白的,降压的,治疗贫血的,提高免疫力的等等。
降蛋白药物(糖皮质激素、免疫抑制剂)糖皮质激素如强的松、强的松龙、甲基强的松龙,适应于原发性肾病综合征、原发性身肖秀肾炎、急进性肾小球肾炎、部分继发性安静肾小球病、过敏性间质性肾炎。
副作用:增加体重,骨质疏松、股骨头坏死、继发性高血压、消化道出血、电解质紊乱、降低免疫力等。
用药原则:肾友在用药时一定要遵循起始足量、缓慢减量、小剂量维持的原则。
注意事项:在晨起顿服。
不能擅自减药或停药,用药期间监测血压、血糖。
免疫抑制剂如环磷酰胺、环抱A、骁悉、爱若华等。
以环磷酰胺为例,经常与激素联用,这样即使停了激素,也不容易复发。
成人用量:口服每日2~4mg/kg,连用10~14天,休息1~2周重复。
儿童常用量:口服每日2~4mg/kg,连用10~14天,休息1~2周重复。
降压药ACEI、ARB。
常用药物普利类的降压药、卡托普利、依那普利。
沙坦类的药物,如氯沙坦、厄贝沙坦等。
有阻断肾素-血管紧张素-醛固酮系统的作用,可以降低肾小球内高压,减少蛋白尿,延缓肾损害的进展。
Photo by Thought Catalog on Unsplash但是普利类的药物会引发咳嗽,升高血钾,使肌酐暂时上升;而沙坦的降压药副作用相比会轻些,升高钾、暂时升肌酐值。
钙通道阻滞剂常见药物:硝苯地平、缓释硝苯地平(拜新同)、非洛地平(波依定)、阿洛地平(络活喜)与ACEI或ARB相比具有以下特点:;降血压效果强,疗效不受实验摄入量影响,不诱发高血钾,不升高血肌酐。
Photo by Jonathan Perez on Unsplash适用于ACEI或ARB降压疗效不佳、中重度肾功能不全或肾动脉狭窄的患者。
副作用:颜面潮红、心律失常、心动过速、传导阻滞、心衰加重、下肢水肿。
Β受体阻滞剂常用药物:心得安,倍他乐克,氨酰心安,康可、博苏、洛雅,达力全。
注意事项:患有哮喘、心动过缓或传导阻滞、低血压的患者禁用,在服用期间,注意监测心率、血压、血脂、血糖α受体阻滞剂常用药物:亚宁定,高特灵、马沙尼、络欣平副作用:体位性低血压注意事项:起始小剂量,睡前服用,慢坐慢立。