耳鼻喉耳解剖部分
- 格式:docx
- 大小:27.49 KB
- 文档页数:9

第一章耳鼻喉的应用解剖及生理1.鼻:由外鼻、鼻腔和鼻窦三部分构成。
2.面部静脉无瓣膜,血液可双向流动,所以当挤压鼻或上唇疖肿时,可引起海绵窦血栓性静脉炎。
临床上将鼻根部至上唇三角形区域称为“危险三角区”。
3.鼻腔:包括鼻前庭和固有鼻腔。
4.以中鼻甲游离缘为界,其上方鼻甲与鼻中隔之间的间隙为嗅沟或嗅裂,此部位的鼻黏膜称为嗅区黏膜。
5.鼻腔的生理功能:呼吸功能、保护功能、嗅觉功能、共鸣作用。
6.咽自上而下可分为鼻咽、口咽和喉咽3个部分。
7.鼻咽:位于颅底和软腭游离缘平面之间。
(1)腺样体:顶部黏膜下有丰富的淋巴组织集聚,呈桔瓣状,称腺样体;(2)咽鼓管咽口;(3)咽鼓管圆枕:咽鼓管圆枕后上方有一凹陷区,称为咽隐窝,是鼻咽癌的好发部位。
8.口咽:位于软腭和会厌上缘平面之间。
9.喉咽:上接口咽,下连食管入口。
会厌、杓会厌皱襞和杓状软骨,其所围成的入口称为喉入口;在喉入口两侧各有一较深的隐窝名为梨状窝,是异物常嵌顿之处。
10.咽的生理功能:呼吸功能、吞咽功能、防御保护功能、言语形成功能、调节中耳气压功能、扁桃体的免疫功能。
11.喉软骨:单个较大的有会厌软骨、甲状软骨、环状软骨,成对的较小的有杓状软骨。
(1)甲状软骨:为喉部最大的软骨;甲状软骨切迹是颈部中线的标志;(2)环状软骨:位于甲状软骨之下,第一气管环之上;此软骨是喉气管中唯一完整的环形软骨,如果外伤或疾病引起环状软骨缺损,常可引起喉狭窄。
12.喉肌(1)使声门张开的肌肉:环杓后肌;(2)使声门关闭的肌肉:环杓侧肌和杓肌;(3)使声带紧张的肌肉:环甲肌;(4)使声带松弛的肌肉:甲杓肌。
13.喉腔:喉腔上界为喉入口,下界相当于环状软骨下缘。
被声带分隔为声门上区、声门区和声门下区。
14.声门裂,简称声门,为喉腔最狭窄处。
15.喉的生理功能:呼吸功能、发声功能、保护功能、屏气功能。
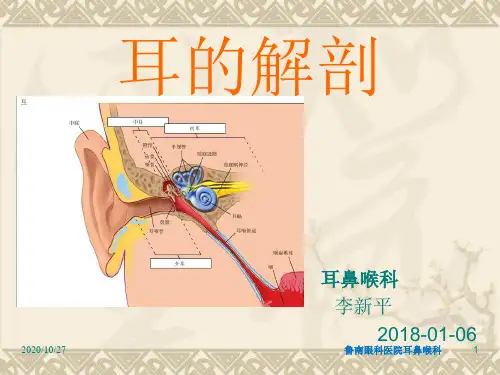
16.耳由外向内分为外耳、中耳和内耳。
17.中耳由鼓室、鼓窦、乳突和咽鼓管四部分组成。

耳科中耳鼓室六壁外侧壁骨部及鼓膜组成,骨部较小、膜部较大内壁内耳的外壁,鼓岬、前庭窗(卵圆窗)、蜗窗(圆窗)面神经管的水平部位于前庭窗的上方前壁前壁下部与颈内动脉相隔,上部有鼓膜张肌半管的开口、咽鼓管开口后壁上宽下窄,面神经垂直段经过此壁的内侧,鼓窦入口、砧骨窝、锥隆起上壁由颞骨岩部的前面构成,后连骨窦盖、与颅中窝的大脑颞叶分隔下壁将鼓室与颈静脉球分隔,前方即为颈动脉管的后壁内耳1、骨迷路前庭、骨半规管、耳蜗2、膜迷路椭圆囊、球囊、膜半规管、膜蜗管颞骨解剖颞骨为一复合骨块,由鳞部、鼓部、乳突部、岩部及茎突组成。
外耳生理声压增益耳廓可以改变入耳的声音的幅度在1.5~7KHz间,声音到达人耳鼓膜时可放大5~20dB中耳阻抗匹配机制水的阻抗为空气阻抗的3471倍,99.9%能量丧失,这些丧失的能量相当于30dB。
鼓膜的有效震动面积为解剖面积的2/3,即约55mm2,比蹬骨足板面积3.2mm2大17倍。
听骨链的杠杆作用可使声压自锤骨柄传至前庭窗时增加1.3倍声波经鼓膜、听骨链到达蹬骨足板时可提高1.3×17=22.1倍,相当于声压级27dB。
加上鼓膜弧度的杠杆作用,补偿声波衰减的30dB 的能量。
冷热试验是一种利用温度刺激半规管,使内淋巴产生流动,达到兴奋或抑制前庭终器的检查。
咽鼓管吹张法瓦尔萨检查法、波利策法、导管吹张法听性诱发反应是对听觉系统受到声音刺激所产生的电生理反应的记录。
耳声发射耳蜗自然产生和对一定声刺激起反应所产生的低频声。
外耳疾病耳廓假囊肿、耳廓化脓性软骨膜炎、耵聍栓塞、外耳道湿疹、局限性外耳道炎、弥漫性外耳道炎,外耳道胆脂瘤、外耳道异物、外耳道真菌病、鼓膜炎分泌性中耳炎临床表现症状:听力下降、耳内闭塞感、耳鸣体征:1、鼓膜:鼓膜内陷、光锥缩短、变形或消失,有积液时可见液平面2、鼻及鼻咽部:可见腺样体肥大或鼻咽部肿物,鼻咽部黏膜肿胀、充血或分泌物附着,鼻息肉、鼻中隔偏曲及下鼻甲肥大。

耳鼻喉专业知识点总结一、解剖学知识1. 耳部解剖学:耳朵包括外耳、中耳和内耳。
外耳由耳廓和外耳道组成,中耳包括鼓膜和听小骨,内耳包括耳蜗和半规管。
2. 鼻部解剖学:鼻腔包括鼻腔、鼻中隔、鼻甲和鼻窦。
鼻腔是空气进入呼吸道的通道,鼻中隔将鼻腔分为左右两部分,鼻窦是骨头的突出部分,有助于减轻颅骨的重量。
3. 喉部解剖学:喉部包括声带、会厌和气管。
声带是生产声音的部分,会厌是连接口腔和食道的部分,气管是呼吸系统的一部分。
二、常见疾病和问题1. 耳聋:耳聋是指对声音的感知能力减弱或完全丧失。
耳聋可能是由于遗传、疾病、创伤或老化引起的。
2. 鼻窦炎:鼻窦炎是指鼻窦的感染和炎症。
症状包括鼻塞、鼻涕、头痛和面部疼痛。
3. 扁桃体炎:扁桃体炎是指扁桃体的感染和炎症。
症状包括喉咙痛、发烧、咽部肿胀。
4. 咽喉疾病:咽喉疾病包括扁桃体炎、喉炎、咽炎等。
这些疾病可能导致喉咙痛、发烧、咽部肿胀等症状。
三、诊断和治疗方法1. 听力测试:耳鼻喉科医生通过听力测试来评估患者的听力水平。
确诊耳聋和其他听力问题。
2. 窥镜检查:耳鼻喉科医生通过使用窥镜来检查患者的鼻腔、咽喉和喉部。
确定鼻窦炎、扁桃体炎等疾病的症状和程度。
3. 手术治疗:耳鼻喉科医生能够进行多种手术治疗,包括鼻腔手术、鼻窦手术、喉部手术等。
4. 耳鼻喉疾病的治疗:治疗耳鼻喉疾病通常包括使用药物、物理疗法、言语康复等方法。
四、预防和保健1. 注意环境卫生:保持家居和工作场所的清洁,避免引起鼻腔和喉部感染。
2. 注意个人卫生:勤洗手、不吸烟、保持良好的饮食习惯有助于预防耳鼻喉疾病。
3. 注意听力保护:避免长时间暴露在高音量的环境下,使用耳塞或耳罩保护听力。
4. 定期体检:定期进行耳鼻喉科检查,及时发现和治疗潜在的问题。
五、发展趋势耳鼻喉科技术在不断发展,包括耳鼻喉科医生使用微创手术技术,为患者提供更加有效和快速的治疗手段。
另外,耳鼻喉科医生也在研究新的治疗方法,如干细胞治疗、基因治疗等,以期能够更好地治疗耳鼻喉疾病。



耳鼻喉重点知识点全面总结一、耳部1. 耳部解剖结构耳朵分为外耳、中耳和内耳。
外耳由耳廓和外耳道组成。
中耳包括鼓膜、鼓室和听小骨。
内耳分为前庭、半规管和耳蜗。
2. 耳部常见疾病耳部常见疾病包括中耳炎、外耳炎、耳鸣、噪音性聋、耳聋、耳廓畸形等。
3. 耳部常见检查耳部常见检查包括听力检查、耳镜检查、耳鼓压力测试、耳蜗电图等。
4. 耳部常见治疗耳部常见治疗包括用药治疗、手术治疗、放射治疗等。
二、鼻部1. 鼻部解剖结构鼻子由外鼻和内鼻组成。
外鼻包括鼻背和鼻尖,内鼻包括鼻甲、鼻中隔和鼻窦。
2. 鼻部常见疾病鼻部常见疾病包括鼻窦炎、鼻炎、鼻咽部肿瘤、鼻息肉、鼻出血等。
3. 鼻部常见检查鼻部常见检查包括鼻镜检查、鼻窦X线检查、鼻窦CT检查等。
4. 鼻部常见治疗鼻部常见治疗包括用药治疗、鼻内窥镜手术、鼻窦穿刺引流、鼻窦洗浄等。
三、喉部1. 喉部解剖结构喉由环状软骨、杓状软骨和甲状软骨组成。
声带是喉部重要的组成部分。
2. 喉部常见疾病喉部常见疾病包括急性喉炎、慢性喉炎、声带息肉、声带胶样囊肿、声带结节等。
3. 喉部常见检查喉部常见检查包括喉镜检查、喉镜声带活检、喉部CT检查等。
4. 喉部常见治疗喉部常见治疗包括用药治疗、手术治疗、声带疗法等。
四、气管、支气管和食管1. 气管、支气管和食管解剖结构气管和支气管是呼吸道重要的组成部分,食管是消化道的一部分。
2. 气管、支气管和食管常见疾病气管、支气管和食管常见疾病包括支气管炎、气管炎、食管炎、食管癌等。
3. 气管、支气管和食管常见检查气管、支气管和食管常见检查包括支气管镜检查、气管镜检查、食管造影检查等。
4. 气管、支气管和食管常见治疗气管、支气管和食管常见治疗包括用药治疗、支气管镜下治疗、手术治疗等。
五、甲状腺和扁桃体1. 甲状腺解剖结构甲状腺位于颈部,在内分泌系统中起着重要的作用。
2. 甲状腺常见疾病甲状腺常见疾病包括甲状腺功能亢进症、甲状腺结节、甲状腺炎等。
3. 甲状腺常见检查甲状腺常见检查包括甲状腺超声检查、甲状腺功能检查、甲状腺核素扫描等。

鼻科学一、鼻的应用解剖:1. 鼻由外鼻,鼻腔,鼻窦三部分组成。
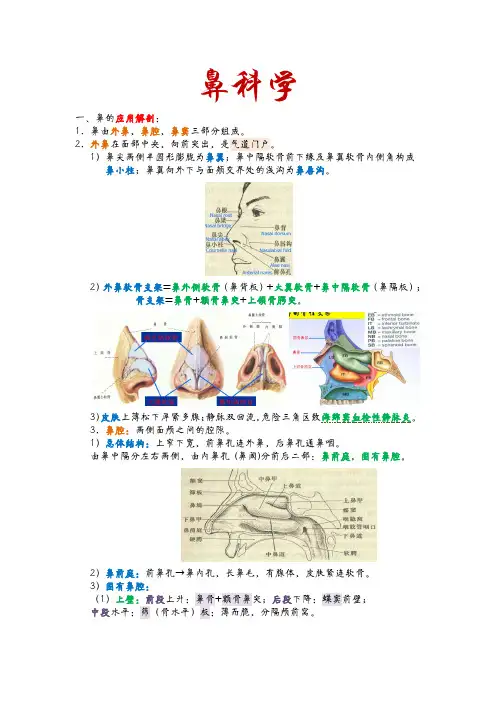
2. 外鼻在面部中央,向前突出,是气道门户。
1)鼻尖两侧半圆形膨胧为鼻翼;鼻中隔软骨前下缘及鼻翼软骨内侧角构成鼻小柱;鼻翼向外下与面颊交界处的浅沟为鼻唇沟。
2)外鼻软骨支架=鼻外侧软骨(鼻背板)+大翼软骨+鼻中隔软骨(鼻隔板);骨支架=鼻骨+额骨鼻突+上颌骨腭突。
3)皮肤上薄松下厚紧多腺;静脉双回流,危险三角区致海绵窦血栓性静脉炎。
3. 鼻腔:两侧面颅之间的腔隙。
1)总体结构:上窄下宽,前鼻孔连外鼻,后鼻孔通鼻咽。
由鼻中隔分左右两侧,由内鼻孔 (鼻阈)分前后二部:鼻前庭,固有鼻腔。
2)鼻前庭:前鼻孔→鼻内孔,长鼻毛,有腺体,皮肤紧连软骨。
3)固有鼻腔:(1)上壁:前段上升:鼻骨+额骨鼻突;后段下降:蝶窦前壁;中段水平:筛(骨水平)板:薄而脆,分隔颅前窝。
(2)底壁:即鼻底:前¾上颌骨腭突,后¼腭骨水平部。
(3)内侧壁:即鼻中隔(鼻中隔软骨+筛骨垂直板+犁骨+上颌骨腭突);前下部little area:出血好发。
(4)后壁:即后鼻孔。
由蝶骨体(上),腭骨水平部后缘(下),蝶骨翼突内侧板(外),犁骨后缘(内)围绕而成。
双侧鼻孔经其后鼻咽部交通。
(5)外侧壁:下鼻甲和下鼻道:鼻泪管口组成部分,上颌窦穿刺点,咽鼓管咽口距下鼻甲后端1~1.5cm。
中鼻甲和中鼻道:前部附着前颅窝底(筛顶和筛骨水平板),后部附着中鼻甲基板,将筛窦分为前组筛窦和后组筛窦。
嗅沟/裂:中鼻甲下方游离缘水平为界,其上方鼻甲与鼻中隔间的间隙。
总鼻道:嗅沟水平下,鼻甲与鼻中隔之间的腔隙。
上鼻甲和上鼻道:蝶筛隐窝:上鼻甲后端后上,蝶窦开口所在。
后组筛窦:开口于上鼻道。
鼻道窦口复合体,OMC:功能性鼻内镜鼻窦手术部位。
4)鼻腔粘膜:(1)嗅区:鼻顶1/3,每侧5cm2,固有层嗅腺可分泌粘性物质辅助嗅觉功能。
(2)呼吸区:其余大部分,下鼻甲粘膜最厚。
粘液毯:粘膜下层丰富的粘液腺,浆液腺分泌物在粘膜表面形成。

1、窦口鼻道复合体:以筛隐窝为中心的解剖结构,包括中鼻甲,钩突,筛泡,半月裂,以及额窦,前组筛窦和上颌窦的自然开口等,称之为窦口鼻道闭合体OMC2、OSAHS:患者睡眠时由于上气道的塌陷阻塞引起呼吸暂停和通气不足,伴有打鼾、睡眠结构紊乱、频繁发生血氧饱和度下降、白天嗜睡等病症,称为阻塞性睡眠呼吸低通气综合征3、喉弹性圆锥:为弹性纤维组成的膜状结构。
起于甲状软骨前角内面,附着于杓状软骨声带突。
前后附着处游离缘边缘增厚形成声韧带,向下附着在环状软骨上缘形成环甲膜,其中央部分增厚成为环甲正中韧带。
当急性喉阻塞来不及进行气管切开术时,可切开或用粗针头穿过此韧带,建立临时的通气道,抢救病人生命。
4、响度重振:又称复响,是指响度随声强异常快速的增加,是感觉神经性耳聋的一个常见症状。
5、梅尼埃病:是以膜迷路积水为基本病理基础,反复发作性眩晕,听觉障碍,耳鸣和耳胀满感为典型特征的特发性内耳疾病6、韦氏误听(Willis paracusis)患者在喧闹的环境中反较在安静的环境下听觉为好7、利特尔动脉丛(Little Plexus):鼻中隔最前下部的粘膜下血管密集,分别由颈内动脉系统和颈外动脉系统的分支汇聚成血管丛,包括鼻腭动脉、腭大动脉、上唇动脉、筛前动脉和筛后动脉的鼻中隔支,是鼻出血的好发部位。
8、血管运动性鼻炎(vasomotor rhinitis)是神经内分泌对鼻粘膜血管、腺体功能调节失衡而引起的一种高反应性鼻病。
有鼻塞,流鼻涕,喷嚏等症状。
9、腺样体:位于鼻咽顶与后壁交界处,表面不平,有纵形沟隙,出生后即存在,6-7 岁最显著,10 岁以后逐渐萎缩,又称咽扁桃体。
10、腺样体面容:腺样体肥大时,长期张口呼吸,影响面骨发育,上颌骨变长,腭骨高抬,牙列不齐,上切牙突出,唇厚,缺乏表情。
11、吸气性呼吸困难:吸气显著困难,高度狭窄时呼吸肌极度紧张,胸骨上窝、锁骨上窝、肋间隙在吸气时明显下陷,常伴有频繁干咳及高调的吸气性喘鸣音。
耳鼻喉解剖学知识点耳鼻喉解剖学是医学领域中涉及耳、鼻和喉部解剖结构的学科。
耳鼻喉是人体重要的感觉器官,对于正常的听觉、嗅觉和语音功能至关重要。
了解耳鼻喉的解剖结构是进行临床诊断和治疗的基础。
本文将介绍耳鼻喉解剖学的主要知识点。
一、耳部解剖结构1.外耳外耳由耳廓和外耳道组成。
耳廓是耳朵的外部形态结构,外耳道是连接耳廓与中耳的管道。
耳廓起到集音和保护内耳的作用,外耳道负责将声音传至中耳。
2.中耳中耳由鼓膜、听小骨和鼓室组成。
鼓膜是位于外耳道末端的薄膜,它振动产生声音。
听小骨包括锤骨、砧骨和镫骨,它们连接鼓膜和内耳,传导声音。
鼓室是包含听小骨的空腔,与咽鼓管相连,起到调节中耳压力的作用。
3.内耳内耳包括前庭和耳蜗。
前庭负责平衡感应,耳蜗负责听觉感应。
内耳内含有感觉细胞,通过神经传递声音和平衡信息至大脑。
二、鼻部解剖结构1.外鼻外鼻是位于面部前部、由软骨和皮肤构成的器官。
它起到过滤空气和嗅觉感应的作用。
2.鼻腔和鼻中隔鼻腔是位于鼻子内部的空腔,分为左右两侧。
鼻中隔位于鼻腔中央,将鼻腔分成左右两个区域。
3.鼻窦鼻窦是由鼻腔延伸而来的空腔。
主要的鼻窦包括额窦、筛窦、蝶窦和筛突窦,它们与鼻腔相连,起到减轻头颅重量和调节嗅觉功能的作用。
三、喉部解剖结构1.喉门喉门是位于喉部前方的开口。
喉门由甲状软骨、环状软骨和会厌等组成,能够打开和关闭,参与呼吸和发声。
2.声带声带是喉部的重要组成部分,位于喉门的内侧。
它们通过振动产生声音,并且可以调节声音的音调和音量。
3.会厌会厌是位于喉门的上方,向后伸入口咽部的软组织。
它在吞咽时起到保护呼吸道的作用。
总结:耳鼻喉解剖学是医学领域中的重要学科,了解耳鼻喉的解剖结构对于临床医生的诊断和治疗至关重要。
耳部解剖结构涉及外耳、中耳和内耳,鼻部解剖结构包括外鼻、鼻腔和鼻窦,喉部解剖结构包括喉门、声带和会厌。
通过深入学习和理解这些解剖学知识点,医生能够更好地处理耳鼻喉相关的疾病和问题,为患者提供有效的治疗和护理。
耳鼻喉解剖学耳鼻和喉部位的结构和功能耳鼻喉解剖学:耳鼻和喉部位的结构和功能耳鼻喉解剖学是一门研究耳、鼻和喉部位的结构和功能的学科,深入了解这些器官的组织构造和生理特点对于临床医学和日常生活中的健康问题都具有重要意义。
在本文中,我们将探索耳鼻喉解剖学的主要内容,包括耳部、鼻部和喉部的结构和功能。
一、耳部的结构和功能1. 外耳外耳由耳廓和外耳道组成。
耳廓是由软骨和皮肤构成的,具有收集声音的功能。
外耳道是一条曲折的通道,其内壁包含着具有分泌作用的耳道腺,它们分泌的耳垢能够防止细菌和其他有害物质进入耳内。
2. 中耳中耳是一个空腔,包含鼓膜、听小骨和鼓室。
鼓膜是一个薄而柔韧的膜,将外耳道和中耳分隔开。
听小骨包括锤骨、砧骨和镫骨,它们连接在一起以传导声音振动。
鼓室是一个小腔体,内有鼓室粘液和空气。
3. 内耳内耳由前庭、耳蜗和耳神经组成。
前庭是负责平衡的感觉器官,能够感知头部的位置和运动。
耳蜗则是听觉的感受器官,内部含有大量的细胞毛细胞,它们对声波的震动非常敏感,并将其转化为神经冲动。
耳神经将这些电信号传递到大脑,使我们能够听到声音。
二、鼻部的结构和功能1. 鼻腔鼻腔是由鼻中隔和侧壁构成的空腔,被鼻毛和黏膜覆盖。
鼻毛和黏膜的主要作用是阻挡灰尘和微生物的进入,同时加湿和加热空气。
2. 副鼻窦副鼻窦是位于鼻腔周围的四个空腔,包括额窦、筛窦、蝶窦和上颌窦。
它们与鼻腔相通,起到减轻颅骨重量、增加声音共鸣和保护眼睛的作用。
3. 嗅觉鼻黏膜中的嗅觉细胞负责感知气味。
当气味分子进入鼻腔时,它们会与嗅觉细胞结合并激活神经冲动,然后将其传递到大脑。
嗅觉在食欲、情绪和记忆等方面都具有重要的影响。
三、喉部的结构和功能1. 喉门喉门位于气管的上部,是一个具有软骨框架的结构。
它包括甲状软骨、环状软骨和杓状软骨,能够打开和关闭以控制空气的通过和声音的产生。
2. 音箱喉部中的声带是声音产生的关键组织。
声带是一对由黏膜组织覆盖的弹性软骨,振动时产生声音。
耳科学一、耳的应用解剖学及生理学
1、耳分为外耳、中耳和内耳三个部分,其中外耳道骨部、中耳、内耳及内耳道包含
在颞骨内
2、颞骨,位于颅的两侧,参与构成颅中窝和颅后窝;分五个部分为鳞部、鼓部、乳突部、岩部、茎突。
(1)颞骨外侧面:道上棘、道上三角区(筛区):耳科手术的重要标志
(2)颞骨内侧面:
岩部:三面锥体形,又称岩锥,内藏听觉和平衡器官;岩部前面组成颅中窝后部,后面组成颅后窝前壁,下面粗糙不规则组成颅底外面内耳道:岩部内的骨性管道,平均长约10mm,内有面神经、听神经、前庭神经、中间神经及迷路动、静脉通过。
内耳道口(内耳门):扁圆形,硬脑膜经此延伸入内耳道。
内耳道与岩部长轴近乎成直角。
内耳道底:构成前庭及耳蜗内壁的大部分,由垂直带有筛状小孔的骨板封闭。
3、外耳
耳廓
(1)耳廓表面标志:耳轮、耳轮脚、耳廓结节、三角窝、舟状窝、耳甲艇、耳甲腔、耳屏、对耳屏、耳屏间切迹
(2)特点:
皮肤菲薄、皮下组织很少、大部分为无神经支配的软骨、血管表浅、皮肤与软骨粘连较紧,神经纤维及血运供应软骨膜。
疼痛、渗液难吸收、易感染致畸形、易冻伤
外耳道
(1)分软骨部(外1/3)、骨部(内2/3)
(2)皮肤特点:易患疖、疼痛剧烈
(3)走行特点:略呈S弯曲;外——内前上;中——内后;内——内前下
向后、外、上牵拉耳廓使外耳道变直
4、中耳:包括鼓室、咽鼓管、鼓窦及乳突
(1)鼓室:位于鼓膜与内耳外侧壁之间,容积约1-2ml
以鼓膜紧张部上、下缘为界,分为上鼓室、中鼓室、下鼓室。
鼓室分6个壁:外、内、前、后、顶、底壁
○1外壁:骨部和膜部;
鼓膜——高9mm,厚约0.1mm,分为紧张部、松弛部;
分三层:由外向内依次为上皮层、纤维组织层、粘膜层。
○2内壁:即内耳外侧壁
面神经管凸、前庭窗、蜗窗(第二鼓膜)、鼓岬
○3前壁:上为鼓膜张肌半管口,下为咽鼓管鼓口
○4后壁(乳突壁):鼓窦入口、鼓索、面神经
○5顶壁:鼓室盖
○6 底壁:颈静脉球、颈内A管后壁;舌咽神经鼓室支通过
鼓室内容物
○1听小骨:锤骨、砧骨及镫骨。
(听骨链)
○2听骨韧带
○3鼓室肌肉:鼓膜张肌和镫骨肌
(2)咽鼓管
○1沟通鼓室和鼻咽的管道:成人全长35mm
○2分骨部(外1/3) 和软骨部(内2/3)
○3保持鼓膜内、外压力平衡
成人咽鼓管的鼓室口约高于咽口2-2.5cm,小儿咽鼓管的特点:平、短、宽,易感染。
(3)鼓窦
鼓室后上方的含气腔, 前通上鼓室,后与乳突气房相连
(4)乳突
分4型:气化型、板障型、硬化型、混合型
5、内耳
又称迷路,埋藏于颞骨岩部,内含听觉和前庭器官
组织学分骨迷路、膜迷路;解剖功能分前庭、半规管、耳蜗。
耳蜗:基底膜上的螺旋器Corti器(听觉感受器)
前庭阶、鼓阶——外淋巴;中阶——内淋巴;两者不相通。
6、听觉生理
(1)○1声波是一种振动;人耳感知声波频率20-20000Hz;人耳对1000-3000Hz最敏感
听觉:声音作用于听觉系统引起感觉;听阈:引起听觉的最小声强○2声音传入内耳的途径
空气传导、骨传导(移动式骨传导——低于800Hz频率的声波;压缩式骨传导——高于800Hz频率的声波)
(2)外耳的生理功能——收集声波、辨别方向、共振放大
(3)中耳的主要生理功能——声阻抗匹配作用
鼓膜与镫骨足板面积的差别(17倍);听骨链杠杆作用:提高声压1.3倍。
鼓膜的喇叭形状:失真度较小。
(4)咽鼓管的生理功能
平衡压力、引流作用、防声、消声作用、防逆行感染、软骨部粘膜皱壁活瓣及上皮纤毛的作用
7、平衡生理
人体维持平衡主要靠前庭、视觉及本体感觉3个系统的相互协调来完成,其中前庭系统最为重要。
○1半规管的生理功能——感受正负角加速度的刺激
○2球囊和椭圆囊(耳石器官)的生理功能——感受直线加速度的刺激
二、耳聋及其防治
听觉传导通路发生器质性或功能性病变导致不同程度听力损害。
轻度耳聋称重听;显著影响正常社交能力的听力减退称聋;因听力障碍不能以语言进行正常社交者称为聋哑;共同关注防聋治聋、新生儿
听力筛查
1、耳聋与言语
先天性聋导致患儿成为聋人,程度较重的后天性聋在3岁以前或3岁前后(学语关键期)造成因聋致哑。
言语能力已非常完善的成年人,因其双耳聋而使言语变得含糊不清,甚至不会说话
2、耳聋的分类:
传导性耳聋(传导径路)
感音神经性耳聋(感受与分析径路)
混合性聋(两者兼有)
3、耳聋分级
平均听阈(PTA) 言语频率500Hz、1000Hz和2000Hz的听阈相加后除以3。
(WHO 1980标准)
轻度耳聋26 ~40dB
中度耳聋41 ~55dB
中重度耳聋56 ~70dB
重度耳聋71 ~90dB
极重度耳聋>91dB
(一)传导性耳聋(conduction hearing loss)
经空气径路传导的声波,受到外耳道、中耳病变的阻碍,到达内耳的声能减弱,致使不同程度听力减退
1、病因:炎症、外伤、外耳道阻塞、外耳中耳畸形
2、治疗:听力重建手术
3、传导性聋的纯音测听
气导听阈提高(气导听力曲线下降);骨导听阈正常或接近正常;气骨间距﹥10dB
(二)感音神经性聋(sensorineural hearing loss)
内耳听毛细胞、血管纹、螺旋神经节、听神经或听觉中枢器质性病变均可阻碍声音的感受与分析或影响声信息传递,由此引起的听力减退或丧失
感音神经性聋的纯音测听曲线为气、骨导高频区呈一致性下降(斜坡形)。
1、病因及临床表现
根据临床常见程度与重要性:
(1)药物性聋
因药物(抗生素、水杨酸盐、利尿类、抗肿瘤类等)应用过程或应用以后发生的感音神经性聋。
○1耳毒药物的种类:氨基糖甙类抗生素、多肽类抗生素、抗肿瘤药、利尿剂、水杨酸类、抗疟药
○2药物性聋防治:预防更重要;避免可能损害听力药物;严格掌握适应;小剂量、短疗程;
加强用药期间听力监测;一旦受损征兆立即停药并积极治疗
(2)突发性聋
突然发生的原因不明的感音神经性聋,多在三日内听力急剧下降
○1可能病因:病毒感染、迷路水肿、血管病变、迷路窗膜破裂、铁代谢障碍
○2突发性聋的临床特征
突然发生的非波动性感音神经性聋,常为中或重度
原因不明
可伴耳鸣
可伴眩晕、恶心、呕吐,但不反复发作
除第Ⅷ颅神经外,无其他颅神经受损症状
单耳发病居多,有自限性
○3突发性聋的预后:约2﹪的患者在发病后2周内听力可有不同程度自然恢复
影响预后的因素有:年龄、伴发症状、治疗时间
(3)遗传性聋(4)老年性聋(5)其他较常见的感音神经性聋
2、感音神经性聋的防治
(1)预防预防比治疗更重要、更有效
(2)治疗
原则:早发现,早诊断,早治疗;力求完全或部分恢复已丧失的听力;尽量保存利用残余听力,适时应用人工听觉
感音神经性聋常用治疗方法:药物疗法;高压氧疗法;手术疗法;人工耳蜗植入;选配助听器;听觉言语训练
(三)混合性聋
气、骨导听力曲线下降并有气骨间距
三、梅尼埃病Meniere disease
是一种特发性膜迷路积水的内耳病, 表现为反复发作的旋转性眩晕、波动性感音神经性听力损失、耳鸣和(或)耳胀满感。
1、病因
内淋巴管机械阻塞与内淋巴吸收障碍
免疫反应学说
内耳缺血学说
其他学说——内淋巴囊功能紊乱学说、病毒感染、遗传、多因素学说等
2、病理
基本病理改变是膜迷路积水
3、临床表现
○1.眩晕
突发旋转性,常伴恶心、呕吐、冷汗、面色苍白、血压下降等自主神经反射症状,神志清醒,眩晕常反复发作
○2.听力下降
波动性听力下降,有复听
○3.耳鸣○4.耳胀满感
4、检查
耳镜检查;前庭功能检查;听力学检查(1)纯音听阈测试(2)声导抗测试(3)耳声发射;
脱水剂试验;影像学检查
5、诊断要点
(1)发作性旋转性眩晕2次或2次以上,每次持续20分钟至数小时。
常伴自主神经功能紊乱和平衡障碍。
无意识障碍
(2)波动性听力损失,至少1次纯音测听为感音神经性聋
(3)伴有耳鸣和(或)耳胀满感
(4)排除其他疾病可引起的眩晕
6、鉴别诊断
良性阵发性位置性眩晕(耳石症);前庭神经炎;前庭药物中毒;迷路炎;突发性聋;听神经瘤;Hunt综合征;其他疾病;
7治疗
(1)一般治疗
(2)药物治疗(尚无特效治疗)
前庭神经抑制剂;抗胆碱能药物;血管扩张药及钙拮剂;利尿脱水药;中耳给药治疗;
(3)物理治疗
(4)手术治疗(发作频繁、症状重、病程长)。