重度子痫前期60例临床治疗分析
- 格式:doc
- 大小:30.50 KB
- 文档页数:5

1.3 临床发作类型:全面性CSE为60例,其中强直-阵挛18例,强直15例,阵挛17例,肌阵挛10例,部分性CSE为22例,表现为一侧面部、上下肢持续抽动。
1.4 辅助检查:82例患儿有68例在入院1周内行脑电图(EEG)检查,其中,EEG正常13例,EEG轻度异常20例,中、重度异常23例,有癫痫样放电12例。
72例行头颅CT或磁共振成像(MRI)检查,结果异常30例,其中脑出血8例,脑水肿8例,脑发育不良4例,蛛网膜囊肿2例,侧脑室钙化1例,脑软化灶2例。
脑梗死2例,脑积水2例,胼胝体发育不良1例。
30例行脑脊液检查,其中13例异常。
血钙降低3例,血钠降低2例,血糖降低2例,血糖增高1例。
1.5 治疗及预后:原则为尽快控制发作,同时积极寻找病因,治疗原发病,防止并发症。
对所有患儿保持呼吸道通畅、吸氧,60例给地西泮0.3~0.5mg/kg静脉缓慢推注,继之合用苯巴比妥5mg/kg,每12h1次维持治疗,2种药物6h1次,交替使用。
22例给5%水合氯醛1mL/kg保留灌肠,同时依据辅助检查结果,补充电解质,维持水电、酸碱平衡,纠正血糖等,合并感染者给予抗感染,高热者给予退热等对症治疗。
2 结 果82例患儿经上述治疗,71例惊厥控制,3例死亡,8例因难治性SE发作转上级医院。
3 讨 论CSE是小儿神经内科常见的急重症之一,致死率、致残率较高,惊厥持续时间越长,脑损伤越重。
目前研究表明,如果惊厥发作持续超过5~10min,没有适当止惊治疗很难缓解。
基于此,近来越来越倾向于将SE时间定义缩短至5min,其目的就是要强调早期处理的重要性[2]。
小儿惊厥发生率高于成年人。
个体不同成熟期大脑神经元惊厥阈值不同,年龄越小,阈值越低,越易出现惊厥,严重惊厥或SE[3]。
SE既可见于癫痫患者,也可见于全身或者中枢神经系统感染、中毒、颅脑外伤及各种原因导致的代谢紊乱等急性脑部病变患者,或是症状性癫痫的急性发作。

小剂量硫酸镁治疗重度子痫前期68例临床分析【摘要】目的观察分析小剂量硫酸镁治疗重度子痫前期的疗效,总结其用药经验和临床意义。
方法选取我院2009年10月至2011年10月68例重度子痫前期的患者,随机分为观察组与对照组,各为34例,观察组采取小剂量硫酸镁治疗,对照组采取传统大剂量硫酸镁治疗,疗程相同,观察对比两组母儿不良结局,药物不良反应发生率及治疗前后血压变化。
结果两组产后出血率及胎儿窘迫率、新生儿窒息率、新生儿死亡率比较有明显差异(p0.05)。
结论小剂量硫酸镁治疗重度子痫前期的疗效显著,明显优于传统大剂量硫酸镁治疗,能够达到控制血压及病情进展的效果,同时不良反应小,母婴不良结局发生率低,安全性更高,值得临床合理推广。
【关键词】小剂量硫酸镁;重度子痫前期;不良反应硫酸镁是一种临床常用的控制妊娠期间孕妇高血压的有效药物,传统用法用量较大,患者经常出现头晕、抽搐、腹部不适等不良反应,从而被迫停止用药[1]2009年10月至2011年10月,我院选取68例重度子痫患者,分组后部分患者采用小剂量硫酸镁进行治疗和传统大剂量用药进行比较,结果良好先报道如下:1 资料与方法1.1 一般资料选取本院2009年10月至2011年10月68例重度子痫前期的患者,年龄为20-51岁,平均年龄为34.5岁,孕龄22-35周。
经产妇33例,初产妇35例。
所有患者的肝肾功能、血糖、血生化等各项指标均正常。
所有患者均符合重度子痫前期标准,排除糖尿病、母婴严重并发症(胎盘早剥、羊水过少、s/d比值大于3、hellp综合征等)。
1.2 方法将患者根据随机原则分为观察组和对照组,每组34人,两组患者在年龄、孕程各方面差异不显著,p<0.05,具有可比性。
观察组使用25%硫酸镁25ml和15%葡萄糖溶液500ml静脉滴注,滴速为30滴/min,1次/d,疗程持续到终止妊娠为止。
对照组使用25%硫酸镁50ml和15%葡萄糖溶液1000ml静脉滴注,滴速为30滴/min,1次/d,疗程持续到终止妊娠为止。


重度子痫前期的临床治疗目的探讨低分子肝素联合硫酸镁治疗重度子痫前期的疗效。
方法选择2011年3月~2012年2月在本院治疗的46例诊断为重度子痫前期的患者,随机分为实验组和对照组,每组23例,实验组给予低分子肝素联合硫酸镁治疗,而对照组给予硫酸镁治疗,分析两组患者的期待治疗时间,凝血功能变化,血压、尿蛋白等指标的变化情况。
结果实验组期待治疗时间为(14.6±2.6)d,而对照组期待治疗时间为(20.3±5.4)d,P 0.05),具有可比性。
1.2 方法两组患者均行卧床休息、镇静、扩容及降压等治疗,对照组给予硫酸镁治疗,10~15 g/d,用药过程中密切关注患者血清镁离子浓度变化;实验组在对照组的基础上给予低分子肝素钠治疗(商品名:希弗全)10.6 mL/d,皮下注射,疗程为5 d,产前1 d停止使用。
密切监测所有患者的生命体征及胎儿情况,适时终止妊娠。
1.3 观察指标期待治疗时间,凝血功能变化,血压、尿蛋白等指标。
1.4 统计学方法采用SPSS 15.0统计学软件分析,资料数据采用卡方检验及配对设计t检验分析。
以P < 0.05为差异有统计学意义。
2 结果2.1 两组患者期待治疗时间的比较实验组期待治疗时间为(14.6±2.6)d,而对照组期待治疗时间为(20.3±5.4)d,两组差异有统计学意义(P < 0.05)。
2.2 两组患者治疗前后凝血功能及产后出血情况两组患者的血小板、PT、APTT、产后出血等指标无显著差异,而D-二聚体实验组降低较对照组明显,P < 0.05。
详见表1。
2.3 两组患者治疗前后血压及尿蛋白的变化情况两组治疗前后收缩压、舒张压、尿蛋白比较,均有P < 0.05,但实验组在治疗后改善的更明显。
详见表2。
3 讨论重度子痫前期是较为严重的妊娠期高血压疾病,该病主要是由于全身中、小动脉痉挛造成机体发生一系列的病理生理变化,而表现出各种临床症状,其中引起上述变化最为主要的为内皮细胞损伤,造成机体凝血系统失常,是造成重度子痫前期发生血管内微血栓的主要机制之一[3]。


重度子痫前期的临床诊治分析【摘要】目的探讨重度子痫前期的临床诊治措施。
方法回顾分析80例患者的临床资料。
结果本组孕产妇自然分娩24例,剖宫产56例。
产时及产后出血200~1500 ml,未出现严重并发症;早产儿14例,足月产66例,新生儿体质量1200~4000 g,均存活。
结论加强孕前指导及孕期保健,加强产前监护,密切观察产时变化,预防并发症的发生。
一旦确诊应住院治疗,以降低孕产妇及围生儿的病死率。
【关键词】重度子痫前期;围生儿;诊治妊娠期高血压疾病是妊娠期特有的疾病,多发生在妊娠20周以至产后24 h 内,其发生的原因至今尚未完全阐明[1]。
临床多为高血压、水肿、蛋白尿、抽搐、昏迷、心肾功能受损、衰竭,甚至母婴死亡。
我院自2006年2月至2010年12月间收治的重度子痫前期孕产妇80例,现总结报道如下。
1 资料与方法1.1 一般资料本组80例,年龄20~38岁;初产妇69例,经产妇21例,均为单胎;入院孕周≥34周24例,孕周32~33+6周37例,孕周27~31+6周19例;均有头痛、头昏、恶心、咳嗽、气喘、上腹痛等症状,抽搐最少1次,最多10次;入院后发现各种合并症或并发症21例,其中贫血6例,心力衰竭5例,胎盘早剥3例,糖尿病3例,慢性高血压2例,先兆子宫破裂1例,肾病综合征1例;入院时血压在110~140/170~270 mm Hg,尿蛋白2+~4+。
1.2 方法采用卧床休息、镇静、解痉、降压等综合治疗,以控制妊高征病情,孕周≤34周的给予地塞米松5 mg,肌内注射每12 h一次,共4次,以促胎肺成熟,监测血压、心率、血尿常规、肝肾功能、凝血功能、眼底改变、心电图、胎心率、胎动、无负荷试验(NST)、超声检查、脐动脉血流S/D比值,自觉症状包括头晕、头痛、视物模糊、右上腹痛、恶心、呕吐等。
若孕妇或胎儿出现严重并发症或治疗效果不明显则及时终止妊娠;轻度贫血者给予琥珀酸亚铁片纠正贫血,中度以上贫血输入浓缩红细胞。

重度子痫前期论文:60例重度子痫前期患者剖宫产术后的护理【摘要】目的: 总结重度子痫前期患者剖宫产术后的护理, 及时发现并发症,提高护理质量。
方法: 回顾性分析我院2009年1月至2009年12月住院患者中 60例重度子痫前期患者剖宫产术后的治疗、监护及护理。
结果: 本组 60例剖宫产术后产后出血3例,无子痫发生。
经积极治疗, 患者均痊愈出院。
结论: 术后严密监护生命体征及精心的护理,对及时发现并发症,配合医师抢救,确保母婴平安至关重要。
【关键词】重度子痫前期剖宫产护理妊娠期高血压疾病 ( hypertensive disorders of pregnancy )是妊娠期特有疾病, 发病率为 9.4 % ~ 10.4 %, 其基本的病理生理变化是全身小血管痉挛, 全身各脏器灌流减少, 从而对母儿造成伤害, 甚至导致母儿死亡[1]。
重度子痫前期是妊娠期高血压疾病分类中之一。
现将我院收治60例重度子痫前期患者围术期的护理报告如下。
1 资料与方法1.1临床资料本组患者诊断为重度子痫前期 60例,年龄22 ~ 40岁, 平均 26岁。
孕周 28~ 41周,孕周<37周17例,孕周≥37周43例,初产妇 54例, 经产妇6例, 其中双胎孕妇1例。
1.2方法在经解痉、镇静、降压等综合治疗24~ 48 h仍无明显好转者,在腰硬联合阻滞麻醉下行剖宫产手术终止妊娠。
2 结果60例患者手术均获成功,剖宫产术后产后出血3例,无子痫发生。
新生儿apgar评分一评10分58例,轻度窒息2例,母婴同室43例,因早产母婴分室17例,经积极治疗, 患者均痊愈出院。
3 术后护理3.1环境:术后尽量安排患者住单间,靠近护士站,备好抢救药品及器材如氧气、床护栏、抢救车,避免声、光、反复静脉穿刺等不良刺激,护理治疗尽量集中时间进行。
3.2 核对“腕带”:中国医院协会公布的《2007年患者安全目标》中明确指出建立使用‘腕带’作为识别标示制度:至少应对手术、昏迷、神志不清、无自主能力的重症患者在诊疗活动中应使用‘腕带’作为各项诊疗操作前辨识病人的一种手段[2]。


子痫前期孕妇血脂水平变化及临床意义目的:探讨子痫前期孕妇血脂水平的变化及临床意义。
方法:随机选取子痫前期孕妇60例为子痫前期组,正常孕妇60例为正常妊娠组。
比较两组血脂水平。
结果:子痫前期组TC、TG、LDL-C、ApoB、AI明显高于正常妊娠组(t=3.91、4.32、4.87、4.22、4.31,P<0.05);ApoAI低于正常妊娠组(t=3.96,P<0.05);HDL-C低于正常妊娠组,但无显著性差异(t=2.52,P>0.05);重度TG、LDL-C、ApoB、AI明显高于轻度(t=5.11、4.13、3.94、4.43,P<0.05),而TC、HDL-C、ApoAI与轻度无显著差异(t=1.21、2.12、1.87,P>0.05)。
结论:子痫前期孕妇存在着明显血脂代谢异常,并且随病情加重而更加紊乱,孕期应严密监测血脂水平,作为预测和诊断子痫前期发病与疾病程度的依据。
[Abstract] Objective:To investigate the changes and clinical significance of blood lipid levels in pregnant women with preeclamptic. Methods:60 cases pregnant women with preeclampsia were randomly selectedas preeclampsia group, 60 cases normal pregnant women as normal pregnancy group. Blood lipid level of two groups were deceted. Results:TC, TG, LDL-C, ApoB, AI in preeclampsia group were significantly higher than those in the normal pregnancy group(t=3.91, 4.32, 4.87, 4.22, 4.31, P<0.05); ApoAI was lower than that in the normal pregnancy group(t=3.96, P <0.05); HDL-C was lower than the normal pregnancy group, but there was no significant difference (t=2.52, P>0.05); Severe preeclamptic TG, LDL-C, ApoB,AI were significantly higher than those in the mild preeclamptic(t=5.11, 4.13, 3.94, 4.43, P<0.05),TC, HDL-C, ApoAI have no significant difference with mild preeclamptic(t=1.21, 2.12, 1.87, P>0.05). Conclusion:Pregnant women with preeclamptic exists obviously abnormal lipid metabolism and more disordered with illness exacerbations during pregnancy, they should be monitored closely during pregnancy,as prediction and diagnosis of preeclampsia with disease degree of basis.[Key words] Preeclamptic; Pregnant women; Blood lipid level; Clinical significance子痫前期又称妊娠高血压综合征,是孕妇特有的疾病,发病率为9.4%,是母婴死亡的重要原因[1]。

舒芬太尼复合罗哌卡因在重度子痫前期病人剖宫产术后的应用摘要目的:探讨舒芬太尼复合罗哌卡因在重度子痫前期病人剖宫产术后的应用。
方法:选择以剖宫产终止妊娠的重度子痫前期病人60例,随机分为两组,术后用舒芬太尼复合罗哌卡因硬膜外自控镇痛组(PCEA组)和对照组(C组,肌肉注射曲马多镇痛),观察两组术后48小时镇痛效果,病人的生命体征(血压、心率、血氧饱和度)变化和产后严重并发症及产后出血的发生情况。
结果:PCEA 组术后48小时镇痛效果满意,血压控制理想,心率平稳,血氧饱和度升高,和C组比较,差异有统计学意义(P<0.01)。
PCEA组术后48小时严重并发症发生率、出血量和C组比较,明显低于C组,差异有统计学意义(P<0.01)。
结论:对重度子痫前期病人剖宫产术后采用舒芬太尼硬膜外自控镇痛效果确切,可以有效控制病情,减少术后严重并发症和产后出血量。
关键词舒芬太尼罗哌卡因硬膜外自控镇痛重度子痫前期舒芬太尼是一种新合成的特异性μ-受体激动剂,对μ-受体的亲和力比芬太尼强,且血流动力学稳定。
罗哌卡因作为一种新型长效局麻药以其较低的中枢、心脏毒性以及感觉和运动神经分离的特性在临床广泛应用。
重度子痫前期疾病是产科的严重并发症,可危及母婴生命,常需行剖宫产终止妊娠。
剖宫产时,因麻醉、手术的应激反应以及术后伤口疼痛,子宫收缩疼痛的刺激,常使患者病情不易控制,严重者甚至诱发产后子痫、心衰、脑血管意外等严重并发症。
阿片类药物同局麻药联合使用,有协同和相加作用,有益术后病人的早期活动,以减少单个药物的用量和不良反应[1]。
与传统镇痛方法肌肉注射曲马多进行比较,观察其镇痛效果,病人生命体征(血压、心率、血氧饱和度)变化和产后严重并发症及产后出血的发生情况,以评价舒芬太尼复合罗哌卡因硬外自控镇痛对重度子痫前期病人剖宫产术后的临床疗效。
资料与方法2007年1月~2010年6月收治剖宫产术终止妊娠的重度子痫前期病人60人,ASAⅡ~Ⅲ级,年龄18~43岁,平均年龄28.5岁,诊断标准按乐杰主编的全国统编教材(妇产科学)第7版妊娠期高血压疾病诊断标准[2]。
重度子痫前期的临床分析xx年xx月xx日CATALOGUE目录•引言•临床表现与诊断•治疗方法与效果•病例分析与实践•预防措施与建议01引言重度子痫前期是指妊娠期高血压疾病的一种严重阶段,表现为血压持续性升高、尿蛋白增加和血小板减少等症状。
诊断标准包括孕妇血压≥160/110mmHg、尿蛋白≥5.0g/24h、持续性头痛或视觉障碍或其他脑神经症状、持续性上腹部疼痛、肝脏功能或肾脏功能异常等。
定义与诊断标准VS重度子痫前期会对母婴健康带来严重影响,包括早产、低体重儿、胎儿生长受限、胎盘早剥、孕妇肝肾功能受损、血液系统异常等。
重度子痫前期还可能导致孕妇发生脑水肿、脑疝、子痫等严重并发症,甚至危及母婴生命。
重度子痫前期的危害与影响研究目的与意义研究重度子痫前期对母婴健康的影响,为改善妊娠结局和提高母婴健康水平提供支持。
研究重度子痫前期的临床特点和影响因素,为预防和治疗提供科学依据。
通过研究重度子痫前期的诊断与治疗方法,为临床医生提供更有效的诊疗方案,降低重度子痫前期对母婴健康的危害。
02临床表现与诊断临床症状与体征重度子痫前期患者常出现剧烈头痛,呈阵发性或持续性,严重者可伴有恶心、呕吐等颅内高压症状。
头痛视觉障碍持续上腹部疼痛其他症状部分患者可能出现视觉障碍,如视力模糊、复视、眼前黑矇等,严重者可失明。
患者可出现持续上腹部疼痛,严重者可呈撕裂样疼痛,疼痛难以忍受。
患者还可能出现抽搐、意识障碍、呼吸困难、低蛋白血症等严重并发症。
实验室检查与辅助诊断尿常规检查可发现大量蛋白尿,尿蛋白定量>5g/d。
尿常规检查血液检查可发现血浆白蛋白降低,胆固醇、甘油三酯升高,肾功能异常等。
血液检查眼底检查可发现视网膜小动脉痉挛、视网膜水肿、视乳头水肿等。
眼底检查B超检查可发现胎儿生长受限、羊水过多或过少等胎儿状况。
其他检查鉴别诊断与其他妊娠合并症鉴别诊断需与其他妊娠期高血压疾病如慢性高血压、慢性肾炎等鉴别,同时需与其他原因引起的持续性上腹部疼痛的疾病如胰腺炎、胆囊炎等鉴别。
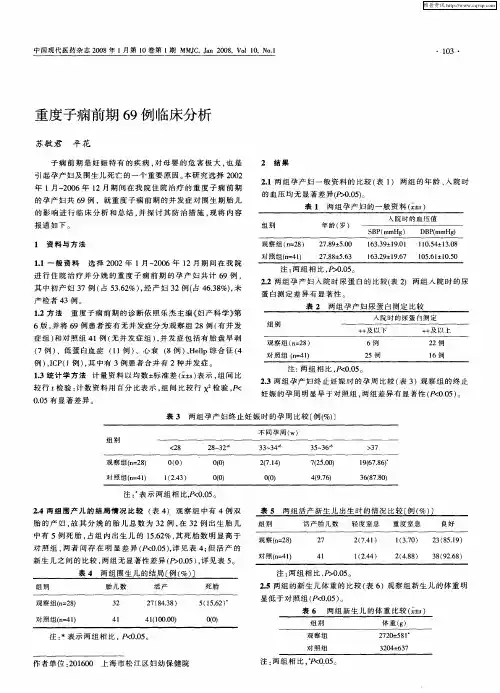
重度子痫前期60例临床治疗分析
【摘要】目的观察分析临床治疗重度子痫前期的效果,总结其临床应用价值。
方法选取我院2009年4月至2011年4月60例重度子痫前期的患者,随机分为观察组和对照组,各30例,观察组应用硫酸镁联合低分子肝素治疗,对照组单纯应用硫酸镁治疗,观察对比两组患者的血压、血脂、尿量指标及母儿结局。
结果观察组患者的血压、血脂水平与对照组相比下降幅度更为明显,尿量明显增加,两组比较差异显著(p<0.05),具有统计学意义。
结论应用硫酸镁联合低分子肝素治疗重度子痫前期的效果显著,明显优于单纯应用硫酸镁治疗,能够有效缓解患者的临床症状,降低患者血压、血脂水平,减少产后并发症的发生,全面改善母婴的预后,最大限度地保障母婴安全。
【关键词】早发型子痫前期;硫酸镁;低分子肝素;并发症
子痫也称为妊娠高血压综合征,属于常见的一种妊娠期的并发症,通常以高血压、蛋白尿、水肿等为最主要的临床表现,重度子痫会对产妇及围产儿造成非常严重的影响,还会伴有不同程度的凝血功能障碍、头痛、视力模糊、昏迷、抽搐、持续性的上腹痛、肾功衰竭、心力衰竭等综合征。
本文通过观察分析临床治疗重度子痫前期的效果,总结其临床应用价值如下:1 资料与方法
1.1 一般资料选取我院2009年4月至2011年4月60例重度子痫前期的患者,均符合《妇产科学》第7版中关于重度子痫前期的
临床诊断标准[1],随机分为观察组和对照组,各30例,观察组应用硫酸镁联合低分子肝素治疗,对照组单纯应用硫酸镁治疗,观察对比两组患者的血压、血脂、尿量指标及母儿结局。
两组患者从年龄、孕周、产次、血压等方面比较无明显差异(p>0.05),具有可比性。
1.2 治疗方法对所有的重度子痫前期的患者在入院后,皆采取常规的实验室检查,同时嘱咐孕妇必须卧床休息,注意补充各种营养,还需要给予间断性的吸氧治疗,住院全程密切监测其胎心变化。
1.2.1 对照组单纯应用硫酸镁治疗,首先给予静脉推注16ml的25%的硫酸镁和20ml的5%葡萄糖注射液,接着再静脉滴注60ml的25%的硫酸镁和500ml的5%葡萄糖注射液,设置起初滴速为
1.5-
2.0g/h,控制总的使用剂量在20-50g/d以内。
第二天再调整静滴为15g/d,并且额外给予1天3次的5mg地西泮和1天4次的10mg硝苯地平治疗。
若合并有低蛋白血症,应及时给予补充白蛋白,同时进行5mg的地塞米松肌注,1天3次,连续治疗2天,尽可能地促胎肺成熟,必要时采取终止妊娠[2]。
1.2.2 观察组应用硫酸镁联合低分子肝素治疗,在对照组的基础上给予腹壁皮下注射5000u的低分子肝素钠,1天1次,连续治疗1周为1个疗程,使用到终止妊娠前的24h停药。
1.3 统计学方法本组血压、血脂、尿量指标数据经spss13.0软件处理,以χ±s为计量单位,期间采取t检验,以p<0.05为有
统计学意义;本组母儿结局的数据经卡方软件v1.61检验,期间采取x2检验,以p<0.05为有统计学意义。
2 结果
观察组患者的血压、血脂水平与对照组相比下降幅度更为明显,尿量明显增加,两组比较差异显著(p<0.05),具有统计学意义。
两组患者的产后出血、围产儿死亡、新生儿窒息、新生儿呼吸窘迫综合征发生率比较差异显著(p<0.05),具有统计学意义,见表1、表2。
表1 两组患者治疗后的血压、血脂及尿量比较[χ±s]
组别舒张压
(mmhg)收缩压
(mmhg) hdl
(mmol/l) tg
(mmol/l)尿量
(ml)
观察组(n=30) 97±6 108±8 1.42±0.27 1.13±0.65 2759±404
对照组(n=30) 106±7 118±9 1.79±0.17 3.83±0.59 2038±277
t 10.3314 10.7286 9.4220 9.3814 14.6902
p <0.05 <0.05 <0.05 <0.05 <0.05
表2 两组母儿结局比较[n(%)]
组别剖宫产胎死宫中胎窘新生儿窒息新生儿呼吸窘迫综合征发生率围产儿死亡率
观察组(n=30) 7(23.3) 0 0 0 1(3.3) 0
对照组(n=30) 19(63.3) 0 4(13.3) 3(10.0) 4(13.3)3(10.0)
x2 32.59 0.00 14.25 10.53 6.57 10.53
p <0.01 >0.05 <0.01 <0.01 <0.01 <0.01
3 讨论
重度子痫前期的发病机制目前尚未明确,有很多研究中指出[3],子痫前期的高危因素一般以脂蛋白和脂质出现代谢异常最具有代
表性,大多数的子痫前期妇女皆会合并有不同程度的高脂血症,且血液中的甘油三酯的脂蛋白、甘油三酯及其代谢产物脂肪酸的浓度会出现显著地升高[4]。
并且在高血脂的诱导下,会明显增强内皮细胞的敏感性和活性,然后逐渐地释放到母体的循环中,使胎盘衍生的内皮细胞滋养细胞成份、脂质过氧化物的干扰因子,对内皮细胞的损伤作用增加,进而增加围产儿发生不良结局的几率[5]。
本文中统计发现,应用硫酸镁联合低分子肝素治疗重度子痫前期后,患者的血压、血脂水平与单纯使用硫酸镁治疗的患者相比下降幅度更为明显,尿量明显增加,剖宫产率、新生儿窒息率、新生儿呼吸窘迫综合征发生率、围产儿死亡率明显降低,表明联合用药治疗重度子痫前期的效果明显,能够有效改善母婴结局。
综上所述,应用硫酸镁联合低分子肝素治疗重度子痫前期的效果显著,明显优于单纯应用硫酸镁治疗,能够有效缓解患者的临床症状,降低患者血压、血脂水平,减少产后并发症的发生,全面改善母婴的预后,最大限度地保障母婴安全。
参考文献
[1]霍文英.144例早发型重度子痫前期期待治疗的临床分析[j].山东医药,2011,51(29):105-107.
[2]付英华,谭晓燕.重度子痫前期32例临床分析[j].现代医药卫生,2007,23(1):48-50.
[3]茹渤.低分子肝素治疗重度子痫前期的临床观察[j].中国医药导报,2011,8(24):28-30.
[4]罗世香,刘宁.早发型重度子痫患者前期发病情况分析及母婴结局临床研究[j].现代预防医学,2011,38(21):4387-4388. [5]何惠嫦,曹伍兰,陈宏霞.早发型重度子痫前期发病对妊娠结局影响的分析[j].中国热带医学,2006,6(9):1639-1641.。