全身麻醉临床路径
- 格式:doc
- 大小:17.50 KB
- 文档页数:3
**医院
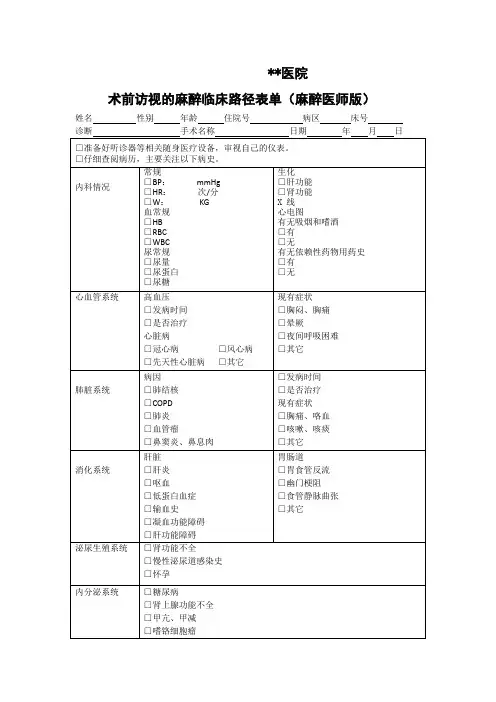
术前访视的麻醉临床路径表单(麻醉医师版)姓名性别年龄住院号病区床号
北川羌族自治县中羌医医院
硬膜外麻醉临床路径表单(麻醉医师版)姓名性别年龄住院号病区床号
北川羌族自治县中羌医医院
椎管内(外)麻醉的临床路径(患者版)
椎管内(外)麻醉的临床路径(病区医护版)
患者的医疗安全是我们的共同目标,为了更好的提高医疗质量,保障患者安全,现将椎管内(外)麻醉的围手术期相关问题阐述如下,希望能得到您的配合。
全麻气管内插管的临床路径表单(麻醉医师版)姓名性别年龄住院号病区床号
北川羌族自治县中羌医医院
全身麻醉的临床路径(患者版)
北川羌族自治县中羌医医院
全身麻醉的临床路径(病区医护版)
患者的医疗安全是我们的共同目标,为了更好的提高医疗质量,保障患者安全,现将全身麻醉的围手术期相关问题阐述如下,希望能得到您的配合。
无痛人工流产麻醉临床路径表单(麻醉医师版) 姓名性别年龄住院号病区床号
无痛人流麻醉临床路径流程(患者版)
无痛胃肠镜检查麻醉临床路径表单(麻醉医师版)患者姓名:性别:年龄:体重: kg
无痛胃肠镜检查麻醉临床路径流程(患者版)。

整形美容门诊静脉全身麻醉临床路径构建的应用体会【摘要】目的:回顾性分析总结整形美容门诊静脉全身麻醉管理的临床路径构建,提高整形美容门诊麻醉的安全性和管理质量,创建科学、合理、有效的管理模式。
方法:将2009年1月至2011年2月整形美容门诊病人40例按时间顺序分为对照组20例病人为i组,治疗组(实施麻醉临床路径管理)的病人20例为ii组,通过对比两组病人在基本资料、手术麻醉费用、离院时间、术后并发症和满意度等结果,总结该临床路径构建的体会。
结论:实施整形美容门诊病人静脉全身麻醉临床路径的管理进一步完善了门诊手术麻醉管理的安全性和医疗质量,缩短了诊治流程,减少了相关手术麻醉费用,提高了病人的满意度。
【关键词】临床路径;静脉全身麻醉;麻醉管理【中图分类号】r473.6【文献标识码】c【文章编号】1008-6455(2011)04-0358-01临床路径是指针对某一病种制定出医院内相关医务人员遵循的诊疗模式,从病人入院至出院依照该模式进行检查、麻醉、手术、治疗、护理等医疗服务的管理。
临床路径是一种医疗管理模式的转变,综合疾病、心理、社会环境、人际关系等因素,该模式充分体现了以人为本,缩短诊疗过程,节约医疗费用。
临床路径管理模式目前在全国多家医院推广执行,并作为公立医院改革的重要内容,在2010年已启动实施临床路径管理的试点工作。
临床路径管理的实施改变了传统的诊疗模式,将使患者治疗项目过程趋向于标准化、程序化、精细化发展,医疗行为在治疗中的随意性得到限制和减少,从而能够有效实施规范,保证了医院资源的合理利用和科学管理。
我院自2010年5月以来逐步在整形美容门诊行静脉全身麻醉的病人实施临床路径的麻醉管理模式,明确医生职责和工作流程,不断地修正和实践,逐步制定了完善的麻醉安全管理流程和制度。
1 一般资料和方法回顾性分析2009年1月至2011年2月在我院整形美容门诊实施静脉全身麻醉病人的基本资料和麻醉实施质量安全、流程时间、费用情况、病人满意度的对比。


麻醉的临床路径和质量管理麻醉是手术和疼痛治疗过程中必不可少的一部分,它帮助患者达到舒适的状态,大大减少了患者的疼痛感和焦虑感。
但是,麻醉的过程也存在着一定的风险和不可预测性,因此,实施麻醉需要建立一系列的临床路径和质量管理措施,以确保患者的安全和手术的成功。
一、麻醉前的临床路径和质量管理在进行任何手术之前,医生需要对患者进行麻醉评估和采集麻醉相关的基础信息,包括病史、身体情况、药物过敏史等。
基于这些信息,医生可以选择最适宜的麻醉方式,制定麻醉计划,并对可能出现的麻醉并发症做好预防措施。
除此之外,医院还应该建立一套严格的麻醉前的质量管理制度,确保麻醉前评估的全面性和准确性。
例如,医院可以建立麻醉前评估的流程,明确责任单位和人员,并制定详细的评估标准和流程。
同时,医院还可以通过对医生的培训和考核,增强医生在麻醉前评估中的专业技能和责任意识,保证患者的安全。
二、麻醉中的临床路径和质量管理麻醉中是患者最需要关注的环节,医生需要在这个环节中对患者进行密切的监测,对麻醉的效果进行及时调整,并且对可能出现的并发症做好应对措施,确保患者的安全和手术的顺利进行。
在临床路径和质量管理方面,麻醉中包括了麻醉药物的选择、麻醉深度的控制以及麻醉并发症的预防等多个方面。
医院可以建立麻醉中的质量管理流程,明确医生的职责和责任,并严格按照流程操作,保证患者的安全。
三、术后的临床路径和质量管理手术完成后,医生需要指导患者进行术后的麻醉管理和观察,以防止麻醉后意识障碍、呼吸衰竭等并发症的出现,同时减轻术后的疼痛,促进患者的康复。
医院可以建立术后的质量管理流程,明确医护人员的职责和责任,并建立有效的术后随访机制,及时检测患者的情况,发现问题及时解决。
总结:麻醉是医疗过程中必不可少的一部分,对于麻醉的临床路径和质量管理过程,医院应该建立一整套规范化的流程和体系,以确保患者的安全和手术的顺利进行。
同时,医生也需要不断学习和提高自己的专业技能,积极参加相关的培训和考核活动,为患者的安全保驾护航。

临床路径教学法在麻醉科住院医师规范化培训中的应用临床路径是指按照一定的组织管理和标准化流程,以协作、协调为原则,对患者的疾病诊断、治疗及回复期过程进行规范化管理的一种医疗模式。
临床路径教学法是在临床路径医疗模式基础上,采用教育教学手段,对医学生和医务人员进行培训的一种方法。
在麻醉科住院医师规范化培训中应用临床路径教学法,其目的是为了实现麻醉临床工作的规范化、标准化和科学化。
首先,临床路径教学法可以帮助麻醉科住院医师熟悉麻醉临床路径,掌握麻醉操作步骤。
麻醉临床路径包括了患者手术前、手术中和手术后的麻醉操作流程。
通过临床路径教学法,麻醉科住院医师可以了解患者手术前的评估和准备、手术中的麻醉操作和监护、手术后的麻醉恢复和疼痛管理等流程,从而掌握每个环节的内容和操作步骤。
这不仅能够提高麻醉科住院医师的工作效率,也有助于提高患者手术的安全性和成功率。
其次,临床路径教学法可以促进麻醉科住院医师的团队协作意识。
在临床路径中,患者的治疗需要多个医务人员共同参与,涉及到有关手术、护理、麻醉、疼痛管理等多个领域的专业人员。
通过临床路径教学法,麻醉科住院医师可以了解自己在团队中的角色和任务,学习与其他医务人员合作的方法和技巧,提高协作能力和沟通能力。
这对于医疗团队的协调和工作效率的提高有着积极的作用。
最后,临床路径教学法可以帮助麻醉科住院医师提高临床决策能力。
临床路径是基于循证医学的医疗模式,即将最新的、科学的、证据支持的医学知识整合为标准化流程,从而指导医务人员的临床决策。
通过临床路径教学法,麻醉科住院医师可以学习到最新的麻醉临床指南和规范,了解麻醉用药的安全性和效果,从而在临床决策时能够更加科学合理地选择麻醉方式和用药方案,提高治疗效果和减少不必要的风险。
总之,临床路径教学法在麻醉科住院医师规范化培训中的应用,对于提高医学教育质量、优化医疗服务体系和保障患者安全具有重要的意义。
在今后的医学教育和医疗实践中,应进一步发挥临床路径教学法的作用,推动医学教育与临床实践的深度融合,为患者提供更加安全、便捷和高质量的医疗服务。

麻醉中的临床路径麻醉麻醉是医学领域中常见的一种手段,用于让疾病患者在手术或治疗过程中不感知疼痛、实施无创伤操作。
临床路径麻醉是指根据具体的手术或治疗项目,为患者制定一条标准化的麻醉手术路径,以提高手术安全性和患者术后康复速度。
本文将针对麻醉中的临床路径麻醉进行探讨,介绍麻醉的基本知识和临床路径麻醉的应用。
一、麻醉的基本知识麻醉是通过给予患者麻药或者其他相应的物质,使其失去疼痛感觉和意识,从而达到手术或治疗的目的。
在麻醉过程中,麻醉师会根据患者的具体情况,选择合适的麻醉方法和药物。
主要的麻醉方法包括全身麻醉、局部麻醉和静脉麻醉。
通过这些方法,可以实现对患者的无痛手术,并确保手术安全。
二、临床路径麻醉的概念和应用临床路径是指患者在医院诊疗过程中,按照科学的证据和最佳实践规范,制定的一组全面规划的诊疗方案。
它主要包括医疗的目标、麻醉的安排、术后的恢复和护理等环节。
临床路径麻醉是在临床路径的基础上,针对手术过程中的麻醉阶段进行制定。
临床路径麻醉的应用可以提供诸如减少手术期间肺部感染、降低麻醉相关的并发症、缩短住院时间等好处。
通过合理的麻醉方式和规范化的管理,可以减少麻醉风险,提高手术质量,同时缩短术后恢复时间,提高患者的满意度和生活质量。
临床路径麻醉具有以下几个特点:1.个体化:临床路径麻醉会根据患者的具体条件和手术需求进行个性化的制定,确保麻醉效果和手术安全。
2.信息化:临床路径麻醉需要收集患者相关的信息,包括麻醉史、过敏史、疾病史等,以便确定合适的麻醉方法和药物选择。
3.标准化:临床路径麻醉需要遵循一定的麻醉操作规范,保持麻醉的一致性和可比性,减少医疗操作的差异性。
4.团队协作:临床路径麻醉需要医疗团队的共同协作,麻醉师、手术医生和护理人员等需要密切配合,确保麻醉过程的顺利进行。
四、临床路径麻醉的优势临床路径麻醉相对于传统的麻醉方式具有以下优势:1.提高麻醉质量:临床路径麻醉能够明确制定麻醉操作的步骤和要求,减少麻醉师的主观因素,提高麻醉的质量和稳定性。


下颌骨囊肿(牙源性颌骨病损切除术)临床路径一、下颌骨囊肿(牙源性颌骨病损切除术)临床路径标准住院流程(一)适用对象。
第一诊断为下颌骨囊肿(ICD10:K09.205)行牙源性颌骨病损切除术(ICD-9-CM-3:24.4x00x002)(二)诊断依据。
根据《临床诊疗指南-口腔医学分册》(中华口腔医学会编著,人民卫生出版社)1.临床检查存在下颌骨囊肿的临床表现。
2.影像学检查可见明确的下颌骨囊肿影像。
(三)进入路径标准.1.第一诊断为下颌骨囊肿(ICD10:K09.205)2.患者同时具有其他疾病诊断,如在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(四)标准住院日为5-7天。
(五)住院期间的检查项目。
1.必须检查的项目:(1)血常规、尿常规、便常规、血型;(2)凝血功能;(3)血生化;(4)感染性疾病筛查(乙肝、丙肝、艾滋病、梅毒等);(5)胸片、心电图;(6)曲面断层及CT检查。
2.根据患者病情进行的检查项目(1)诊断有疑问时可行活检术;(2)必要时行囊肿累及牙齿的根管治疗。
(六)治疗方案的选择。
根据《临床诊疗指南-口腔医学分册》(中华口腔医学会编著,人民卫生出版社)选择牙源性颌骨病损切除术,其适应证为:1.下颌骨囊肿诊断明确;2.全身情况可耐受麻醉和手术,危及生命的全身合并损伤已经得到有效处置,生命体征稳定;(七)预防性抗菌药物选择与使用时机。
1.抗菌药物:按照《抗菌药物临床应用指导原则(2015年版)》(国卫办医发〔2015〕43号)执行。
2.选用非限制级抗菌药物,预防性用药时间为术前0.5-1小时。
下颌骨囊肿继发感染者按照治疗性用药原则使用。
(八)手术日为入院第3-4天。
1.麻醉方式:全麻。
2.术前用药:非限制级抗菌药物(九)术后恢复为住院4-7天。
1.必须复查的检查项目:血细胞分析和影像学检查。
2.术后选用非限制级抗菌药物,预防性用药不超过48小时。
(十)出院标准。



麻醉科临床路径麻醉科临床路径是指在麻醉科医生的指导下,在患者麻醉的全过程中,制定一套科学、规范且可操作的切实有效的治疗方案。
通过临床路径的应用,可以提高麻醉效果,减少患者拜控制,降低并发症发生率,优化麻醉科临床服务质量,提高患者满意度。
本文将从麻醉科临床路径的定义、意义、原则以及应用等方面进行阐述。
一、麻醉科临床路径的定义麻醉科临床路径是通过制定麻醉治疗方案,规范麻醉医生的操作流程,确保麻醉期间医疗质量的安全有效的控制措施。
麻醉科临床路径强调全程协作,全程记录,全程指导,并运用临床证据指导医生的临床判断和决策。
二、麻醉科临床路径的意义1. 提高麻醉效果:麻醉科临床路径明确了麻醉操作的步骤和要求,规范了麻醉医生的工作流程,从而提高了麻醉效果。
2. 减少患者拜控制:临床路径的应用使麻醉治疗变得更加可靠和精确,减少了患者对麻醉的恐惧感,在麻醉过程中对患者的拜控制得到了进一步的降低。
3. 降低并发症发生率:通过科学规范的麻醉操作,能够减少手术麻醉中的并发症的发生率,降低患者风险。
4. 优化麻醉科临床服务质量:临床路径能够规范化麻醉操作的流程,使麻醉科临床服务更加可控,在提高服务质量的同时也提高了工作效率。
5. 提高患者满意度:通过严格遵守麻醉科临床路径,能够提高手术患者的安全性,减少手术风险,从而提高患者对医疗服务的满意度。
三、麻醉科临床路径的制定原则1. 根据实际情况:制定麻醉科临床路径需考虑到不同手术的特点,患者的个体差异等因素,以确保临床路径的适用性和实施性。
2. 综合医疗资源:麻醉科临床路径的制定需综合考虑医疗资源的分配情况、医疗技术水平等因素,以保证麻醉过程中的医疗质量。
3. 临床证据为依据:麻醉科临床路径的制定需严格依据临床证据,以确保临床路径的科学性。
四、麻醉科临床路径的应用1. 制定麻醉操作方案:根据疾病类型和手术特点,制定麻醉操作方案,明确麻醉操作的步骤和要求,以规范麻醉医生的工作流程。
全身麻醉剖宫产术的护理配合临床路径摘要】目的:探讨剖宫产全身麻醉时,麻醉护士与麻醉医生配合的临床路径。
方法:介绍我院麻醉护士进行剖宫产全身麻醉前、中及拔管时的护理配合路径。
结果:麻醉护士按标准流程做好麻醉前准备、麻醉时的配合,能提高护理与麻醉配合默契,加快麻醉起效时间,缩短麻醉药物进入胎盘时间,降低麻醉药对新生儿影响。
结论:全身麻醉剖宫产的麻醉护理配合临床路径有利于保证产妇的安全、新生儿健康,手术的顺利进行。
【关键词】全身麻醉;剖宫产;护理配合;临床路径【中图分类号】R473.71 【文献标识码】B 【文章编号】2095-1752(2018)25-0238-01妇产科临床中接收施行剖宫产术的患者,其麻醉方法多数为腰硬联合麻醉,但特殊情况下,需要开展气管插管的全身麻醉处理。
由于全麻剖宫产对母体及胎儿的负性影响较大,所以须格外注重全身麻醉状态下剖宫产的术中配合护理操作[1]。
我院手术室于2017年共有343例气管插管全麻剖宫产,现将全身麻醉剖宫产术护理配合路径总结如下。
1.麻醉前准备1.1 术前访视择期全麻剖宫产手术应进行术前访视,查阅病历,询问病史,检查身体状况,评估病人心理状况。
根据访视结果选择合适的插管用物,如产妇为困难气道者,汇报麻醉医生,准备可视喉镜,纤维支气管镜。
大部分产妇术前担心麻醉药物影响胎儿的健康,麻醉护士要让产妇明白,医疗团队(包括产科、麻醉科、新生儿科、手术室的人员)完全可以保证产妇安全。
告知产妇相关生产的专业知识,如:目前新型的全身麻醉剂产生麻醉作用并不通过胎盘,现有的分娩技术非常成熟,可使在最短的时间内使新生儿顺利出生,因此,麻药对新生儿的影响可以忽略不计[2]。
1.2 麻醉设备、物品准备术前检查麻醉机功能是否完整,氧压表压力是否大于3KPa,钠石灰是否需要更换,检查二氧化碳浓度监测、脉搏氧饱和度监测以及容量监测呼吸等常规设备是否功能正常。
准备好负压吸引装置、输液泵、吸痰管、光棒用物、不同型号的气管导管以及胶布牙垫,查看喉镜灯光是否明亮。
气管内插管全麻临床路径表单
适用对象:气管内插管全麻病人
姓名性别年龄住院号病区床号
麻醉相关收费(2小时内):
麻醉费+麻醉药费+耗材费+治疗费=1008+606.56+1336.78+635.4=3892.74
1195.98×5=5979.9
1195.98-507=688.98×4=2755.92+1195.98=3951.9
药占比:17.89%
耗占比:35.28%(21.19%实际)
镇痛病人
麻醉费+麻醉药费+耗材费+治疗费=1008+912.56+1336.78+635.4=3892.74
1336.78×5=6683.79
1336.78-507=829.78×4+1336.78=4655.9
药占比:23.44%
耗占比:23.92
注:1、本路径除外老年、急诊、肝肾等脏器功能异常和婴幼儿及其他特殊病人。
{麻醉期间出现麻醉相关不良反应的病人如:苏醒延迟患者使用氟马西尼(36.8元)、恶心呕吐患者使用托烷司琼(33元)。
请将使用原因记录在麻醉总结单中}。
2、静吸复合与全凭静脉麻醉实际费用可能略有差别;
心肌缺血、冠心病患者,使用戊乙奎醚替换阿托品;
肝肾功能异常及高龄患者肌松药使用顺式阿曲库铵(94.52元/支)。
3、术后镇痛病人(限用于胸腹部大手术、多发伤生命体征稳定患者,以及手术后病人
主动要求者):止痛泵:材料费140.8
配药:1、盐水1瓶6.26元,尼松30×8,托烷司琼33×2合计312.26元。
全身麻醉实施流程
全身麻醉是一种常用的麻醉方式,其实施流程如下:
1.患者在手术前需进行全面评估,确保对麻醉药物没有过敏反应,且身体状况适合全身麻醉。
2.患者进入手术室后,进行监测设备的安装,包括心电图、血氧饱和度以及血压监测等,确保患者生命体征的稳定。
3.注射静脉药物使患者进入睡眠状态,通常使用的药物有丙泊酚、异丙酚等,根据患者的情况,在使用药物时需注意药物的种类和用量。
4.为了维持患者的通气,需插入气管插管并接入呼吸机的援助通气,以维持患者的呼吸。
5.手术结束后,医生会停止药物输注,等待患者苏醒,且康复室的护士会密切观察患者的呼吸、血压等生命体征,确保患者在苏醒过程中的安全。
需要注意的是,在实施全身麻醉时,需要有资质的医生进行操作,并配备专业的监测设备以保证患者的安全。
全身麻醉临床路径
麻醉前准备 1、接到手术单后,根据麻醉分级管理制度与麻醉医师实际技术水平,安排麻醉实施人员。
2、负责麻醉得医师在手术前一天访视病人,填写麻醉前访视单,获得有关病史、体检与精神状态得资料,做出麻醉前病情估计。
指导患者熟悉有关得麻醉问题,消除其焦虑心理。
3、同时将麻醉方式、麻醉风险以及医患双方得权利、义务与责任向患者进行知情说明,并与患者或患者委托代理人签订“麻醉知情同意书”。
麻醉实施 1、病人接入手术室,三方核查病人信息。
检查麻醉设备、吸引器等就是否处于备用状态,同时准备好喉镜并检查亮度,合适得气管导管并用利多卡因乳膏润滑,听诊器、口咽通气道、胶布、空针,有困难气道者准备喉罩。
2、建立非侵入性监测(BIBP,SPO2,ECG,ET-CO2)
3.开放静脉通道,输入晶体醋酸钠林格500ml,胶体聚明胶肽扩容。
4、测试麻醉机监护仪正常工作,选择通气模式,调整工作参数
VT,RF,I:E(成人1:2,小儿1:1、5),压力限制:成人40小儿20、
5、双肺听诊,使用100%氧气面罩充分氧合3-5分钟。
6、麻醉诱导插管:给药时注意观察病人生命体征,观察呼吸意识,面罩辅助或控制呼吸。
麻醉诱导顺序:咪达唑仑0、05mg/kg,老年或危重病人1-2mg;依托咪酯0、3mg/kg或中长链丙泊酚1、5-2、0mg/kg,
顺式阿曲库铵0、15-0、2mg/kg;芬太尼3-5µg/kg或舒芬太尼0、2-0、3µg/kg。
病人入睡观察通气情况;面罩控制呼吸,呼吸频率潮气量接近生理值。
观察气道阻力,胸廓起伏,呼气末二氧化碳平台,药物作用高峰时插管,置入喉镜时若心率增快注射丙泊酚3-5ml,插管深度:套囊近端声门下2cm,气囊充气,并连接呼吸回路至麻醉机,手控呼吸,双肺听诊,确认位置准确,转机控,导管固定。
7、测血压
8、开七氟醚1%,微量泵异丙酚10-20ml/h(若血压低则5分钟后开启)。
9、保护眼睛
10、喷她佐辛15-30mg静滴,对于困难气道、特殊体位者给予地塞米松2-10mg。
11、麻醉记录,观察。
要及时全面完整,必须记录术中重要事件,处理、用药。
12、手术开始前5分钟,泵注瑞芬太尼,调节丙泊酚速度。
13、麻醉维持:丙泊酚4-6m g/(kg·min),;瑞芬太尼0、1-0、
15µg/(kg·min);右美托咪定0、2~0、7mg/(kg·h) 输注维持;七
氟醚1、5-2%;手术时间超过三小时,手术开始前3分钟追加0、1mg。
术中观察机械通气,呼吸循环指标,容量管理,尿量,老年人血压不能
低于术前80%,术中根据血压出血量加快输入晶体液胶体液,必要时输入血细胞。
14、手术结束前40分钟停止追加舒芬太尼;10分钟停七氟醚;托烷司琼2mg或昂丹司琼8mg静滴。
手术结束前5-8分钟,停丙泊酚,瑞芬太尼减量至5ml/h,如手术未完成而病人苏醒则静注丙泊酚50mg。
手术结束后送入麻醉恢复室,待肌力恢复特别就是气道保护性肌力恢复,
意识恢复拔管。
拔管后若疼痛严重者再给予喷她佐辛15-30mg静滴。
15、术后镇痛:出室前连接术后镇痛泵:舒芬太尼100-150ug,托烷司琼5-10mg,右美托咪定100ug,高乌甲素16mg,配至100ml,持续4ug/h。
16、病人生命体征平稳无不适送回病房,与病房医生护士交接,24h后随访。