导管相关性血流感染 (1)
- 格式:ppt
- 大小:6.64 MB
- 文档页数:47

医院感染的导管相关血流感染导管相关血流感染(Catheter-associated bloodstream infections, CABSI)是医疗机构中常见的并发症,也是医院感染的主要来源之一。
导管是为了给予患者药物输液、静脉输液、血液透析等治疗服务而插入人体的管道,但如果不适当使用和维护,在插管部位滋生细菌,就会引发导管相关血流感染。
本文将着重探讨导管相关血流感染的定义、病因、检测、预防与治疗等方面内容。
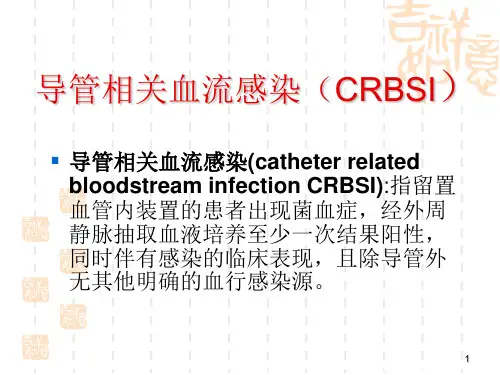
一、导管相关血流感染的定义导管相关血流感染是指插在血管内的导管引发的细菌感染,与导管相关的血流感染主要包括中心静脉导管相关血流感染(Central venous catheter-related bloodstream infections, CVC-BSI)、动脉导管相关血流感染(Arterial catheter-related bloodstream infections, AC-BSI)和腹腔导管相关血流感染(Intraperitoneal catheter-related bloodstream infections, IPC-BSI)等。
二、导管相关血流感染的病因导管相关血流感染的病因包括导管插入时操作不严谨,无菌技术不到位,导管留置时间过长,血液透析操作不规范等。
此外,患者自身的免疫力下降、长期使用抗生素等也是导管相关血流感染发生的因素。
三、导管相关血流感染的检测导管相关血流感染的常用检测方法包括血培养、导管末梢分泌物培养、导管滚动法培养等。
其中,血培养是目前最常用的方法,但要注意采样时的无菌操作,以避免误诊。
四、导管相关血流感染的预防导管相关血流感染的预防非常重要。
医院需建立严格的感染控制制度,培训医护人员正确的导管操作技术,加强对导管留置时间的监控,以及注意卫生消毒等措施的落实。
患者也应积极参与预防,保持良好的卫生习惯,并在使用导管时遵循医生指导。
五、导管相关血流感染的治疗导管相关血流感染的治疗主要依赖于有效的抗生素治疗。

导管相关血流感染的应急处置演练2024随着血管内导管的广泛应用,导管相关性血流感染(CRBSI) 已成为医院血流感染常见的原因之一,为进一步提高全院医务人员对血管内导管相关血流感染事件的应急处置能力,熟练掌握保留导管和不保留导管的处置流程,2023年10月11日由我院院感科牵头,血液净化中心医护人员参与的“导管相关血流感染的应急处置”演练在门诊4楼医疗主街如期进行。
本次演练邀请了医务质控科、护理部、全院各临床科室主任、护士长和医护人员现场观摩指导。
1、演练模拟背景外院转入我院一例透析患者,血管通路为右侧颈内静脉带隧道带涤纶套中心静脉导管。
患者入血液净化中心首次透析治疗前,护士在导管维护过程中发现置管口有少量脓性分泌物,立即报告医生并遵医嘱行置管口分泌物培养。
3日后检验科通知,该患者分泌物中培养出耐甲氧西林金黄色葡萄球菌(MRSA)。
2、模拟情景1(保留导管)患者在我院准备再次行血液透析治疗,治疗前评估患者发现体温38.9℃,血压90/70mmHg, 心率110次/分。
主管护师立即报告医生。
医护人员着一级防护,将患者安置于隔离病床,遵医嘱给予接触隔离,心电监护,血氧饱和度监测,双腔鼻导管吸氧,医生查体并询问病史后,结合患者临床症状,初步怀疑是导管相关血流感染,为进一步确诊,立即给予采集导管和外周血血培养标本送检。
护士严格手卫生后正确执行导管换药操作流程,分别采集导管动、静脉端血培养标本(双侧双套),再使用生理盐水冲洗管腔处于上机等待状态;随后立即在导管对侧上肢采集外周静脉血培养标本;采集后的血培养标本(3套)使用多耐专用标本送检箱送至检验科微生物实验室,使用消毒湿巾对标本箱进行擦拭消毒。
患者透析治疗结束后,护士正确执行下机后导管换药操作流程,并遵医嘱使用万古霉素封管,由血透室护士送肾内科病区给予进一步抗感染治疗。
3日后血培养结果:外周血与导管血培养出同种致病菌---MRSA, 确诊患者属于导管相关血流感染,根据血培养结果给予调整抗感染治疗方案。

最新:血流导管相关血流感染的管理20232023年2月国家卫健委针对医疗质量安全薄弱环节和关键点,明确行业改进方向提出3个领域涵盖10个重大疾病的医疗质量改进目标,其中“降低血管内导管相关性血流感染发生率”为10大目标之一。
国家卫健委于2023年3月17日印发"血流导管相关感染预防与控制指南(2023年版)”的通知,重点改善中心静脉导管及经外周静脉置入中心静脉导管的相关血流感染问题,以保证医疗安全和患者权益。
血管导管相关感染的定义血管导管相关感染(Vesse1CatheterAssociatedInfection,简称VCA1)是指留置血管导管期间及拔除血管导管后48小时内发生的原发性、且与其他部位感染无关的感染,包括血管导管相关局部感染和血管导管相关血流感染(CRBS1)。
患者局部感染时出现红、肿、热、痛、渗出等炎症表现,血流感染除局部表现外还会出现发热(>38。
C)、寒颤或低血压等全身感染表现。
血流感染实验室微生物学检查结果:外周静脉血培养细菌或真菌阳性,或者从导管尖端和外周血培养出相同种类、相同药敏结果的致病国OCRBS1的危害及疾病负担CRBS1死亡率明显升高,一项前瞻性、观察研究显示留置导管血流感染患者的死亡率显著高于无导管相关血流感染或导管细菌定植患者。
Id1F<0.009Aff1UXBff1,/⅛O,O55现f 粉皿侬的IIBmCfi)CRBS1分布科室多,成为常见院内感染之一,医院感染暴发流行的常见类型败血症占20%o 我国一项回顾性分析显示导管相关性血流感染分布在ICU,胃肠外科、急诊急救等科室;一项美国全国范围监测研究显示院内血流感染分布在ICU 、内科、普外科等科室。
CRBS1的危险因素导管类型:双腔导管和多腔导管感染率较单腔导管明显升高。
插管部位:股静脉置管感染率较颈内静脉、锁骨下静脉置管感染率 高。
导管留置时间:留置时间超过2周,导管相关感染明显升高。
患者因素:患者存在严重基础疾病,免疫功能低下以及低蛋白血症、因化联血*幽 导f 包他睢摘BSI疗所致粒缺。

导管相关血流感染防控措施导管相关血流感染(CRBSI)是指在血管导管插入或使用期间引起的血流感染。
它是医院内常见的院内感染,并且可能导致患者严重并发症甚至死亡。
因此,对于导管相关血流感染的预防和控制是至关重要的。
以下是一些有效的防控措施:1. 导管选择选择适当类型的导管对于预防CRBSI至关重要。
根据患者的临床情况和预期的导管置入时间,选择合适类型的导管。
优先选择无导向导管,减少侵入性操作次数。
2. 导管插入导管的插入过程应该严格遵循无菌操作规范。
医护人员在插入导管之前必须严格执行手部消毒操作,使用无菌巾将插入部位覆盖,并确保环境无菌。
3. 导管固定导管固定是预防导管感染的关键环节。
确保导管固定方式合适,避免导管的剧烈晃动和脱落,减少导管周围细菌交叉感染的机会。
4. 导管护理定期对导管进行护理是预防CRBSI的重要手段。
定时更换导管贴固定物,保持导管皮肤穿刺部位清洁干燥,并严格遵循导管护理操作规程。
5. 导管使用时机合理使用导管,避免不必要的导管置入和过度使用。
及时拔除不必要的导管,减少导管在体内停留时间,可有效降低CRBSI的发生率。
6. 严格隔离措施对于已发生CRBSI的患者,应采取严格的隔离措施,防止感染的扩散。
医疗人员应佩戴合适的个人防护用品,并遵循感染控制的相关规范。
结语导管相关血流感染是一种常见但严重的院内感染,对患者健康造成威胁。
通过遵循以上防控措施,可以有效减少CRBSI的发生率,保护患者的安全。
同时,医护人员应保持良好的个人卫生习惯,严格执行操作规范,共同努力降低导管相关血流感染的发生率。

导管相关性血流感染的致病菌与防控一级标题:导管相关性血流感染的致病菌与防控二级标题1:导管相关性血流感染简介导管相关性血流感染(Catheter-Related Bloodstream Infection,CRBSI)是在使用医疗装置时发生的一种严重并发症。
它通常指在使用静脉导管、动脉导管或其他类似设备时,由于细菌或真菌侵入到血液循环中引起的感染。
CRBSI是医院内最常见的感染之一,对患者的生命健康造成了严重威胁。
二级标题2:常见致病菌类型导管相关性血流感染可以由多种细菌和真菌引起。
以下是常见的致病菌类型:1. 表皮葡萄球菌(Staphylococcus epidermidis):这种细菌通常存在于人体表面和黏膜上,并能形成生物被膜,使其更难以清除。
2. 金黄色葡萄球菌(Staphylococcus aureus):被认为是最重要的致病菌之一,具有强大的耐药性。
3. 肠道革兰阴性杆菌(Enterobacteriaceae):这类细菌广泛存在于环境中,包括人和动物的消化道,常引起疾病。
4. 潜在致病真菌:如白色念珠菌属(Candida albicans)等,尤其在免疫抑制患者中更为常见。
二级标题3:预防与控制措施预防和控制导管相关性血流感染的发生至关重要,以下是一些常用的预防与控制措施:1. 高标准的手卫生:医务人员应经常、正确地进行手卫生,包括适当使用洗手液或酒精洗手液,并确保彻底清洁双手。
2. 具有清除性能的导管选择:临床方案中应根据患者需要和具体情况选择适当类型的导管,并确保导管具备良好的清除性能。
3. 禁止不必要的插管:只有在明确需要时才插入导管,并在不再需要时及时拔除,以减少感染风险。
4. 导管周围皮肤护理:使用专业知识进行导管周围皮肤清洁和消毒,确保导管安全无菌插入。
5. 导管端口护理:定期更换导管端口,避免污染导致感染。
使用适当的连接方式,比如无菌盖或闭合装置等进行保护。
6. 教育培训与监测:医疗机构应加强员工培训,提高他们对CRBSI的认识和防范意识。