哪些抗菌药物可以导致凝血时间延长
- 格式:docx
- 大小:13.98 KB
- 文档页数:1


科普抗菌药物对凝血功能影响近年来,随着生活质量的不断提升与优化,人民群众对于健康的关注程度得到了显著提升,其进一步推动了我国医疗研究工作的不断发展与深化。
在此过程中,为了有效促进疾病治疗工作综合质量的提升,大量新型药物在临床过程中得到了广泛的普及与应用,其进一步拓展了我国治疗药物治疗工作的途径。
在此期间,作为临床治疗过程中的常用药物,抗菌药物可以帮助患者合理实现对于相关菌群的有效抑制和杀灭,对于患者体内菌群平衡的合理保障与临床症状的有效改善具有重要价值。
然而,在治疗期间,大量研究资料表明,部分抗菌药物会对人体凝血功能造成一定的影响。
在本文中,笔者结合抗菌药物对凝血功能的影响问题进行了梳理与总结,希望有效实现相关医疗健康知识的充分科普。
一、抗菌药物及其价值医疗人员指出,作为我国临床过程中常用的药物类型之一,抗菌药物主要指具有杀菌或抑菌活性的药物。
抗菌药物的种类相对较为丰富,在临床期间常用的抗菌药物种类主要分为糖肽类、β内酰胺类、氟喹诺酮类、四环素类、氨基糖苷类、氯霉素、叶酸途径抑制剂以及大环内酯类药物。
在临床过程中,不同抗菌药物的抗菌谱存在一定的差异性,但其均可以对大量细菌进行合理抑制,对于患者临床治疗效果的改善具有重要的促进意义,为患者健康的保护提供了强劲的助力与保障。
二、抗菌药物影响凝血功能的主要机制(一)降低免疫性PLT数量这一机制与抗菌药物自身的免疫性和半抗原性具有较为密切的关联性。
从自身免疫性的角度分析,磺胺类药物可以与血浆蛋白载体结合而形成抗原,基于此,可以使患者机体产生相应的抗体。
在此期间,抗原和抗体可形成免疫复合物并吸附于血小板上,从而对血小板造成破坏。
从半抗原性的角度分析,大环内酯类和β-内酰胺类药物可以与血小板表面蛋白进行结合,使其具有抗原免疫性,继而对机体造成刺激使其产生抗体。
当抗原与抗体相融合后可被单核巨噬细胞系统吞噬,从而影响凝血功能。
(二)影响人体VitK合成医疗人员指出,在临床过程中,当使用广谱抗菌药物对患者进行治疗时,相关药物可对人体肠道内生成维生素K2的菌群造成抑制,基于此,患者体内维生素K的含量可出现大量降低,从而导致依赖性凝血过程被阻断,继而诱发出血问题。




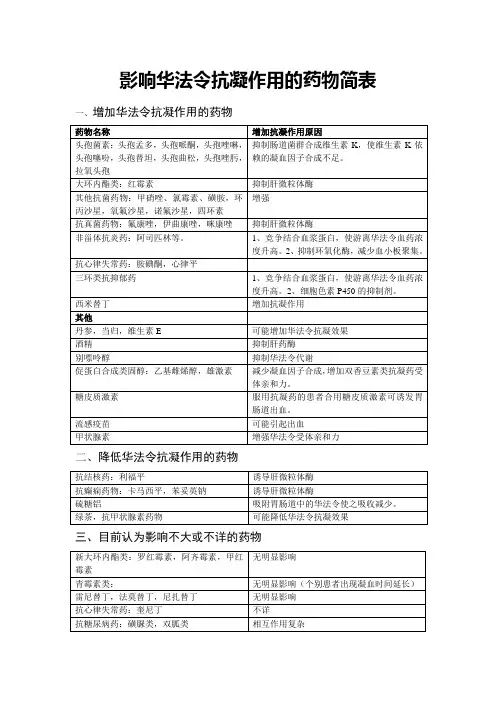

可导致凝血功能障碍的抗菌药物根据抗凝血机制可以将抗菌药物分为以下几类:一、减少血小板大部分抗菌药物可减少血小板致凝血功能障碍。
此处罗列无血小板减少不良反应的药物:头孢拉定、头孢羟氨苄、头孢丙烯(国外报道凝血酶时间延长)、头孢他美酯(血小板增多)、链霉素、卡那霉素、阿米卡星、庆大霉素、妥布霉素、大观霉素、依替米星、红霉素、乙酰螺旋霉素、罗红霉素、环酯红霉素注5 、磷霉素、多粘菌素、去甲万古霉素、诺氟沙星、左氧氟沙星、芦氟沙星、依诺沙星注5 、替硝唑、奥硝唑、呋喃妥因、克霉唑、益康唑、伊曲康唑、伏立康唑、制霉菌素、利巴韦林、吡嗪酰胺、乙胺丁醇、帕尼培南- 倍他米隆等。
影响血小板的抗病毒药物中,阿昔洛韦(血小板减少性紫癜、弥散性血管内凝血、血小板减少)、更昔洛韦和伐昔洛韦(血栓性血小板减少性紫癜)最为严重。
二、抗血小板聚集拉氧头孢、头孢米诺钠、头孢他啶、头孢克肟、头孢布烯。
此类药物7 位碳原子的取代基中有 -COOH 基团,有阻抑血小板凝集功能,但影响较轻。
三、抑制肠道菌群,减少维生素K 吸收所有头孢菌素类药物,长期应用时,作用尤为明显。
氯霉素及甲砜霉素,长期口服可抑制肠道菌群,使维生素K 合成受阻。
四、干扰维生素 K 循环、阻抑凝血因子生成头孢哌酮、拉氧头孢、头孢孟多、头孢甲肟、头孢美唑、头孢米诺、头孢替安、头孢匹胺、头孢唑啉、头孢曲松。
此类药物具有 N- 甲基硫化四氮唑侧链,可与维生素K 竞争,从而阻碍谷氨酸的羧化,生成不正常的凝血酶而致凝血障碍,引起意外出血。
肝肾功能不全、老年病人、营养不良及合并使用其他影响凝血作用的药物(如华法林)时,影响较为显著。
以上药物中以头孢哌酮、拉氧头孢影响凝血功能较为严重。
五、凝血酶原时间延长等其他机制青霉素G(大剂量使用时)、哌拉西林、阿莫西林、头孢噻吩(大剂量一日300mg/kg ,减量至200mg/kg 时,症状消失)、头孢噻肟、头孢吡肟、亚胺培南西司他汀、克拉霉素、环丙沙星、洛美沙星(纤维蛋白溶解增多,引起止血障碍)、莫西沙星(凝血因子Ⅱ减少)。

哪些药品可引起凝血功能障碍?
(1)抗凝血药肝素钠、肝素钙和低分子肝素如那曲肝素钙、依诺肝素钠、达肝素钠、亭扎肝素、瑞肝素钠和华法林钠可影响凝血过程的多个环节,包括抑制凝血酶原激酶,抑制和灭活各种凝血因子,干扰凝血酶等产生抗凝血作用。
(2)非甾体抗炎药阿司匹林大剂量长期服用,可抑制凝血酶合成,增加出血倾向。
由于其不可逆性的抑制血小板凝聚,延长出血时间,故正在使用肝素及华法林等抗凝血药的患者,及有严重肝病或出血性病变(血友病)的患者不可使用。
(3)抗菌药物应用氯霉素长疗程治疗可诱发出血,其抑制骨髓、肠道菌群减少导致维生素K合成受阻,使凝血酶原时间延长。
另外,头孢菌素中的头孢孟多、头孢哌酮、头孢甲肟、头孢美唑、头孢米诺、拉氧头孢可抑制肠道正常菌群,减少维生素K的合成,减弱凝血功能。
(4)促胃肠动力药西沙比利与抗凝血药同时使用时,可使凝血时间延长,建议最初用药1周后或中断使用西沙比利时应检查凝血酶原时间,酌情调整抗凝血药用量。
(5)血浆代用品羟乙基淀粉、右旋糖断大剂量静脉滴注可抑制凝血因子,尤其是凝血因子V活性,引起凝血障碍。

围手术期应用抗生素对凝血功能的影响评估病人的凝血功能是围手术期处理的必要步骤之一。
除常规的病史、体格检査和血液检査外,病人的用药史,包括抗凝药物(如华法林、肝素等)、抗生素(如头孢类、喹诺酮类等)以及非甾体抗炎药(如阿司匹林),亦需要临床医生重视。
围手术期应用抗生素的目的包括预防与治疗,前者用于预防手术部位的感染(SSI),即发生在切口或手术深部器官或腔隙的感染;后者在于治疗已经存在的感染,即因感染性疾病行手术,或手术后出现感染而制定的治疗性用药方案。
有部分病例报告使用抗生素(如头孢菌素类、喹诺酮类)可以影响病人的凝血功能,导致凝血酶原时间(PT)延长,国际标准化比率(INR)升高等。
临床医生可能忽视使用抗生素时对部分围手术期病人凝血功能的影响。
现就有关问题做一简述。
1.抗生素影响凝血功能的机制头孢菌素类药物中,头孢羟唑、头孢哌酮等分子结构中有N-甲基硫代四氮唑(NMTT)侧链。
此侧链基团可直接抑制肝脏微粒体羧化酶或维生素K氧化还原酶,导致维生素K合成不足。
维生素K是一种脂溶性维生素,可使存在于肝细胞微粒体内的羧化酶活化,后者将凝血酶原及因子Ⅶ、Ⅸ、Ⅹ多肽前体中的非γ-羧基谷氨酸转变为γ-羧基谷氨酸,使这些前体结构中的功能部位具有与钙离子结合的能力,这是凝血活酶激活凝血酶原生成凝血酶的必要条件。
当维生素K合成不足时,肝细胞不能利用维生素K合成含γ-羧基谷氨酸的正常维生素K 依赖凝血因子,而生成一种无γ-羧基谷氨酸异常维生素K依赖因子(PIVKA)。
此种PIVKA无钙离子结合位点,不能与钙离子和磷脂表面结合,由此衍生的凝血酶只有正常活性的1%~2%。
凝血因子Ⅱ、Ⅶ、Ⅸ、Ⅹ是维生素K依赖性凝血因子,发挥凝血作用须激活维生素K,在体内维生素K含量不足时,上述凝血因子不能羧化,从而失去凝血活性,引起凝血功能障碍,表现为PT、活化部分凝血酶时间(APTT)延长及出血倾向。
维生素K2是由人类胃肠道中革兰阴性菌合成。

警惕!长期使用头孢类抗生素可导致凝血功能异常相信很多读者家里的药箱里都躺着几盒抗生素,随着医院“抗生素限制令”的执行以及网络宣传的发展,人们也开始对抗生素有了正确的认识。
“头孢”大家都不陌生吧,头孢作为一种应用广泛的抗生素,使用不当不仅仅会引起“头孢配酒,说走就走”的“双硫仑反应”,而且还会引起人体内的凝血功能障碍,导致出血。
在生理情况下,机体内存在着正常的止血、凝血系统,它们之间相互作用、互相制约,共同维持着动态平衡,保证血液既能够在血管内有序地、顺畅地流动,又不至于溢出血管外。
但是,在病理情况下,这些系统的一个或者几个环节发生异常,就可能破坏这个动态平衡而引起出血或者血栓形成。
案例经过患者,男,66岁,因确诊肝癌、肺部感染1月,意识障碍17天来我院治疗。
患者1月前在外院行“胆囊穿刺置管引流+腹腔穿刺引流术”术后转入ICU,感染加重,合并脓毒血症,予抗感染治疗。
患者在11月26日抽血化验出凝血四项+纤溶两项,检查结果如下:从图中我们可以看到,凝血酶原时间(PT)和活化部分凝血活酶时间(APTT)均明显升高,其中PT已达危急值,这说明患者目前存在体内出血的风险。
为了了解患者病史,我们快速查看了患者早前11月18日送检的出凝血检查,结果如下:我们不难发现,两次结果变化较大,于是我们查看了标本状态,无异常,当日质控在控,复查标本结果一致。
PT、APTT延长常见原因有:1.先天性缺乏因子Ⅱ、Ⅴ、Ⅹ。
2.口服抗凝药。
3.维生素K缺乏(摄入不足或长期使用抗生素)。
4.特定类型鼠药中毒。
因患者之前结果较正常,我们首先排除先天性因子缺乏。
询问临床后,得知血液采取规范,未从留置针中抽取,未使用抗凝药物。
但是,患者由于长期肺部感染,一直使用头孢进行抗感染治疗。
至此,我们基本推测长期使用头孢导致了患者结果异常。
患者因为长期使用抗生素而导致维生素K缺乏,从而引起PT、APTT升高,和临床医生沟通后,我们立刻上报危急值,患者于当日注射了维生素K1。
哪些抗菌药物可以导致凝血时间延长
可以导致凝血功能障碍的抗菌药物
丙烯(国外报道凝血酶时间延长)、头孢他美酯(血小板增多)、链霉素、卡那霉素、阿米卡星、庆大霉素、妥布霉素、大观霉素、依替米星、红霉素、乙酰螺旋霉素、罗红霉素、环酯红霉素注、磷霉素、多粘菌素、去甲万古霉素、诺氟沙星、左氧氟沙星、芦氟沙星、依诺沙星注、替硝唑、奥硝唑、呋喃妥因、克霉唑、益康唑、伊曲康唑、伏立康唑、制霉菌素、利巴韦林、吡嗪酰胺、乙胺丁醇、帕尼培南-倍他米隆等。
影响血小板的抗病毒药物:阿昔洛韦(血小板减少性紫癜、弥散性血管内凝血、血小板减少)、更昔洛韦和伐昔洛韦(血栓性血小板减少性紫癜)最为严重。
注2:位碳原子的取代基中有COOH基团的头孢菌素有阻抑血小板凝集功能,但影响较轻。
注3:长期应用时,作用尤为明显。
注4:具有N-甲基硫化四氮唑侧链的头孢菌素可与维生素K竞争,从而阻碍谷氨酸的羧化,生成不正常的凝血酶而致凝血障碍,引起意外出血。
肝肾功能不全、老年病人、营养不良及合并使用其他影响凝血作用的药物(如华法林)时,影响较为显著。
以上药物中以头孢哌酮、拉氧头孢影响凝血功能较为严重。
注5:大环内酯类、喹诺酮类、甲硝唑、奥硝唑、替硝唑、硝酸咪康唑、酮康唑、氟康唑、伏立康唑等抗菌药物可以抑制肝药酶,增加华法林的血药浓度,与华法林合用时,增加华法林的抗凝作用。