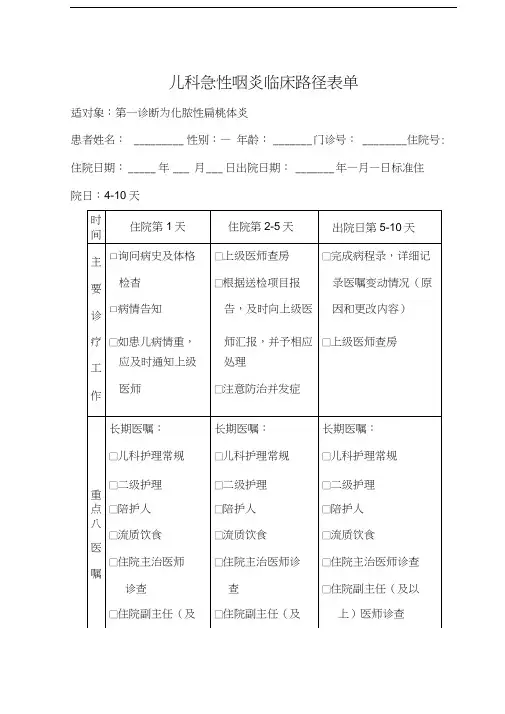
急性扁桃体炎临床路径表单
- 格式:doc
- 大小:38.00 KB
- 文档页数:2

小儿急乳蛾(小儿急性扁桃体炎)中医临床路径(2018年版)路径说明:本路径适合于西医诊断为小儿急性扁桃体炎,包含急性卡他性扁桃体炎和急性化脓性扁桃体炎,除外有合并下呼吸道感染及有心、肝、肾、脑等其他脏器并发症的住院儿科患者。
一、小儿急乳蛾(小儿急性扁桃体炎)中医临床路径标准住院流程(一)适用对象中医诊断:小儿急乳蛾(TCD编码:BRY011)西医诊断:小儿急性扁桃体炎(ICD-10编码:J03.900)(二)诊断依据1.疾病诊断(1)中医诊断标准:参考中华中医药学会制定的《中医儿科常见病诊疗指南·小儿乳蛾》(ZYYXH/T248-2012)及“十三五”规划教材《中医耳鼻喉科学》(刘蓬主编,中国中医药出版社,2016年出版)。
(2)西医诊断标准:参考《耳鼻咽喉头颈外科学》(田勇泉主编,人民卫生出版社,2013年,第8版)及《儿童急性扁桃体炎诊疗-临床实践指南》(中国实用儿科杂志,2017,32(3):161-164)。
2.证候诊断参考中华中医药学会制定的《中医儿科常见病诊疗指南·小儿乳蛾》(ZYYXH/T248-2012)。
小儿急乳蛾(小儿急性扁桃体炎)临床常见证候:风热犯肺证风寒袭肺证肺胃热盛证(三)治疗方案的选择参考中华中医药学会制定的《中医儿科常见病诊疗指南·小儿乳蛾》(ZYYXH/T248-2012)。
1.诊断明确,第一诊断为小儿急乳蛾(小儿急性扁桃体炎)。
2.患者适合并接受中医治疗。
(四)标准住院日为≤7天(五)进入路径标准1.第一诊断必须符合小儿急乳蛾(小儿急性扁桃体炎)的患儿。
2.本病合并有下呼吸感染及有心、肝、肾、脑等其他脏器并发症患者,不进入本路径。
3.患者同时具有其他疾病,但在住院期间不需特殊处理,也不影响第一诊断的临床路径流程实施时,可进入本路径。
(六)中医证候学观察四诊合参,收集该病种不同证候的主证、次证、舌、脉、指纹特点。
注意发热、咽痛、喉核红肿的动态变化。

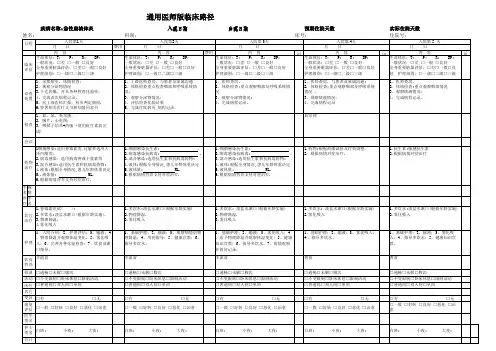
阶段自阶段至长/临组号必选标志项目标志医嘱类别23长10必选医嘱项目文字
23长10必选附加项目项目
23长11必选医嘱项目项目
23长12可选医嘱项目文字
23长13必选医嘱项目文字
23长13必选医嘱项目文字
23长13必选医嘱项目文字
22临35可选医嘱项目文字
22临36可选医嘱项目药品
22临36可选医嘱项目药品
22临36可选医嘱项目药品
22临36可选医嘱项目药品
33长27必选医嘱项目药品
33长27必选医嘱项目药品
22临16可选医嘱项目药品
33长27必选附加项目项目
33长27必选附加项目药品
33临21必选医嘱项目文字
33临可选附加项目项目
33长必选附加项目药品
33临可选附加项目药品
医嘱内容数量计价单位单价项目金额每次剂量计量单位扁桃体摘除术后护理常规
一般专项护理1次
Ⅱ级护理1日
流质饮食/低盐低脂流食/糖尿病流质饮食
漱口
自由体位
家陪1人
雾化吸入日2次
地塞米松注射液1支1mg
糜蛋白酶针1支1mg
布地奈德混悬液1支1mg
盐酸氨溴索注射液1支15mg
0.9%氯化钠(250ml)2袋100ml
注射用头孢唑林钠(先锋霉素针)4支1g
血凝酶针1支1Ku
静脉输液2组
输液器(精密输液器)1套1套
今日出院
静脉注射1次
一次性注射器20ml1支
一次性注射器5ml1支
用药途径用药频次指定执行科室雾化吸入
雾化吸入
雾化吸入
雾化吸入
静脉滴注2/日
静脉滴注2/日
静注即刻
静脉滴注2/日
静脉滴注2/日。

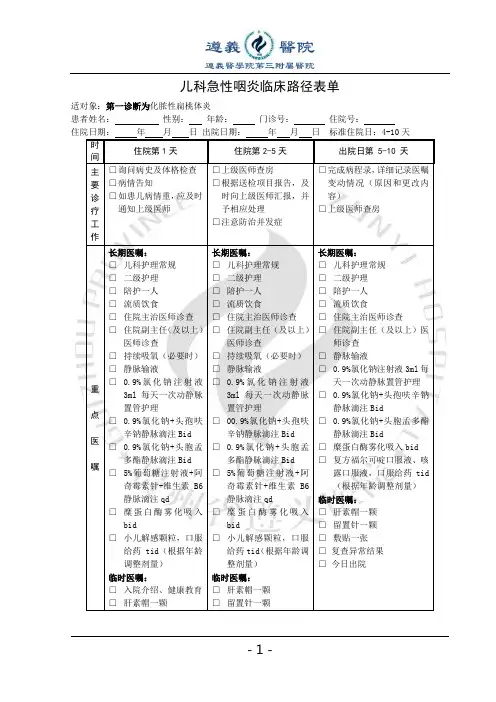
急性扁桃体炎一、急性扁桃体炎临床路径标准住院流程(一)适用对象。
第一诊断为急性扁桃体炎(ICD-10:J03.900)行药物保守治疗(ICD-9-CM-3:30.0901/30.0902)(二)诊断依据。
根据《临床诊疗指南-耳鼻喉科分册》(中华医学会编著,人民卫生出版社),《临床技术操作规范-耳鼻喉科分册》(中华医学会编著,人民军医出版社)1.病史:急性咽痛,吞咽时加剧,可向同侧耳部放射,伴轻度呼吸苦难,可伴畏寒,高热(39-40°C),2.体征:病人呈急性病容。
局部检查见咽部粘膜呈弥漫性充血,以扁桃体及两腭弓最为严重,腭扁桃体肿大。
急性化脓性扁桃体炎时在其表面可见黄白色脓点或在隐窝口处有黄白色或灰白色点状豆渣样渗出物,可连成一片形似假膜,不超出扁桃体范围,易拭去但不遗留出血创面,下颌角淋巴结常肿大(三)治疗方案的选择。
根据《临床诊疗指南-耳鼻喉科分册》(中华医学会编著,人民卫生出版社),《临床技术操作规范-耳鼻喉科分册》(中华医学会编著,人民军医出版社)一般疗法:卧床休息,进流质饮食及多饮水,加强营养及疏通大便,咽痛剧烈或高热时,可口服退热药及镇痛药。
因本病具有传染性,故病人要隔离。
扁桃体炎抗生素应用:为主要治疗方法。
青霉素应属首选抗生素,根据病情轻重,决定给药途径。
扁桃体炎局部治疗:常用复方硼砂溶液,口泰(复方氯乙定含漱液)或1:5,000呋喃XX液漱口。
(四)标准住院日为≤5天。
(五)进入路径标准。
1.第一诊断必须符合ICD-10:J03.900急性扁桃体炎疾病编码。
2.当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)标准住院日≤5天。
1.必需的检查项目:(1)血常规、尿常规、粪常规;(2)肝肾功能、电解质、血糖、血脂、凝血功能;(3)感染性疾病筛查(乙肝、丙肝、梅毒、艾滋等);(七)出院标准。
1.一般情况良好,咽部无明显感染征象。


小儿乳蛾(急性扁桃体炎)入院标准:1.患儿起病急,临床表现为咽痛、畏寒、发热(体温可达39.0℃以上)、呕吐、头疼、腹痛等不适;2.查体可见咽部明显充血,扁桃体肿大、充血,可伴有颌下淋巴结肿大、压痛,肺部无异常体征。
路径说明:本路径适用于西医诊断为急性扁桃体炎的住院患儿。
一、小儿乳蛾(急性扁桃体炎)临床路径标准住院流程(一)适用对象中医诊断:第一诊断为小儿乳蛾(TCD 2019版:A10.04.29)。
西医诊断:第一诊断为急性扁桃体炎(ICD-10 编码:J03.900)。
(二)诊断依据1.疾病诊断(1)中医诊断:参照2018年全国中医药行业高等教育“十三五”规划教材的《中医儿科学》(主编:马融;出版社:中国中医药出版社)、《中医耳鼻咽喉科常见病诊疗指南》(中华中医药学会主编,中国中医药出版社,2012年)、2016年全国中医药行业高等教育十三五规划教材的《中医耳鼻咽喉科学》第十版(主编:刘蓬;出版社:中国中医药出版社)制定。
具体如下:①病史:常有过度劳倦、外感、过时辛辣炙煿史;②症状:起病急,咽痛,吞咽困难,痛连耳窍。
全身可伴有发热、头痛、纳差、乏力、便秘、周身不适等。
小儿可用高热、抽搐、呕吐、昏睡等症状。
(2)西医诊断:参照2015年《诸福棠实用儿科学》第8版(名誉主编:胡亚美;江载芳等执行主编;出版社:人民卫生出版社)、2018年国家卫生健康委员会“十三五”规划教材的《耳鼻咽喉头颈外科学》第9版(主编:孙虹、张罗;出版社:人民卫生出版社)制定。
具体如下:①由病毒感染所致者,有时可见扁桃体表面见到斑点状白色渗出物,同时软腭和咽后壁可见小溃疡,双侧颊黏膜充血伴散在出血点,但黏膜表面光滑;②由链球菌引起者,发病时全身症状较多,有高热、畏寒、呕吐、头疼、腹痛等,咽痛或轻或重,吞咽困难,扁桃体大多呈弥漫性红肿,舌红苔厚,颌下淋巴结肿大、压痛。
2.证候诊断参照国家小儿乳蛾中医临床诊疗指南。
风热犯咽证:发热,恶风,咽喉疼痛逐渐加重,吞咽不利,单侧或双侧喉核赤肿,咽痒不适,鼻塞流涕,头痛身痛,舌质红,舌苔薄黄,脉浮数,指纹紫滞见于风关。
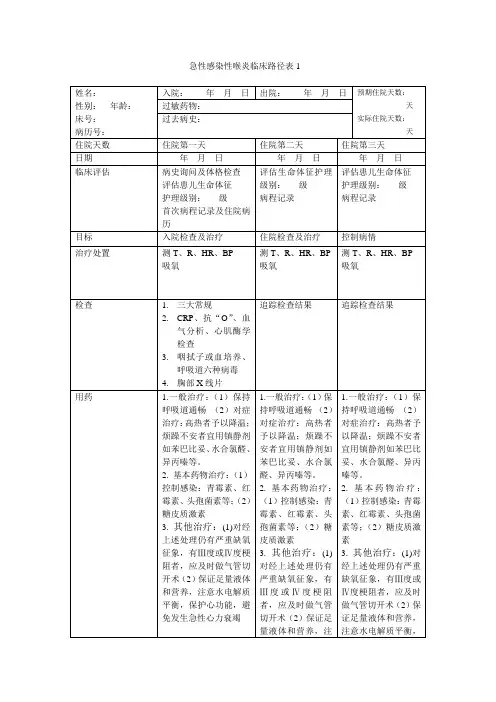

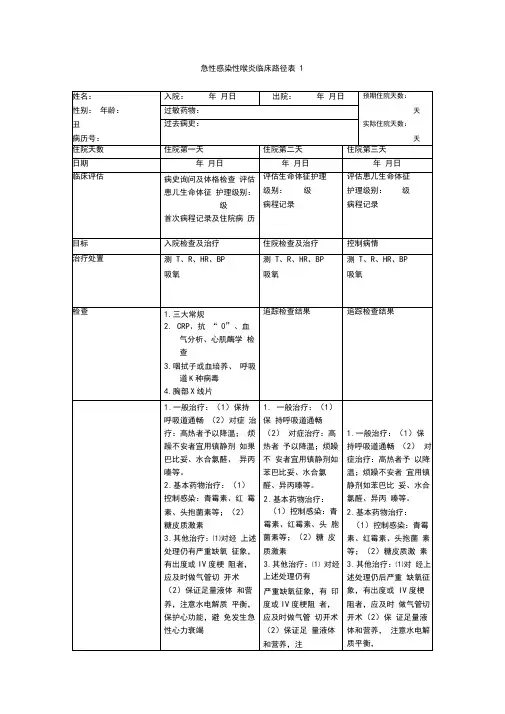
急性化脓性扁桃体炎基本诊疗路径一、标准住院流程(一)适用对象第一诊断为急性化脓性扁桃体炎(ICD-10:J03.901)(二)诊断依据根据《临床诊疗指南呼吸病分册》(中华医学会,人民卫生出版社)、《耳鼻咽喉-头颈外科学》(人民军医出版社)诊断要点:根据上述症状与体征,诊断常无困难,但确定病原菌需作细菌培养,并结合血清学检查,如抗链球菌溶血素、抗溶纤维蛋白素等来作综合判断。
腺病毒单克隆抗体法检测腺病毒抗原有助于腺病毒感染所致急性扁桃体炎的早期诊断。
临床表现:1.症状症状轻重不一。
轻者除咽部疼痛不适以外,可伴有急性鼻炎症状;重者起病急,初期全身症状常表现为全身不适、食欲不振、便秘、背痛及四肢酸痛、恶寒、头痛和发热,体温高者可达39-40℃。
婴幼儿可因高热引起抽搐、呕吐及昏睡,有时则出现腹泻。
局部症状主要是咽痛和吞咽痛,咽痛初起多为一侧,继可发展至对侧,疼痛剧烈者常反射到耳部。
可有畏寒高热,头痛、食欲差、疲乏无力,腰背及四肢酸痛等。
有时因颈部淋巴结肿痛,致使头颈转动困难。
若无并发症发生,经一周左右,全身和局部症状逐渐消退,但短期内患者常有虚弱及疲劳感。
上述症状轻重程度因人而异,一般来说,成人症状较轻,儿童症状较重。
2.体征患者呈急性病容,面色潮红,精神不振或萎靡,口臭、舌苔厚黄。
局部检查可见咽部黏膜弥漫性充血,以扁桃体及双侧腭弓最为明显,腭扁桃体肿大,表面可见黄白色脓点或在隐窝口处有黄白色或灰白色点状豆渣样渗出物,可连成一片形似假膜,不超出扁桃体范围,易拭去,不易出血。
常表现为双侧扁桃体肿大Ⅰ-Ⅲ度,有时为单侧扁桃体肿大,前后腭弓可见明显的充血带,扁桃体隐窝口区常可见点状或片状黄白色脓性渗出物或点状突起,下颌角淋巴结常肿大并有压痛。
检查鼻咽和喉咽部,有时可发现腺样体和舌根扁桃体红肿,亦可见黄白色脓性分泌物。
偶见咽后壁粘膜充血、淋巴滤泡红肿,并有点状渗出物。
3.实验室检查可见,白细胞计数增多,中性粒细胞增多,血沉加快,C反应蛋白增高。
住院第 1 天住院第2~术前1天手术日术后第1天~出院年 月 日年 月 日年 月 日 年 月 日1.□建立住院病历 1.围手术期护理: 1.围手术期护理: 1.围手术期护理:2.完成入院评估: 1.1级别护理: 1.1级别护理: 1.1级别护理:□基本情况□压疮□跌倒□特级护理□一级护理□特级护理□一级护理□特级护理□一级护理□管道□疼痛□二级护理□三级护理□二级护理□三级护理□二级护理□三级护理□生活自理能力 1.2基础护理: 1.2基础护理: 1.2基础护理:3.身份识别:□晨间午间、晚间护理□晨间、午间、晚间护理□晨间、午间、晚间护理□戴腕带□床头卡 1.3 皮试:1.3术前护理: 1.3 饮食:4.入院宣教:□阴性□阳性□无手术禁忌□术后第1天:冷流质饮食□人员□环境□安全 1.4.饮食:□女性患者未在月经期□术后第2天:半流质饮食□管理制度□普通饮食□治疗饮食□生命体征监测□术后第3天:软食5.级别护理:□试验饮食□其他:□术前用药□2周内忌硬、粗食物□特级护理□一级护理 1.5辅助检查:□必要时置管(胃管.导尿 1.4术后护理:□二级护理□三级护理□胸片□心电图□B超□核对腕带;检查手术野皮肤及手术标识;禁饮、禁食情况;患者去除首饰、义齿、内衣等。
嘱患者勿化妆,排空膀胱□生命体征监测□静脉输液6.□基础护理□CT□肺功能□患者交接(遵照手术患者交接单进行)□氧疗心□电监护7.饮食:□血沉抗链球菌溶血素“O”□准备麻醉床□防褥疮护理□疼痛护理□普通饮食□治疗饮食□其他: 1.4术后护理:□出血护理□协助口腔护理□试验饮食□其他: 1.6术前护理:□卧位、活动指导□心理护理8.标本采集:□标本采集□心理护理□生命体征监测 2.专科观察与护理:□血标本□大小便标本□活动、卧位指导□静脉输液氧疗 2.1 观察:9.辅助检查:□预防压疮护理□心电监护□微量泵护理□疼痛□出血□胸片□心电图□B超□营养状况评估□切口敷料□管道护理□肿胀分泌物颜色、性质、量□CT□肺功能□手术耐受性评估□疼痛护理□术后评估□有无频繁吞咽□生命体征□血沉抗链球菌溶血素“O”□生命体征监测 2.专科观察与护理:□面色□白膜生长情况□其他:□呼吸道准备□胃肠道准备2.1观察: 2.2护理:10.专科观察与护理:□手术区皮肤的准备□疼痛□出血□肿胀□患者少说活□避免咳嗽10.1观察:□配血准备□其他□分泌物颜色、性质、量□颈部冰敷□颈部制动□咽内发干□咽内发痒 2.专科观察与护理:□有无频繁吞咽□止痛剂止痛□患者漱口□咽内异物感□刺激性咳嗽2.1观察:□生命体征□面色□抗生素治疗□鼓励患者进□发热□口臭□打鼾□口咽内发干□咽内发痒 2.2护理: 3.出院指导:□呼吸不畅□咽内异物感刺激性咳嗽□患者少说话□避免咳嗽□饮食指导□吞咽或言语共鸣障碍□发热□臭□打鼾□颈部冰敷□颈部制动□口腔护理及注意事项宣□头疼□乏力□呼吸不畅□头疼□乏力□止痛剂止痛□患者漱口□嘱患者定期复查10.2护理:□吞咽或言语共鸣障碍□抗生素治疗□鼓励患者进□告知电话回访□口腔护理□减轻疼痛□预防感染2.2护理:3. □健康教育指导□协助办理出院11.□健康教育指导□口腔护理□减轻疼痛□预防感染4.有无变异:□有□无 4.□其他:(眼耳鼻喉科)扁桃体炎临床护理路径表单(内容可编辑)患者: 姓名: 性别: 年龄: 床号: 住院号:12.有无变异:□有□无 3.□健康教育指导 5. □其他:13□其他; 4.有无变异:□有□无5.□其他:评价: □完成评价: □完成评价:□完成评价:□完成□部分完成 □未完成□部分完成 □未完成□部分完成 □未完成□部分完成 □未完成签名:签名:签名:签名:。
一、急性上呼吸道感染临床路径一、急性上呼吸道感染临床路径标准住院流程(一)适用对象。
第一诊断为急性上呼吸道感染(ICD–10:J18.0)。
(二)概述。
急性上呼吸道感染是鼻腔、咽或喉部急性炎症的概称。
常见病原体为病毒(鼻病毒、冠状病毒、Coxsackie及ECHO病毒、流感病毒、副流感病毒、RSV、腺病毒、PPLO),少数是细菌。
其发病无年龄、性别、职业和地区差异。
一般病情较轻,病程较短,预后良好。
但由于发病率高,具有一定的传染性,不仅影响生产劳动力,有时还可产生严重并发症,应积极防治。
本病全年皆可发病,但以冬春季节高发,可通过含有病毒的飞沫或被污染的手和用具传播,多为散发,但可在气候突变时流行。
由于病毒的类型较多,人体对各种病毒感染后产生的免疫力较弱且短暂,并无交叉免疫,同时在健康人群中有病毒携带者,故1个人1年内可有多次发病。
急性上呼吸道感染约有90%由病毒引起。
细菌感染可直接或继发于病毒感染之后发生,以β溶血性链球菌A组为多见,其次为流感嗜血杆菌、肺炎链球菌和葡萄球菌等。
当有受凉、淋雨、过度疲劳等诱发因素,使全身或呼吸道局部防御功能降低时,原已存在于上呼吸道或从外界侵入的病毒或细菌可迅速繁殖,引起本病,尤其是老幼体弱或有慢性呼吸道疾病,如鼻窦炎、扁桃体炎者更易罹患。
(三)诊断依据。
根据《临床诊疗指南-小儿内科分册》(中华医学会编著,人民卫生出版社)的临床表现+实验室检查。
A.临床表现1.普通感冒(common cold)俗称“伤风”,又称急性鼻炎或上呼吸道卡他,以鼻咽部卡他症状为主要表现。
常见病原体为鼻病毒、冠状病毒、流感和副流感病毒,还有呼吸道合胞病毒、埃可病毒和柯萨奇病毒等。
起病较急,初期症状有咽干、咽痒或烧灼感,发病同时或数小时后,可有喷嚏、鼻塞、流清水样鼻涕,2~3天后鼻涕变稠。
可伴咽痛,有时由于咽鼓管炎使听力减退。
也可出现流泪、味觉迟钝、呼吸不畅、声嘶、少量咳嗽等。
一般无发热及全身症状,或仅有低热、不适、轻度畏寒和头痛。
急性化脓性扁桃体炎中医临床路径诊疗方案一、标准住院流程(一)适用对象第一诊断为急性化脓性扁桃体炎。
(二)诊断依据1.疾病诊断中医诊断标准:参照《中医耳鼻喉科常见病诊治指南》(中华中医学会主编,中国中医药出版社,2012年)、《中医耳鼻喉科学》第2版(王士贞主编、中国中医药出版社,2007年)。
西医诊断标准:根据《临床诊疗指南-耳鼻喉科分册》(中华医学会编著,人民卫生出版社),《临床技术操作规范-耳鼻喉科分册》(中华医学会编著,人民军医出版社)。
(1)全身症状:起病急,可有畏寒、高热、头痛、食欲下降、疲乏无力、周身不适、便秘等。
(2)局部症状:剧烈咽痛为其主要症状,常放射至耳部,多伴有吞咽困难。
部分出现下颌角淋巴结肿大,可出现转头受限。
炎症波及咽鼓管时则出现耳闷、耳鸣、耳痛甚至听力下降。
(3)查体:局部检查见咽部粘膜呈弥漫性充血,以扁桃体及两腭弓最为严重,腭扁桃体肿大。
急性化脓性扁桃体炎时在其表面可见黄白色脓点或在隐窝口处有黄白色或灰白色点状豆渣样渗出物,可连成一片形似假膜,不超出扁桃体范围,易拭去但不遗留出血创面,下颌角淋巴结常肿大。
2.证候诊断:参照“国家中医药管理局‘十一五’重点专科协作组乳蛾病(急性化脓性扁桃体炎)中医诊疗方案”。
急性扁桃体炎临床常见证候:风热上犯证、风热化火证。
(三)治疗方案的选择参照“国家中医药管理局‘十一五’重点专科协作组乳蛾病(急性化脓性扁桃体炎)中医诊疗方案”。
1.诊断明确,第一诊断为急性化脓性扁桃体炎。
2.患者病情适合并愿意接受中医治疗。
(四)标准住院日为≤10天。
(五)进入路径标准1.第一诊断必须符合急性化脓性扁桃体炎的患者。
2.患者同时具有其他疾病,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入本路径。
(六)中医证候学观察四诊合参,收集该病种不同证候的主症、次症、舌、脉特点。
注意证候的动态变化。
(七)入院检查项目1.必需的检查项目(1)血常规、尿常规、大便常规;(2)肝肾功能、血糖、电解质;(3)胸部正侧位片(或胸部CT)、心电图。
小儿急乳蛾(小儿急性扁桃体炎)中医临床路径(2022年版)路径说明:本路径适合于西医诊断为小儿急性扁桃体炎,包含急性卡他性扁桃体炎和急性化脓性扁桃体炎,除外有合并下呼吸道感染及有心、肝、肾、脑等其他脏器并发症的住院患儿。
一、小儿急乳蛾(小儿急性扁桃体炎)中医临床路径标准住院流程(一)适用对象中医诊断:小儿急乳蛾(TCD编码:BEZ060)西医诊断:小儿急性扁桃体炎(ICD-10编码:J03.900)、小儿急性化脓性扁桃体炎(ICD-10编码:J03.901)(二)诊断依据1.疾病诊断(1)中医诊断标准:参考中华中医药学会制定的《中医儿科常见病诊疗指南·小儿乳蛾》(ZYYXH/T248-2012)及参照全国中医药行业高等教育“十四五”规划教材《中医耳鼻咽喉科学》第十一版(刘蓬主编,中国中医药出版社,2021年)。
(2)西医诊断标准:参考全国高等学校五年制本科临床医学专业第九轮规划教材《耳鼻咽喉头颈外科学临床指南》(郑宏良、吴皓、张罗主编,人民卫生出版社,2019年)与全国十三五本科临床规划教材《耳鼻喉头颈外科学》第九版(孙虹、张罗主编,人民卫生出版社,2018 年)。
2.证候诊断参考中华中医药学会制定的《中医儿科常见病诊疗指南·小儿乳蛾》(ZYYXH/T248-2012)。
小儿急乳蛾(小儿急性扁桃体炎)临床常见证候:风热犯肺证风寒袭肺证肺胃热盛证(三)治疗方案的选择参考《中医儿科常见病诊疗指南·小儿乳蛾》(ZYYXH/T248-2012)及《儿童急性扁桃体炎诊疗-临床实践指南》(中国实用儿科杂志,2017,32(3):161-164)与全国高等学校五年制本科临床医学专业第九轮规划教材《耳鼻咽喉头颈外科学临床指南》(郑宏良、吴皓、张罗主编,人民卫生出版社,2019年)1.诊断明确,第一诊断为小儿急乳蛾(小儿急性扁桃体炎、小儿急性化脓性扁桃体炎)。
2.患者适合并接受中西医治疗。