高危新生儿随访8
- 格式:ppt
- 大小:307.50 KB
- 文档页数:17

新生儿随访制度篇一:公共卫生服务随访制度 Microsoft Word 文档随访制度按照《国家基本公共卫生服务规范》的要求,0-6岁儿童健康管理服务、孕产妇健康管理服务、老年人健康管理服务、高血压患者健康管理服务、糖尿病患者健康管理服务、精神病患者健康管理服务,逐步规范随访制度。
一、新生儿随访制度:1、新生儿家庭访视、新生儿满月健康管理、婴幼儿健康管理、学龄前儿童健康管理。
新生儿家庭访视在新生儿出院后1周内,由村妇幼医生到新生儿家中进行,按规范要求进行询问、观察和体格检查,同时建立《婴幼儿保健手册》;根据新生儿的具体情况,有针对性地对家长进行母乳喂养、护理和常见疾病预防指导。
2、新生儿满月健康管理一般在新生儿满28天后结合接种乙肝疫苗第二针,在乡镇卫生院、社区卫生服务中心进行随访。
重点询问和观察新生儿的喂养、睡眠、大小便、黄疸等情况,对其进行体重、身长测量和发育评估。
、3、婴幼儿健康管理服务,在乡镇卫生院、社区卫生中心进行,时间分别在3、6、8、12、18、24、30、36月龄时,共8次。
随访服务内容包括:询问上次随访到本次之间的儿童喂养、患病等情况,为儿童进行体格检查、生长发育和心理行为发育评估,进行心理行为发育、母乳喂养、辅食添加、伤害预防、常见疾病防治等健康指导。
4、为4-6岁儿童每年提供一次健康管理服务,散居儿童健康管理服务应在乡镇卫生院、社区服务中心进行,集体儿童可在托幼机构进行。
服务内容包括询问上次随访到本次随访之间的膳食、患病等情况,进行体格检查、生长发育和心理行为发育评估,血常规检测和眼力筛查,时行合理膳食、心理行为发育、意外伤害预防、口腔保健等。
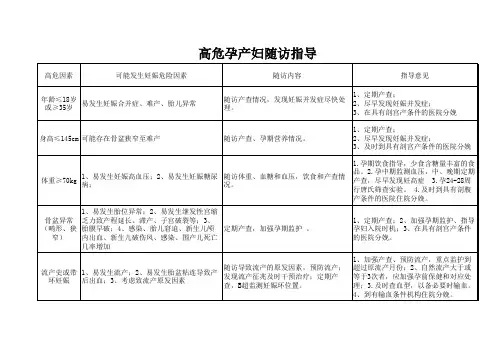
二、孕产妇随访制度:1、孕12周前为孕产妇建立保健手册,并指导孕期保健和进行第一次随访记录。
2、产前健康管理:对孕妇进行孕期检查,包括体格检查和产前5次(体重、血压、宫高、胎心、胎位等)、心理适应、孕期营养等咨询,进行高危孕妇初步筛查、转诊和随访。

高危新生儿的辨认及随访相关知识概述高危儿指已发生或可能发生危重疾病的新生儿。
常需根据围生期病史和婴儿临床表现来判断。
有以下情况者可列为高危儿。
一、母亲问题妊高征、糖尿病、死胎或新生儿死亡史、母年龄<16岁或>34岁、贫血或血红蛋白异常、Rh阴性、感染、营养不良或孕期体重不增、产前出血、胶原血管病、药物治疗、乙醇或毒品成瘾、多胎。
二、胎儿疾病(怀疑或证实)大小与胎龄不符、核型异常、羊水过多或过少、水滴状胎儿、胎儿畸形、AFP异常、胎动减少、L/S比率<2提示胎肺不成熟、心律紊乱。
三、产时因素极不成熟或过熟、前置胎盘或胎盘早剥、胎位异常、脐带绕颈、胎膜早破>24h、母亲发热或绒毛膜炎、母孕期有胆汁淤积症、产程>2h、第二产程延长>2h,胎心率持续异常、羊水胎粪污染、胎儿酸中毒、母全麻、分娩前4h内母用麻醉药、剖宫产、难产、手术产如高位产钳、臀牵引、胎头吸引术、母有先兆子痫或子痫。
四、出生时异常Apgar评分<7分、脐带绕颈、小于胎龄儿、巨大儿、各种先天性畸形及疾病。
凡高危新生儿均应收入新生儿重症监护室(neonatal intensive care unit,NICU)。
监护室应有空调、中心供氧,配备先进的监护仪器、医疗仪器和实验设备,要有训练有素、技术熟练、具有敬业精神的新生儿专业医护人员,集中进行抢救。
存活患儿出院后应有随访,包括伤残的早期辨认,父母对高危儿出院后的护理,养育以及一些出院时尚未出现的合并症的确定及治疗。
随访内容:①生长发育。
包括身长、体重和头围,一般早产儿在生后第一年可追赶上同龄足月儿,头围增长缓慢是伤残的早期指征。
②血压。
必须定期检测。
③呼吸疾患。
包括呼吸暂停及慢性肺部疾患。
前者有时需用呼吸监护仪在家中观察,停止监护必须由医生和家属共同决定;后者需要特殊医疗和发育的随访,停止氧的供应取决于睡眠、觉醒、进食各期的氧饱和度测定,并结合生长情况及活动耐受程度。
④听力。
出生体重<1500g、高胆红素血症需换血者、化脓性脑膜炎、重度窒息、曾用耳毒性药物(呋塞米、庆大霉素、万古霉素)、TORCH 感染、先天性头、颈部畸形婴儿需作脑干听力诱发电位检查或耳声发射诱发电位检查。


高危儿随访制度
一、根据《高危儿童保健管理工作规范》中高危儿管理内容,对门诊发现的高危儿进行专案管理,定期随访。
二、随访时间:生后半年内每个月随诊一次; 半年后每两个月随诊一次; 一岁后每三个月随诊一次。
三、每次随访了解喂养及饮食、生活习惯、两次体检之间患病及过敏史等情况。
四、监测中严密观察体格及神经系统发育进程,测量体重、身长(高)、头围,进行发育神经学检查(儿心量表)。
发育落后或检查异常者行相应进一步检查和治疗必要时转诊。
五、对有听力损伤高危因素的婴幼儿,定期行听力筛查,适时行听力诊断试验,异常者转介。
具有眼病高危因素的新生儿,应当在出生后尽早进行检查,必要时转介。
1。

新生儿访视技术规范-标准化文件发布号:(9456-EUATWK-MWUB-WUNN-INNUL-DDQTY-KII新生儿访视技术规范为贯彻落实《全国儿童保健工作规范(试行)》(卫妇社发〔2009〕235号),进一步规范儿童保健服务,提高儿童保健工作质量,2012年4月20日,卫生部办公厅以卫办妇社发〔2012〕49号印发《新生儿访视技术规范》。
该《技术规范》分目的、服务对象、内容与方法、流程图、工作要求、考核指标6部分。
颁布时间二○一二年四月二十日目的定期对新生儿进行健康检查,宣传科学育儿知识,指导家长做好新生儿喂养、护理和疾病预防,并早期发现异常和疾病,及时处理和转诊。
降低新生儿患病率和死亡率,促进新生儿健康成长。
服务对象辖区内居住的新生儿。
内容与方法(一)访视次数1.正常足月新生儿访视次数不少于2次。
(1)首次访视:在出院后7日之内进行。
如发现问题应酌情增加访视次数,必要时转诊。
(2)满月访视:在出生后28~30日进行。
新生儿满28天后,结合接种乙肝疫苗第二针,在乡镇卫生院、社区卫生服务中心进行随访。
2.高危新生儿根据具体情况酌情增加访视次数,首次访视应在得到高危新生儿出院(或家庭分娩)报告后3日内进行。
符合下列高危因素之一的新生儿为高危新生儿。
(1)早产儿(胎龄 < 37周)或低出生体重儿(出生体重< 2500克)。
(2)宫内、产时或产后窒息儿,缺氧缺血性脑病及颅内出血者。
(3)高胆红素血症。
(4)新生儿肺炎、败血症等严重感染。
(5)新生儿患有各种影响生活能力的出生缺陷(如唇裂、腭裂、先天性心脏病等)以及遗传代谢性疾病。
(6)母亲有异常妊娠及分娩史、高龄分娩(≥35岁)、患有残疾(视、听、智力、肢体、精神)并影响养育能力者等。
(二)访视内容1.问诊(1)孕期及出生情况:母亲妊娠期患病及药物使用情况,孕周、分娩方式,是否双(多)胎,有无窒息、产伤和畸形,出生体重、身长,是否已做新生儿听力筛查和新生儿遗传代谢性疾病筛查等。

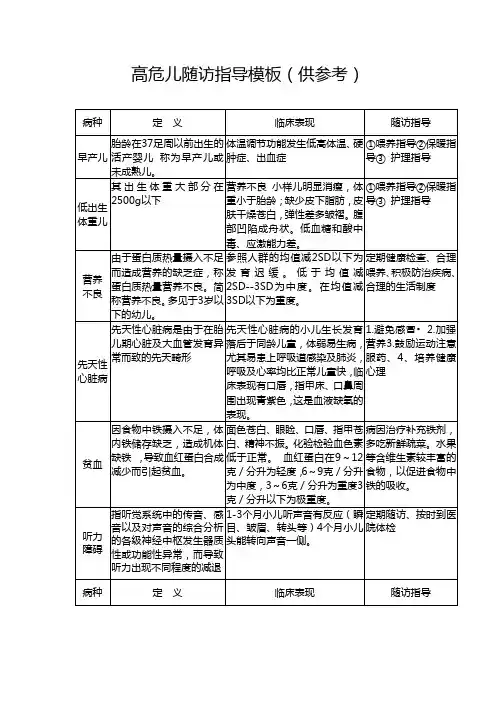
高危儿随访指导模板(供参考)新生儿黄疸新生儿黄疸是因胆红素在体内积聚引起的皮肤或其他器官黄染。
若新生儿血中胆红素超过5~7mg/dl(成人超过2mg/dl),即可出现肉眼可见的黄疸。
部分高未结合胆红素血症患儿可发生胆红素脑病(核黄疸),一般多留有不同程度的神经系统后遗症,重者甚至死亡。
新生儿黄疸分类1.生理性黄疸由于新生儿胆红素代谢特点,约50%~60%的足月儿和80%的早产儿出现生理性黄疸,其特点为:①一般情况良好。
②足月儿生后2~3天出现黄疸,4~5天达高峰,5~7天消退,但最迟不超过2周;早产儿黄疸多于生后3~5天出现,5~7天达高峰,7~9天消退,最长可延迟到3~4周。
③每日血清胆红素升高<85μmol/L(5mg/dl)。
但需注意,生理性黄疸始终是一除外性诊断,必须排除引起病理性黄疽的各种原因后方可确定。
2.病理性黄疸①生后24小时内出现黄疸;②血清胆红素足月儿>221μmol/L(12.9mg/dl)、早产儿>257μmol/L(15mg/dl),或每日上升>85μmol/L(5mg/dl);③黄疸持续时间足月儿>2周,早产儿>4周;④黄疸退而复现;⑤血清结合胆红素>34μmol/L(2mg/dl)。
若具备上述任何一项者均可诊断为病理性黄疸。
1.注意宝宝大便的颜色:如果是肝脏胆道发生问题,大便会变白,但不是突然变白,而是愈来愈淡,如果再加上身体突然又黄起来,就必须去医院。
2.观察宝宝日常生活:只要觉得宝宝看起来愈来愈黄,精神及胃口都不好,或者体温不稳、嗜睡,容易尖声哭闹等状况,都要去医院检查。
3.仔细观察黄疸变化:黄疸是从头开始黄,从脚开始退,而眼睛是最早黄,最晚退的,所以可以先从眼睛观察起。
如果不知如何看,建议可以按压身体任何部位,只要按压的皮肤处呈现白色就没有关系,是黄色就要注意了。
4.家里光线不要太暗5.在排除母乳性黄疸时,勤喂母乳.。


高危新生儿眼底疾病的筛查与随访发布时间:2021-09-01T02:57:55.897Z 来源:《医师在线》2021年21期作者:古永洪[导读] 目的:通过对本院新生儿眼底筛查的高危新生儿记录进行分类古永洪永川区妇幼保健院重庆市 402160【摘要】目的:通过对本院新生儿眼底筛查的高危新生儿记录进行分类,分析高危新生儿眼底疾病患病率,探讨早产儿视网膜病变的危险因素及视网膜出血的临床分级,为新生儿眼底疾病的临床防治提供参考依据。
方法:选取2018年1月至2018年12月新生儿科病房住院早产儿和足月小于胎龄儿400例,应用直接检眼镜和眼底成像系统RetCam3进行初次筛查,并对初筛结果中有眼底疾病或视网膜未血管化的新生儿进行复筛随访。
结果:受检者初筛发现眼底病变104例,其中ROP(视网膜病变)68例、RH(视网膜出血)32例、家族性渗出性玻璃体视网膜病变4例。
ROPⅠ、Ⅱ、Ⅲ区分别有3例、10例、55例,1、2、3期分别有48例、17例、3例,无4、5期病变,2例阈值病变,1例阈值前病变;RH中早产儿 21例,足月小于胎龄的11例。
单因素分析结果显示“出生胎龄、出生体重、超过5d吸氧史、新生儿输血和新生儿窒息”与视网膜病变有关,多因素logistic回归分析显示“出生胎龄和新生儿窒息”是导致视网膜病变的独立危险因素。
102例完成随访者中,3例初筛为阈值或阈值前病变术后预后良好;1例复筛进展为ROPⅡ区3期plus需手术治疗;3例早产儿RH复筛为ROP 1期后病变自行退化;3例初筛为视网膜未血管化发展为ROP Ⅲ区1期后自然退行。
结论:高危新生儿进行眼底疾病筛查和后续跟踪随访是非常必要的,对于高危新生儿的眼部健康有非常重要的临床意义。
关键词:高危险儿童;眼底疾病筛查;随访本文选取2018年1月至2018年12月新生儿科病房住院早产儿和足月小于胎龄儿400例,应用直接检眼镜和眼底成像系统RetCam3进行初次筛查,分析初筛结果,计算新生儿眼底疾病的患病率,分析导致视网膜病变的因素。

高危儿随访与正常儿相比,高危儿因围产期各种高危因素的影响,使其在婴幼儿期智力与体格发育方面存在一定差异,或增加成人期疾病风险。
因而,对所有NICU出院患儿进行定期随访,可改善高危儿近、远期预后。
1.随访时间随访间隔时间一般为前半年1个月1次,后半年每2个月1次。
随访评估将一直持续到儿童早期,有高危预后因素者(如超低出生体重、用氧时间长、有颅脑病变者)至少随访18个月。
随访具体内容1、体格发育早产儿纠正胎龄40周始每月测量身长、体重、头围、前囟等情况,并用生长发育图直观表示,作为营养状况评估指标。
2、神经运动发育有条件的医院应于新生儿出生3天做新生儿行为神经测定(NBNA)检查,若异常2周后复查。
早产儿在纠正胎龄40周开始进行第1次NBNA评估,随后每月可选择做52项检查、丹佛发育筛查测验(DDST)、Pebody、Gesell 发育量表或Bayley发育量表检查,了解发育状况、伤残程度及康复效果,以期早期干预,减轻脑损伤后遗症程度。
3、听觉对以下属于听力障碍的高危儿进行脑干听觉诱发电位监测:有儿童期听力障碍家族史、先天性围产期影响听力的感染(TORCH)、先天性头部和颈部畸形、出生体重<1500g、需要换血治疗的高胆红素血症、细菌性脑膜炎、严重的围产期窒息或使用过耳毒性药物(呋塞米、庆大霉素、万古霉素)。
4、视觉对以下早产儿进行眼底筛查:①出生胎龄≤34周或出生体重<2kg的早产儿;②出生体重≥2kg的新生儿,但病情危重曾经接受机械通气、持续气道正压通气(CPAP)或吸氧时间长者。
首次检查应在生后第4~6周或矫正胎龄32周开始。
一般随访至矫正胎龄42~45周,以视网膜完全血管化或病变静止,瘢痕化或已接受治疗为随访中止时间。
另外对患有先天感染和窒息的患儿也应进行眼科检查并随访。
5、认知发育语言发育和视觉注意力是很好的智力早期指标,可以帮助识别有认知障碍的患儿。
婴儿期很难进行认知能力的评估。
桂阳县新生儿访视技术规一、目的定期对新生儿进行健康检查,宣传科学育儿知识,指导家长做好新生儿喂养、护理和疾病预防,并早期发现异常和疾病,及时处理和转诊。
降低新生儿患病率和死亡率,促进新生儿健康成长。
二、服务对象辖区居住的新生儿。
三、容与方法(一)访视次数1.正常足月新生儿访视次数不少于2次。
(1)首次访视:在出院后7日之进行。
如发现问题应酌情增加访视次数,必要时转诊。
(2)满月访视:在出生后28~30日进行。
新生儿满28天后,结合接种乙肝疫苗第二针,在乡镇卫生院、社区卫生服务中心进行随访。
2.高危新生儿根据具体情况酌情增加访视次数,首次访视应在得到高危新生儿出院(或家庭分娩)报告后3日进行。
符合下列高危因素之一的新生儿为高危新生儿。
(1)早产儿(胎龄<37周)或低出生体重儿(出生体重<2500克)。
(2)宫、产时或产后窒息儿,缺氧缺血性脑病及颅出血者。
(3)高胆红素血症。
(4)新生儿肺炎、败血症等严重感染。
(5)新生儿患有各种影响生活能力的出生缺陷(如唇裂、腭裂、先天性心脏病等)以及遗传代谢性疾病。
(6)母亲有异常妊娠及分娩史、高龄分娩(≥35岁)、患有残疾(视、听、智力、肢体、精神)并影响养育能力者等。
(二)访视容1.问诊(1)孕期及出生情况:母亲妊娠期患病及药物使用情况,孕周、分娩方式,是否双(多)胎,有无窒息、产伤和畸形,出生体重、身长,是否已做新生儿听力筛查和新生儿遗传代谢性疾病筛查等。
(2)一般情况:睡眠、有无呕吐、惊厥,大小便次数、性状及预防接种情况。
(3)喂养情况:喂养方式、吃奶次数、奶量及其它存在问题。
2.测量(1)体重1)测量前准备:每次测量体重前需校正体重计零点。
新生儿需排空大小便,脱去外衣、袜子、尿布,仅穿单衣裤,冬季注意保持室温暖。
2)测量方法:称重时新生儿取卧位,新生儿不能接触其它物体。
使用杠杆式体重计称重时,放置的砝码应接近新生儿体重,并迅速调整游锤,使杠杆呈正中水平,将砝码及游锤所示读数相加;使用电子体重计称重时,待数据稳定后读数。
儿童保健部高危儿随访制度
一、随访的对象
1.本院新生儿科、新生儿重症监护室住院的新生儿出院后需要高危随访的儿童。
2.外院转诊至高危儿门诊符合我院高危儿管理范围的儿童。
二、随访要求
1.按照相关技术要求,严格按照随访频次(1-6个月:1月/次,6-12个月:
2月/次,1岁-2岁:3月/次)和随访内容进行随访,并做好记录。
2.本院住院新生儿,在出院后一个月内进行随访。
3.及时完成相关随访记录。
三、随访资料管理
随访人员全面负责随访表、卡、册的记录、统计、分析、上报及年度资料归档。
高危儿管理要求高危儿童保健管理要求为认真做好高危儿童管理工作,使具有不同因素的高危儿童得到不同的医疗保健服务,以降低婴儿脑性瘫痪、智力低下、癫痫和感知觉障碍发生率及营养性疾病等常见病的患病率和死亡率,提高儿童健康水平。
一、高危儿童管理对象(一)高危新生儿:高危新生儿是指在胎儿期和新生儿期及其后的发育期中存在着对婴幼儿身心发育的危险因素的活产儿称为高危新生儿。
高危因素包括:1、染色体畸形、各种先天性疾患;2、早产(胎龄,37周)、过期产儿(胎龄,42周);3、低出生体重(出生体重,2500克),巨大(出生体重>4000克);4、宫内、产时或产后发生过窒息,Apgar评分,7分;5、黄疸过深或黄染15天不退及因黄疸住院治疗;6、新生儿期曾患有中、重度感染性疾病;7、生母患有代谢性疾病、传染病、性病及各种中、重度妊娠合并症;8、生母有异常妊娠及分娩史:自然流产,2次、围产儿死亡、出生缺陷及脑瘫儿、不孕症、或分娩年龄初产,35岁,经产,40岁;9、生母孕早期患有病毒感染,服用过对胎儿有影响的药物,接触过放射线、可疑致畸物质及职业毒物,吸毒、酗酒等不良习惯;10、剖宫产。
(二)体弱儿:1、满月增磅小于600克2、中重度营养不良;3、贫血;4、活动期佝偻病;5、先天性心脏病及先天性代谢疾病;6、先天性听力损害。
(三)单纯性肥胖儿:超过按身长体重所测标准体重20%,分为轻度、中度、重度肥胖。
二、高危儿童保健管理流程(一)筛查与评估各级医疗保健机构儿童保健门诊在新生儿满月登记建立7岁以下儿童健康检查记录表及进行定期健康检查时,应详细询问病史,认真进行新生儿可疑脑损伤筛查、体格检查及生长发育监测评估,以早期发现高危儿童。
(二)转诊要求:1、各乡镇卫生院、社区卫生服务中心要对新生儿初次体检时发现的高危新生儿、儿童定期体检时发现的体弱儿及肥胖儿进行登记,并认真告知家长,填写“高危儿童转诊报告单”转至县妇幼保健院儿保门诊作进一步检查和评估。
乙型肝炎病毒感染高危新生儿的随访和干预研究摘要:“乙肝”,是一种传染病,由乙型肝炎病毒感染(hepatitis B virus,HBV)引起,以肝脏病变为主。
肝脏是人体最大的消化腺(消化腺是指分泌消化液的腺体),也是人体新陈代谢过程中,最活跃的器官,具有参与消化、新陈代谢、免疫和体内营养储存等重要功能。
关键词:乙型肝炎,传染,预防引言:新生儿感染乙肝是对于刚刚出生的儿童来说的新生儿期非常严重的疾病。
宝宝会出现吃奶差的情况,临床表现为恶心、呕吐、大便发绿、孩子食欲差,会影响到宝宝的生长发育情况,主要是影响宝宝的体重增长。
新生儿感染可由多种原因造成,与成人相比,新生儿各个系统发育还不是十分完善,因此免疫系统容易受到影响从而感染病毒。
乙肝可能会影响患儿的身体发育等,因此在新生儿患病后要特别注意治疗。
一、HBV感染的临床诊断慢性HBV感染是指HBsAg阳性持续6个月以上。
如果肝功能正常,称为慢性HBV携带;如果肝功能异常,且排除其他原因,则诊断为慢性乙型肝炎,慢性HBV携带者每6―12个月需复查肝功能和其他必要检查。
HBV母婴传播,即HBsAg阳性孕产妇将HBV传给子代,主要发生在分娩过程中和分娩后,而垂直传播(分娩前的宫内感染)感染率检测乙型肝炎血清学标志物,HBsAg、乙型肝炎表面抗体(抗.HBs)、HBeAg、乙型肝炎e抗体(抗-HBe)以及乙型肝炎核心抗体(抗.HBc),可判断有无感染或有无免疫力。
HBeAg阳性是病毒复制活跃、病毒载量高的标志,传染性强。
抗-HBs是中和抗体,血清抗一HBs水平≥10mIU/ml即具有保护力。
荧光实时定量PCR技术检测HBVDNA水平,可反映病毒载量的高低。
然而,30%左右的孕妇HBsAg阳性而HBeAg阴性者(俗称小三阳),甚至少数HBeAg阳性者(俗称大三阳),HBVDNA低于检测下限,即所谓“HBVDNA阴性”,但血液中仍有HBV,具有传染性。
因此,孕妇HBsAg阳性时,无论其HBVDNA水平高低,甚至是“阴性”,其新生儿如不采取免疫预防,均有感染的可能性。
附件2江苏省高危新生儿分类分级管理规定(试行)为贯彻落实《中华人民共和国母婴保健法》和《江苏省实施<中华人民共和国母婴保健法>办法》,进一步做好儿童健康管理工作,加强高危新生儿的筛选和早期干预,降低新生儿死亡率以及智力低下、脑瘫等疾病发生率,提高出生人口素质和儿童健康水平,依据《全国儿童保健工作规范(试行)》及相关技术规范,制定本规定。
一、高危新生儿概念高危新生儿是指在胎儿期、分娩期和新生儿期存在影响儿童身心健康高危因素的新生儿。
二、高危新生儿分类根据各种高危因素对儿童生长发育影响程度不同,将高危新生儿分为A、B 两类(表1)。
各地可根据实际情况进行适当调整。
表1 江苏省高危新生儿分类表三、管理分级原则上,乡镇卫生院/社区卫生服务中心,负责高危新生儿的筛查,并对筛查出的高危新生儿进行登记管理。
村卫生室/社区卫生服务站配合乡镇卫生院/社区卫生服务中心做好高危新生儿的筛查工作。
A类高危新生儿,一般由县(市、区)妇幼保健机构接诊并进行专案管理。
对评估结果可疑或者阳性者,由本机构进行干预治疗;本机构无力治疗的,转诊至有关医疗机构专科门诊进行诊疗。
B类高危新生儿,一般由市级及以上妇幼保健机构接诊并进行专案管理,必要时转诊至有关医疗机构专科门诊。
对同时存在三项及以上A类高危因素者转为B类高危新生儿进行管理。
四、服务流程和管理要求(一)高危新生儿的筛查乡镇卫生院/社区卫生服务中心、村卫生室/社区卫生服务站等基层医疗卫生人员在进行规定的健康检查时,通过询问家长或查阅有关病历资料,筛查高危新生儿并进行登记和分类。
(二)高危新生儿的转诊、接诊乡级基层儿保门诊等按照高危新生儿分类,填写高危新生儿转诊单,并指导和督促家长带孩子前往相关机构作进一步确诊与专案管理。
基层儿保门诊对转出后的高危新生儿要做好追踪随访工作。
接诊高危新生儿的机构应对基层转诊的高危新生儿做全面检查,并按规定进行专案管理。
在收案管理期间,完成对高危新生儿的定期健康检查。