消化性溃疡发病机制临床表现及药物治疗
- 格式:docx
- 大小:21.24 KB
- 文档页数:6



消化性溃疡名词解释消化性溃疡是指胃或十二指肠黏膜发生的溃疡形成,主要是由于胃酸和胃蛋白酶的作用引起的胃壁受损。
这种溃疡常常导致疼痛和不适感,并可能引发其他严重的并发症。
消化性溃疡的主要原因是胃酸和黏膜膜层损伤的失衡。
胃酸是胃液中的一种强酸,主要由胃腺细胞分泌,用于帮助消化食物和杀死病菌。
然而,当胃壁的胃黏液层受损时,胃酸可能会渗透到黏膜下层,导致溃疡形成。
消化性溃疡的常见症状包括上腹部疼痛和不适感,疼痛常常在就餐后数小时开始,夜间更加严重。
其他症状可能包括恶心、呕吐、胃灼热感和食欲不振。
有些人可能体验到黑便或呕血等严重症状,这可能是消化性溃疡引发的并发症,需要立即就医。
消化性溃疡的诊断通常通过临床症状、内镜检查和组织活检来确认。
医生可能会采用胃酸抑制剂和抗生素来治疗溃疡,并建议患者改变饮食和生活方式,以帮助胃黏液层修复和预防溃疡复发。
除了胃酸的过度分泌和黏膜层损伤之外,许多其他因素也可能增加患消化性溃疡的风险。
这些因素包括长期使用非甾体类抗炎药物(NSAIDs)如阿司匹林和布洛芬,感染幽门螺杆菌,吸烟和酗酒,以及与应激相关的情绪不良。
消化性溃疡可以在胃部或十二指肠的任何位置发生。
位于胃部的溃疡称为胃溃疡,位于十二指肠的溃疡称为十二指肠溃疡。
十二指肠溃疡比较常见,占所有消化性溃疡的80%。
治疗消化性溃疡的目标是减轻症状,促进溃疡愈合并预防复发。
这可以通过使用酸抑制剂,如质子泵抑制剂或H2受体拮抗剂来降低胃酸分泌。
此外,医生可能还会根据幽门螺杆菌感染的情况来开具适当的抗生素。
在治疗消化性溃疡的同时,患者还应该改变饮食和生活方式,以帮助胃黏液层愈合。
建议患者避免辛辣食物、咖啡、浓茶和酒精等刺激性食物,避免吸烟和饮酒,控制应激并保持良好的饮食习惯。
通过依从医生的治疗计划和改变生活方式,大多数人能够成功治疗和管理消化性溃疡。
然而,如果溃疡无法控制或出现严重并发症,可能需要进行手术治疗。
总结而言,消化性溃疡是由于胃酸和黏膜层损伤的失衡引起的胃或十二指肠黏膜溃疡形成。





临床医学理论内科学知识点:消化性溃疡2017临床医学理论内科学知识点:消化性溃疡消化性溃疡主要指发生在胃和十二指肠的慢性溃疡,即胃溃疡和十二指肠溃疡,因溃疡形成与胃酸/胃蛋白酶的消化作用有关而得名。
溃疡的黏膜缺损超过黏膜肌层,不同于糜烂。
【病因和发病机制】在正常生理情况下,胃十二指肠黏膜经常接触有强侵蚀力的胃酸和在酸性环境下被激活、能水解蛋白质的胃蛋白酶,此外,还经常受摄人的各种有害物质的侵袭,但却能抵御这些侵袭因素的损害,维持黏膜的完整性,这是因为胃、十二指肠黏膜具有一系列防御和修复机制。
目前认为,胃十二指肠黏膜的这一完善而有效的防御和修复机制,足以抵抗胃酸/胃蛋白酶的侵蚀。
一般而言,只有当某些因素损害了这一机制才可能发生胃酸/胃蛋白酶侵蚀黏膜而导致溃疡形成。
近年的研究已经明确,幽门螺杆菌和非甾体抗炎药是损害胃十二指肠黏膜屏障从而导致消化性溃疡发病的最常见病因。
少见的特殊情况,当过度胃酸分泌远远超过黏膜的防御和修复作用也可能导致消化性溃疡发生。
(一)幽门螺杆菌(二)非甾体抗炎药(三)胃酸和胃蛋白酶(四)其他因素包括:①吸烟②遗传③急性应激④胃十二指肠运动异常消化性溃疡是一种多因素疾病,其中幽门螺杆菌感染和服用NSAID是已知的主要病因,溃疡发生是黏膜侵袭因素和防御因素失平衡的结果,胃酸在溃疡形成中起关键作用。
【临床表现】上腹痛是消化性溃疡的主要症状,但部分患者可无症状或症状较轻以至不为患者所注意,而以出血、穿孔等并发症为首发症状。
典型的消化性溃疡有如下临床特点:①慢性过程,病史可达数年至数十年;②周期性发作,发作与自发缓解相交替,发作期可为数周或数月,缓解期亦长短不一,短者数周、长者数年;发作常有季节性,多在秋冬或冬春之交发病,可因精神情绪不良或过劳而诱发;③发作时上腹痛呈节律性,表现为空腹痛即餐后2~4小时或(及)午夜痛,腹痛多为进食或服用抗酸药所缓解,典型节律性表现在DU多见。
(一)症状上腹痛为主要症状,性质多为灼痛,亦可为钝痛、胀痛、剧痛或饥饿样不适感。
一、实训背景消化性溃疡是临床常见病,其发病机制复杂,治疗方法多样。
为了提高我们对于消化性溃疡的认识和诊疗能力,我们进行了为期一周的消化性溃疡实训。
本次实训主要包括理论学习和临床实践两部分。
二、实训内容1. 理论学习(1)消化性溃疡的定义、病因、发病机制消化性溃疡是指胃或十二指肠黏膜发生慢性溃疡的疾病。
病因主要包括幽门螺杆菌感染、胃酸分泌过多、黏膜防御功能降低等。
发病机制主要是胃酸和胃蛋白酶对黏膜的消化作用,以及黏膜防御功能的降低。
(2)消化性溃疡的临床表现、诊断与鉴别诊断消化性溃疡的临床表现包括上腹部疼痛、反酸、嗳气、恶心、呕吐等。
诊断主要依靠临床表现、实验室检查和影像学检查。
鉴别诊断包括胃炎、胃食管反流病、胃癌等。
(3)消化性溃疡的治疗方法消化性溃疡的治疗主要包括药物治疗、手术治疗和饮食治疗。
药物治疗包括抑制胃酸分泌、根除幽门螺杆菌、保护胃黏膜等。
手术治疗适用于溃疡穿孔、出血等并发症。
2. 临床实践(1)病例分析通过分析消化性溃疡的典型病例,我们了解了消化性溃疡的临床表现、诊断与鉴别诊断。
同时,我们还学习了消化性溃疡的治疗方案。
(2)操作技能训练在实训过程中,我们进行了以下操作技能训练:1)胃镜检查:掌握了胃镜检查的适应症、禁忌症、操作步骤和注意事项。
2)幽门螺杆菌检测:学习了快速尿素酶试验、呼气试验等检测方法。
3)胃液分析:了解了胃液分析的意义、方法、正常值和临床意义。
4)药物治疗:掌握了消化性溃疡的常用药物及其作用机制。
(3)临床实习在实习过程中,我们跟随导师进行了消化性溃疡患者的查房、诊断、治疗等工作,提高了临床诊疗能力。
三、实训收获1. 提高了我们对消化性溃疡的认识,掌握了消化性溃疡的病因、发病机制、临床表现、诊断与鉴别诊断、治疗方法等。
2. 提高了我们的临床诊疗能力,学会了消化性溃疡的查房、诊断、治疗等工作。
3. 增强了我们的团队合作意识,学会了与患者、同事、导师之间的沟通与协作。
4. 培养了我们的责任感,学会了对待患者的关爱和尊重。
消化性溃疡
主要指发生在胃和十二指肠的溃疡,即胃溃疡和十二指肠溃疡。
病因及发病机制:消化性溃疡是多因素致病,是黏膜攻击因子和防御因子之间失平衡的结果。
1防御因子
胃十二指肠黏膜自腔内向外几层构成了防御机制:
①胃黏液屏障;
②碳酸氢盐分泌;
③细胞再生,维持上皮细胞完整性;
④黏膜血流;
⑤前列腺素E和表皮生长因子:前列腺素E具有细胞保护、促黏膜血流、增加黏液和碳酸氢盐分泌的作用;表皮生长因子可以促进上皮再生。
2攻击因子
包括:
①胃酸与胃蛋白酶:遗传、饮食、精神因素、胃排空延缓、以及慢病(如肝硬化、肺心病、尿毒症、充血性心衰等)均可使胃酸分泌增加,卓-艾综合征(胃泌素瘤)是一种少见的内分泌肿瘤,刺激胃酸大量释放;
②胃黏膜幽门螺旋杆菌感染;
③药物:特别是非甾体抗炎药(NSAIDs),通过抑制环氧合酶减少前列腺素E合成,其他如糖皮质激素、某些抗肿瘤药、口服铁剂或氯化钾等可直接损害黏膜屏障,氯吡格雷延缓溃疡的愈合;
④应激:严重创伤、大手术、大面积烧伤、颅脑病变及多脏器功能衰竭等引起胃黏膜缺血、缺氧,使得屏障功能和修复能力受损;⑤十二指肠内容物反流,其中胆盐、磷脂酶A和胰酶等破坏胃黏膜屏障;
⑥吸烟,胃黏膜血流量下降;
⑦酒精,直接破坏黏膜屏障。
其中胃酸、Hp和NSAIDs是最主要的病因
3消化性溃疡的发病机制
①胃酸在溃疡形成中起到关键作用,即“无酸不溃疡”。
②幽门螺杆菌感染,约90%的十二指肠溃疡和80%的胃溃疡均由Hp感染所致。
Hp破坏胃黏膜屏障(“屋顶”),致使H+反向弥散(“漏雨”),即“屋漏学说”。
根除Hp,修复“屋顶”,可以显著降低PU的复发率。
③黏膜屏障的完整性受到破坏,修复能力下降,以药物性溃疡和应激性溃疡为代表。
这些因素叠加增加发病风险,如Hp阳性患者长期服用阿司匹林,增加PU或胃黏膜损伤的风险,建议先根除Hp。
临床表现
1典型表现
上腹痛并有如下特点:
①慢性病程:病程可达数年至数十年。
②复发性:反复发作,常有季节性,常在秋冬及冬春之交发病。
③节律性:十二指肠溃疡常表现为饥饿痛(两餐之间出现上腹痛,持续至下餐进餐后缓解)、夜间痛或清晨痛;胃溃疡表现为餐后痛(餐后约1h 出现,持续1~2h后缓解)
2、不典型表现
缺乏上述特异性表现,仅为无规律上腹隐痛或不适,可伴上腹胀、灼热、恶心等消化不良症状;部分患者(特别是老年患者、糖尿病患者)可无症状,而是以上消化道出血、穿孔等PU并发症就诊。
3、体征局限性上腹压痛。
并发症
1.出血
为最常见的并发症,表现与出血量和出血速度有关。
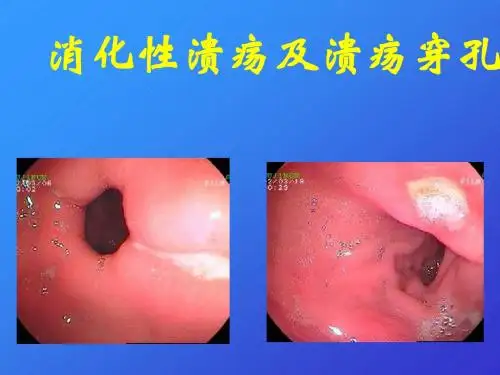
2.穿孔
溃疡穿透浆膜层。
3.幽门梗阻
胃溃疡或幽门管溃疡引起。
4.癌变
少数胃溃疡(少于1%)可发生癌变,见于45岁以上慢性胃溃疡患者。
治疗
对消化性溃疡治疗的目的是:
①缓解症状;
②治愈和促进溃疡愈合;
③防止严重并发症;
④防止溃疡复发。
非药物治疗
避免劳累和精神紧张,注意饮食规律,消除能够去除的攻击因子,如停用胃黏膜损害药物、戒烟酒。
药物治疗
1根除Hp治疗
根除Hp不但可以促进溃疡愈合,而且可以预防溃疡复发。
因此,只要是有Hp感染的PU,无论初发或复发、活动期或愈合期、有无并发症,均应根除Hp。
根除幽门螺杆菌感染的方案
注意:
1)Hp根除率不足90%。
治疗失败者隔3~6月后补救治疗。
2)阿莫西林、呋喃唑酮和四环素的耐药率很低;而克拉霉素、甲硝唑和左氧氟沙星的耐药率高(不可重复应用)。
1抑制胃酸治疗
所谓抑酸药,就是抑制胃酸分泌的药物
包括:质子泵抑制剂、H2受体拮抗剂、胆碱受体阻断剂、胃泌素受体阻断剂
H2受体拮抗剂(H2RA)可以有效地抑制基础胃酸分泌,但是对于餐后的最大胃酸分泌的抑制作用不如PPI。
长期服用PPI可出现夜间“酸突破”现象。
常用方案:
①DU(十二指肠溃疡);常规剂量的PPI早餐前1次,H2RA晚餐后1次,4周;对于HP感染者,2周HP根除治疗+2周抑酸治疗,之后不需要维持抑酸治疗;对于非HP感染者,4 周抑酸治疗+12周维持治疗(H2HA晚餐后1次),旨在降低溃疡复发。
②GU(胃溃疡):在GU发病机制中,黏膜防御机制减退较DU突出,对于HP感染者应根除治疗,然后抑酸治疗4-6周。
对于非Hp感染者,抑酸剂(H2RAbid,或PPI qd)6-8 周,加用胃黏膜保护剂。
3抗酸药及胃黏膜保护剂
①抗酸药:所谓抗酸,就是中和酸
多为弱碱性药物,可即刻中和或吸附胃酸,减轻疼痛(如碳酸氢钠、三硅酸镁);同时还具有黏膜保护作用(如氢氧化铝、铝碳酸镁、硫糖铝等)。
抗酸药通常作为对症药物短期服用,多在上腹痛前、腹痛时;铝碳酸镁还能够可逆性结合胆酸,可用于胆汁反流性损害(晚上服)。
②黏膜保护剂:具有增强黏膜抗损伤能力和加速溃疡愈合的作用,有前列腺素类似物(米索前列醇、恩索前列素等)、吉法酯(每片400mg中含吉法酯50mg和铝硅酸镁50mg)、替普瑞酮、瑞巴派特、铋盐等。
铋盐(枸橼酸铋钾、胶体果胶铋)在酸件环境下能与溃疡基底膜坏死组织上的蛋白质结合,形成一层保护膜覆盖干溃疡表面,并有杀伤Hp、抑制Hp分泌的酶的作用。
米索前列醇用于NSAIDs引起的胃黏膜损害,但腹泻、腹痛、呕吐等胃肠道不良反应使得许多患者难以耐受,所以对于必须长期服用阿司匹林的患者首选同时服用PP1。
③复方制剂:多种抗酸剂和黏膜保护剂组成复方药物。
用药注意
(1)根除Hp用药前权衡全身情况,核查患者用药记录单,避免出现药物不良反应。
例如他汀类药物与克拉霉素同服增加肌溶解风险,可暂时停服。
(2)服用最高剂量二甲双胍的糖尿病患者,长期服用PPI,可导致维生素B12缺乏,需要补充。
(3)使用抗酸剂和铋剂,要注意:①肾功能情况;②询问排便情况,如氢氧化铝凝胶和铋剂有便秘作用,铝碳酸镁有轻泻或便秘作用;③老年人长期服用氢氧化铝片或凝胶时,可影响肠道吸收磷酸盐,导致骨质疏松;铝盐吸收后沉积于脑,可引起老年性痴呆;骨折患者不宜服用;阑尾炎或急腹症时,服用氢氧化铝制剂可使病情加重,可增加阑尾穿孔的危险,应禁用。
(4)抗酸药、铋盐、氢氧化铝凝胶和铝碳酸镁等形成保护膜制剂不要餐后服用,多在上腹痛前、腹痛时临时服用;不要与铁剂、钙剂及喹诺酮类等多种药物合用,以免影响药物
(5)溃疡活动期应停用胃黏膜损害药物,如NSAIDs;如果需要服用这些药物,应事先询问消化道疾病史和有无出血、上腹痛等病史;并先行根除Hp治疗;可选用胃肠损害相对小的药物,或最小有效剂量,或联合使用抑酸药物(如H2RA,PPI)。
患者教育
(1)生活规律,按时进餐,每餐8分饱,可在两餐之间加餐;避免食用一些刺激胃酸分泌的食物(如红薯);采取分餐制避免再感染。
戒烟酒。
(2)如出现季节性(如秋冬、冬春)上腹不适,可每晚服用维持量H2RA。
(3)需告知患者Hp根除方案的潜在不良反应及用药依从性的重要性。