抗菌药物管理与案例分析
- 格式:ppt
- 大小:1.45 MB
- 文档页数:43



4.571-针对抗菌药物使用强度整改的PDCA案例(心内3病区)抗菌药物的合理使用情况通常反映在使用强度及使用率上。
抗菌药物使用强度(DDD是指限定日剂量,它是抗菌药物合理使用管理中的一项重要指标。
我科既往在抗菌药物的使用强度方面基本无扣分情况,但从2015年1月份开始存在扣分,影响我科质控考核,经过科室内部质控小组开会分析讨论后总结经验教训,利用PCDA循环制定整改措施进行整改后,我科抗菌药物使用强度从2015年3月至6月持续达标,现将具体PDCA过程总结如下。
一、P-plan(一)分析现状、发现问题从2015年1月份开始医院对医疗质量考核情况进行通报后,发现我科抗菌药物使用强度明显超标,目标值28.77,1月份实际值40.46,2月份实际值35.73。
见表1。
表1我科2015年1-2月份抗菌药物用强度(二)查找原因针对我科抗菌药物使用强度超标情况科内召开质控会议进行分析,寻找原因,见表2、图1、图2。
图1抗菌药物使用强度超标的原因分析表2导致抗菌药物DDD 超标的主要原因原 因频次累计百分比医务人员对于DDD 勺概念模糊,对药物的DDD628.57% 不熟悉各种抗菌药物的DDD 不同 5 52.38% 医务人员未认识到DDD 的重要性 4 71.43% 用药无考虑药物DDD 勺习惯 3 85.71% 抗菌药物的种类较多 2 95.24% 存在经验用药1100.00%管埋因素俣务人员抗菌药物使用强度超标图2柏拉图分析DDD超标原因根据80/20原则,经过分析可见主要原因在于:a)对各种抗菌药物的DDD不熟悉,概念模糊;b)各种抗菌药物的DDD不同;c)医务人员未认识到DDD勺重要性。
(三)制定目标针对抗菌药物使用强度超标情况进行整改, 力求在抗菌药物DDD方面达标,做到低于目标值。
、D-do(一)针对主要原因制定改进措施1.科内质控小组切实负责,发挥相应职能2.制定整改计划及任务分配,见图4。

药理之案例分析案例分析:抗菌药物耐药性问题背景:某医院的感染科收到一名患者的临床样本,显示其感染部位为大肠杆菌感染。
大肠杆菌是一种常见的细菌,常导致尿道感染、呼吸道感染和消化道感染等。
然而,在此患者的情况中,大肠杆菌对多种抗生素产生了耐药性,给治疗带来了困难。
问题:为何大肠杆菌对多种抗生素产生了耐药性?如何处理该患者的感染?分析:1.原因分析:- 滥用抗生素:抗生素的不适当和滥用使用是导致细菌产生耐药性的主要原因之一。
如果患者使用抗生素时不按照医嘱进行使用,或者过度使用、滥用抗生素,会增加细菌对药物的抗性。
- 培养基选择:耐药性是一种细菌进化的产物,细菌在特定环境中对药物的抗性会得到选择和发展。
如果患者在使用抗生素之前存在过大肠杆菌感染,细菌在抗生素非存在的环境中可能已经发展出耐药性,进而传播给他人。
- 基因传递:细菌通过基因传递可以获得抗生素耐药性。
大肠杆菌在基因传递方面具有优势,它可以通过共享质粒和转化等方式,在细菌之间传递耐药基因。
如果大肠杆菌和其他耐药菌株接触过,耐药基因可以在不同菌株之间传播。
2.解决方案:- 选择有效的抗生素:针对该患者感染的大肠杆菌,医生需要根据细菌的药物敏感性测试结果选择有效的抗生素。
药物敏感性测试是通过将细菌培养在药物含有的培养基中,观察细菌的生长状态来判断细菌对抗生素的敏感性。
- 组合治疗:在治疗耐药性大肠杆菌感染时,可能需要采用多种抗生素的组合治疗。
组合治疗可以增加细菌对抗生素的敏感性,减少细菌产生耐药性的机会。
- 预防措施:为了避免细菌耐药性的进一步加剧,医生需要加强抗生素的合理使用和管理。
减少滥用抗生素的现象,遵循抗生素的使用指导,只在需要时使用抗生素,以减少大肠杆菌等细菌的耐药性发展。
结论:感染科医生应对大肠杆菌耐药性问题给予足够的重视。
通过选择有效的抗生素和合理的治疗方案,可以有效地处理该患者的感染。
此外,医生还需要加强抗生素的合理使用和管理,预防细菌耐药性的进一步加剧。

1氨苄青霉素:给药方案不当病例】患者,男,42岁,急性细菌性中耳炎。
处方给予0.9%生理盐水500mL氨苄青霉素6.0g 静滴,每天1 次。
【用药分析】氨苄青霉素半衰期短,为时间依赖性抗生素,一天一次给药根本无法满足抗菌要求,反而易引起耐药菌产生。
其杀菌效果主要取决于血药浓度超过最低抑菌浓度(MIC)的时间,使其24小时内血药浓度高于致病菌MIC至少60%勺时间,或者一个给药间隔期内超过MIC时间必须大于40%~50%方可达到良好的杀菌效果。
氨苄青霉素无抗菌后效应(PAE,其用药原则是将时间间隔缩短,而不必每次大剂量给药。
当血药浓度达到MIC4~5倍时,再增大药物剂量,抗菌效力并不增加,反而增大其毒副作用。
一般3~4个半衰期给药一次,日剂量分3~4次给药。
宜采用0.9%氨化钠100 mL,氨苄青霉素2.0g静滴,每天3次。
2喹诺酮:溶媒选择不当病例】患者,男,20岁,泌尿系感染。
处方给予0.9%生理盐水100 mL依诺沙星0.2g 静滴,每天2次。
用药分析】依诺沙星、培氟沙星、氟罗沙星等氟喹诺酮类注射剂具酸碱两性,为大分子物质,用生理盐水等含氯离子的强电解质溶液等稀释,因为与氯离子反应产生白色沉淀,不宜合用。
宜用5%或10%葡萄糖100mL稀释后溶解,缓慢滴注60分钟以上,滴完后继接其他含氯离子溶液。
输液前顺用葡萄糖注射液冲洗,以免输液管内余液析出沉淀。
3配伍不当须提防病例】患者,女,46岁,肺部感染、荨麻疹。
处方给予0.9%氯化钠100mL头抱曲松2.0g静滴,每天1次;10%葡萄糖100mL葡萄糖酸钙20mL静滴,每天1 次。
用药分析】头抱曲松不能与含钙注射液配伍。
头抱曲松钠不能与含钙注射液混合后静脉注射或静脉滴注。
这是因为头抱曲松钠为阴离子,极易与阳离子钙形成不溶性沉淀,属化学配伍禁忌。
且由于头抱曲松具有良好通透性,在肝、胆、脑、肾组织中浓度高,使头抱曲松钙沉积于上述重要器官引起结石、血栓栓塞形成而导致严重不良反应的发生。


4.5.7.1-针对抗菌药物使用强度整改的PDCA案例(心内3病区)抗菌药物的合理使用情况通常反映在使用强度及使用率上。
抗菌药物使用强度(DDD)是指限定日剂量,它是抗菌药物合理使用管理中的一项重要指标.我科既往在抗菌药物的使用强度方面基本无扣分情况,但从2015年1月份开始存在扣分,影响我科质控考核,经过科室内部质控小组开会分析讨论后总结经验教训,利用PCDA循环制定整改措施进行整改后,我科抗菌药物使用强度从2015年3月至6月持续达标,现将具体PDCA过程总结如下。
一、P-plan(一)分析现状、发现问题从2015年1月份开始医院对医疗质量考核情况进行通报后,发现我科抗菌药物使用强度明显超标,目标值28。
77,1月份实际值40。
46,2月份实际值35.73.见表1.表错误!未定义书签。
我科2015年1—2月份抗菌药物用强度月份实际使用强度目标强度1 40.46 28.772 35.73 28。
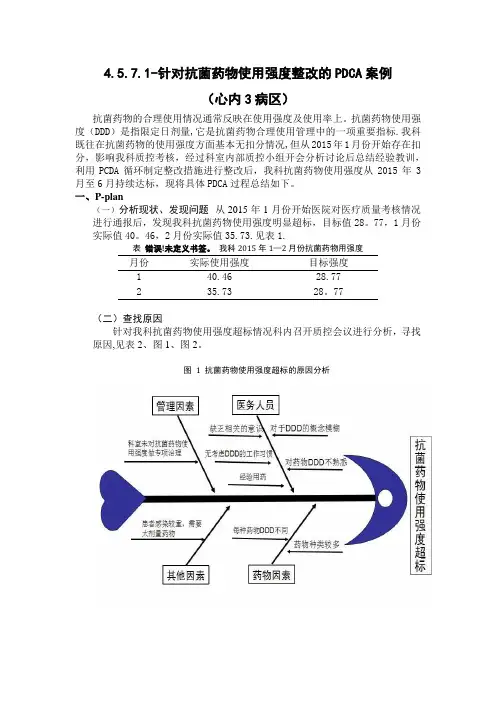
77(二)查找原因针对我科抗菌药物使用强度超标情况科内召开质控会议进行分析,寻找原因,见表2、图1、图2。
图 1 抗菌药物使用强度超标的原因分析表 1 导致抗菌药物DDD超标的主要原因原因频次累计百分比医务人员对于DDD的概念模糊,对药物的DDD不熟悉 6 28。
57%各种抗菌药物的DDD不同 5 52.38%医务人员未认识到DDD的重要性 4 71.43%用药无考虑药物DDD的习惯 3 85。
71%抗菌药物的种类较多 2 95.24%存在经验用药 1 100.00%图错误!未定义书签。
柏拉图分析DDD超标原因根据80/20原则,经过分析可见主要原因在于:a)对各种抗菌药物的DDD不熟悉,概念模糊;b)各种抗菌药物的DDD不同;c)医务人员未认识到DDD的重要性。
(三)制定目标针对抗菌药物使用强度超标情况进行整改,力求在抗菌药物DDD方面达标,做到低于目标值.二、D—do(一)针对主要原因制定改进措施1.科内质控小组切实负责,发挥相应职能。

抗菌药物处方专项点评中的典型案例分析与改进对策总结出典型问题,并分析原因提出改进方法。
结果22 029张处方中不合理处方336张,占1.53%。
不合理类型主要分布为:用法、用量不适宜的占27.98%,遴选的药品不适宜的占23.21%,有配伍禁忌或不良相互作用的占17.56%,适应证不适宜的占11.01%,未写临床诊断或临床诊断书写不全占8.33%,无适应证用药的占7.44%。
结论通过对门急诊抗菌药物处方专项点评中的典型问题进行总结分析并提出改进方法,促进了医院门急诊抗菌药物的合理使用,但在抗菌药物管理及处方专项点评方面仍存在一定的问题,需进一步探索和改进抗菌药物管理的长效机制。
[关键词]抗菌药物;处方专项点评;典型案例;改进对策抗菌药物的临床应用越来越广泛,是治疗及预防各种细菌感染的首选药物,然而近年全球出现的抗菌药物不合理使用现象,导致越来越多细菌耐药菌株的产生。
对此世界各国都采取了一系列的管理措施,我国也相继发布了《抗菌药物临床应用管理办法》,并实施了为期3年的医疗机构抗菌药物专项整治活动,其中抗菌药物处方专项点评是加强医疗机构抗菌药物临床应用管理和提高合理用药水平的重要手段,我院在此項工作中积累了一定的经验,并形成了在抗菌药物专项点评中发现问题、解决问题的良性循环模式,现将我院抗菌药物专项点评实践中总结的管理经验作一介绍,以期与广大药师交流,促进抗菌药物临床合理应用,为建立抗菌药物临床应用管理的长效机制提供依据。
1.资料与方法1.1一般资料选择2015年1月至12月门急诊抗菌药物处方,每月以处方号为基准,利用美康PASS软件随机抽样,科室覆盖门急诊全部科室,时间覆盖月份每一天,按25%具有抗菌药物处方权的医师固定数量抽样,固定抽样数50份/人,共计22 029张。
1.2点评方法以卫生部颁布的《医院处方点评管理规范(试行)》为审核标准,参考《抗菌药物临床应用指导原则》《广西壮族自治区医疗机构抗菌药物合理应用管理规范(试行)》、药品说明书等相关资料,对随机抽取的处方进行分析点评,最后导出并用EXCEL2007汇总点评分析结果。


病例分析
6岁男童,因发热、恶心、呕吐、周身不适3天入院。
查体:体温39度,咳嗽为阵发性刺激性,少量脓痰,右下肺部可闻及干性罗音,X线检查见右下肺叶有大片状阴影。
血常规检查发现白细胞计数正常。
处置:(1) 行痰液细菌培养;
(2) 开始给予青霉素加链霉素治疗,持续2天,症状体征无变化;
(3) 改用头孢它啶治疗,3天后,症状加重,X线检查见右下肺叶片状阴影加大;
(4) 改用阿齐霉素治疗,2天后症状明显减轻,肺部阴影变小。
治疗7天后症状体征消失,10天后出院。
问题
1. 青霉素加链霉素治疗及头孢它啶治疗失败的原因?
2. 阿齐霉素治疗取得疗效的原因?
3. 列举其他的治疗方法?
4. 治疗中应当注意的问题?。
提高住院患者抗菌药物治疗前病原学送检率持续改进项目质量管理优秀案例提高抗菌药物治疗前病原学送检率作为国家医疗质量安全改进的重要目标之一,其对明确病原学诊断、遏制细菌耐药、提升治疗效果和保障人民群众健康权益具有重要意义。
为积极响应国家卫健委号召,进一步规范临床抗菌药物使用,我院自2022年2月开始对医院住院患者抗菌药物治疗前病原学送检工作(以下简称“病原学送检工作”)开展持续改进活动。
1、资料来源收集2021年1月-2022年2月住院患者抗菌药物治疗前病原学送检率(以下简称“病原学送检率”)作为对照组(实施前),2022年3月-12月病原学送检率作为实验组(实施后)。
2、改进方法采用FOCUS-PDCA模式进行管理方法改进以提升我院病原学送检率,统计分析采用卡方趋势分析。
3、项目改进情况发现问题统计我院近一年(2021年2月-2022年1月)平均病原学送检率,未达到专项行动标准。
成立质量改进小组2022年2月,院感部牵头成立了以院感部、医务部、检验科、信息部、护理部、重点临床科室及医院感染监控平台软件方的相关骨干组成的持续质量改进(Continuous Quality Improvement,CQI)小组,负责在全院范围内组织开展提高病原学送检率持续改进项目。
明确现行流程和规范2022年3月,院感部专职人员梳理我院现行病原学送检工作流程。
根本原因分析2022年3月,CQI小组召开协调会议,围绕病原学送检工作流程及主要环节就送检率低的问题进行根本原因分析(Root Cause Analysis,RCA)。
选择改进流程2022年4月上旬,召集临床妇科、外科、儿内科等科室医生、护士各一名与CQI小组成员一起召开协调会议。
通过头脑风暴法,与会人员围绕病原学送检率低的特性要因提出解决策略并评判其可行程度,结果为可行的所有解决策略作为此次持续改进项目的改进对策,并明确策略责任分工。
制定计划目标值:参照国家专项行动指南的标准,本次持续改进项目目标值设定为:病原学送检率≥50%。