肺功能不全病因及其发生机制
- 格式:ppt
- 大小:2.83 MB
- 文档页数:59

肺功能能不全概述呼吸衰竭:由于各种原因导致的肺通气换气障碍,以致在静息呼吸状态时,吸入空气后,出现低氧血症伴或不伴二氧化碳潴留,从而引起机体一系列病理反应诊断必要条件:PaO2<60mmhg,可伴有PaCO2>50mmhg呼吸衰竭分类一型呼吸衰竭(PaO2<60mmhg,PaCO2正常)肺换气障碍ARDS二型呼吸衰竭(PaO2<60mmhg,PaCO2>50mmhg)肺通气障碍COPD发病机制肺通气障碍(表现为PaO2改变)肺泡通气不足:1、呼吸机活动障碍2、胸廓顺应性降低3、肺顺应性降低4、胸腔积液、气胸阻塞性通气不足:1、中央型气道阻塞(阻塞位于胸外呼气性呼吸困难;阻塞位于胸内中央气道)2、外周型气道阻塞(细支气管阻塞,呼气性呼吸困难)II型呼衰肺换气障碍(表现为PaO2与PaCO2的差)弥散障碍:1、肺泡膜面积减少2、肺泡膜厚度增加3、弥散时间缩短肺泡通气血流比例失调(最常见)【正常比值为0.8】部分肺泡通气不足(称之为功能性分流,静脉血掺杂,血流太快气体太少没有充分结合后便汇入肺静脉)部分肺泡血流不足(功能性死腔过多)解剖分流增加部分静脉血通过动静脉交通支直接未经过通气直接汇入肺静脉I型呼衰常见疾病导致呼衰ARDS机制:1、致病因子直接作用于肺部,造成广泛性肺损伤2、通过激活白细胞,巨噬细胞间接导致肺损伤3、大量中性粒细胞在细胞因子介导下黏附于肺部4、血管内膜损伤导致微血栓形成通常导致一型呼衰急性呼酸最常见的病因COPD机制:1、阻塞性通气障碍2、限制性通气障碍3、弥散功能能障碍通常引起二型呼衰慢性呼衰最常见病因功能代谢变化酸碱电解质紊乱一型呼衰:代酸二型呼衰:代酸合并呼酸ARDS:代酸合并呼碱 治疗过度:代碱合并呼碱呼吸系统变化代偿:呼吸中枢兴奋,深快呼吸失代偿:呼吸中枢抑制,呼吸减慢Pa02<30mmhg,肺通气最大,小于后呼吸抑制 paCO2>80mmhg可导致麻醉(二氧化碳麻醉)循环系统变化(多累及右心)轻度呼衰兴奋,重度呼衰抑制肺源性心脏病机制:1、肺泡缺氧二氧化碳潴留导致氢离子增加,肺小动脉收缩,右心后负荷增加2、肺小动脉长期收缩导致管壁肌化增厚,肺动脉高压3、长期缺氧导致代偿性红细胞增多,血液黏度增加,心脏负荷增加4、肺部病变导致肺阻塞,演变为肺动脉高压5、缺氧酸中毒降低心肌舒缩6、呼吸困难用力呼吸增加右心负荷中枢神经系统变化【肺性脑病】(中枢神经系统最敏感)肺性脑病:由于二型呼衰导致的神经系统病变机制:缺氧,CO2麻醉,酸中毒肾脏损伤:功能性肾衰胃肠道出血防治1、治疗原发病2、提高氧气分压(二型呼衰谨慎提高,防治高氧导致的呼吸抑制)3、降低二氧化碳分压通过吸入纯氧区别功能性分流与解剖分流,解剖分流无法气体交换,无变化。
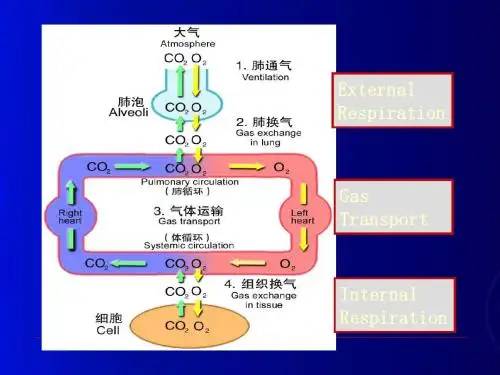


正保远程教育旗下品牌网站 美国纽交所上市公司(NYSE:DL)上医学教育网 做成功医学人 初级药师考试辅导《基础知识》第三章讲义7病理生理学的肺病理生理学肺病理生理学一、肺功能不全的病因及发病机制呼吸衰竭概念 指外呼吸功能严重障碍,导致动脉血氧分压(PaO 2)降低或伴有二氧化碳分压(PaC02)增高的病理过程。
诊断呼吸衰竭的标准:PaO 2<8kPa (60mmHg ),伴有或不伴有PaCO 2>6.67kPa (50mmHg )。
(一)呼吸衰竭病因和发病机制:1.肺通气功能障碍(1)限制性通气不足:指吸气时肺泡扩张受限引起的肺泡通气不足。
主要原因有:呼吸肌活动障碍、胸廓的顺应性(顺应性是指在外力作用下弹性组织的可扩张性)降低、肺的顺应性降低、胸腔积液和气胸等。
(2)阻塞性通气不足:指气道狭窄或阻塞所致的通气障碍。
主要原因有:气道管腔被黏液、渗出物、异物等阻塞,使气道内径变窄或不规则而增加气流阻力,从而引起阻塞性通气不足。
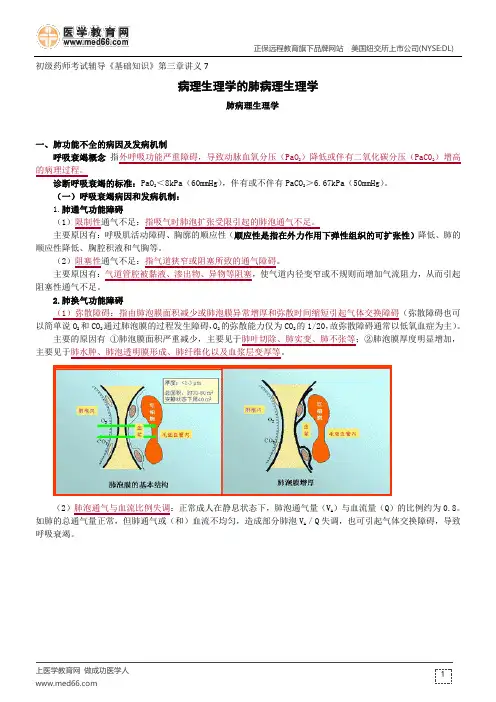
2.肺换气功能障碍(1)弥散障碍:指由肺泡膜面积减少或肺泡膜异常增厚和弥散时间缩短引起气体交换障碍(弥散障碍也可以简单说O 2和CO 2通过肺泡膜的过程发生障碍,O 2的弥散能力仅为CO 2的1/20,故弥散障碍通常以低氧血症为主)。
主要的原因有 ①肺泡膜面积严重减少,主要见于肺叶切除、肺实变、肺不张等;②肺泡膜厚度明显增加,主要见于肺水肿、肺泡透明膜形成、肺纤维化以及血浆层变厚等。
(2)肺泡通气与血流比例失调:正常成人在静息状态下,肺泡通气量(V A )与血流量(Q )的比例约为0.8。
如肺的总通气量正常,但肺通气或(和)血流不均匀,造成部分肺泡V A /Q 失调,也可引起气体交换障碍,导致呼吸衰竭。