心血管系统体格检查评分细则
- 格式:doc
- 大小:29.50 KB
- 文档页数:2

心脏体格检查评分标准心脏体格检查是评估心脏健康状况的重要方法之一,通过对心脏的触诊、听诊、叩诊等检查,可以初步判断心脏的大小、杂音等情况。
为了对心脏体格检查进行评分,常需考虑的因素包括心脏的搏动、心脏的界限、心脏杂音的性质和强度等。
下面是对心脏体格检查评分的相关参考内容。
1. 心脏搏动评分标准:a. 0分:无心脏搏动;b. 1分:心脏搏动微弱,仅能在强烈压力下触及;c. 2分:心脏搏动较明显,能在一般手压下触及;d. 3分:心脏搏动明显,能在轻轻触压下触及。
2. 心脏界限评分标准:a. 0分:心脏界限难以确定,无法触及;b. 1分:心脏界限不清晰,但能通过深按得以确定;c. 2分:心脏界限清晰,但需较深按压才能确定;d. 3分:心脏界限清晰,轻按即可明确。
3. 心脏杂音评分标准:a. 0分:无心脏杂音;b. 1分:心脏杂音极轻微,需要集中注意才能听到;c. 2分:心脏杂音较明显,可在一般情况下听到;d. 3分:心脏杂音明显,不需专注即可听到。
根据以上评分标准,对心脏体格检查进行评分时,可以根据具体观察结果和检查的严重程度进行相应评分。
评分越高,表示心脏体格检查异常程度越明显,可能存在着心脏疾病或异常情况。
需要注意的是,心脏体格检查评分只是初步判断心脏状况的一种方法,对于确认疾病的诊断还需要结合其他医学检查方法。
此外,心脏体格检查的评分标准也可能会因医学专业、研究目的等因素而有所差异。
因此,在应用评分标准时需结合具体情况进行判断,并在临床医生的指导下进行评分和解读结果。
心脏健康是人体健康的重要组成部分,通过评分标准对心脏体格检查进行评估,对于早期发现心脏疾病和异常情况、及时采取相应措施具有重要意义。


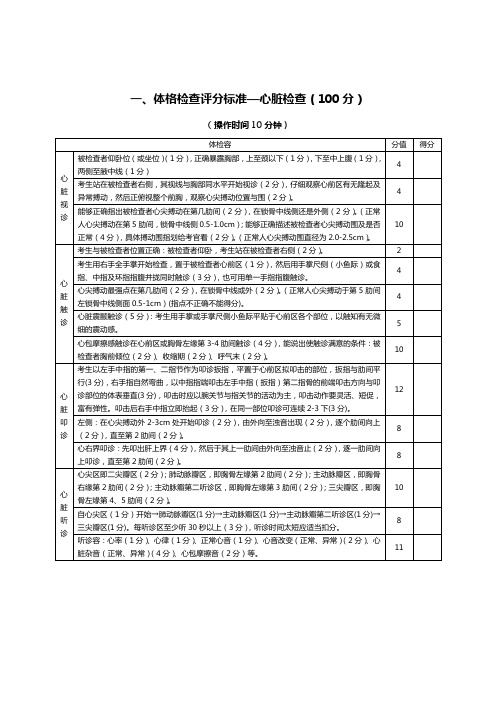
一、体格检查评分标准—心脏检查(100分)(操作时间10分钟)二、单人徒手心肺复法评分标准(操作时间3分钟)三、无菌技术评分标准(操作时间15分钟)无菌技术操作一、无菌持物钳(镊)使用法(一)目的取用或者传递无菌敷料、器械等。
(二)注意事项1、无菌持物钳(镊)不能夹取未灭菌的物品,也不能夹取油纱布(条、球);2、取远处物品时,应当连同容器一起移至物品旁进行操作;3、无菌钳(镊)使用时不能低于腰部;4、打开包后的干持物筒、持物钳使用的有效期≤4小时。
二、无菌容器使用法(一)目的保持已经灭菌的物品处于无菌状态。
(二)注意事项1、使用无菌容器时,不可污染容器盖面、容器边缘及面;2、无菌容器打开后,须记录开启的日期、时间,有效使用期为24小时。
三、铺无菌盘法(一)目的将无菌巾铺在清洁干燥的治疗盘,形成无菌区,以供实施治疗时放置无菌物品使用。
(二)注意事项1、操作区域须清洁干燥,无菌巾避免潮湿;2、非无菌物品不可触及无菌面;3、注明铺无菌盘的日期、时间,无菌盘使用的有效期为4小时。
四、戴无菌手套(一)目的执行无菌技术操作或者接触无菌物品时须戴无菌手套。
(二)注意事项1、戴手套时须注意未戴手套的手不可触及手套的外面,戴手套的手不可触及未戴手套的手或另一手套的里面;2、戴手套后如发现有破洞,应立即更换;3、脱手套时,应翻转脱下。
四、胸穿评分标准(操作时间10分钟)五、腰穿评分标准(操作时间10分钟)六、换药评分标准(操作时间10分钟)七、气管插管评分标准(操作时间5分钟)八、穿脱隔离衣评分标准(操作时间6分钟)。

体格检查评分标准一般检查一、胸部检查胸部检查是体格检查中的重要环节,通过对胸部的触诊、听诊和观察,可以初步了解患者的呼吸系统状况。
评分标准如下:1. 观察胸廓形态:正常胸廓对称、呼吸运动协调得分为2分,轻度不对称或不协调得分为1分,明显不对称或不协调得分为0分。
2. 触诊胸廓:正常胸廓无明显凸起、凹陷得分为2分,轻度凸起或凹陷得分为1分,明显凸起或凹陷得分为0分。
3. 听诊呼吸音:双侧呼吸音清晰、均匀得分为2分,双侧呼吸音不均匀得分为1分,单侧或双侧呼吸音减弱或消失得分为0分。
二、心脏检查心脏检查是体格检查中的重要环节,通过对心脏的触诊、听诊和观察,可以初步了解患者的心血管状况。
评分标准如下:1. 观察心前区:无明显隆起或凹陷得分为2分,轻度隆起或凹陷得分为1分,明显隆起或凹陷得分为0分。
2. 触诊心尖搏动:搏动正常得分为2分,轻度减弱得分为1分,明显减弱或消失得分为0分。
3. 听诊心音:心音清晰、有力得分为2分,心音减弱得分为1分,心音消失得分为0分。
三、腹部检查腹部检查是体格检查中的重要环节,通过对腹部的触诊、听诊和观察,可以初步了解患者的消化系统状况。
评分标准如下:1. 观察腹部形态:正常腹部平坦得分为2分,轻度隆起或凹陷得分为1分,明显隆起或凹陷得分为0分。
2. 触诊腹部:无明显压痛得分为2分,轻度压痛得分为1分,明显压痛得分为0分。
3. 听诊肠鸣音:肠鸣音正常得分为2分,肠鸣音减弱得分为1分,肠鸣音消失得分为0分。
四、四肢检查四肢检查是体格检查中的重要环节,通过对四肢的触诊、活动度和力量的评估,可以初步了解患者的运动系统状况。
评分标准如下:1. 观察四肢外形:四肢对称、无畸形得分为2分,轻度畸形得分为1分,明显畸形得分为0分。
2. 触诊四肢:无明显压痛得分为2分,轻度压痛得分为1分,明显压痛得分为0分。
3. 活动度评估:正常活动度得分为2分,轻度受限得分为1分,明显受限或无法活动得分为0分。

心血管系统体格检查细则第一篇:心血管系统体格检查细则心血管系统体格检查细则心血管系统检查包括二个方面:A.心脏 B.血管A.心脏A-1.受检者仰卧受检者取仰卧位,头部和躯干抬高15~30度。
视诊1.观察一般状况:观察体位、呼吸、皮肤、面容、眼、口、胸廓外形、四肢和指甲,作一般检查,2.观察心前区:斜照光或取切线方向观察,取切线方向观察有助于发现搏动最强处。
注意心前区有无隆起,异常搏动的特征和部位。
例如心尖搏动的位置、范围、强度。
如搏动较弱则呼气时易见。
其他部位有无搏动,如有应注意位置、范围、强度。
触诊:(观察有无异常搏动、震颤、心尖搏动、心包摩擦感)3.用二步法(手掌、手指)触诊心尖搏动:手掌易发现震颤,手指易触及和分析搏动情况。
先用手掌或几个手指指腹触诊心尖搏动,然后用二个手指探出其范围。
正常人心尖搏动的最强点,位于左第4或第5肋间,一般不超过一个肋间持续不到半个收缩期,不越过正中线至胸廓外侧的一半。
左室肥大时,可呈抬举性搏动,并向左下移位。
如平卧位未触及心尖搏动,请受检者左侧卧位再触诊。
4.触诊心前区(包括心尖区、肺动脉瓣区、主动脉瓣区、三尖瓣区):检查有无搏动、震颤5.如疑有心包摩擦感,请受检者取坐位再触诊,并嘱病人屏住呼吸时再触诊6.触诊上腹部,注意有无搏动:将手指置于剑突下,常可触及因右室容量或压力负荷增加所至的冲动,吸气时明显,另外也可触及正常人的腹主动脉搏动。
为鉴别两者,可手掌置于腹上部,手指从胸廓下压向后上方,如搏动向前冲击手指掌面,则为主动脉搏动。
如搏动向下冲击手指末端,则为右心室搏动。
触诊震颤,通常以掌指关节近侧的灵敏区为好。
若触诊发现异常,为确定其出现的时期和心动周期的关系,可采用以下两种方法:1)同时用听诊器听诊心尖区。
因听诊心尖区时,有时可观察到左室收缩时听诊器胸件的冲动,得知其与第一心音和第二心音间的关系。
对于看到或触到的胸部任何部位搏动,也可同时听诊心尖区以确定其与心动周期的关系。
头颈部体格检查评分标准( 100 分)姓名考评专家签名: 年 月 日考核内容1.头部:头部外形、毛发分布、异常运动 触诊头颅(压痛、肿块) 1)眼:双眼及眉毛眼睑结膜、球结膜和巩膜 眼球运动(检查六个方向)瞳孔 (大小、 对称、 直接、 间接对光反射、 辐凑反射) 2)耳:外形、外耳道有无分泌物、乳突压痛、听 力 3)鼻: 鼻翼煽动 鼻中隔偏曲 分泌物鼻旁窦压痛 4)口:气味、唾液分泌唇、 粘膜 (颜色, 溃疡, 斑疹, 色素沉着) 牙齿、齿龈、舌5)咽、扁桃体、腮腺 2.手法 3.准确度1.硬度2.颈静脉充盈、颈静脉异常搏动3.气管位置4.甲状腺(大小、硬度、对称性、表面情 况、压痛、震颤、血管杂音)5.手法6.准确度操作熟练程度项目总分头部 (60 分)颈部 (30 分)终末质量 (10 分)标分2 2 13 2 5 62 2 13 14 3 3 8 12 2 3 2 3 12 810缺陷内容及扣分得分心血管系统体格检查评分标准( 100 分) 姓名得分项目总分视诊(10 分)触诊(10 分)叩诊(30 分)听诊(30 分)血管征(10 分)终末质量(10 分)考核内容1.病人体位2.心前区隆起3.心尖搏动4.心前区其他搏动(心前区、上腹部)5.准确度1.心尖搏动(位置、范围、强度、节律)震颤心包磨擦感2.手法3.准确度1.心界叩诊 (左界、右界、心脏是否扩大)2.手法3.准确度1.各瓣膜区听诊顺序(二尖瓣、肺动脉瓣、主动脉瓣、第二听诊区、三尖瓣)2.心率、心律、心音、附加音3.心脏杂音(部位、时期、性质、强度、传导与体位呼吸关系)4.手法5.准确度1.颈外静脉充盈或者搏动2.颈动脉搏动3.水冲脉4.毛细血管搏动5.肱动脉枪击音6.手法7.准确度操作熟练程度标分21.520.5421.50.53310128753105111112.52.510缺陷内容及扣分考评专家签名:年月日呼吸系统体格检查评分标准( 100 分)姓名得分考评专家签名: 年月 日考 核 内 容1.胸廓形态(正常、桶状胸、鸡胸、扁平胸、肋 间隙)2.呼吸运动(均匀、对称、频节律及三凹征—胸 骨上窝、锁骨上窝、肋间隙)3.准确度 1.呼吸运动度 2.触觉语颤 3.胸膜磨擦感4.皮下捻发感5.手法6.准确度1.叩诊手法分类2.肺部比较叩诊3.肺定界叩诊(肺尖宽度、肺下界)4.肺下界挪移度5.手法6.准确度1.听诊顺序2.三种呼吸音(肺泡呼吸音、支气管呼吸音、支 气管肺泡呼吸音)3.啰音4.语音传导5.胸膜磨擦音6.手法7.准确度操作熟练程度项目总分视 诊 (10 分)触 诊 (20 分)叩 诊 (30 分)听 诊 (30 分)终末质量 (10 分)标分1.5 4.5 4 22.5 2.5 1 8 4 2 5 2 1 12 8 2 2 3 2 1 8 1210缺陷内容及扣分腹部系统体格检查评分标准( 100 分) 姓名得分项目总分视诊(10 分)触诊(50 分)叩诊(20 分)听诊(10 分)终末质量(10 分)考核内容1.腹部形态2.腹部呼吸运动3.腹壁静脉曲张及血流方向4.皮肤5.胃肠型蠕动波6.暴露是否充分,有无疝7.手法:血流方向检查8.准确度1.腹壁紧张度2.压痛3.压痛点(阑尾、胆囊、输尿管)4.反跳痛5.肝脾肾触诊6.肿块7.波动感8.莫菲氏征9.触诊顺序10.浅触诊法11.深触诊法12.准确度1.腹部叩诊音性质2.胃泡区3.肝浊音界及叩击痛4.挪移性浊音5.肾区叩击痛6.膀胱叩诊7.手法8.准确度1.肠鸣音2.振水音3.血管杂音4.手法5.准确度操作熟练程度标分112211113243268223105112411645112110缺陷内容及扣分考评专家签名:年月日普通检查、脊柱四肢关节及神经系统检查评分标准( 100 分)姓名得分考评专家签名: 年 月 日考核内容1.体温2.脉搏3.呼吸4.血压5.手法6.准确度1.发育(正常、不正常)2.营养(良好、中等、不良)3.神智(清晰、含糊、谵妄、昏睡、昏迷)4.体位(自动、被动、强迫)5.表情和面容(淡漠、痛苦、烦躁不安, 急性面容、慢性面容、贫血面容、二尖 瓣面容。
心脏体格检查评分标准
心脏体格检查评分标准是指对心脏进行体格检查的过程中,根据不同的检查指标进行评分,以评估心脏的功能和健康状况的一种方法。
以下是常用的心脏体格检查评分标准:
1. 心率和节律:正常心率为60-100次/分钟,节律应为正常窦性节律,如果出现异常节律则需要评分。
2. 心脏杂音:杂音分为收缩期杂音和舒张期杂音,根据杂音的强度、位置和出现时间进行评分,以判断杂音产生的原因。
3. 心脏扩张和收缩:心脏扩张和收缩的状态是评估心脏功能的重要指标,通过触摸心脏进行评分。
4. 心脏搏动:触摸心脏感受到的搏动也是评估心脏功能和健康状况的指标之一。
5. 压痛和局部肿胀:心脏周围的压痛和局部肿胀也是评估心脏疾病的重要指标之一,需要进行评分。
评分方法一般是根据不同的指标,分别给予不同的分值,最后将所有分值加总,得出总分数,从而对心脏功能和健康状况进行评估。
评分标准一般是根据不同的
疾病和情况而制定,具体应根据医生的指导进行评估。
心血管系统体格检查
心尖搏动(apical impulse)主要由于心室收缩时心脏摆动,心尖向前冲击前胸壁相应部位而形成。
正常成人心尖搏动位于第 5 肋间,左锁骨中线内侧 0.5~1.0cm,搏动范围以直径计算为 2.0~2.5cm.。
触诊方法是检查者先用右手全手掌开始检查,置于心前区,然后逐渐缩小到用手掌尺侧(小鱼际)或示指和中指指腹并拢同时触诊,必要时也可单指指腹触诊。
叩诊方法叩诊采用间接叩诊法,受检者一般取平卧位,以左手中指作为叩诊板指,板指与肋间平行放置,如果某种原因受检者取坐位时,板指可与肋间垂直,必要时分别进行坐、卧位叩诊,并注意两种体位时心浊音界的不同改变。
叩诊时,板指平置于心前区拟叩诊的部位,以右手中指藉右腕关节活动均匀叩击板指,并且由外向内逐渐移动板指,以听到声音由清变浊来确定心浊音界。
通常测定左侧的心浊音界用轻叩诊法较为准确,而右侧叩诊宜使用较重的叩诊法,叩诊时也要注意根据患者胖瘦程度等调整力度。
另外,必须注意叩诊时板指每次移动距离不宜过大,并在发现声音由清变浊时,需进一步往返叩诊几次,以免得出的心界范围小于实际大小。
(二)叩诊顺序通常的顺序是先叩左界,后叩右界。
左侧在心尖搏动外 2~3cm 处开始,由外向内,逐个肋间向上,直至第 2 肋间。
右界叩诊先叩出肝上界,然后于其上一肋间由外向内,逐一肋间向上叩诊,直至第 2 肋间。
对各肋间叩得的浊音界逐一作出标记,并测量其与胸骨中线间的垂直距离。
(三)正常心浊音界正常心脏左界自第 2 肋间起向外逐渐形成一外凸弧形,直至第 5 肋间。
右界各肋间几乎与胸骨右缘一致,仅第 4 肋间稍超过胸骨右缘。
以胸骨中线至心浊音界线的垂直距离(cm)表示正常成人心相对浊音界(表2-5-11),并标出胸骨中线与左锁骨中线的间距。
正常成人心脏相对浊界右界(cm)肋间左界(cm)
2~3 Ⅱ 2~3
2~3 Ⅲ 3.5~4.5
3~4 Ⅳ 5~6
Ⅴ 7~9 (左锁骨中线距胸骨中线为 8~10cm)
心脏瓣膜听诊区
心脏各瓣膜开放与关闭时所产生的声音传导至体表最易听清的部位称心脏瓣膜听诊区,与其解剖部位不完全一致。
通常有 5 个听诊区(图 2-5-30)。
它们分别为:①二尖瓣区:位于心尖搏动最强点,又称心尖区;
②肺动脉瓣区:在胸骨左缘第 2 肋间;③主动脉瓣区:位于胸骨右缘第 2 肋间;④主动脉瓣第二听诊区:在胸骨左缘第 3 肋间,又称 Erb 区;⑤三尖瓣区:在胸骨下端左缘,即胸骨左缘第 4、5 肋间。
需要指出的是,这些通常的听诊区域是假定心脏结构和位置正常的情况下设定的,在心脏病的心脏结构和位置发生改变时,需根据心脏结构改变的特点和血流的方向,适当移动听诊部位和扩大听诊范围,对于某些心脏结构异常的心脏病尚可取特定的听诊区域。
(二)听诊顺序对于初学者,设定一个听诊顺序,有助于防止遗漏和全面地了解心脏状况。
通常的听诊顺序可以从心尖区开始,逆时针方向依次听诊:先听心尖区再听肺动脉瓣区,然后为主动脉瓣区、主动脉瓣第二听诊区,最后是三尖瓣区。
一些临床医师也有从心底部开始依次进行各个瓣膜区的听诊。
(三)听诊内容包括心率、心律、心音、额外心音、杂音和心包摩擦音
周围血管征脉压增大除可触及水冲脉外,还有以下体征: 1.枪击音(pistol shot sound) 在外周较大动脉表面,常选择股动脉,轻放听诊器膜型体件时可闻及与心跳一致短促如射枪的声音。
2. Duroziez 双重杂音以听诊器钟型体件稍加压力于股动脉,并使体件开口方向稍偏向近心端,可闻及收缩期与舒张期双期吹风样杂音。
3.毛细血管搏动征(capillary pulsation) 用手指轻压患者指甲末端或以玻片轻压患者口唇黏膜,使局部发白,当心脏收缩和舒张时则发白的局部边缘发生有规律的红、白交替改变即为毛细血管搏动征。
4.水冲脉(water hammer pulse) 脉搏骤起骤落,犹如潮水涨落,故名水冲脉。
是由于周围血管扩张或存在分流、反流所致。
前者常见于甲状腺功能亢进、严重贫血、脚气病等,后者常见于主动脉瓣关闭不全、先天性心脏病动脉导管未闭、动静脉瘘等。
检查者握紧患者手腕掌面,将其前臂高举过头部,可明显感知桡动脉犹如水冲的急促而有力的脉搏冲击。