(整理)抗血小板药物作用机制
- 格式:doc
- 大小:40.00 KB
- 文档页数:15

抗⾎⼩板药的临床应⽤抗⾎⼩板药的临床应⽤⼀、动脉⾎栓形成的危害性动脉⾎栓形成主要发⽣在动脉粥样硬化的基础上,动脉⾎管⾎栓形成在临床上可导致⼼绞痛、⼼肌梗死、缺⾎性脑卒中和周围⾎管闭塞症等常见多发病。
⼼脑⾎管栓塞是常见的病死原因,在我国⼈⼝的死因中约占半数。
⼆、⾎⼩板激活和动脉⾎栓形成⾎⼩板是由巨核细胞⽣成的⾎液中3种有形成分之⼀。
⾎⼩板在初期⽌⾎作⽤中占有重要地位。
正常⾎管内⽪细胞有抗⾎栓形成作⽤,⾎管受损破裂后⾎⼩板可黏附聚集于⾎管裂⼝处,形成⽌⾎栓⼦⽽达到初期⽌⾎。
在动脉粥样硬化时,由于斑块破溃从⽽激活⾎⼩板,⾎⼩板在破溃处黏附、聚集,并可黏附⽩细胞形成⽩⾊⾎栓。
因此,⽩⾊⾎栓和⽌⾎栓⼦的形成机制是相似的,不同之处是⽩⾊⾎栓发⽣于内⽪受损但⾎管未破裂,⽽⽌⾎栓⼦是形成于⾎管裂⼝处。
⾎⼩板黏附是通过其膜糖蛋⽩Ⅰb与⾎管性⾎友病因⼦(vWF)结合,进⽽与内⽪下组织结合⽽发⽣的。
激活的⾎⼩板膜糖蛋⽩IIb和IIIa形成复合体,通过纤维蛋⽩原与另⼀⾎⼩板的膜糖蛋⽩IIb/IIIa 复合体结合⽽出现⾎⼩板聚集体。
激活的⾎⼩板还释放多种活性物质,如ADP,TXA2,PF3等,可促进聚集体进⼀步发展,增⼤并且为凝⾎过程提供反应平台。
粥样硬化斑块和⽩⾊⾎栓使⾎管腔狭窄并影响⾎流,从⽽在局部可使⽣成的凝⾎酶积蓄达到有效浓度,使纤维蛋⽩原转变为纤维蛋⽩,并⽹络红细胞等形成红⾊⾎栓。
因此,动脉⾎栓的结构特点是⽩⾊⾎栓的头部和红⾊⾎栓的尾部。
从动脉⾎栓的形成过程可见,⾎⼩板的激活是动脉⾎栓形成的始动物,若能控制⾎⼩板不被激活即可阻⽌或延缓动脉⾎栓的形成。
三、抗⾎⼩板药的作⽤机制60年代初发现⼆磷酸腺苷(ADP)可以引起⾎⼩板聚集,因此建⽴了⽐浊法测定⾎⼩板聚集性,为体外分析⾎⼩板功能开辟了新途径。
当时,发现了不少可以促进⾎⼩板聚集的物质,如肾上腺素、凝⾎酶、⾎清素(5羟⾊胺)和胶原等。
随后,由于分⼦⽣物学、分⼦免疫学的发展,对⾎⼩板黏附聚集机制有了深⼊的了解。


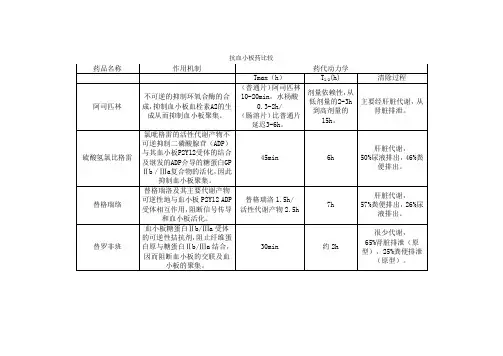
氯吡格雷:本品为抗血小板聚集药物。
其作用机制是抑制ADP与血小板ADP受体结合,从而通过改变糖蛋白Ⅱb/Ⅲa受体而防止血小板聚集。
本品选择性抑制ADP诱导的血小板聚集和ADP参与的其他激动作用的增强。
氯吡格雷通过对血小板ADP受体不可逆的修饰作用,选择性抑制ADP与血小板受体的结合。
因此,正常血小板功能的恢复速度与血小板更新的速度一致(停药后,血小板聚集功能和出血时间在5在内逐渐恢复到基线水平)。
阿司匹林:小剂量阿司匹林产生血栓素,有抑制血小板聚集的作用。
阿司匹林的抗血栓作用机制是抑制血小板内环氧化酶而起作用。
它可抑制胶原诱导的二磷酸腺昔(ADP )、三磷酸腺昔(ATP )、5 一轻色胺及血小板因子W 的释放而抑制血小板聚集。
阿司匹林能与环氧化酶活性部分丝氨酸发生不可逆的乙酞化反应,使酶失活,抑制花生四烯酸代谢,减少对血小板有强大促聚集作用的血栓素A 。
(TXA : )的产生,使血小板功能抑制。
环氧化酶的抑制,也抑制血管内皮产生前列环素( PGI : ) ,后者对血小板也有抑制作用。
然而血小板没有合成环氧化酶的能力,故阿司匹林对血小板中环氧化酶的抑制作用是不可逆的,其作用可持续72 小时以上,只有当新的血小板进人血液循环才能恢复。
而血管内皮细胞能通过DNA 合成环氧化酶而较快恢复。
口服一次阿司匹林后,血小板功能低下的状态可持续7 天左右。
肝素:1.肝素能够与AT结合,催化灭活凝血因子Ⅱa,Ⅸa,Ⅺa,Ⅹa,这是肝素抗凝作用的主要机制。
AT有一个精氨酸反应中心可以和凝血因子的丝氨酸活化中心共价结合,从而使含有丝氨酸活化中心的凝血因子Ⅱa,Ⅸa,Ⅺa,Ⅹa失去活性,在没有肝素存在的情况下,AT 灭活凝血因子的速度非常缓慢,肝素可以和AT的赖氨酸部位结合,抗凝血酶的精氨酸反应中心构象发生改变,AT由慢性凝血酶抑制剂变为快速抑制剂,灭活凝血因子的速度可增加1000-2000倍,肝素和AT结合后可以脱落参与再利用。

抗血小板药物防止血小板凝聚预防血栓形成血栓是一种常见的心血管疾病,严重威胁人类健康。
为了预防血栓形成,医学界发展了许多方法和药物。
其中,抗血小板药物是一类重要的药物,在防止血小板凝聚和血栓形成方面发挥重要作用。
一、抗血小板药物的定义及作用机制抗血小板药物是一类可以抑制血小板凝聚和血栓形成的药物。
在很多心血管疾病的治疗中,抗血小板药物被广泛应用。
其主要作用机制是通过选择性抑制血小板上的特定细胞表面受体或酶的活性,降低血小板聚集,从而防止血栓形成。
二、常见的抗血小板药物1. 阿司匹林阿司匹林是一种经典的抗血小板药物,被广泛应用于心血管疾病的预防和治疗。
其通过抑制血小板上的一个酶——环氧化酶,从而干扰血小板合成一种化学物质,阻碍血小板的凝聚。
2. 氯吡格雷氯吡格雷是另一种常见的抗血小板药物,被广泛用于冠心病和其他血栓形成风险较高的患者。
它通过抑制血小板上一种叫做ADP受体的结合,从而阻断凝集信号传导,达到抗血小板的目的。
3. 替格瑞洛替格瑞洛是最近发展起来的一种新型抗血小板药物。
它通过选择性抑制血小板上的P2Y12受体,从而阻碍ADP的结合,抑制血小板的凝聚。
三、抗血小板药物的使用注意事项1. 个体化用药:不同患者的血栓风险不同,应根据患者的具体情况选择合适的抗血小板药物和剂量。
2. 合理用药时间:抗血小板药物通常需要长期服用,但应注意遵循医生的指导和剂量,避免过度使用。
3. 注意副作用:抗血小板药物有一定的出血风险,应密切观察患者的病情和用药反应,及时调整治疗方案。
四、抗血小板药物的临床应用1. 心脑血管疾病的预防和治疗:抗血小板药物是冠心病、心肌梗死、脑卒中等心脑血管疾病常规的预防和治疗药物。
2. 血栓阻塞的急救:抗血小板药物也可以用于急性心肌梗死、危及生命的血栓性疾病的急救处理,以快速恢复血流和防止血栓扩大。
3. 术后抗凝:在一些大型手术后,为了防止血栓形成,临床常规使用抗血小板药物来避免并发症的发生。

抗血小板药物的研究进展许香俊【摘要】抗血小板药可抑制血小板聚集,进而抑制动脉中血栓形成,是防治动脉血栓性疾病的重要治疗药物。
随着心脑血管疾病发病率逐年增加,临床对抗血小板药物的应用、疗效和不良反应的研究越来越多。
为获得更好的抗血小板效果,目前临床急需一种抗血小板药物或药物组合,能达到提高抗血小板效果,同时降低药物副作用、减少药物抵抗发生概率、降低术后出血再栓塞风险的目的,以适合更广泛的人群。
按药物作用机制,抗血小板药分为如下几类:①环氧酶抑制剂:代表药物阿司匹林,具有强烈的抗血小板聚集作用;②二磷酸腺苷受体拮抗药(ADPR - A):代表药物噻氯匹定、氯吡格雷、普拉格雷;③血小板膜糖蛋白(GP)Ⅱb/Ⅲa 受体抑制剂:代表药物阿昔单抗、依替非巴肽、替罗非班;④磷酸二酯酶抑制剂:代表药物双嘧达莫、西洛他唑,通过激活血小板腺苷环化酶(cAMP)或抑制磷酸二酯酶对 cAMP 的降解作用,使血小板内 cAMP 浓度增高而产生抗血小板作用;⑤5-羟色胺受体拮抗剂:代表药物沙格雷酯,可以特异性地与5- HT2受体结合,抑制血小板的聚集。
本文对近年较有潜力的或已上市的几类抗血小板药物的临床研究进展进行综述。
【期刊名称】《天津药学》【年(卷),期】2016(028)003【总页数】5页(P66-70)【关键词】血小板;抗血小板药物;受体【作者】许香俊【作者单位】天津中医药大学第二附属医院,天津 300150【正文语种】中文【中图分类】R972+.6动脉、静脉栓塞引发的血栓病发病率与病死率逐年提高,已经成为威胁人类健康和生命的重要疾病。
抗血小板药物可以抑制血栓形成,显著降低急性心肌梗死的发病率、病死率,在预防急性冠状动脉综合征与经皮冠状动脉介入治疗引起的血栓方面也有较好疗效。
因此,临床上抗血小板治疗已成为预防和治疗动脉系统血栓的重要策略,同时也是不能服用抗凝药华法林预防静脉血栓患者的替代策略。
本文对近年较有潜力的或已上市的几类抗血小板药物的临床研究进展进行综述。

6 种抗血小板聚集药物作用特点01. 阿司匹林1)机制:作为最经典的抗血小板药物,阿司匹林可以不可逆的抑制血小板环氧化酶(COX-1),导致TXA2 生成减少,从而抑制血小板的聚集。
2)起效时间:阿司匹林的达峰时间约为 0.3~2 小时,清除半衰期与剂量相关;肠溶片较普通片吸收时间可延长3~6 小时。
因此,快速起效时可选择嚼服。
3)功能恢复时间:由于阿司匹林不可逆的抑制环氧化酶活性,因此,血小板功能的恢复需要等待血小板的再生,即完全停药后 7~10 天。
4)代谢途径:阿司匹林经由肾脏代谢,因此,使用时需考虑肾功能情况。
禁用于合并氨甲蝶呤时,可能会减少其肾清除。
5)合并用药:同样作用于水杨酸的NSAID,如布洛芬等,合并时也需要谨慎。
此外,促进尿酸排泄的药物,如苯磺唑酮等,也可能需要谨慎。
6)注意事项:阿司匹林还可能导致支气管痉挛并引起哮喘发作,因此,也需要考虑患者是否合并哮喘。
7)服用时间:普通剂型的阿司匹林通常用于退热止痛,肠溶型的阿司匹林不会在酸性的胃肠道环境下溶解,而会进入碱性的环境,以尽量减少对胃肠道的刺激,因此,多建议餐前服用。
同时由于阿司匹林可以直接破坏消化道黏膜,其患者消化道出血的发生率远高于氯吡格雷。
02. 氯吡格雷1)机制:氯吡格雷经过CYP450 酶代谢后,生成的活性代谢产物可以不可逆抑制ADP 与血小板P2Y12 受体的结合,从而抑制血小板的聚集。
2)起效时间:氯吡格雷的起效时间为 2~8 小时,由肝脏代谢,半衰期为8 小时。
3)功能恢复时间:同阿司匹林类似,血小板正常功能的恢复速度与血小板的更新一致,约 7~10 天。
4)代谢途径:氯吡格雷部分经由肝脏代谢,经CYP2C19 代谢为活性产物。
根据已经鉴定的基因型,CYP2C19 基因通常被归类为超强代谢(*1/*17,*17/*17),快代谢(*1/*1),中等代谢(*1/*2,*1/*3)及弱代谢(*2/*2,*2/*3)。

主要抗血小板药物作用机理一:环氧化酶COX抑制剂阿司匹林可促进C0X-1活性部位第529位丝氨酸乙酰化,不可逆抑制COX- 1的活性。
C0X-1在前列腺素类生物合成的初始步骤中起着关键作用,它可催化花生四烯酸转化为前列腺素H2 PGH2,而PGH2是TXA2的直接前体。
阿司匹林抑制C0X-1的结果是导致TXA2生成减少,而TXA2是强烈的血小板致聚物,TXA2生成减少终影响到血小板的聚集和释放反应。
目前,阿司匹林是动脉粥样硕化性疾病最基础的抗血小板药物。
但阿司匹林在应用过程中亦存在如下主要问题:1胃肠道损伤;2阿司匹林哮喘;3阿司匹林抵抗等。
1胃肠道损害阿司匹林所引起的胃肠道损害包括溃疡、出血甚至穿孔等。
关于阿司匹林对胃肠黏膜损伤的机制尚不完全清楚。
目前认为阿司匹林可能主耍影响了胃肠道黏膜的防御功能。
1抑制胃肠道C0X-1:胃肠黏膜C0X-1可催化花生四烯酸形成前列腺素PG, 而PG特别是PGE2具有扩张血管、增加胃肠黏膜血流、促进黏液和碳酸氢盐分泌的作用。
阿司匹林可抑制胃肠道C0X-1,干扰PG合成,进而减弱PG对胃肠黏膜的保护作用。
2 阿司匹林可穿透胃肠黏膜上皮细胞膜,破坏黏膜屏障,对胃肠黏膜产生直接损伤。
3阿司匹林可抑制血小板聚集,削弱机体的止血机制,诱发出血。
阿司匹林的抗栓作用在较宽的剂量范围内30" 1300 mg/d没有剂效关系,这是因为血小板无核,每个血小板COX-1含量趋丁-恒定,低剂量阿司匹林对血小板COX-1的抑制已经饱和。
相反,阿司匹林的消化道不良反应存在剂效关系,这是因为上消化道黏膜为有核细胞,阿司匹林对有核细胞COX-1的抑制程度与用药剂量和给药间期相关。
研究显示,服用75 mg/d 阿nJ匹林与150mg/d相比胃肠道出血可减少30%,与300 mg/d比可减少40%。
OASIS-7研究显示:服用阿司匹林300^325 mg/d较75、100 mg/d并没有减少急性冠脉综合征ACS患者的血栓性事件,反而增加了出血事件[1]。



抗凝药分类及作用机制1. 抗凝药的定义抗凝药是指能够抑制血液凝结的药物,在各种临床设置中都有广泛的应用。
它们通过不同的机制来防止血液的凝固,从而有效预防和治疗心脑血管疾病、静脉血栓形成等病症。
2. 抗凝药的分类根据抗凝药的作用机制不同,抗凝药可以被分为以下几种:2.1 抗血小板药物抗血小板药物主要是抑制血小板的聚集,从而防止血栓的形成。
常见的抗血小板药物有阿司匹林、氯吡格雷和噻氯匹定等。
这些药物主要用于预防心血管事件的发生,如心肌梗死和脑卒中等,并且通常与其他治疗措施同时使用。
2.2 抗凝药抗凝药常用于预防或治疗静脉血栓形成和肺栓塞等相关血管疾病。
抗凝药分为肝素和华法林两类,二者的作用机制不同。
2.2.1 肝素肝素是一种天然的抗凝物质,可以抑制凝血酶的活性,防止血凝块的形成。
肝素分为常规肝素和低分子量肝素两种,常规肝素的作用时间较短,常用于急诊治疗和术前准备,而低分子量肝素则作用时间较长,通常用于长期预防和治疗。
2.2.2 华法林华法林是一种维生素K拮抗剂,能阻断凝血因子的生成,从而减少血栓的形成。
华法林需要通过口服的方式来进行使用,需要经过个体化治疗和定期的血液监测。
2.3 新型抗凝药新型抗凝药是指在近年开发的一类抗凝药物,也因此成为第四代抗凝药。
这一类药物相对于华法林等老一代药物而言,更加方便使用,无需进行个体化治疗和定期的血液监测。
新型抗凝药主要是通过抑制凝血酶的形成来防止血栓的形成。
常见的新型抗凝药包括阿哌沙班、达比加群和利伐沙班等。
这些药物通常用于预防和治疗心房颤动和肺栓塞等。
3. 抗凝药的作用机制虽然抗凝药的分类多种多样,但它们都是通过不同的作用机制来发挥它们的抗凝作用。
以下为常见抗凝药的作用机制:3.1 抗血小板药物的作用机制抗血小板药物主要是通过抑制血小板的聚集来预防血栓的形成。
这些药物一般作用于血小板表面受体,阻止血小板间的互相结合。
由此降低了血栓的风险。
3.2 抗凝药的作用机制抗凝药主要是通过抑制凝血因子的生成来防止血栓的形成。
陈雪英:抗血小板药物临床应用中的注意事项SOME NOTICE FOR ANTI-PLATELET DRUGSIN THE CLINICAL APPLICATION抗血小板药出血监控抗血小板药可致胃肠溃疡和出血。
研究表明,阿司匹林可使消化道损伤危险增加2~4倍。
主要由于阿司匹林抑制环氧酶,抑制PG合成,虽减少致炎因子和血栓的形成,但同时失去或削弱了PG对胃黏膜的保护作用,使其更易受到传统危险因素(酸、酶、胆盐)的侵害,而致消化性溃疡;阿司匹林抑制TXA2,抑制血小板聚集而致出血。
氯吡格雷抑制二磷酸腺苷受体,也抑制血小板释放增长因子,减少血管增生,抑制血小板聚集,可诱发出血和减缓溃疡的愈合。
所以用药期间应注意出血监护:服用期间应定期监测血象和异常出血情况;对肾功能明显障碍者应定期检查肾功能。
掌握适宜剂量,一项纳入287项研究的荟萃分析显示:阿司匹林75mg/d,心血管事件下降比例不足15%;75~150mg/d下降32%,为最大疗效;150~325mg/d下降不及25%。
长期服用抗血小板药前,对有溃疡病史患者,应检测和根除幽门螺杆菌。
推荐个体化用药方案。
对阿司匹林单药预防效果良好者无需联合治疗,对阿司匹林有禁忌证或不适宜患者可以氯吡格雷替代,但应监控严重出血事件的危险。
如必须联合治疗时,应监测国际标准化比值(INR),控制在2.0~2.5。
抗血小板药的药效与血浆浓度无关,其作用时间与血小板存活半衰期(7d)有关,因此,对择期手术且无需抗血小板治疗者,应于术前1周停用抗血小板药,否则易致术中出血或术后有穿刺部位出血及血栓形成。
药物的相互作用药物排泄的第一步是氧化代谢,主要在肝脏进行。
如果几种药物同时进行,则产生药物相互作用。
1、阿司匹林跟其他药物的相互作用阿司林与多种药物间存在的相互作用,既有协同作用,也有拮抗作用。
阿司匹林和这些药物合用时应谨慎,避免加重药物的不良反应,同时可主动利用有益的药物相互作用,提高疗效,减少不良反应。
常用抗血小板药物总结
抗血小板药物是一类常用的药物,用于预防和治疗血小板功能异常所导致的血
栓形成。
在临床上,抗血小板药物常用于预防心脑血管疾病。
以下是几种常用的抗血小板药物:
1. 阿司匹林(aspirin):阿司匹林是最常用的抗血小板药物之一。
它通过抑制
血小板中的Cyclooxygenase(COX)酶,从而减少血小板生成的血小板聚集因子,防止血小板凝聚形成血栓。
2. 氯吡格雷(clopidogrel):氯吡格雷是另一种常用的抗血小板药物。
它通过
抑制ADP受体,阻断ADP的作用,从而防止血小板聚集。
3. 依达拉奉(prasugrel):依达拉奉是一种新一代的抗血小板药物。
它与氯吡
格雷具有类似的作用机制,但相比之下,依达拉奉具有更快、更强的抗血小板作用。
4. 替格瑞洛(ticagrelor):替格瑞洛也是一种新一代的抗血小板药物。
与氯吡
格雷和依达拉奉不同的是,替格瑞洛不需要经过肝脏代谢,因此作用更加可靠并且具有预测性。
5. 普拉格雷(prasugrel):普拉格雷是一种比氯吡格雷更强的新一代抗血小板
药物,可以减少心血管疾病患者的心肌梗死、中风和死亡风险。
这些抗血小板药物在医生的指导下使用,可有效预防和治疗血小板相关的疾病。
然而,每种药物都有自身的适应症和禁忌症,患者在使用前应咨询专业医生,并遵循医生的建议和用药指导。
抗血小板和抗血栓作用
抗血小板和抗血栓作用是指药物能够抑制血小板的聚集和凝血过程,
从而预防和治疗血栓性疾病。
这些药物广泛应用于心血管疾病、脑血
管疾病、肺栓塞等疾病的预防和治疗。
抗血小板药物主要包括阿司匹林、氯吡格雷、替格瑞洛等。
这些药物
通过不同的机制抑制血小板的聚集,从而减少血栓的形成。
阿司匹林
通过抑制血小板的环氧化酶,减少血小板合成的血栓素A2,从而抑制血小板的聚集。
氯吡格雷和替格瑞洛则通过抑制ADP受体,阻止血小板的激活和聚集。
这些药物的副作用主要包括胃肠道不适、出血等。
抗血栓药物主要包括肝素、低分子肝素、华法林等。
这些药物通过不
同的机制抑制凝血过程,从而预防和治疗血栓性疾病。
肝素和低分子
肝素通过抑制凝血酶的活性,阻止凝血过程的进行。
华法林则通过抑
制维生素K的合成,减少凝血因子的合成,从而抑制凝血过程。
这些
药物的副作用主要包括出血、皮肤过敏等。
除了药物治疗外,还可以通过改变生活方式来预防和治疗血栓性疾病。
例如,保持健康的饮食习惯、适度的运动、戒烟限酒等都可以降低患
血栓性疾病的风险。
总之,抗血小板和抗血栓作用的药物在预防和治疗血栓性疾病方面发挥着重要的作用。
在使用这些药物时,需要根据患者的具体情况选择合适的药物和剂量,并注意药物的副作用和注意事项。
同时,改变生活方式也是预防和治疗血栓性疾病的重要手段。
血栓治疗中常用的药物及其作用机制血栓即血液凝块,是一种在血管内部形成的固态血栓。
如果不及时治疗,血栓可能会引发深静脉血栓形成、肺栓塞等严重并发症。
在血栓治疗中,药物是最常用和有效的手段之一,本文将介绍一些常用的血栓治疗药物以及它们的作用机制。
一、抗血小板药物1. 阿司匹林阿司匹林是一种常用的抗血小板药物,其作用机制主要是通过抑制血小板生成素的合成和释放,从而防止血小板聚集和血栓形成。
阿司匹林在血栓治疗中被广泛应用,特别适用于预防心脏病患者的血栓事件。
2. 氯吡格雷氯吡格雷是一种选择性P2Y12受体拮抗剂,它通过阻断P2Y12受体,干扰ADP介导的血小板激活和聚集过程,从而减少血小板粘附和血栓形成。
氯吡格雷常用于心脑血管疾病患者的血栓治疗和预防。
二、抗凝药物1. 肝素肝素是一种多糖类抗凝药物,它通过与抗凝血酶三糖酸蔗糖相互作用,抑制血栓酶的活性,从而延长凝血酶原时间。
肝素广泛应用于临床抗凝治疗,特别适用于静脉血栓形成和肺血栓栓塞的治疗。
2. 华法林华法林是一种口服抗凝药物,它通过抑制维生素K的功能,干扰凝血因子的合成,从而延长凝血时间。
华法林常用于长期抗凝治疗,如心房颤动、人工心脏瓣膜等疾病的血栓预防。
三、溶栓药物1. 尿激酶尿激酶是一种重组的组织型纤维蛋白溶酶原激活剂,通过与纤维蛋白溶酶原结合并活化,将其转化为纤维蛋白溶酶,溶解血栓形成的纤维蛋白。
尿激酶常用于急性心肌梗死、肺血栓栓塞等严重血栓事件的紧急治疗。
2. 重组人组织型纤维蛋白溶酶原激活剂重组人组织型纤维蛋白溶酶原激活剂是一种通过与人体内产生的纤维蛋白溶酶原结合,活化纤维蛋白溶酶原的药物。
它可以快速溶解血栓,恢复血流通畅,常用于急性心肌梗死、缺血性中风等急性血栓事件的紧急治疗。
综上所述,血栓治疗中常用的药物包括抗血小板药物、抗凝药物和溶栓药物,它们通过不同的作用机制达到预防和治疗血栓的效果。
在临床应用时,医生应根据患者的具体情况选择合适的药物,并严格控制用药剂量,以确保安全有效的治疗效果。
抗血小板药物在肿瘤临床治疗中的作用及其研究进展一、抗血小板药物的作用机制抗血小板药物主要通过抑制血小板的功能和数量,从而影响凝血系统,发挥其治疗作用。
目前常用的抗血小板药物主要包括阿司匹林、氯吡格雷、替格瑞洛等。
这些药物通过不同的机制干预血小板的凝血功能,从而抑制肿瘤的生长和转移。
二、抗血小板药物在肿瘤治疗中的作用1. 抗血小板药物对肿瘤生长的抑制作用研究表明,血小板在肿瘤的生长和转移过程中起着重要的作用。
抗血小板药物可以通过抑制血小板的凝血功能,干扰肿瘤的血液供应,从而阻断肿瘤的生长和扩散。
抗血小板药物还可以影响肿瘤细胞的黏附和迁移,进而抑制肿瘤的转移和浸润。
3. 抗血小板药物对肿瘤治疗的辅助作用除了直接抑制肿瘤的生长和转移外,抗血小板药物还可以作为其他肿瘤治疗手段的辅助药物。
研究发现,抗血小板药物可以增强放疗和化疗的疗效,提高肿瘤对治疗的敏感性,有助于提高肿瘤治疗的成功率。
三、抗血小板药物在肿瘤治疗中的研究进展1. 抗血小板药物的联合应用目前的研究表明,抗血小板药物与其他肿瘤治疗手段的联合应用具有很大的潜力。
抗血小板药物与免疫治疗、靶向治疗的联合应用,可以有效提高肿瘤治疗的效果,降低肿瘤对治疗的耐药性。
2. 抗血小板药物的个体化治疗随着肿瘤治疗的个体化趋势,抗血小板药物的个体化治疗也备受关注。
研究发现,不同患者对抗血小板药物的反应存在差异,因此个体化的用药方案可以更好地发挥抗血小板药物在肿瘤治疗中的作用。
3. 抗血小板药物的新型研究进展除了已有的抗血小板药物外,目前还有许多新型的抗血小板药物正在不断研究和开发中。
这些新型抗血小板药物可能具有更好的抗肿瘤效果,同时减少了不良反应和耐药性等问题,有望成为未来肿瘤治疗的重要手段。
四、结语随着对肿瘤治疗机制的不断深入研究,抗血小板药物在肿瘤治疗中的作用逐渐受到关注。
目前的研究表明,抗血小板药物通过影响肿瘤生长、转移和治疗的辅助作用,具有重要的临床应用前景。